خبير طبي في المقال
منشورات جديدة
السوائل في التجويف التأموري: ماذا يعني، المعايير المقبولة
آخر مراجعة: 12.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
القلب هو محرك حياتنا، ويعتمد عمله على عوامل عديدة، منها العمليات الحيوية الداخلية. أحيانًا يكون سبب الألم وعدم الراحة في منطقة القلب هو وجود سائل في التامور، الذي يحيط بالقلب من جميع الجهات. أما سبب الوعكة الصحية فهو ضغط على القلب بواسطة سائل، أو التهاب موضعي في أنسجة عضلة القلب أو التامور.
علم الأوبئة
وفقًا للإحصاءات، فإن حوالي 45% من حالات التهاب التامور فيروسية بطبيعتها، ويُعطى الأولوية في علاجها لتعزيز المناعة (الفيتامينات والمنشطات المناعية)، بينما تُسبب البكتيريا، التي تُستخدم لمكافحتها المضادات الحيوية، التهابات في التامور في 15% فقط من حالات المرض. أندر أنواع الأمراض هي التهاب التامور الفطري والطفيلي.
الأسباب السائل التأموري
دعونا نحاول أن نفهم على وجه التحديد ما هي الحالات والأمراض التي يمكن أن تثير زيادة في حجم السوائل في التامور، والتي تعتبر الآن ليس كمواد تشحيم أثناء احتكاك القلب، ولكن كعامل يهدد الحياة.
يُعتبر السبب الأكثر شيوعًا لتراكم السوائل غير الالتهابية في التامور هو متلازمة الوذمة. وهي ليست مرضًا، بل هي عرض قد يصاحب العمليات المرضية وغير المرضية التالية:
- التهاب الرتوج الخلقي في البطين الأيسر للقلب،
- سكتة قلبية ،
- أمراض الجهاز الإخراجي، وخاصة الكلى،
- اضطراب يحدث فيه اتصال مباشر بين طبقتي التامور،
- حالات نقص مثل فقر الدم،
- حالة من إرهاق الجسم،
- أورام المنصف، الوذمة المخاطية ،
- الاضطرابات الأيضية في أنسجة الجسم،
- أمراض التهابية مختلفة،
- الإصابات المصحوبة بتورم الأنسجة،
- ردود الفعل التحسسية.
في بعض الأحيان يمكن أن يُنظر إلى تطور استسقاء التامور كنتيجة لتناول موسعات الأوعية الدموية أو كمضاعفة للعلاج الإشعاعي.
عوامل الخطر
يمكن اعتبار الحمل والشيخوخة من عوامل الخطر لتطور المرض.
يُعتبر السل والتلف الروماتيزمي للعضو من أكثر الأسباب شيوعًا لالتهاب التامور . يتعلق الأمر هنا برد فعل تحسسي معدي، ينتج عنه إفرازات بكميات كبيرة.
عوامل الخطر في هذه الحالة يمكن اعتبارها:
- الأمراض البكتيرية والفيروسية والفطرية: الحمى القرمزية ، والالتهابات الفيروسية التنفسية الحادة، وفيروس نقص المناعة البشرية ، والالتهاب الرئوي ، والتهاب الجنبة ، والتهاب الشغاف ، وداء المبيضات، وما إلى ذلك.
- وجود طفيليات في الجسم ( عدوى الإكينوكوكا ، داء المقوسات ، إلخ.)،
- الأمراض التحسسية، بما في ذلك حساسية الطعام والدواء ،
- أمراض المناعة الذاتية ( التهاب المفاصل الروماتويدي ، الذئبة الحمامية ، تصلب الجلد الجهازي ، التهاب الجلد والعضلات ، إلخ.)،
- العمليات المناعية الذاتية ( الحمى الروماتيزمية ، إلخ.)،
- قصور القلب المزمن،
- الأمراض الالتهابية في الأغشية القلبية ( التهاب عضلة القلب ، التهاب الشغاف)،
- أي إصابات في القلب (نافذة وغير نافذة)،
- السرطان والعلاج الإشعاعي،
- الأمراض الخلقية والمكتسبة في تطور التامور (وجود الأكياس والرتوج فيه)،
- اضطراب الدورة الدموية، متلازمة الوذمة ،
- أمراض الغدد الصماء والاضطرابات الأيضية ( سمنة القلب ، اضطرابات أيض الجلوكوز ومرض السكري ، قصور الغدة الدرقية ).
كما ذكرنا سابقًا، يمكن أن يتراكم السائل في التامور نتيجة لجروح الطعن في القلب، ولكن يمكن أيضًا ملاحظة نفس الوضع بعد إجراء عملية جراحية على العضو، نتيجة لمضاعفات ما بعد الجراحة (الالتهاب).
من الصدمات القلبية الغريبة احتشاء عضلة القلب ، والذي قد يحدث أيضًا مع مضاعفات التهابية ويؤدي إلى زيادة مستوى السوائل في الكيس التاموري. وينطبق الأمر نفسه على التغيرات الإقفارية (النخرية) في عضلة القلب.
إذا دققتَ النظر، يُمكنكَ ملاحظةُ تشابهاتٍ كثيرةٍ في أسبابِ التهابِ التامورِ واستسقاءِ التامور. نظريًا، يُعدُّ المرضُ الثاني نوعًا من التهابِ التامورِ غيرِ المُعدي، لأنَّ احتقانَ التامورِ يُسبِّبُ في جميعِ الأحوالِ عملياتٍ مرضيةً فيه من النوعِ الالتهابي.
 [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]، [ 14 ]، [ 15 ]، [ 16 ]، [ 17 ]
[ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]، [ 14 ]، [ 15 ]، [ 16 ]، [ 17 ]
طريقة تطور المرض
من المعروف من دروس الأحياء المدرسية أن قلبنا يُخلق في "قميص". اسم هذا "القميص" هو التامور ، وهو يتكون من أنسجة فسيولوجية كثيفة ويؤدي وظيفة وقائية.
يُسمى التامور أيضًا الكيس التاموري، حيث يشعر القلب بالراحة ويستطيع العمل دون انقطاع. يتكون الكيس التاموري من طبقتين (صفائح): حشوية (خارجية) وجدارية (داخلية)، ويمكنهما التحرك بالنسبة لبعضهما البعض.
القلب، كعضو عضلي متحرك، في حركة دائمة (جدرانه تنقبض وتضخ الدم كمضخة). في مثل هذه الظروف، إذا لم يكن هناك غلاف تامور حوله، فقد يتحرك، مما يؤدي إلى ثني الأوعية الدموية واضطراب الدورة الدموية.
علاوة على ذلك، يحمي التامور القلب من التمدد تحت وطأة الأحمال الثقيلة عليه. ويُعتقد أنه يُشكل أيضًا حاجزًا وقائيًا يمنع العدوى من اختراق أنسجة القلب أثناء التهاب الأعضاء الداخلية.
لكن وظيفةً لا تقل أهميةً لغشاء التامور هي منع احتكاك القلب، كثير الحركة، بهياكل الصدر الثابتة المجاورة. ولكي لا يتعرض القلب للاحتكاك بغشاء التامور نفسه والأعضاء المجاورة، توجد كمية صغيرة من السائل بين طبقاته.
وبالتالي، يوجد دائمًا سائل في التامور، ولكن عادةً لا تتجاوز كميته، وفقًا لمصادر مختلفة، 20-80 مل. عادةً ما يقتصر هذا الرقم على 30-50 مل، وتُعتبر زيادة حجم الانصباب التاموري إلى 60-80 مل حالة مرضية. ولكن إذا شعر الشخص بصحة جيدة دون ظهور أي أعراض مشبوهة مع هذه الكمية من السائل الحر ذي اللون المصفر قليلاً، فلا داعي للقلق.
يختلف الأمر إذا تراكم السائل في التامور بكميات متوسطة وكبيرة. يمكن أن يتراوح بين 100 و300 مل، أو 800 و900 مل. عندما يكون المؤشر مرتفعًا جدًا ويصل إلى لتر واحد، فإننا نتحدث عن حالة خطيرة تُهدد الحياة تُسمى انضغاط القلب (انضغاط القلب بسبب تراكم السوائل في كيس التامور).
ولكن من أين يأتي السائل الزائد في التامور؟ من الواضح أن هذا مستحيل في سياق الصحة المطلقة. يتجدد السائل في التامور باستمرار، وتمتصه صفائح التامور، وتبقى كميته ثابتة تقريبًا. ولا يمكن زيادة حجمه إلا في حالتين:
- في حالة حدوث اضطرابات أيضية في أنسجة التامور، مما يؤدي إلى انخفاض امتصاص الترسيب،
- إضافة إفرازات التهابية إلى السائل غير الالتهابي الموجود.
في الحالة الأولى، نتحدث عن أمراض مرتبطة باضطرابات الدورة الدموية، وتطور متلازمة الوذمة أو النزف، وعمليات الورم، التي ينتج عنها تراكم سائل شفاف في تجويف التامور، يحتوي على آثار من الخلايا الظهارية والبروتينات وجزيئات الدم. تُسمى هذه الحالة المرضية عادةً استسقاء التامور.
غالبًا ما يرتبط ظهور الإفرازات الالتهابية باختراق العدوى إلى التامور عبر الدم واللمف، إذا كان هناك بالفعل بؤرة التهاب صديدي في الجسم. في هذه الحالة، نتحدث عن مرض معدي والتهابي يُسمى "التهاب التامور"، وله أشكال مختلفة.
لكن الالتهاب في التامور قد يكون غير مُعدٍ أيضًا. يُلاحظ هذا في الأورام المصحوبة بنقائل في منطقة القلب، عندما ينتشر الورم من الأنسجة المجاورة (مثل التهاب عضلة القلب)، والاضطرابات الأيضية في أنسجة التامور، والصدمات التي تُصيب التامور (مثل ضربة على منطقة القلب، أو جرح، أو طعنة).
الأعراض السائل التأموري
قد تختلف الصورة السريرية لالتهاب التامور، الذي يتراكم فيه سوائل زائدة، باختلاف السبب وكمية الإفرازات. لا يحدث التهاب التامور بحد ذاته، بل هو أحد مضاعفات أمراض أو إصابات موجودة بالفعل في الجسم، لذا لا داعي للحديث عن أعراض محددة.
في كثير من الأحيان، لا يشك المريض حتى في تراكم السوائل في التامور، أي أنه لا يفكر في سبب تدهور صحته، ويشتبه في إصابته بأمراض القلب والأوعية الدموية، ونزلات البرد، وأمراض الجهاز التنفسي، وأمراض الكلى. يلجأ المريض إلى الطبيب المعالج في هذه الحالات، لكن الدراسات التشخيصية تُظهر أن الأعراض الظاهرة هي بالفعل أعراض متأخرة للأمراض، أي مضاعفاتها.
إذن، ما هي الشكاوى التي قد يتقدم بها المريض الذي يعاني من زيادة حجم سائل التامور إلى الطبيب؟
- ضيق في التنفس سواء أثناء الراحة أو أثناء بذل المجهود،
- عدم الراحة خلف عظمة القص، والذي يشعر به الشخص بوضوح بشكل خاص عندما يميل إلى الأمام،
- ألم في منطقة القلب بدرجات متفاوتة من الشدة، مرتبط بالضغط على العضو، يمكن أن ينتشر الألم إلى الظهر والكتف والرقبة والذراع الأيسر،
- ضيق في الصدر، شعور بالسحق،
- صعوبة في التنفس، نوبات اختناق ، شعور بنقص الهواء،
- متلازمة الوذمة، والتي تكون ملحوظة بشكل خاص على الوجه والأطراف العلوية والسفلية،
- انخفاض الضغط الانقباضي وزيادة الضغط الوريدي، وتورم الأوردة في الرقبة،
- أعراض عدم انتظام ضربات القلب ،
- سعال نباح غير منتج لا يجلب الراحة،
- صوت أجش
- زيادة التعرق، وخاصة على خلفية مرض السل،
- تضخم الكبد وألم في الربع العلوي الأيمن من البطن،
- مشاكل في مرور الطعام عبر المريء بسبب الضغط بواسطة التامور المتضخم،
- الفواق المتكرر نتيجة ضغط العصب الحجابي،
- - بشرة زرقاء شاحبة بسبب اضطرابات الدورة الدموية (ضغط القلب عن طريق الانصباب التاموري والإفرازات يؤدي إلى خلل في وظيفته الانقباضية)،
- فقدان الشهية وفقدان الوزن المصاحب له.
من الواضح أن المرضى قد يشكون من تدهور حالتهم العامة، وضعف، وصداع، وآلام عضلية، إلا أن بعض المرضى فقط يعانون من هذه الأعراض. لكن الحمى، الناتجة عن ارتفاع درجة حرارة الجسم بسبب الالتهاب، تظهر في معظم حالات طلب الرعاية الطبية، مصحوبة بانزعاج مرتبط بتراكم السوائل في التامور، وخاصةً في حالات الإصابات المُعدية. يمكن اعتبار هذه الشكاوى علامات أولى غير محددة للالتهاب، مما يؤدي لاحقًا إلى فيضان التامور بالسوائل.
لكن ضيق التنفس، وألم القلب، وتقلبات النبض وضغط الدم، كلها مؤشرات مباشرة على أن السائل الموجود في غلاف القلب يتداخل مع عمل القلب.
من المهم أن نفهم أن التهاب التامور لا يمكن أن يكون معديًا أو غير معدٍ، حادًا أو مزمنًا فحسب، بل له عدة أنواع تختلف في مسارها وكمية السوائل في التامور.
في الشكل الحاد، قد يحدث التهاب التامور الجاف (المعروف أيضًا باسم التهاب التامور الفبريني) والنضحي. في الحالة الأولى، يندفع الفيبرين من الغشاء المصلي للقلب إلى تجويف التامور، نتيجةً لفيضانه بالدم. في هذه الحالة، لا توجد سوى آثار من السوائل في التامور. أما في التهاب التامور النضحي، فتوجد السوائل الحرة في التامور بكميات كبيرة.
يمكن أن يتكون الانصباب التاموري من إفرازات شبه سائلة في العمليات الالتهابية واضطرابات الدورة الدموية، وسائل دموي (غلاف التامور النزفي) في حالة الجروح أو السل أو تمدد الأوعية الدموية الممزق، وسائل مختلط بالقيح في حالة الآفات المعدية.
قد يكون التهاب التامور النضحي طويل الأمد، وقد يصبح مزمنًا بعد ستة أشهر. قد لا تُسبب كمية صغيرة من السوائل في التامور (80-150 مل) أعراضًا واضحة للمرض، وقد يظن المريض أنه قد تعافى. ولكن بعد فترة، قد تشتد العملية الالتهابية تحت تأثير عوامل مختلفة، ويؤدي ارتفاع مستوى السوائل في التامور إلى أعراض مزعجة، وهي أيضًا غير آمنة تمامًا.
إذا تراكمت كمية كبيرة من السوائل في التامور، مما بدأ يضغط بشدة على القلب، مما أدى إلى تعطل عمله، فإننا نتحدث عن انصباب القلب. في هذه الحالة، لا تسترخي حجرات القلب بشكل كافٍ، ولا تتمكن من ضخ الكمية المطلوبة من الدم. كل هذا يؤدي إلى ظهور أعراض قصور القلب الحاد:
- ضعف شديد، انخفاض في ضغط الدم (انهيار، فقدان الوعي )،
- فرط التعرق (إفراز مكثف للعرق البارد)،
- ضغط شديد وثقل في الصدر،
- نبض سريع
- ضيق شديد في التنفس،
- ارتفاع الضغط الوريدي، والذي يتجلى في تضخم الوريد الوداجي،
- الإثارة العقلية والجسدية المفرطة،
- التنفس سريع ولكنه سطحي، وعدم القدرة على أخذ نفس عميق،
- ظهور القلق والخوف من الموت.
بعد الاستماع إلى المريض بواسطة سماعة الطبيب، يلاحظ الطبيب نغمات قلب ضعيفة ومكتومة، وظهور أصوات طقطقة ونفخة في القلب (تلاحظ في وضع معين من جسم المريض)، وهي أعراض نموذجية لالتهاب التامور، والتي تحدث مع أو بدون انضغاط القلب.
سائل التامور عند الأطفال
قد يبدو الأمر غريبًا، لكن تراكم السوائل في التامور قد يظهر حتى لدى الجنين. قد يشير تراكم بسيط من انصباب التامور، كعلامة على فرط نشاط الجهاز القلبي الوعائي، إلى تطور فقر دم خفيف إلى متوسط. في فقر الدم الشديد، قد تتجاوز كمية الراشح القيم الطبيعية بشكل ملحوظ، وهو عرض يهدد حياة الطفل.
لكن قد تتكون سوائل في غشاء التامور لدى الجنين أيضًا نتيجةً لاضطرابات في نمو أنسجة البطين الأيسر للقلب. في هذه الحالة، في الجزء العلوي من القلب من جهة البطين الأيسر، يظهر نتوء في الجدران - وهو ما يُسمى بالرتج - مما يُعيق تدفق انصباب التامور (استسقاء التامور). يتراكم السائل بين طبقات التامور، وقد يؤدي بعد فترة إلى حدوث انصباب القلب.
يمكن اكتشاف الأمراض في نمو قلب الجنين وظهور كمية كبيرة من السوائل حوله أثناء فحص الموجات فوق الصوتية للمرأة الحامل.
يمكن تشخيص التهاب التامور لدى الأطفال في مرحلة الطفولة المبكرة. غالبًا ما يحدث المرض على خلفية عدوى فيروسية سابقة، وروماتيزم، وأمراض منتشرة (شائعة) في النسيج الضام. ولكن من المحتمل أيضًا حدوث أشكال غير محددة من التهاب التامور، ناجمة عن عدوى فطرية، أو تسمم الجسم بسبب أمراض الكلى، أو نقص الفيتامينات، أو العلاج الهرموني، وما إلى ذلك. أما لدى الرضع، فغالبًا ما يتطور المرض على خلفية عدوى بكتيرية (مثل المكورات العنقودية، والعقديات، والمكورات السحائية، والمكورات الرئوية، وأنواع أخرى من مسببات الأمراض).
من الصعب جدًا تشخيص المرض لدى الرضع، خاصةً إذا كنا نتحدث عن الشكل الجاف من التهاب التامور. يبدأ التهاب التامور الحاد دائمًا بارتفاع درجة حرارة الجسم، وهي ليست عرضًا محددًا، وزيادة في معدل ضربات القلب وألم، ويمكن تشخيص ذلك من خلال نوبات متكررة من القلق والبكاء لدى الطفل.
سيشكو الأطفال الأكبر سنًا، الذين يعانون من تراكم قليل للسوائل في التامور، من ألم في الصدر الأيسر ، يزداد شدةً عند محاولة الطفل أخذ نفس عميق. قد يزداد الألم عند تغيير وضعية الجسم، كالانحناء مثلاً. غالبًا ما يمتد الألم إلى الكتف الأيسر، لذا قد تبدو الشكوى مشابهةً تمامًا لهذا.
يُعد التهاب التامور النضحي (الانصبابي) خطيرًا بشكل خاص، حيث تزداد كمية السوائل في التامور بسرعة، وقد تصل إلى مستويات حرجة مع تطور انصباب القلب. في الرضيع، يمكن اعتبار أعراض المرض كما يلي:
- زيادة الضغط داخل الجمجمة ،
- - امتلاء كبير في أوردة اليد والكوع والرقبة، حيث تصبح مرئية وملموسة بشكل واضح، وهو ما يتم استبعاده في سن مبكرة،
- ظهور القيء،
- ضعف عضلات مؤخرة الرأس،
- اليافوخ المنتفخ.
لا يمكن اعتبار هذه الأعراض محددة، ولكنها مهمة للتعرف على وجود مشكلة صحية لدى الطفل الذي لا يستطيع بعد التحدث عن أعراض أخرى للمرض.
المرحلة الحادة من التهاب التامور النضحي لدى الأطفال الأكبر سنًا مصحوبة بضيق في التنفس، وألم خفيف في منطقة القلب، وتدهور في الحالة العامة. أثناء نوبات الألم، يحاول الطفل الجلوس والانحناء، مع إمالة رأسه إلى صدره.
قد تظهر الأعراض التالية: سعال نباحي، بحة في الصوت، انخفاض ضغط الدم، غثيان مع قيء، فواق، ألم بطني. ومن الأعراض المميزة ظهور نبض غير طبيعي مع انخفاض في امتلاء الأوردة عند المدخل.
إذا كنا نتحدث عن انصباب القلب ، فهناك زيادة في ضيق التنفس، وشعور بنقص الهواء والخوف، ويصبح جلد الطفل شاحبًا جدًا، ويظهر عليه عرق بارد. في الوقت نفسه، يُلاحظ ازدياد في الإثارة النفسية الحركية. في حال عدم اتخاذ إجراءات عاجلة، قد يموت الطفل بسبب قصور القلب الحاد.
يتميز التهاب التامور النضحي المزمن، مهما كان سببه، لدى الطفل بتدهور الحالة العامة وضعف مستمر. يشعر الطفل بالتعب بسرعة، ويعاني من ضيق في التنفس، وانزعاج في الصدر، خاصةً عند الحركة، وممارسة الرياضة.
المضاعفات والنتائج
لا يمكن أن يمر الاحتقان في كيس التامور والعمليات الالتهابية فيه مصحوبة بزيادة في حجم السوائل في التامور دون أثر، ولا تظهر إلا في تدهور الحالة العامة للمريض وظهور ضيق في التنفس وألم خلف القص.
أولاً، مع ازدياد حجم السائل، يزداد الضغط على القلب، مما يُصعّب عمله. ولأن القلب عضو مسؤول عن إمداد الجسم بالدم، فإن أي قصور في عمله يُسبب اضطرابات في الدورة الدموية. يُعتبر الدم بدوره المصدر الرئيسي لتغذية الخلايا، كما يُزوّدها بالأكسجين. فيضطرب دوران الدم، وتبدأ أعضاء الجسم المختلفة بالمعاناة من الجوع، وتتعطل وظائفها، مما يؤدي إلى ظهور أعراض أخرى، مثل أعراض التسمم، مما يُؤثر سلباً على جودة حياة الإنسان.
ثانيًا، يُعرِّض تراكم الإفرازات الالتهابية تطور عملية التصاق ندبي. في هذه الحالة، لا يُعاني التامور نفسه من فرط نمو الأنسجة الليفية وضغط صفائحه بسبب تراكم الكالسيوم، بل يُعاني القلب أيضًا، الذي لا يستطيع ملء حجرات القلب بالدم بشكل كافٍ أثناء الانبساط. ونتيجةً لذلك، يحدث احتقان وريدي، مما يزيد من خطر تكوّن الخثرات.
يمكن أن تنتشر العملية الالتهابية أيضًا إلى عضلة القلب، مسببةً تغيرات تنكسية فيها. يُطلق على هذه الحالة المرضية التهاب عضلة القلب التاموري. ويؤدي انتشار العملية اللاصقة إلى التصاق القلب بالأعضاء المجاورة، بما في ذلك أنسجة المريء والرئتين والصدر والعمود الفقري.
إن ركود السوائل في التامور، وخاصة مع وجود كمية كبيرة من الدم، يمكن أن يؤدي إلى تسمم الجسم بمنتجات تحلله، ونتيجة لذلك تعاني العديد من الأعضاء مرة أخرى، وفي المقام الأول الأعضاء الإخراجية (الكلى).
لكن الحالة الأكثر خطورة في التهاب التامور النضحي مع زيادة سريعة في حجم السوائل في التامور هي حالة انضغاط القلب، والتي تؤدي في حالة عدم وجود علاج فعال عاجل إلى وفاة المريض.
التشخيص السائل التأموري
لا يُعتبر سائل التامور حالة مرضية إذا لم تتجاوز كميته المعدلات المقبولة عمومًا. ولكن بمجرد أن يصبح حجم الانصباب كبيرًا لدرجة أنه يبدأ في التسبب بأعراض قصور القلب وأعضاء أخرى مجاورة، فلا يمكن تأجيل العلاج.
بما أن أعراض التهاب التامور قد تتشابه مع أمراض مختلفة، يلجأ المرضى إلى طبيب عام، والذي بعد الفحص السريري والاستماع إلى المريض، يُحيله إلى طبيب قلب. الأعراض التي يذكرها المرضى لا تُشير بالضرورة إلى السبب الحقيقي للمرض، لكنها قد تُرشد الطبيب إلى الطريق الصحيح، لأن معظمها لا يزال يُشير إلى مشاكل في القلب.
يُساعد النقر على القلب والاستماع إليه على تأكيد التخمين. يُظهر النقر زيادةً في حدود القلب، بينما يُظهر الاستماع نبضات قلب ضعيفة ومكتومة، مما يُشير إلى محدودية حركة هياكل القلب بسبب انضغاطها.
يُساعد إجراء فحوصات مخبرية للدم والبول على تقييم طبيعة المشاكل الصحية القائمة، وتحديد سبب ونوع التهاب التامور، وتقييم شدة الالتهاب. لهذا الغرض، تُوصف الفحوصات التالية: فحوصات الدم السريرية والمناعية، وكيمياء الدم ، وتحليل البول العام.
لكن لا الفحص السريري مع الاستماع، ولا الفحوص المخبرية، يُمكّنان من التشخيص الدقيق، لأنهما لا يُمكّنان من تقييم وجود السوائل في التامور وحجمها، ولا من تحديد السبب الدقيق لاضطراب القلب. تُحلّ هذه المشكلة بالتشخيصات الآلية، التي تتيح العديد من أساليبها تقييم الحالة بأدقّ التفاصيل.
يُعتبر تخطيط صدى القلب (EchoCG) الطريقة الرئيسية التي تُمكّن من تحديد ليس فقط وجود السوائل في التامور، بل أيضًا مستواها. يسمح هذا الفحص بتحديد حتى أدنى كمية من السوائل (ابتداءً من 15 مل)، وتوضيح التغيرات في النشاط الحركي لهياكل القلب، وسماكة طبقات التامور، والالتصاقات في منطقة القلب، واندماجه مع أعضاء أخرى.
تحديد كمية السائل في التامور عن طريق تخطيط صدى القلب
عادةً، لا تلامس صفائح التامور بعضها البعض. يجب ألا يتجاوز تباعدها 5 مم. إذا أظهر تخطيط صدى القلب تباعدًا يصل إلى 10 مم، فإننا نتحدث عن المرحلة الأولية من التهاب التامور، حيث تتراوح التباعدات بين 10 و20 مم، وهي مرحلة متوسطة، وأكثر من 20 مم، وهي مرحلة شديدة.
عند تحديد الخصائص الكمية للسائل في التامور، يُقال إن الحجم الضئيل أقل من 100 مل، ويُعتبر ما يصل إلى نصف لتر متوسطًا، ويُعتبر ما يزيد عن 0.5 لتر كبيرًا. في حالة تراكم كمية كبيرة من الإفرازات، يلزم إجراء ثقب التامور، والذي يُجرى تحت إشراف تخطيط صدى القلب. يُعرض جزء من السائل المُضخّ للفحص الميكروبيولوجي والخلوي، مما يُساعد على تحديد طبيعته (تكون كثافة الإفرازات منخفضة ومحتوى البروتين فيها ضئيلًا)، ووجود عامل مُعدٍ، أو صديد، أو دم، أو خلايا خبيثة.
إذا اكتُشف وجود سائل في غشاء التامور لدى الجنين، يُجرى ثقبٌ دون انتظار ولادة الطفل. يجب إجراء هذا الإجراء المُعقّد تحت مراقبةٍ دقيقةٍ بالموجات فوق الصوتية، نظرًا لارتفاع خطر إصابة الأم أو جنينها. ومع ذلك، هناك حالاتٌ يختفي فيها السائل من تجويف التامور تلقائيًا، ولا داعي لإجراء ثقب.
يمكن لتخطيط كهربية القلب (ECG) أيضًا توفير بعض المعلومات حول الحالة المرضية، إذ يُقلل التهاب التامور النضحي والمزمن من النشاط الكهربائي لعضلة القلب. كما يوفر تخطيط القلب الصوتي معلومات حول أصوات القلب غير المرتبطة بعمله، والتذبذبات عالية التردد التي تشير إلى تراكم السوائل في التامور.
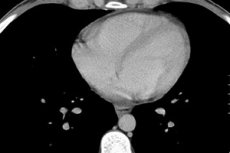
يُحدَّد التهاب التامور النضحي واستسقاء التامور الذي يزيد حجم سائله عن 250 مل في صورة الأشعة السينية من خلال زيادة حجم القلب وتغير شكله، وعدم وضوح ظله. يمكن ملاحظة تغيرات التامور أثناء تصوير الصدر بالموجات فوق الصوتية ، أو التصوير المقطعي المحوسب، أو التصوير بالرنين المغناطيسي.
تشخيص متباين
بما أن سائل التامور لا يظهر صدفة، بل يرتبط ظهوره ببعض الأمراض، فإن التشخيص التفريقي يُعطى دورًا هامًا، إذ يسمح بتحديد سبب الانصباب التاموري الشديد. قد تُشبه أعراض التهاب التامور الحاد أعراض احتشاء عضلة القلب الحاد أو التهاب عضلة القلب الحاد. من المهم جدًا التمييز بين هذه الأمراض لضمان فعالية العلاج الموصوف وفقًا للتشخيص.
 [ 39 ]
[ 39 ]
علاج او معاملة السائل التأموري
كما هو معلوم، يوجد دائمًا سائل في التامور، ومن غير المرجح أن يؤثر ارتفاع طفيف في مستواه على صحة المريض. قد يكتشف الطبيب هذه التغيرات بالصدفة، وبعد ذلك سيُجري مراقبة للمريض لفترة. إذا زادت كمية السائل، لكنها ظلت ضئيلة، فمن الضروري معرفة السبب الذي أدى إلى تراكم الانصباب. يهدف العلاج في المقام الأول إلى تثبيط العامل المسبب للترطيب المرضي.
يعتمد مكان علاج المريض على شدة الحالة المرضية. يُنصح بعلاج التهاب التامور الحاد في المستشفى، فهذا من شأنه أن يساعد على تجنب انصباب القلب. أما الحالات الخفيفة من المرض، والتي تحتوي على كمية معتدلة من الإفرازات، فتُعالج في العيادات الخارجية.
بما أن التهاب التامور عملية التهابية، فمن الضروري أولاً إيقاف الالتهاب لتقليل إفراز الإفرازات. في معظم الحالات، يمكن تحقيق ذلك بمساعدة الأدوية المضادة للالتهابات غير الهرمونية (NSAIDs). ومن بين هذه الأدوية، يُعد الإيبوبروفين الدواء الأكثر شيوعًا، إذ يُساعد على تخفيف الحمى والالتهاب، وله تأثير إيجابي على تدفق الدم، ويتحمله معظم المرضى جيدًا.
إذا كان سبب تراكم السوائل في التامور هو نقص تروية القلب، فإن العلاج بالديكلوفيناك والأسبرين وأدوية أخرى تحتوي على حمض أسيتيل الساليسيليك، الذي يُخفِّض لزوجة الدم، يكون أكثر فعالية. كما يُمكن استخدام الإندوميثاسين، ولكن هذا الدواء قد يُسبب آثارًا جانبية ومضاعفات مُختلفة، لذا لا يُستخدم إلا في الحالات القصوى.
إذا لم يعطي تناول مضادات الالتهاب غير الستيرويدية النتيجة المرجوة أو كان من المستحيل القيام بذلك لسبب ما، يتم إجراء العلاج المضاد للالتهابات باستخدام الأدوية الستيرويدية (غالبًا بريدنيزولون).
مع زيادة السوائل، يصاحب التهاب التامور ألمٌ يُخفَّف بمساعدة المسكنات التقليدية (أنالجين، تيمبالجين، كيتانوف، إلخ). لعلاج متلازمة الوذمة، تُستخدم مدرات البول (غالبًا فوروسيميد). وللحفاظ على توازن الفيتامينات والمعادن، تُكمَّل مدرات البول بمستحضرات البوتاسيوم (مثل أسباركام) والفيتامينات.
إلى جانب معالجة مشكلة الالتهاب وتراكم السوائل في التامور، يُعالَج المرض الكامن. في حال وجود عدوى، يكون العلاج بالمضادات الحيوية الجهازية إلزاميًا. تُوصف المضادات الحيوية من مجموعة البنسلين والسيفالوسبورينات؛ وفي حالات العدوى القيحية الشديدة، تُعطى الأفضلية للفلوروكينولونات. ونظرًا لمقاومة العديد من سلالات مسببات الأمراض لتأثير المضادات الحيوية التقليدية، يُستخدَم بشكل متزايد في العلاج أنواع جديدة من الأدوية المضادة للميكروبات، والتي تستجيب لها معظم البكتيريا (أحد هذه الأدوية هو الفانكومايسين).
من الناحية المثالية، بعد ثقب التامور، يجب إجراء اختبار السوائل لتحديد نوع العامل الممرض ومقاومته للمضادات الحيوية الموصوفة.
إذا تطور التهاب التامور النضحي على خلفية مرض السل، تُوصف أدوية خاصة مضادة للسل. في حالة الأورام، تكون الأدوية المثبطة للخلايا فعالة. على أي حال، تساعد مضادات الهيستامين في تقليل التورم والالتهاب، لأن حتى رد فعل الجسم تجاه عامل مُعدٍ يُعتبر تحسسيًا.
في حالات التهاب التامور الحاد، يُنصح بالراحة التامة في الفراش وتناول طعام خفيف. أما إذا كان المرض مزمنًا، فيُنصح بتقليل النشاط البدني واتباع نظام غذائي خلال فترة تفاقمه.
في حالة تعميم العملية الالتهابية، يُنصح بإجراء غسيل الكلى. في حالة وجود كمية كبيرة من السوائل في التامور، يُجرى بزله (بزل)، وهو الطريقة الوحيدة الآمنة وغير الجراحية لتصريف السوائل الزائدة. يمكن وصف البزل في حالات انصباب القلب، والتهاب التامور القيحي، وكذلك في حال لم يُسفر العلاج المحافظ لمدة أسبوعين إلى ثلاثة أسابيع عن تقليل السوائل بين طبقات التامور. في حال وجود صديد في الإفرازات، يُجرى تصريف تجويف التامور مع إدخال المضادات الحيوية إليه.
في بعض الحالات، قد يلزم إجراء الوخز أكثر من مرة. إذا لم يُفلح إيقاف الالتهاب واستمر تراكم السائل في التامور رغم الوخز المتكرر، يُوصف العلاج الجراحي - استئصال التامور.
لا يُجرى علاج طبيعي لالتهاب التامور المصحوب بانصباب، لأنه قد يؤدي إلى تفاقم الحالة. خلال فترة إعادة التأهيل، يُمكن استخدام العلاج بالتمارين الرياضية والتدليك العلاجي.
طوال فترة علاج الشكل الحاد من المرض، يجب أن يكون المريض تحت إشراف طبي. يُقاس ضغطه الشرياني والوريدي بانتظام، وتُراقب مؤشرات معدل ضربات القلب (النبض). في المرحلة المزمنة من المرض، يُنصح المريض باقتناء جهاز خاص لقياس ضغط الدم والنبض، مما يسمح له بمراقبة حالته بشكل مستقل.
أدوية التهاب التامور
غالبًا ما لا يتطلب علاج استسقاء التامور، عند تراكم السوائل غير الالتهابية فيه، علاجًا خاصًا. يكفي إزالة العوامل المسببة، لتعود كمية السوائل إلى وضعها الطبيعي. أحيانًا يختفي المرض تلقائيًا دون علاج. في حالات أخرى، تُفيد مزيلات الاحتقان (سبيرونولاكتون، فوروسيميد، إلخ).
فوروسيميد
مُدِّر بول سريع المفعول، يُوصف عادةً لعلاج متلازمة الوذمة المرتبطة بأمراض القلب والأوعية الدموية. لا يُسبب إجهادًا للكلى، مما يسمح باستخدامه حتى في حالات الفشل الكلوي. بالإضافة إلى تأثيره المُدِر للبول، يُعزز توسع الأوعية الدموية الطرفية، مما يُساعد ليس فقط على تخفيف الوذمة، بل أيضًا على خفض ضغط الدم المرتفع.
يمكن وصف الدواء على شكل أقراص (40 ملغ يوميًا صباحًا أو يومًا بعد يوم) وحقن. الحد الأقصى للجرعة اليومية المسموح بها من الدواء على شكل أقراص هو 320 ملغ. في هذه الحالة، يُفضل تناول الدواء مرتين يوميًا. يجب أن تكون الفترة الفاصلة بين تناول الأقراص 6 ساعات.
يمكن حقن محلول فوروسيميد عضليًا أو وريديًا (بجرعات بطيئة). تُستخدم هذه الطريقة في حالات الوذمة الشديدة وخطر الإصابة بانسداد القلب. بمجرد انحسار الوذمة، يُؤخذ الدواء عن طريق الفم. يُعطى الدواء الآن مرة كل يومين إلى ثلاثة أيام. تتراوح الجرعة اليومية للدواء للحقن بين 20 و120 ملغ، بمعدل مرة إلى مرتين يوميًا.
يتم إجراء العلاج بالحقن بالدواء لمدة لا تزيد عن 10 أيام، وبعدها يتم إعطاء المريض أقراصًا حتى تستقر الحالة.
على الرغم من أن الحمل يُعتبر أحد عوامل خطر الإصابة بالتهاب غشاء التامور المائي، إلا أن الأطباء لا ينصحون باستخدام الدواء في النصف الأول من الحمل. إذ تساعد مدرات البول على إزالة البوتاسيوم والصوديوم والكلور وغيرها من الأملاح الضرورية للجسم، مما قد يؤثر سلبًا على نمو الجنين، الذي تتكون أجهزته الرئيسية خلال هذه الفترة تحديدًا.
كما يمنع استعمال الدواء في حالة نقص البوتاسيوم في الجسم (نقص بوتاسيوم الدم)، الغيبوبة الكبدية، المرحلة الحرجة من الفشل الكلوي، انسداد المسالك البولية (تضيق، حصوات المسالك البولية، الخ).
قد يُسبب تناول الدواء الأعراض المزعجة التالية: غثيان، إسهال، انخفاض ضغط الدم، فقدان سمع مؤقت، التهاب النسيج الضام في الكلى. يؤدي فقدان السوائل إلى العطش، والدوار، وضعف العضلات، والاكتئاب.
قد يصاحب التأثير المدر للبول التغيرات التالية في الجسم: انخفاض مستويات البوتاسيوم، زيادة محتوى اليوريا في الدم (فرط حمض يوريك الدم)، زيادة مستويات الجلوكوز في الدم (فرط سكر الدم)، إلخ.
إذا كنا نتحدث عن عملية التهابية في التامور، والتي نتيجة لها تتراكم كمية كبيرة من الإفرازات بين طبقات الكيس الأمنيوسي، يتم استكمال العلاج بمزيلات الاحتقان ومضادات الهيستامين بالعلاج المضاد للالتهابات (تناول مضادات الالتهاب غير الستيرويدية أو الكورتيكوستيرويدات).
ايبوبروفين
دواء غير ستيرويدي مضاد للالتهابات ومضاد للروماتيزم، يساعد على خفض الحرارة والحمى (انخفاض درجة الحرارة)، ويخفف التورم والالتهاب، ويخفف الألم الخفيف إلى المتوسط. أحيانًا تكون هذه التأثيرات كافية لعلاج التهاب التامور غير المعدي.
يتوفر الدواء على شكل أقراص مغلفة وكبسولات للإعطاء عن طريق الفم. يُؤخذ الدواء بعد الوجبات لتقليل التأثير المهيج لمضادات الالتهاب غير الستيرويدية على الغشاء المخاطي في المعدة.
يُوصف دواء الإيبوبروفين بجرعة تتراوح من 1 إلى 3 أقراص. يُحدد الطبيب وتيرة تناول الدواء، وعادةً ما تكون من 3 إلى 5 مرات يوميًا. للأطفال دون سن 12 عامًا، تُحسب الجرعة بواقع 20 ملغ لكل كيلوغرام من وزن الطفل. تُقسم الجرعة إلى 3-4 جرعات متساوية وتُؤخذ خلال اليوم.
الجرعة اليومية القصوى من الدواء للبالغين هي 8 أقراص 300 ملغ، وللأطفال فوق 12 سنة - 3 أقراص.
موانع استخدام الدواء هي: الحساسية الفردية للدواء أو مكوناته، المرحلة الحادة من آفات الجهاز الهضمي التقرحية، أمراض العصب البصري وبعض ضعف البصر، الربو الناتج عن الأسبرين، تليف الكبد. لا يُوصف الدواء لعلاج قصور القلب الحاد، ارتفاع ضغط الدم المستمر، الهيموفيليا، ضعف تخثر الدم، نقص الكريات البيض، الاستعداد النزفية، ضعف السمع، اضطرابات الدهليزي، إلخ.
يُسمح للأطفال بتناول الأقراص من سن السادسة، وللنساء الحوامل حتى الثلث الأخير من الحمل. يُناقش إمكانية استخدام الدواء أثناء الرضاعة مع الطبيب.
ويجب توخي الحذر في حالات ارتفاع مستويات البيليروبين، وفشل الكبد والكلى، وأمراض الدم ذات المنشأ غير المعروف، والأمراض الالتهابية في الجهاز الهضمي.
يتحمل معظم المرضى هذا الدواء جيدًا. الآثار الجانبية نادرة. عادةً ما تظهر على شكل غثيان، وقيء، وحرقة في المعدة، وشعور بعدم الراحة في منطقة أعلى المعدة، وأعراض عسر الهضم، وصداع، ودوار. كما وردت تقارير عن ردود فعل تحسسية نادرة، خاصةً في ظل عدم تحمل مضادات الالتهاب غير الستيرويدية وحمض أسيتيل الساليسيليك.
وفي حالات أقل شيوعا بكثير (في حالات معزولة) يحدث انخفاض في السمع، وظهور طنين الأذن، والتورم، وارتفاع ضغط الدم (عادة في المرضى الذين يعانون من ارتفاع ضغط الدم الشرياني)، واضطرابات النوم، والتعرق المفرط، والتورم، وما إلى ذلك.
من بين الكورتيكوستيرويدات، يستخدم البريدنيزولون في أغلب الأحيان في علاج التهاب التامور.
بريدنيزولون
دواء هرموني مضاد للالتهابات، يتمتع بتأثيرات مضادة للهيستامين ومضادة للسموم ومثبطة للمناعة في آن واحد، مما يُسهم في تخفيف حدة أعراض الالتهاب والألم بسرعة. كما يُعزز مستويات الجلوكوز في الدم وإنتاج الأنسولين، ويُحفز تحويل الجلوكوز إلى طاقة.
يمكن وصف الدواء لمختلف الأمراض التي تسبب تكوين كمية كبيرة من السوائل في التامور للإعطاء عن طريق الفم، وكذلك للحقن (الحقن العضلي، الوريدي، داخل المفصل).
يُحدد الطبيب الجرعة الفعالة للدواء بناءً على شدة الحالة المرضية. عادةً، لا تتجاوز الجرعة اليومية للبالغين 60 ملغ، وللأطفال فوق 12 عامًا 50 ملغ، وللرضع 25 ملغ. في حالات الطوارئ الشديدة، قد تكون هذه الجرعات أعلى قليلًا، ويُعطى الدواء ببطء عن طريق الوريد أو عن طريق التسريب الوريدي (وأقل شيوعًا عن طريق الحقن العضلي).
عادةً، تُعطى جرعة من ٣٠ إلى ٦٠ ملغ من بريدنيزولون دفعةً واحدة. عند الحاجة، تُكرر العملية بعد نصف ساعة. تعتمد جرعة الإعطاء داخل المفصل على حجمه.
هذا الدواء مخصص لعلاج المرضى الذين تزيد أعمارهم عن ست سنوات. لا يُوصف هذا الدواء لعلاج فرط الحساسية له، والأمراض المُعدية والطفيلية، بما في ذلك المرحلة النشطة من السل وفيروس نقص المناعة البشرية، وبعض أمراض الجهاز الهضمي، وارتفاع ضغط الدم الشرياني، وقصور القلب الاحتقاني اللا تعويضي أو داء السكري، واضطرابات إنتاج هرمون الغدة الدرقية، وداء إيتسنكو-كوشينغ. يُعدّ استخدام هذا الدواء خطيرًا في حالات أمراض الكبد والكلى الشديدة، وهشاشة العظام، وأمراض الجهاز العضلي المصحوبة بضعف العضلات، والأمراض النفسية النشطة، والسمنة، وشلل الأطفال، والصرع، وأمراض الرؤية التنكسية (مثل إعتام عدسة العين، والزرق).
لا يُستخدم هذا الدواء بعد التطعيم. يُسمح بالعلاج بالبريدنيزولون بعد أسبوعين من التطعيم. إذا لزم التطعيم لاحقًا، فلا يُعطى إلا بعد ثمانية أسابيع من انتهاء العلاج بالكورتيكوستيرويد.
كما أن الإصابة الحديثة باحتشاء عضلة القلب تعتبر أيضًا من موانع استعمال الدواء.
أما الآثار الجانبية، فتحدث غالبًا مع العلاج طويل الأمد بالدواء. لكن الأطباء عادةً ما يحاولون تقصير مدة العلاج قدر الإمكان تحسبًا لظهور مضاعفات مختلفة.
الحقيقة هي أن البريدنيزولون قادر على إزالة الكالسيوم من العظام ومنع امتصاصه، وبالتالي، الإصابة بهشاشة العظام. في مرحلة الطفولة، قد يظهر هذا على شكل تأخر في النمو وضعف في العظام. كما يُلاحظ مع الاستخدام المطول ضعف في العضلات، واضطرابات مختلفة في الجهاز القلبي الوعائي، وارتفاع ضغط العين، وتلف العصب البصري، وقصور في قشرة الغدة الكظرية، وقد يُسبب نوبات صرع. يُحفز هذا الستيرويد إنتاج حمض الهيدروكلوريك، مما قد يؤدي إلى زيادة حموضة المعدة وظهور التهابات وتقرحات على الغشاء المخاطي.
عند إعطاء محلول بريدنيزولون عن طريق الحقن، لا ينبغي خلطه أبدًا في نفس المحقنة مع أدوية أخرى.
إذا كان التهاب التامور معديًا بطبيعته، أو بشكل أكثر دقة، إذا كان سببه عدوى بكتيرية، يتم وصف المضادات الحيوية الفعالة.
فانكومايسين
أحد الأدوية المبتكرة من المجموعة الجديدة من المضادات الحيوية - الجليكوببتيدات. يمتاز هذا الدواء بغياب مقاومة الدواء لدى الغالبية العظمى من البكتيريا موجبة الجرام، مما يُتيح استخدامه في حالة مقاومة البكتيريا للبنسلينات والسيفالوسبورينات، والتي تُوصف عادةً لعلاج التهاب التامور الجرثومي.
يُعطى الفانكومايسين على شكل ليوفيليزات، والذي يُخفف لاحقًا إلى التركيز المطلوب بمحلول ملحي أو محلول جلوكوز بنسبة 5%، بالتنقيط بشكل أساسي. يُنصح بإعطائه ببطء على مدار ساعة. يُحسب تركيز المحلول عادةً بـ 5 ملغ لكل مليلتر، ولكن نظرًا لأنه يُنصح بالحد من دخول السوائل إلى الجسم في حالة متلازمة الوذمة ووجود كمية كبيرة من الإفرازات في التامور، يمكن مضاعفة تركيز المحلول. في هذه الحالة، يبقى معدل إعطاء الدواء ثابتًا (10 ملغ في الدقيقة).
يُعطى الدواء، حسب الجرعة (٠.٥ أو ١ غرام)، كل ٦ أو ١٢ ساعة. يجب ألا تتجاوز الجرعة اليومية ٢ غرام.
للأطفال دون سن أسبوع واحد، يُمكن إعطاء الدواء بجرعة أولية مقدارها 15 ملغ لكل كيلوغرام من الوزن، ثم تُخفَّض الجرعة إلى 10 ملغ لكل كيلوغرام وتُعطى كل 12 ساعة. أما للأطفال دون سن شهر واحد، فلا تُغيَّر الجرعة، ولكن تُخفَّض الفترة الفاصلة بين الجرعات إلى 8 ساعات.
للأطفال الأكبر سنًا، يُعطى الدواء كل ست ساعات بجرعة ١٠ ملغ لكل كيلوغرام. أقصى تركيز للمحلول ٥ ملغ/مل.
"فانكومايسين" غير مخصص للإعطاء عن طريق الفم. لا يُطلق في هذه الأشكال بسبب سوء امتصاصه في الجهاز الهضمي. ولكن عند الحاجة، يُعطى الدواء عن طريق الفم، بعد تخفيف محلول التجفيف بالتجميد من العبوة بـ 30 غرامًا من الماء.
في هذا الشكل، يُؤخذ الدواء 3-4 مرات يوميًا. يجب ألا تتجاوز الجرعة اليومية غرامين. تُحسب الجرعة الواحدة للأطفال بـ 40 ملغ لكل كيلوغرام من وزن الطفل. لا تتجاوز مدة العلاج للأطفال والبالغين 10 أيام، ولا تقل عن أسبوع.
للدواء موانع قليلة جدًا. لا يُوصف لعلاج الحساسية الفردية للمضاد الحيوي، ولا يُوصف في الأشهر الثلاثة الأولى من الحمل. ابتداءً من الشهر الرابع من الحمل، يُوصف الدواء وفقًا لإرشادات صارمة. يجب إيقاف الرضاعة الطبيعية أثناء العلاج بالفانكومايسين.
عند تناول الدواء ببطء على مدار ساعة، عادةً لا تظهر أي آثار جانبية. أما الإعطاء السريع للدواء، فينطوي على احتمالية حدوث حالات خطيرة، مثل: قصور القلب، وردود الفعل التحسسية، والانهيار. وفي بعض الأحيان، قد تحدث ردود فعل من الجهاز الهضمي، وطنين في الأذن، وفقدان سمع مؤقت أو دائم، وإغماء، وخدر في الأطراف، وتغيرات في تكوين الدم، وتشنجات عضلية، وقشعريرة، وغيرها. ويرتبط ظهور أعراض غير مرغوب فيها بالعلاج طويل الأمد أو بتناول جرعات كبيرة من الدواء.
يقع اختيار الأدوية لعلاج تراكم السوائل في التامور بالكامل ضمن اختصاص الطبيب ويعتمد على سبب وطبيعة المرض الذي تسبب في مثل هذا الاضطراب، وشدته، والأمراض المصاحبة.
العلاجات الشعبية
تجدر الإشارة إلى أن خيارات الوصفات الشعبية الفعّالة في علاج التهاب التامور محدودة. فقد ثبت منذ زمن طويل استحالة علاج أمراض القلب بالأعشاب والتعاويذ وحدها، خاصةً عندما يتعلق الأمر بطبيعة المرض المُعدية. لكن العلاجات الشعبية يمكن أن تساعد في علاج الوذمة والالتهاب.
يُعتبر منقوع إبر الصنوبر الصغيرة أشهر وصفة لعلاج التهاب التامور، إذ يُنسب إليه تأثير مهدئ ومضاد للميكروبات. تُخفف هذه الوصفة التهاب التامور بفعالية، وبالتالي تُقلل من حجم السوائل فيه. وهي علاج ممتاز لعلاج الالتهابات الفيروسية. كما يُسمح باستخدامها لعلاج التهاب التامور النضحي البكتيري، ولكن فقط كإضافة إلى العلاج بالمضادات الحيوية.
لتحضير المنقوع، خذ 5 ملاعق كبيرة من مسحوق إبر أي شجرة صنوبرية، واسكب عليها نصف لتر من الماء المغلي، واتركها على نار هادئة لمدة 10 دقائق. ارفع الخليط عن النار واتركه في مكان دافئ لمدة 8 ساعات. بعد تصفية "الدواء"، تناوله بعد الوجبات، 100 غرام 4 مرات يوميًا. يمنح هذا الجسم القوة لمقاومة المرض ذاتيًا.
يمكنكِ تجربة تحضير صبغة الجوز. تُسكب 15 حبة جوز مطحونة مع زجاجة فودكا (0.5 لتر)، ويُنقع المزيج لمدة أسبوعين. يُؤخذ الصبغة النهائية بملعقة حلوى واحدة (ملعقة ونصف صغيرة) بعد الإفطار والعشاء. يُخفف الصبغة في كوب من الماء قبل الاستخدام.
تُعدّ مشروبات الأعشاب، التي تحتوي على أعشاب ذات تأثيرات مُدرّة للبول ومُهدئة ومضادة للالتهابات ومُقوّية، مفيدةً لتخفيف أعراض المرض. على سبيل المثال، مجموعة من أزهار الزيزفون، والزعرور، والآذريون، وبذور الشبت، وقش الشوفان. يُسكب كوب من الماء المغلي على ملعقة صغيرة من المنقوع، ويُترك في مكان دافئ لمدة 3 ساعات. يُشرب المنقوع الجاهز خلال اليوم، مُقسّمًا إلى 4 جرعات. يُؤخذ المنقوع قبل نصف ساعة من الوجبات.
أو مجموعة أخرى، تشمل أزهار الزعرور والبابونج، بالإضافة إلى عشبة الأم وعشبة الخلود. خذ ملعقة كبيرة ونصف من المجموعة، واسكب عليها كوبًا ونصف من الماء المغلي، واتركها في مكان دافئ لمدة 7-8 ساعات. تناول المنقوع المصفى نصف كوب ثلاث مرات يوميًا بعد ساعة من تناول الطعام.
لا يُعدّ العلاج بالأعشاب لأمراض خطيرة وشديدة، مثل التهاب التامور أو أغشية القلب، العلاج الرئيسي، خاصةً في المرحلة الحادة من المرض. يُنصح باستخدام وصفات الطب التقليدي بعد اختفاء الأعراض الرئيسية للمرض قليلاً. كما أنها تُساعد في الوقاية من أمراض القلب وتقوية جهاز المناعة.
 [ 40 ]، [ 41 ]، [ 42 ]، [ 43 ]
[ 40 ]، [ 41 ]، [ 42 ]، [ 43 ]
المعالجة المثلية
يبدو أنه إذا لم يكن العلاج الشعبي لالتهاب التامور، الذي يتميز بوجود سوائل في التامور بكمية 100 مل فأكثر، فعالاً، فهل يُمكن للمعالجة المثلية أن تُغير الوضع، لأن مستحضراتها تحتوي فقط على مكونات طبيعية لا تُعتبر أدوية قوية؟ مع ذلك، يزعم بعض أطباء المعالجة المثلية إمكانية علاج التهاب التامور بالعلاجات المثلية. صحيح أن هذا العلاج سيكون طويل الأمد ومكلفًا ماليًا، لأن الوصفة الطبية ستتضمن عدة أدوية مثلية باهظة الثمن دفعة واحدة.
عند بداية المرض، مع ارتفاع درجة حرارة الجسم والحمى، يُوصف دواء الأكونيت. يُستخدم هذا الدواء لتخفيف الألم الذي يشتد مع الاستنشاق والحركة، مما يمنع المريض من الراحة ليلاً. قد يُصاحب ذلك سعال جاف. غالبًا ما يُخفف استخدام الأكونيت وحده أعراض التهاب التامور، ولكن في بعض الأحيان، يجب مواصلة العلاج.
يُوصف دواء بريونيا عندما يتحول التهاب التامور الجاف إلى التهاب نضحي. وهو مُوصى به لعلاج العطش الشديد، وألم القلب الشديد، والسعال النباحي الانتيابي، وصعوبة التنفس بعمق.
يوصف كالي كاربونيكوم عندما لا تكون الأدوية مثل الأكونيت والبريونيا فعالة أو عندما يتأخر طلب المشورة الطبية، عندما يتغلب على المريض ألم في القلب، يظهر الخوف من الموت، يصبح النبض ضعيفًا وغير منتظم، ويلاحظ انتفاخ البطن.
إذا تراكم السائل في التامور ببطء، يتم إعطاء الأفضلية لدواء Apis، وهو فعال لألم القلب الحاد الذي يزداد مع الحرارة، وقلة التبول، وقلة العطش.
عند تراكم كمية معينة من الإفرازات في تجويف التامور، والتي لم ينخفض حجمها لعدة أيام، مع عدم وجود ألم أو حرارة تُذكر، يُنصح باستخدام دواء كانثاريس. وكما هو الحال مع الدواء السابق، يتميز هذا الدواء بقلة التبول.
لا ينبغي تناول الكانثاريس في حالة وجود آلام شديدة في القلب أو عدم انتظام دقات القلب.
إذا لم يُحقق العلاج النتيجة المرجوة واستمر المرض في التفاقم، تُوصف أدوية أقوى: الكولشيكوم، الزرنيخ، الكبريت، الصوديوم، الليكوبوديوم، السل. تُساعد هذه الأدوية على تطهير الجسم من السموم، وتحريك قواه الداخلية، وتُمكّن من الحد من آثار الاستعداد الوراثي، ومنع انتكاس المرض.
لعلاج التهاب التامور المزمن، قد يقترح الطبيب المثلي مثل هذه الأدوية مثل Rhus toxicodendron، Ranucula bulbosa، Asterias tuberose، Calcium fluoricum، Silicea، Aurum.
يتم تطوير خطة علاجية تشير إلى الأدوية الفعالة وجرعاتها من قبل طبيب المعالجة المثلية بشكل فردي، بناءً على أعراض المرض والخصائص الدستورية للمريض.
الوقاية
تتمثل الوقاية من التهاب التامور في الوقاية من الأمراض التي قد تتفاقم بسبب تراكم السوائل الإفرازية أو غير الالتهابية في التامور. ويشمل ذلك بالدرجة الأولى تقوية جهاز المناعة، والعلاج الفوري والكامل للأمراض الفيروسية والبكتيرية والفطرية والطفيلية، واتباع نمط حياة صحي ونشط يُعزز تطبيع عملية الأيض في أنسجة الجسم، والتغذية السليمة والمتوازنة.
يمكن أن تتكون السوائل في التامور لأسباب عديدة. بعضها يمكن الوقاية منه، والبعض الآخر خارج عن سيطرتنا. على أي حال، ستساعد التدابير الوقائية المذكورة أعلاه في الحفاظ على الصحة لفترة طويلة، وإذا لم يكن من الممكن تجنب تطور التهاب التامور (على سبيل المثال، في حالة الإصابات أو مضاعفات ما بعد الجراحة)، فسيكون علاج المرض أسرع وأسهل مع مناعة قوية، وسيكون احتمال الانتكاس منخفضًا جدًا.
توقعات
إذا تحدثنا عن استسقاء التامور، فإن تشخيص هذا المرض مُبشّر عمومًا. ونادرًا ما يُؤدي إلى انصباب القلب، إلا في الحالات المُتقدّمة، إذا تراكم السائل في التامور بكميات حرجة.
أما بالنسبة لأنواع التهاب التامور الأخرى، فيعتمد كل شيء على سبب المرض وسرعة العلاج. ويكون احتمال الوفاة مرتفعًا فقط في حالة انصباب القلب. ولكن في غياب العلاج المناسب، يُهدد التهاب التامور النضحي الحاد بالتحول إلى شكل مزمن أو انقباضي، مما يُضعف حركة هياكل القلب.
إذا انتشر الالتهاب من التامور إلى عضلة القلب، فهناك خطر كبير للإصابة بالرجفان الأذيني وتسارع القلب.

