خبير طبي في المقال
منشورات جديدة
هيدروبيريكارديوم القلب المائي
آخر مراجعة: 12.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التامور هو الغشاء الليفي المحيط بالقلب، وهو الكيس التاموري، الذي قد تتراكم فيه سوائل زائدة نتيجةً لعوامل مرضية مختلفة، ويُشخَّص هذا المرض باستسقاء التامور، أو انصباب التامور (الانصباب)، أو استسقاء الكيس التاموري. قد تُهدد هذه الحالة الحياة، وتتطلب الكشف والعلاج المناسب.
الانصباب التاموري غير الالتهابي له رمز I31.3 وفقًا للتصنيف الدولي للأمراض ICD-10.
علم الأوبئة
وبحسب الدراسات الأجنبية فإن من بين أسباب الانصباب في تجويف التامور 15-30% هي التهاب التامور والالتهابات المختلفة، و12-23% هي الأورام، و5-15% هي أمراض النسيج الضام، و15-20% هي أسباب طبية.
في الدول النامية، يُعزى أكثر من 60% من حالات استسقاء التامور إلى السل. وفي حالة الإصابة بفيروس نقص المناعة البشرية، يُلاحظ انصباب التامور لدى ربع المرضى في المتوسط. ويُشكل استسقاء التامور مجهول السبب ما يصل إلى نصف الحالات.
في الأطفال حديثي الولادة ذوي الوزن المنخفض، يُقدر انتشار تراكم السوائل التامورية أثناء التغذية الوريدية عبر قسطرة وريدية مركزية بنحو 1-3% (مع معدلات وفيات بسبب الانسداد القلبي تصل إلى 30-40%). [ 1 ]
الأسباب هيدروبيريكارديوم
أي تراكم للسوائل في تجاويف الجسم قد يكون علامة على المرض. ومن أكثر أسباب استسقاء التامور شيوعًا:
- التهاب التامور - التهاب التامور النضحي والفيروسي والسل ؛
- قصور القلب الاحتقاني ؛
- احتشاء عضلة القلب الحاد مع تطور متلازمة دريسلر ؛ [ 2 ]
- التهاب عضلة القلب الفيروسي ؛ [ 3 ]
- العدوى الطفيلية في التامور، على سبيل المثال، داء الشعريات ؛
- الأمراض المناعية الذاتية مثل مرض القلب الروماتيزمي ، والتهاب المفاصل الروماتويدي، والذئبة الحمامية الجهازية (SLE)؛
- نقائل سرطان الرئة، وسرطان الثدي، وسرطان الجلد، وسرطان الغدد الليمفاوية غير هودجكين؛ [ 4 ]
- إصابات حادة ونافذة في منطقة القلب.
يُلاحظ التهاب التامور في الالتهاب الرئوي، وخاصةً إذا كان سببه الميكوبلازما أو المستدمية النزلية، مع حدوث مضاعفات في شكل التهاب الجنبة أو التهاب التامور أو التهاب عضلة القلب.
يحدث استسقاء التامور مع قصور الغدة الدرقية - شكله المخاطي والتهاب الغدة الدرقية المناعي الذاتي.
يلاحظ المتخصصون وجود صلة بين استسقاء التامور وتراكم السوائل في تجاويف أخرى. وبشكل خاص، يظهر الانصباب في أحد التجويفين الجنبيين أو كليهما، أو استسقاء الصدر واستسقاء التامور، في حالات التهاب الجنبة النضحي الأيسر (وخاصةً السل)، والساركويد الرئوي، وقصور القلب، والتهاب عضلة القلب، والذئبة الحمامية الجهازية، وإصابات الصدر.
في المرضى الذين يعانون من متلازمات الوذمة - القلبية أو الكلوية، وكذلك مع تليف الكبد، يمكن أن يتطور وذمة الأنسجة تحت الجلد - anasarca، hydropericardium والاستسقاء - في وقت واحد، أي عندما يتراكم السائل في تجويف البطن في شكل انصباب صفاقي.
استبدال خلايا الرئة بالنسيج الضام - التليف الرئوي واستسقاء التامور - غالبًا ما يرتبطان بمرض مناعي ذاتي مثل تصلب الجلد الجهازي. اقرأ المزيد في المنشور - سمات تلف القلب في تصلب الجلد الجهازي.
بالإضافة إلى ذلك، من الممكن أن يكون سبب تراكم السوائل في التامور هو أسباب طبية: بعد جراحة القلب المفتوح؛ بعد العلاج الإشعاعي للأورام الخبيثة في المنصف والعلاج الكيميائي للسرطان العام؛ مع الاستخدام المطول لبعض موسعات الأوعية الدموية، ومضادات السل، ومضادات الصرع. [ 5 ]، [ 6 ]
غالبًا ما يتم ملاحظة استسقاء التامور مجهول السبب.
استسقاء التامور عند الجنين والوليد
تعتبر العوامل الرئيسية المسببة لاستسقاء التامور في الجنين هي العدوى داخل الرحم، والتشوهات الكروموسومية، وصراع الريسوس أثناء الحمل ، وفقر الدم قبل الولادة، وفشل القلب، والوذمة الجنينية المعممة - الاستسقاء مع انحلال القلب، واستسقاء الصدر وانصباب التامور، وعيب القلب في شكل بروز جدار (رتج) البطين الأيسر.
يعد استسقاء التامور الخلقي نادرًا عند الأطفال حديثي الولادة، وقد ينتج السائل الزائد في الكيس التاموري عن فقر الدم، ونقص ألبومين الدم، وفشل القلب، وكذلك فتق الحجاب الحاجز، أو النزوح الجزئي للحجاب الحاجز إلى تجويف الصدر، أو تضخم التامور مع ضغط الرئة (وقصور رئوي شديد).
في الأطفال الخدج جدًا، قد يكون انصباب التامور مجهول السبب أو ناتجًا عن مشاكل في وظائف القلب والرئتين. إضافةً إلى ذلك، قد يُصاب الأطفال منخفضو الوزن جدًا عند الولادة، والذين يتلقون التغذية الوريدية عبر قسطرة وريدية مركزية، بمضاعفات تتمثل في تراكم السوائل في التامور.
عوامل الخطر
ويذكر الخبراء عوامل الخطر التالية لتطور استسقاء التامور:
- العدوى الفيروسية والبكتيرية والفطرية والإصابة بالطفيليات؛
- الأمراض الالتهابية الجهازية وأمراض المناعة الذاتية للأنسجة الضامة؛
- أمراض الشريان الأورطي، وخاصة تشريحه (عند الأطفال - مع متلازمة مارفان الوراثية)؛
- مشاكل في الغدة الدرقية ونقص هرمون تحفيز الغدة الدرقية؛
- الفشل الكلوي مع اليوريميا؛
- تليف الكبد؛
- الاضطرابات الأيضية وفقر الدم؛
- الأمراض الأورامية ونقائل الأورام السرطانية؛
- قسطرة الأوعية الدموية، جراحة القلب، غسيل الكلى (الذي يمكن أن يسبب مضاعفات).
طريقة تطور المرض
التامور، كيسٌ مُتصلٌ بالحجاب الحاجز وعظم القص والغضروف الضلعي، يحتوي على القلب وجذور الأبهر والأوعية الدموية الكبيرة الأخرى. بين طبقتي التامور (الجدارية والحشوية) يوجد فراغ أو تجويف يحتوي على كمية صغيرة (حوالي 20-30 مل) من سائل يحتوي على بروتين وخلايا متوسطة وخلايا لمفاوية وخلايا حبيبية وخلايا بلعمية وإنزيمات. هذا السائل ضروري لحماية عضلة القلب من العدوى وتقليل الاحتكاك على سطحها الخارجي أثناء انقباضات القلب.
يُفسَّر استسقاء التامور بزيادة إنتاج سائل التامور (الإفرازات) استجابةً لعملية التهابية أو تلف في الأنسجة. في الوقت نفسه، يزداد مستوى ونشاط عدد من الإنزيمات (مثل إنزيمات الأكسدة الحلقية، ونازعة هيدروجين اللاكتات، وغيرها) في سيتوبلازم خلايا القلب، وكريات الدم الحمراء، والبلعميات وحيدة النواة (البلعميات النسيجية).
كما أن زيادة الضغط الوريدي والشعري الهيدروستاتيكي والتناضحي الجهازي يؤدي إلى اختلال تصريف وإعادة امتصاص سائل التامور من خلال الشعيرات الدموية والأوعية اللمفاوية في طبقته الجدارية.
في حالة العدوى أو تغيير الأغشية الشعرية يتكون إفراز، وفي حالة الأمراض الجهازية يتكون إفراز.
الأعراض هيدروبيريكارديوم
تعتمد الأعراض السريرية لاستسقاء التامور إلى حد كبير على معدل تراكم السوائل، ولكنها لا ترتبط دائمًا بحجمها.
إذا تشكلت سوائل زائدة على مدى عدة أيام، فإن استسقاء التامور يكون حادًا؛ عندما يستمر تكوين الإفرازات من أسبوع إلى ثلاثة أشهر، تعتبر الحالة تحت الحادة؛ في استسقاء التامور المزمن، تستمر العملية لأكثر من ثلاثة أشهر.
وعندما يحدث تراكم السائل المصلي تدريجيا، فقد لا تظهر الأعراض الواضحة حتى في حالات حجمه المعتدل (200-250 مل). [ 7 ]
التصنيف الحالي لاستسقاء التامور حسب الحجم، والذي يميز ثلاث درجات رئيسية:
- استسقاء التامور الضئيل أو الصغير - مع تراكم أقل من 100 مل من السوائل (يتم زيادة صورة ظلية القلب على الصورة الشعاعية بأقل من 10 مم، أو لا يتجاوز حجم المساحة السلبية للصدى التي يتم تصورها أثناء تخطيط صدى القلب 10 مم)؛
- - درجة متوسطة - 100-500 مل (زيادة في محيط القلب بمقدار 10-20 ملم، وحجم المساحة السلبية للصدى أيضًا 20 ملم)؛
- استسقاء التامور الضخم - أكثر من 500 مل (مع صورة ظلية للقلب تتجاوز القاعدة بأكثر من 20 مم، مع نفس المؤشر العددي وفقًا للتقييم بالموجات فوق الصوتية).
يسبب السائل المتراكم زيادة الضغط في تجويف التامور ويؤدي إلى تأثير ضاغط على القلب، لذا فإن العلامات الأولى ستكون عدم انتظام ضربات القلب التعويضي والشعور بثقل في الصدر على الجانب الأيسر.
يمكن أن يتجلى استسقاء التامور أيضًا على شكل: ضيق في التنفس وصعوبة في التنفس عند الاستلقاء؛ انخفاض ضغط الدم والدوخة؛ عدم انتظام ضربات القلب وضعف النبض؛ زرقة وتورم الوجه؛ تورم الأوردة السطحية في الرقبة، بالإضافة إلى ألم في الصدر (خلف عظم القص أو في منطقة القلب) يشع إلى لوح الكتف والكتف، وسعال جاف - خاصة في المرضى الذين يعانون من انصباب التامور الضخم.
المضاعفات والنتائج
ما هو خطر استسقاء التامور؟ يُمكن أن يُسبب التراكم السريع للسوائل في التامور ضغطًا شديدًا على القلب، مع تدهور تدفق الدم ونقص الأكسجين في الجسم، نتيجةً لانخفاض معدل ملء القلب بالدم الانبساطي، وانخفاض حجم النبضة والنتاج القلبي. في الحالات الحادة، قد يُؤدي ذلك إلى انصباب القلب مع اختلال في ديناميكا الدم وانخفاض حاد في ضغط الدم، مما قد يؤدي إلى الوفاة.
بالإضافة إلى ذلك، فإن العواقب والمضاعفات المحتملة لاستسقاء التامور المزمن ترتبط بسماكة ليفية وتكلس جدران الكيس التاموري، ويتم تشخيصها على أنها التهاب التامور الضيق أو القلب "المدرع".
التشخيص هيدروبيريكارديوم
يتضمن تشخيص استسقاء التامور التاريخ الطبي والفحص البدني والفحص القلبي الكامل.
يلزم إجراء فحوصات سريرية عامة وفحوصات دم كيميائية حيوية مفصلة (لأنواع مختلفة من الأجسام المضادة، والخلايا الحمضية، ومستوى هرمون TSH، إلخ). في حال الاشتباه في وجود مسببات بكتيرية أو ورمية للانصباب، يلزم إجراء فحص كيميائي حيوي لسائل التامور (للكشف عن البكتيريا، والفيروسات، وعلامات الورم). للحصول على عينة، يُجرى بزل التامور التشخيصي باستخدام تخطيط صدى القلب أو الأشعة السينية. في هذه الحالات، قد يلزم أخذ خزعة من التامور.
تلعب التشخيصات الآلية دورًا حاسمًا - وهي الطرق الآلية لفحص القلب. وهكذا، يُلاحظ في تخطيط كهربية القلب مع وجود استسقاء التامور بكمية كبيرة من الإفرازات، توتر متناوب في مجمع البطينين (QRS): عندما يكون البطين الأيسر قريبًا من سطح الصدر، يزداد، وعندما ينحرف البطين، ينخفض. يُطلق المتخصصون على هذه الحالة اسم "تأرجح" القلب في التامور. [ 8 ]
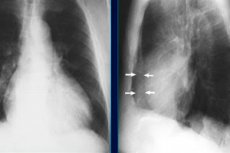
يكشف تصوير الصدر بالأشعة السينية مع تراكم السوائل في تجويف التامور عن صورة ظلية متضخمة للقلب، ولكن إذا كان حجم الانصباب غير مهم، فلن يظهره التصوير بالأشعة السينية.
في التصوير المقطعي المحوسب للصدر، تظهر علامات استسقاء التامور اتساع محيط القلب وانخفاض كثافته (حتى ٢٠-٣٠ وحدة قياس). مع ذلك، لا يُستخدم التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي عادةً لتشخيص انصباب التامور، لأن أكثر طرق التصوير فعالية في هذه الحالة هي الموجات فوق الصوتية للقلب - تخطيط صدى القلب. وللكشف عن السوائل في التجويف الجنبي - الموجات فوق الصوتية للصدر. [ ٩ ]، [ ١٠ ]
علامات الموجات فوق الصوتية لاستسقاء الصدر واستسقاء التامور - فراغ عديم الصدى (سلبي الصدى) في التجويف الجنبي وبين طبقتي التامور، خلف القلب (في الأخدود الأذيني البطيني). علاوة على ذلك، عادةً ما يُكتشف وجود السائل في التجويف التاموري فقط في حالة الانقباض، عندما يبتعد القلب عن السطح الداخلي للكيس التاموري.
تشخيص متباين
يتم إجراء التشخيص التفريقي مع التهاب التامور النضحي، ونزيف التامور ، وتضخم عضلات القلب. كما يُفرق الانصباب النضحي عن الرشح. [ 11 ]
من الاتصال؟
علاج او معاملة هيدروبيريكارديوم
إذا أمكن، ينبغي علاج استسقاء التامور بالقضاء على السبب الكامن وراءه، ويُحدد اختيار الطريقة العلاجية أساسًا بناءً على السبب. أي أن التهاب التامور أو التهاب عضلة القلب، أو الالتهاب الرئوي أو التهاب الجنبة، أو قصور الغدة الدرقية أو السرطان، تُعالج جميعها. [ 12 ]
في العلاج الدوائي لانصباب التامور ذي المنشأ الالتهابي، تُستخدم مضادات الالتهاب غير الستيرويدية (NSAIDs)، مثل: الأسبرين (0.7-1 غرام يوميًا لمدة 10 أيام)؛ الإيبوبروفين (0.6 غرام مرتين يوميًا)؛ الإندوميثاسين (50 ملغ مرتين يوميًا). يُذكر أن هذه الأدوية تُمنع في حالات التهاب المعدة وقرحة المعدة.
لعلاج استسقاء التامور الناتج عن عدوى ميكروبية، يتم وصف المضادات الحيوية، وفي حالات قصور القلب، يتم وصف مدرات البول (مع مراقبة مستويات الصوديوم في المصل).
في حالة الانصباب المتكرر يتم استخدام مضادات الالتهاب غير الستيرويدية والكولشيسين (الجرعة اليومية - 1 ملغ)، وفي حالات الأمراض الالتهابية الجهازية يتم استخدام الجلوكوكورتيكويدات ، على سبيل المثال، بريدنيزولون أو ديكساميثازون (الجرعة اليومية هي 0.2-0.5 ملغ لكل كيلوغرام من وزن الجسم). [ 13 ]
لا يجوز استخدام العلاجات الشعبية من تلقاء نفسك - دون استشارة الطبيب - وخاصة العلاج بالأعشاب، وتناول مغلي أوراق التوت البري، أو عشبة الدب، أو الفتق العاري، أو ذيل الحصان الحقلي، أو عشبة المستنقعات. [ 14 ]
يتضمن العلاج الجراحي إزالة السائل المتراكم في تجويف التامور، وجميع التفاصيل في المنشور - ثقب التامور، بزل التامور [ 15 ]، [ 16 ]، [ 17 ]
إذا تكرر الانصباب بشكل متكرر، فقد يتم إجراء عملية جراحية طفيفة التوغل لإنشاء ما يسمى بنافذة التامور، وهي فتحة صغيرة في بطانة التامور لتصريف السوائل المتراكمة. [ 18 ]
الوقاية
في معظم الحالات، لا توجد طريقة لمنع حدوث استسقاء التامور. [ 19 ]
توقعات
نظراً لتعدد أسباب استسقاء التامور، فإن تشخيص نتيجته قد لا يكون مُرضياً في جميع الحالات. مع ذلك، قد تزول التراكمات الصغيرة من السوائل المصلية تلقائياً أو تتطلب تدخلاً علاجياً بسيطاً.

