خبير طبي في المقال
منشورات جديدة
البزل التأموري، بزل التأمور: التقنيات والمضاعفات
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
جراحة القلب مجالٌ طبيٌّ يُتيح تنظيم عمل القلب عن طريق التدخل الجراحي. ويشمل هذا المجال العديد من جراحات القلب المختلفة. بعضها يُعتبر مؤلمًا للغاية، ويُجرى لأغراض علاجية في الحالات الحادة. ولكن هناك أيضًا أنواعٌ من جراحات القلب، مثل ثقب التامور، والتي لا تتطلب فتح عظم القص واختراق تجويف القلب. يمكن إجراء هذه العملية الصغيرة المفيدة لأغراض علاجية وتشخيصية. ورغم بساطة إجرائها الظاهرية، إلا أنها قد تُنقذ حياة شخص.
مؤشرات لهذا الإجراء
بزل التامور عملية جراحية تتضمن إزالة الإفرازات من كيس التامور. من المهم فهم وجود كمية من السوائل باستمرار في تجويف التامور، إلا أن هذه ظاهرة فسيولوجية محددة وليس لها تأثير سلبي على القلب. تنشأ المشاكل إذا تراكمت السوائل أكثر من المعتاد.
لا تُجرى عملية ضخ السائل من كيس التامور إلا إذا أكدت الفحوصات التشخيصية الأولية وجود انصباب فيه. يمكن ملاحظة وجود كمية كبيرة من الإفرازات أثناء التهاب التامور (التهاب التامور)، والذي قد يكون بدوره نضحيًا أو صديديًا في حال وجود عدوى بكتيرية. في حالة مثل هذا النوع من الأمراض، مثل نزف التامور، يوجد عدد كبير من خلايا الدم في الإفرازات، ويكون السائل المضخوخ أحمر اللون.
لكن التهاب التامور لا يحدث تلقائيًا. يمكن أن يحدث الانصباب في تجويف التامور نتيجةً لأمراض القلب، مثل احتشاء عضلة القلب، وأمراض أخرى غير مرتبطة بالجهاز القلبي الوعائي. تشمل هذه الأمراض: الفشل الكلوي، والتهاب المفاصل الروماتويدي، والسل، وداء الكولاجين، واليوريميا. يلاحظ الأطباء أحيانًا حالةً مشابهةً في أمراض المناعة الذاتية والأورام. بالإضافة إلى ذلك، قد يرتبط وجود إفرازات قيحية في التامور بوجود عدوى بكتيرية في جسم المريض.
قد يتساءل بعض القراء: لماذا يُضخّ السائل من التامور إذا كان وجوده فيه يُعتبر ظاهرة فسيولوجية؟ كمية قليلة من السائل لا تؤثر على عمل القلب، ولكن إذا زاد حجمها بسرعة، مما يُسبب ضغطًا على العضو الحيوي، يُصبح من الصعب عليه أداء وظائفه، ويتطور انصباب القلب.
اندِحاس القلب هو حالة صدمة قلبية تحدث عندما يرتفع الضغط في تجويف التامور عن ضغط الدم في الأذين الأيمن، وفي البطين أثناء الانبساط. ينضغط القلب ويعجز عن توفير تدفق دم كافٍ، مما يؤدي إلى ضعف ملحوظ في الدورة الدموية.
إذا تطور انصباب التامور ببطء، تتراكم كمية كبيرة من الإفرازات تدريجيًا في كيس التامور، مما قد يُسبب انصبابًا قلبيًا. في هذه الحالة، قد يؤدي الضغط المفرط على القلب بكمية كبيرة من السوائل إلى انخفاض حاد في تدفق الدم، مما يتطلب تدخلًا فوريًا لإنقاذ حياة المريض.
في جميع الحالات المذكورة أعلاه، يُجرى ثقب التامور للوقاية (المُخطط له) أو لعلاج (الطارئ) من انصباب القلب. ولكن لهذا الإجراء أيضًا قيمة تشخيصية عالية، لذا يُمكن وصفه لتحديد طبيعة الإفرازات في حال الاشتباه في التهاب التامور، والذي، كما نعلم، قد يتخذ أشكالًا مُختلفة.
تجهيز
بغض النظر عن مدى سهولة إجراء ضخ السوائل خارج تجويف التامور، إلا أنه لا يمكن إجراؤه إلا بعد إجراء فحص تشخيصي جاد للقلب، بما في ذلك:
- الفحص السريري من قبل طبيب القلب (دراسة التاريخ الطبي للمريض وشكواه، والاستماع إلى أصوات القلب ونفخاته، والنقر على حدوده، وقياس ضغط الدم والنبض).
- إجراء فحص دم يسمح لك بتحديد العملية الالتهابية في الجسم وتحديد معدلات تخثر الدم.
- إجراء تخطيط كهربية القلب. في حال وجود انصباب تاموري مضطرب، ستظهر بعض التغيرات في تخطيط كهربية القلب: علامات تسرع القلب الجيبي، وتغير في ارتفاع موجة R، مما يدل على انزياح القلب داخل كيس التامور، وانخفاض الجهد الكهربي نتيجة انخفاض التيار الكهربائي بعد مروره عبر السائل المتراكم في التامور أو غشاء الجنب.
- بالإضافة إلى ذلك، يمكن قياس الضغط الوريدي المركزي، والذي يرتفع في التهاب التامور مع الانصباب الكبير.
- يُطلب تصوير الصدر بالأشعة السينية. سيُظهر فيلم الأشعة السينية بوضوح صورة ظلية للقلب مُتضخمة ومستديرة، ووريدًا أجوفًا ذيليًا مُتوسعًا.
- تخطيط صدى القلب. يُجرى في اليوم السابق للجراحة، ويساعد على توضيح سبب اضطراب الانصباب، مثل وجود ورم خبيث أو تمزق في جدار الأذين الأيسر.
فقط بعد تأكيد تشخيص التهاب التامور أو اكتشاف تراكم الإفرازات في تجويف التامور، يُنصح بإجراء عملية جراحية طارئة أو مُخطط لها لجمع السوائل من كيس التامور لفحصه أو لتخفيف ضغط القلب. تُمكّن نتائج الفحوصات الجهازية الطبيب من تحديد النقاط المُتوقعة لثقب التامور وتحديد الطرق المُثلى لإجراء العملية.
أثناء الفحص السريري والتواصل مع الطبيب المعالج، من الضروري إخباره بجميع الأدوية التي تتناولها، وخاصةً تلك التي قد تُقلل من تخثر الدم (حمض أسيتيل الساليسيليك ومضادات التخثر الأخرى، وبعض الأدوية المضادة للالتهابات). عادةً، يمنع الأطباء تناول هذه الأدوية لمدة أسبوع قبل العملية.
في حالة الإصابة بمرض السكري، من الضروري التشاور بشأن تناول أدوية خافضة للسكر قبل إجراء ثقب التامور.
هذا عن الأدوية، والآن لنتحدث عن التغذية. يجب إجراء العملية على معدة فارغة، لذا يجب الحد من تناول الطعام، وحتى الماء، مسبقًا، وهو ما سيُنبهك إليه الطبيب في مرحلة التحضير للجراحة.
حتى قبل إجراء العملية، يجب على الطاقم الطبي تحضير جميع الأدوية اللازمة التي سيتم استخدامها أثناء هذا الإجراء:
- المطهرات لعلاج الجلد في منطقة الوخز (اليود، الكلورهيكسيدين، الكحول)،
- المضادات الحيوية للإعطاء في تجويف التامور بعد إزالة الإفرازات القيحية (في حالة التهاب التامور القيحي)،
- مخدرات التخدير الموضعي (عادةً ليدوكايين 1-2% أو نوفوكايين 0.5%)،
- المهدئات للإعطاء عن طريق الوريد (الفنتانيل، الميدازولام، الخ).
يتم إجراء ثقب التامور في غرفة مجهزة خصيصًا (غرفة العمليات، غرفة التلاعب)، والتي يجب أن تكون مزودة بجميع الأدوات والمواد اللازمة:
- طاولة معدة خصيصًا يمكنك أن تجد عليها جميع الأدوية اللازمة، ومشرط، وخيط جراحي، وحقن مع إبر لإعطاء التخدير وبزل التامور (حقنة سعة 20 سم مكعب بإبرة طولها 10-15 سم وقطرها حوالي 1.5 مم).
- المواد الاستهلاكية النظيفة المعقمة: المناشف، المناديل، مسحات الشاش، القفازات، المآزر.
- موسع، مشابك معقمة، أنبوب لتصريف الإفرازات (إذا كان هناك حجم كبير من السوائل، إذا كان سيتم تصريفها بشكل طبيعي)، كيس تصريف مع محولات، قسطرة كبيرة، سلك توجيه مصنوع على شكل حرف "J".
- أجهزة خاصة لمراقبة حالة المريض (جهاز مراقبة كهربية القلب).
يجب أن يكون المكتب مستعدًا لإجراءات الإنعاش الطارئة، ففي النهاية يتم إجراء العملية على القلب ومن الممكن دائمًا حدوث مضاعفات.
تقنية البزل التأموري
بعد انتهاء الجزء التحضيري من العملية، تبدأ العملية نفسها. يُوضع المريض على طاولة العمليات، شبه مستلقٍ على ظهره، أي أن الجزء العلوي من جسمه مرفوع عن مستوى الجسم بزاوية 30-35 درجة. هذا ضروري لتجميع السوائل المتراكمة أثناء العمليات في الجزء السفلي من تجويف التامور. يمكن أيضًا إجراء ثقب التامور في وضعية الجلوس، ولكن هذا أقل ملاءمة.
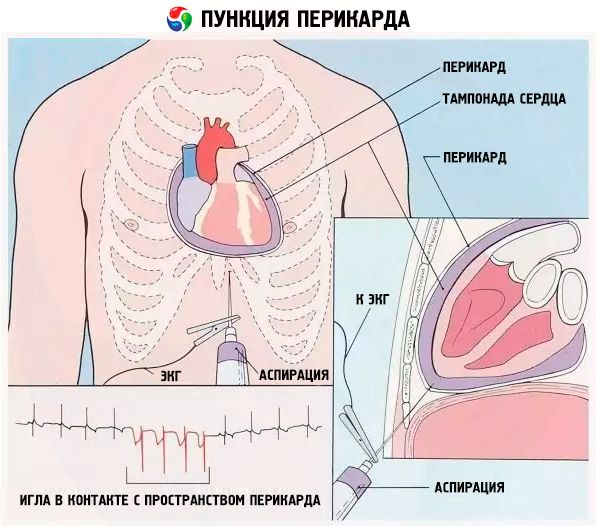
إذا كان المريض متوترًا بشكل ملحوظ، يُعطى مهدئات، غالبًا عبر قسطرة وريدية. في الواقع، تُجرى العملية تحت تأثير التخدير الموضعي، ويكون المريض واعيًا طوال الوقت، مما يعني أنه يستطيع رؤية ما يحدث له ويتفاعل معه بشكل غير مناسب.
بعد ذلك، يُطهَّر الجلد في منطقة الوخز (أسفل الصدر والأضلاع على الجانب الأيسر) بمطهر. يُغطَّى باقي الجسم بغطاء نظيف. يُحقن موضع إدخال الإبرة (الجلد والطبقة تحت الجلد) بمخدر.
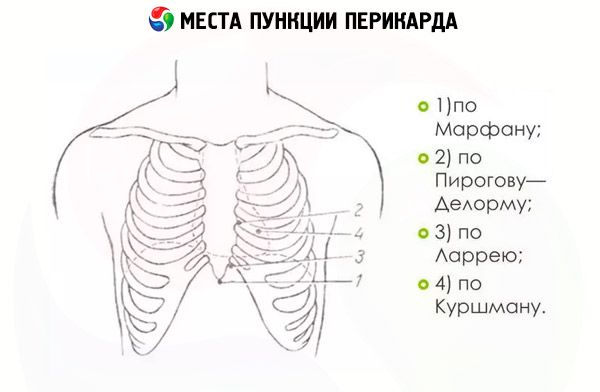
يمكن إجراء العملية بعدة طرق، تختلف في مكان إدخال الإبرة وحركتها حتى تصل إلى جدار التامور. على سبيل المثال، وفقًا لطريقة بيروجوف-كارافايف، تُدخل الإبرة في منطقة الحيز الوربي الرابع على الجانب الأيسر. تقع نقاط وخز التامور على بُعد 2 سم من جانب القص.
وفقًا لطريقة ديلورم ميجنون، يجب أن يكون موضع الثقب على طول الحافة اليسرى للقص بين الضلع الخامس والسادس، ويجب أن تكون نقاط ثقب التامور وفقًا لطريقة شابوشنيكوف بالقرب من الحافة اليمنى للقص بين الضلع الثالث والرابع.
أكثر الطرق شيوعًا، نظرًا لانخفاض تأثيرها، هي طريقتا لاري ومارفان. عند استخدامها، يكون خطر تلف غشاء الجنب أو القلب أو الرئتين أو المعدة ضئيلًا.
تتضمن عملية وخز لاري التاموري ثقب الجلد بالقرب من الناتئ الخنجري على الجانب الأيسر، حيث تلتقي غضاريف الضلع السابع (الجزء السفلي من الناتئ الخنجري). أولًا، تُدخل إبرة الوخز بشكل عمودي على سطح الجسم بمسافة 1.5-2 سم، ثم تُغير اتجاهها فجأةً لتصبح موازيةً لمستوى استلقاء المريض. بعد 2-4 سم، تستقر الإبرة على جدار التامور، ويُجرى الوخز بجهد ملحوظ.
بعد ذلك، ستشعر بحركة الإبرة في الفراغ (لا توجد مقاومة تُذكر). هذا يعني أنها اخترقت تجويف التامور. بسحب مكبس المحقنة نحوك، يمكنك رؤية السائل يدخله. تكفي حقنة سعة 10-20 سم مكعب لجمع الإفرازات التشخيصية أو ضخ كمية صغيرة منها.
يجب إجراء الوخز ببطء شديد. يصاحب حركة الإبرة داخل الجسم حقن مخدر كل ١-٢ مم. عند وصول إبرة المحقنة إلى تجويف التامور، تُحقن جرعة صغيرة من المخدر، ثم تبدأ عملية الشفط (ضخ الإفرازات).
تُراقب حركة الإبرة بواسطة قطب كهربائي خاص مُثبّت عليها. مع ذلك، يُفضّل الأطباء الاعتماد على مشاعرهم وخبراتهم، لأن مرور الإبرة عبر جدار التامور لا يمرّ مرور الكرام.
إذا شعرتَ بوخزٍ منتظمٍ في المحقنة، فقد تكون الإبرة مُستقرةً على القلب. في هذه الحالة، تُسحب المحقنة قليلاً وتُضغط بالقرب من عظم القص. بعد ذلك، يُمكنك البدء بإزالة الانصباب من التامور بهدوء.
إذا تم إجراء ثقب التامور لأغراض علاجية عند الاشتباه في التهاب التامور القيحي، بعد ضخ الانصباب، يتم معالجة تجويف التامور بمطهر بحجم لا يتجاوز كمية الإفرازات التي يتم ضخها، ثم يتم إدخال الأكسجين ومضاد حيوي فعال إليه.
يمكن إجراء ثقب التامور في مرحلة الطوارئ في الحالات التي تكون فيها كمية كبيرة من الإفرازات تُشكل خطرًا على حياة المريض. حقنة واحدة لا تكفي هنا. بعد إخراج الإبرة من الجسم، يُترك دليل فيها، ويُدخل مُوسِّع في فتحة الحقن، وتُدخل قسطرة مزودة بمشابك على طول الدليل، مُتصلة بنظام تصريف. بفضل هذا التصميم، يُصرف السائل لاحقًا من تجويف التامور.
في نهاية العملية، تُثبّت القسطرة بإحكام على جسم المريض وتُترك لفترة زمنية محددة، يكون خلالها المريض في منشأة طبية تحت إشراف طبيب. إذا تم ضخ السائل باستخدام حقنة، ففي نهاية العملية، وبعد إخراج الإبرة من الجسم، يُضغط على موضع الوخز لفترة وجيزة ويُغلق بالغراء الطبي.
يُجرى ثقب التامور بطريقة مارفان بنفس الطريقة. تُدخل إبرة بزل التامور فقط بشكل مائل أسفل قمة الناتئ الخنجري، وتتحرك باتجاه الجزء الخلفي من القص. عندما تستقر الإبرة على وريقة التامور، تُسحب المحقنة قليلاً بعيدًا عن الجلد، ويُثقب جدار العضو.
تتراوح مدة عملية تصريف السوائل من كيس التامور بين 20 دقيقة وساعة. يُضخ السائل تدريجيًا، مما يُتيح للقلب فرصة التأقلم مع تغيرات الضغط الداخلي والخارجي. يعتمد عمق الاختراق بشكل كبير على بنية المريض. بالنسبة للأشخاص النحيفين، يتراوح هذا الرقم بين 5 و7 سم، وبالنسبة للأشخاص الذين يعانون من زيادة الوزن، يمكن أن يصل إلى 9-12 سم، وذلك حسب سمك طبقة الدهون تحت الجلد.
موانع لهذا الإجراء
على الرغم من أن ثقب التامور عملية خطيرة وخطيرة نوعًا ما، إلا أنه يمكن إجراؤها في أي عمر. ولا تُستثنى فترة حديثي الولادة، إذا لم تكن هناك طرق أخرى لاستعادة تدفق الدم التاجي لدى الرضيع الذي يعاني من تراكم السوائل في التامور.
لا توجد قيود عمرية على إجراء العملية. أما بالنسبة للقيود الصحية، فلا توجد موانع مطلقة. يُنصح، قدر الإمكان، بتجنب هذه العملية في حال ضعف تخثر الدم (اعتلال تخثر الدم)، أو تسلخ الأبهر المركزي، أو انخفاض عدد الصفائح الدموية. ومع ذلك، في حال وجود خطر حدوث اضطرابات خطيرة في الدورة الدموية، يلجأ الأطباء إلى العلاج بالوخز.
لا يُجرى ثقب التامور إلا إذا كان المرض مصحوبًا بانصباب كبير أو امتلاء سريع لغشاء التامور بإفرازات. كما يُمنع إجراء الثقب إذا كان هناك خطر كبير من انصباب القلب بعد العملية.
هناك حالات تتطلب عناية خاصة عند إجراء البزل. يُنصح بإزالة الإفرازات البكتيرية من تجويف التامور بحرص شديد في حالات التهاب التامور القيحي، وفي حالات الانصباب المرتبط بالأورام، وفي علاج انتفاخ التامور الناتج عن إصابة أو صدمة في الصدر والقلب. من المحتمل حدوث مضاعفات أثناء الجراحة، ولدى المرضى الذين يعانون من نقص الصفيحات الدموية (بسبب انخفاض تركيز الصفائح الدموية، وضعف تخثر الدم، مما قد يؤدي إلى نزيف أثناء العمليات الجراحية)، وكذلك لدى أولئك الذين تناولوا، وفقًا للإرشادات، مضادات التخثر (أدوية تُميّع الدم وتُبطئ تخثره) قبل الجراحة بفترة وجيزة.
العواقب بعد هذا الإجراء
ثقب التامور إجراء جراحي قلبي، وكأي جراحة قلب أخرى، ينطوي على مخاطر معينة. فعدم احترافية الجراح، وجهله بتقنية التدخل الجراحي، وعدم تعقيم الأدوات المستخدمة، قد يؤدي إلى اختلال وظائف القلب، والرئتين، وغشاء الجنب، والكبد، والمعدة.
بما أن جميع عمليات التلاعب تُجرى باستخدام إبرة حادة، مما قد يُلحق الضرر بالأعضاء المجاورة عند تحريكها، فمن المهم للجراح ليس فقط توخي الحذر، بل أيضًا معرفة المسارات التي يُمكن للإبرة من خلالها دخول تجويف التامور بسهولة. ففي النهاية، تُجرى العملية بشكل شبه عشوائي. والطريقة الوحيدة للسيطرة على الوضع هي مراقبته باستخدام أجهزة تخطيط القلب والموجات فوق الصوتية.
يجب على الطبيب ألا يكتفي باتباع التقنية بدقة، بل أن يتوخى الحذر الشديد أيضًا. فمحاولة اختراق جدار التامور بالقوة قد تُسبب إفراطًا في الضغط ودفع الإبرة إلى غشاء القلب، مما يُتلفه. لا ينبغي السماح بذلك. بعد الشعور بنبض القلب من خلال ارتعاش المحقنة، يجب سحب الإبرة فورًا للخلف، وتركها تدخل التجويف بشكل مائل قليلًا مع الإفرازات.
قبل العملية، من الضروري إجراء فحص شامل لحدود القلب ووظائفه. يجب إجراء البزل في المكان الذي يتجمع فيه الإفرازات بكثرة؛ وأثناء الشفط، يُسحب ما تبقى من السائل داخل التجويف إليه.
من المهم اتباع نهج مسؤول لاختيار طريقة ثقب التامور. على الرغم من أن طريقة لاري تُفضّل في معظم الحالات، إلا أنه في بعض حالات تشوهات الصدر، وتضخم الكبد بشكل كبير، والتهاب التامور المُغلّف، يُنصح بالتفكير في طرق أخرى لإجراء ثقب التامور لا تُسبب عواقب وخيمة، مثل تلف الأعضاء الحيوية بالإبرة أو عدم إزالة الإفرازات بشكل كامل.
إذا تم إجراء العملية وفقًا لجميع المتطلبات من قبل جراح ذي خبرة، فإن النتيجة الوحيدة لمثل هذا الإجراء هي تطبيع القلب بسبب انخفاض ضغط سائل التامور عليه وإمكانية العلاج الفعال اللاحق للأمراض الموجودة.
مضاعفات بعد العملية
من حيث المبدأ، جميع المضاعفات المحتملة التي قد تحدث في الأيام التالية للعملية الجراحية تنشأ أثناء العملية نفسها. على سبيل المثال، قد يؤدي تلف عضلة القلب أو الشرايين التاجية الكبيرة إلى توقف القلب، مما يتطلب تدخلاً عاجلاً من قبل فريق الإنعاش والعلاج المناسب في المستقبل.
في أغلب الأحيان، تُلحق الإبرة الضرر بحجرة البطين الأيمن، مما قد يُسبب، إن لم يكن سكتة قلبية، اضطرابًا في نظم القلب البطيني. كما قد تحدث اضطرابات في نظم القلب أثناء حركة الموصل، والتي ستنعكس على جهاز مراقبة القلب. في هذه الحالة، يُعالج الأطباء اضطرابًا في نظم القلب الأذيني، الأمر الذي يتطلب استقرارًا فوريًا للحالة (مثل إعطاء أدوية مضادة لاضطراب النظم).
إبرة حادة في أيدٍ غير مبالٍ قد تُلحق الضرر بالجنبة أو الرئتين أثناء استخدامها، مما يُسبب استرواح الصدر. الآن، يُمكن ملاحظة تراكم السوائل في التجويف الجنبي، الأمر الذي يتطلب إجراءات تصريف مماثلة (ضخ السوائل) في هذه المنطقة.
أحيانًا، عند ضخ السائل، يكون لونه أحمر. قد يكون هذا إما إفرازات دموية في غشاء التامور أو دمًا ناتجًا عن تلف أوعية التامور بسبب الإبرة. من المهم جدًا تحديد طبيعة السائل المضخوخ في أسرع وقت ممكن. في حالة تلف الأوعية، يتخثر الدم الموجود في الإفرازات بسرعة عند وضعها في وعاء نظيف، بينما تفقد الإفرازات النزفية هذه القدرة عند وجودها في تجويف التامور.
كما يمكن أن تخترق الإبرة أعضاء حيوية أخرى: الكبد والمعدة وبعض الأعضاء الأخرى في البطن، وهو ما يعد من المضاعفات الخطيرة للغاية والتي قد تؤدي إلى نزيف داخلي أو التهاب الصفاق، ما يتطلب اتخاذ إجراءات عاجلة لإنقاذ حياة المريض.
ربما لا تكون هذه النتيجة خطيرة للغاية، ولكنها لا تزال غير سارة بعد إجراء ثقب التامور، وهي إصابة الجرح أو دخول العدوى إلى الكيس التاموري، مما يؤدي إلى تطور العمليات الالتهابية في الجسم، وفي بعض الأحيان يمكن أن تسبب تسمم الدم.
يمكن تجنب المضاعفات المحتملة إذا التزمت بشكل صارم بطريقة علاج الوخز (أو التشخيص)، وأجريت جميع الاختبارات التشخيصية اللازمة، وتصرفت بثقة ولكن بحذر، دون تسرع أو ضجة أو حركات مفاجئة، ومراعاة متطلبات التعقيم المطلق أثناء العملية.
 [ 22 ]
[ 22 ]
الرعاية بعد هذا الإجراء
حتى لو بدت العملية للوهلة الأولى ناجحة، فلا يُمكن استبعاد احتمال وجود ضرر خفي، والذي سيُسبب لاحقًا مشاكل كبيرة للمريض والطبيب الذي أجرى العملية. ولاستبعاد مثل هذه الحالات، ولتقديم المساعدة الطارئة للمريض في الوقت المناسب عند الحاجة، يُشترط إجراء فحص بالأشعة السينية بعد العملية.
قد يبقى المريض في المنشأة الطبية لعدة أيام أو حتى أسابيع بعد العملية. إذا كان الإجراء تشخيصيًا وسُجِّل دون مضاعفات، فقد يغادر المريض المستشفى في اليوم التالي.
في حال حدوث مضاعفات، وكذلك عند تركيب قسطرة لتصريف السوائل حتى بعد العملية، لن يُغادر المريض المستشفى إلا بعد استقرار حالته وزوال حاجته للتصريف. وحتى في هذه الحالة، يُفضل الأطباء ذوو الخبرة توخي الحذر بإجراء تخطيط كهربية القلب، أو التصوير المقطعي المحوسب، أو التصوير بالرنين المغناطيسي. كما يُعدّ التصوير المقطعي مؤشرًا لتحديد الأورام على جدران التامور وتقييم سُمكها.
خلال فترة التعافي بعد ثقب التامور، يكون المريض تحت إشراف الطبيب المعالج والطاقم الطبي المساعد، الذين يقومون بانتظام بقياس النبض وضغط الدم ومراقبة خصائص تنفس المريض من أجل الكشف الفوري عن الانحرافات المحتملة التي لم يتم اكتشافها باستخدام الأشعة السينية.
وحتى بعد مغادرة المريض العيادة، وبناءً على إصرار الطبيب المعالج، عليه الالتزام ببعض الإجراءات الوقائية لتجنب المضاعفات. ويشمل ذلك مراجعة النظام الغذائي والتغذوي، والتخلي عن العادات السيئة، وتطوير القدرة على التعامل بعقلانية مع المواقف العصيبة.
إذا أُجري ثقب التامور لأغراض علاجية، يُمكن للمريض البقاء في العيادة حتى اكتمال جميع إجراءات العلاج، والتي لا يُمكن إجراؤها إلا في المستشفى. إجراء عملية جراحية صغيرة لأغراض تشخيصية يُعطي الطبيب توجيهًا لمزيد من العلاج للمريض، والذي يُمكن إجراؤه في المستشفى والمنزل، حسب التشخيص وحالة المريض.

