خبير طبي في المقال
منشورات جديدة
متلازمة العين الحمراء
آخر مراجعة: 12.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
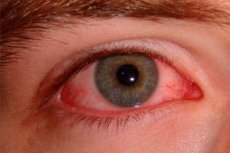
متلازمة العين الحمراء هي اضطراب في الدورة الدموية الدقيقة يحدث بسبب توسع سطحي في شبكة الأوعية الدموية الصلبة وهو أكثر الأعراض شيوعًا في طب العيون.
هناك أسباب عديدة لاحمرار العين. قد يكون هذا العرض مصاحبًا لحالات فسيولوجية مختلفة، أو علامة على أمراض عامة وعينية مرضية. لا يتطلب احمرار العين الناتج عن أسباب فسيولوجية استشارة طبيب مختص. أما الاحمرار الناتج عن عملية مرضية، فيتطلب عناية طبية فورية.
عادةً، تظهر الصلبة البيضاء من خلال الملتحمة الشفافة للعين. يظهر الاحمرار نتيجة تمدد الأوعية الدموية التي تغذي العين وزيادة امتلائها بالدم، نتيجةً لتهيج أو أمراض مختلفة. لا ترتبط شدة النمط الوعائي بشدة المرض. في حال ظهور احمرار في العينين، يجب أن تُنبّهك العوامل التالية: ألم في منطقة العين، وضعف في حدة البصر.
الأسباب متلازمة العين الحمراء
يمكن أن يحدث ظهور متلازمة العين الحمراء نتيجة للعوامل التالية:
- الطبيعة الفسيولوجية؛
- بيئة؛
- العمليات المرضية التي تحدث في العضو البصري؛
- الأمراض التي لا علاقة لها بأمراض العيون.
الأسباب الفسيولوجية. السمة المميزة الرئيسية هي غياب العملية الالتهابية. يزول الاحمرار دون مضاعفات أو عواقب سلبية عند إزالة الآثار الفسيولوجية. قد يظهر الاحمرار مع بذل مجهود بدني مفرط، أو العطس، أو السعال المطول، أو البكاء لفترات طويلة، أو قلة النوم، أو العمل الروتيني المرهق، أو تناول الكحول، أو تهيج العين الناتج عن العدسات اللاصقة غير المضبوطة جيدًا أو النظارات غير المناسبة.
العوامل البيئية. لها طبيعة فيزيائية أو كيميائية. تهيج العين نتيجة التعرض لأشعة الشمس الساطعة، أو الرياح القوية التي تحمل جزيئات الغبار أو الرمال، أو التعرض لفترات طويلة للبرد القارس، أو الإضاءة الخافتة، أو تقلبات الطقس، أو دخول أجسام غريبة (مثل الرمل، الصوف، الغبار) في العين.
تحدث متلازمة العين الحمراء نتيجة صدمات في جهاز الرؤية بأداة حادة أو مادة كيميائية مهيجة. تشمل العوامل الكيميائية تهيج العين الناتج عن دخان السجائر أو الضباب الدخاني، والماء، ومختلف مواد الهباء الجوي، ومواد التنظيف والغسيل.
أمراض العين. تنقسم العمليات المرضية التي تحدث في العضو البصري إلى معدية ومعقمة.
تشمل الأمراض المعدية ما يلي:
- التهاب الملتحمة (البكتيري، الفيروسي، الفطري، الكلاميدي، التحسسي)،
- التهاب الغدد الدمعية
- التهاب كيس الدمع
- التهاب الجفن والملتحمة
- التهاب القرنية
- التهاب العنبية
- التهاب العين الشامل
- التهاب الصلبة،
- التهاب القزحية والجسم الهدبي ، وما إلى ذلك.
العمليات المعقمة المصاحبة لمتلازمة العين الحمراء:
- اعتلال القرنية،
- القرنية المخروطية،
- ترقق وتقرح طبقة القرنية،
- آفات نزيفية في أنسجة العين،
- أورام في الغدة الدمعية،
- متلازمة الجفن المترهل
- داء الشعرة
- انفصال الأغشية المخاطية للعين، الجلوكوما ، الخ.
في حال وجود عمليات مرضية في العين، سواءً أكانت معدية أم غير معدية، يُلاحظ احمرار متفاوت الشدة والمكان، حسب الأسباب المؤدية إليه. أي مرض عيني، بالإضافة إلى احمرار العين، يصاحبه أعراض محددة. تُشير متلازمة العين الحمراء إلى أمراض غير ضارة، بالإضافة إلى أمراض تؤدي إلى فقدان البصر تمامًا.
أمراض غير مرتبطة بأمراض العيون. نظرًا لارتباط أعضاء الرؤية ارتباطًا وثيقًا بجميع أجهزة الجسم، فإن بعض العمليات المرضية تُسبب متلازمة العين الحمراء. متلازمة العين الحمراء المرتبطة بأمراض حادة أو مزمنة في أعضاء وأجهزة أخرى تستمر لفترة طويلة جدًا، وليست نتيجةً لعمليات التهابية في بنية العين. في أغلب الأحيان، تحدث متلازمة العين الحمراء بسبب أمراض تؤثر على توتر الأوعية الدموية، واستخدام مضادات التخثر المباشرة وغير المباشرة، واضطرابات نظام تخثر الدم.
الأمراض التي تسبب احمرار العين في أغلب الأحيان:
- ارتفاع ضغط الدم.
- الحالات التحسسية (التهاب الأنف التحسسي، حمى القش، الربو القصبي)، الأمراض المزمنة التي تحدث مع ضعف تدفق الدم من محجر العين، داء السكري، التهاب المفاصل، التهاب الأوعية الدموية الجهازية، جفاف الأغشية المخاطية، مرض بيسنييه بيك شومان، حبيبات ويجنر، التسمم طويل الأمد للجسم (التدخين، إدمان الكحول، التسمم أثناء الحمل).
- تؤدي الجرعة الزائدة من مضادات التخثر (الهيموفيليا، والأرجوانية قليلة الصفائح الدموية)، إلى جانب الاحمرار، إلى حدوث حقن صلبة (نزيف صغير أو دقيق على الصلبة).
عوامل الخطر
تشمل عوامل الخطر التي تثير حدوث متلازمة العين الحمراء ما يلي:
- الظروف المناخية غير المواتية (الشمس الساطعة، الرياح القوية، الصقيع الشديد)؛
- وجود أمراض المناعة الذاتية؛
- التهيج الكيميائي (مياه حمام السباحة، بخاخات الهباء الجوي)؛
- الحالات التحسسية؛
- إجهاد العين المستمر لفترات طويلة (العمل على الكمبيوتر، مشاهدة التلفزيون، العمل في إضاءة ضعيفة)؛
- الإصابات الميكانيكية (الخدوش، والأجسام الغريبة، والضربات من أشياء غير حادة)؛
- وجود اضطرابات في الجهاز الصماء (مرض السكري، تسمم الغدة الدرقية)؛
- مخالفة قواعد ارتداء النظارات والعدسات اللاصقة؛
- ارتفاع ضغط الدم؛
- جفاف العين المرتبط بالعمر (جفاف غشاء العين)؛
- التعب المزمن؛
- المجهود البدني المفرط؛
- استخدام مستحضرات التجميل ذات الجودة الرديئة (الماسكارا، ظلال العيون، أقلام العيون)؛
- العدوى عن طريق الاتصال بالأيدي المتسخة؛
- وجود أمراض معدية.
طريقة تطور المرض
تُزوَّد الصلبة والغشاء المخاطي للعين والجهاز المحيط بالمحجر بغزارة من الدم عن طريق شبكة متفرعة من الأوعية الدموية. وينتج احمرار العين عن تمدد جدار الأوعية الدموية، وترققه، وامتلاءه بكمية دم أكبر من المعتاد. ويظهر النمط الوعائي على السطح الأبيض للصلبة، ويصبح واضحًا للعيان.
عند تلف سلامة جدار الأوعية الدموية، يحدث نزيف طفيف. يحدث اختلال في توازن تدفق الدم وتوتر جدار الأوعية الدموية نتيجةً لاضطراب تدفق الدم من العضو البصري. قد تكون أسباب هذا الاضطراب ركودًا أو التهابًا أو حساسية. قد يغطي الاحمرار سطح الصلبة بالكامل أو يكون موضعيًا في مناطق معينة.
قد يزول احمرار العين دون تدخل طبي أو يتطلب عناية طبية عاجلة من أخصائي. تُعد استشارة طبيب عيون ضرورية إذا طالت العملية ومؤلمة ومصحوبة بإفرازات قيحية أو مصلية.
الأعراض متلازمة العين الحمراء
لا تظهر متلازمة العين الحمراء كعرض مستقل للمرض. عادةً ما تصاحبها مجموعة من الأعراض واحمرار العينين. وتعتمد شكاوى المرضى على السبب الكامن وراء المرض. فيما يلي مجموعة أعراض لبعض الأمراض التي تصاحب احمرار العينين.
عيون حمراء ملتهبة - أمراض الملتحمة
التهاب الملتحمة التحسسي - حكة شديدة في العينين، واحمرار وتورم الملتحمة، بالإضافة إلى إفراز الدموع، مصحوبًا بالتهاب الأنف أو العطس أو تهيج الأنف.
التهاب الملتحمة المعدي (البكتيري) - إفرازات قيحية، تورم الملتحمة، وأحيانا الجفن بأكمله، بقع صفراء رمادية على الملتحمة.
فيروسي - تورم الملتحمة، والحكة، والشعور بوجود جسم غريب، ونمط وعائي واضح في العين.
التهاب الملتحمة الكيميائي – يحدث عند التعرض لمهيجات كيميائية محتملة (الغبار، الدخان، الهباء الجوي، الكلور، الفوسجين).
النزيف من الشعيرات الدموية الملتحمة هو حالة لا تسبب أي أعراض، مع نزيف صغير موضعي تحت الملتحمة.
متلازمة جفاف العين - شعور بوجود "رمل في العينين"، حيث تصبح الصورة ضبابية وغير واضحة، ويشعر المريض بثقل في الجفون. يصيب هذا المرض الأشخاص الذين يقضون وقتًا طويلًا أمام شاشات الكمبيوتر والتلفزيون، وفي غرف مكيفة مع نقص في إنتاج السائل الدمعي.
أورام الملتحمة - تتجلى بالحكة المرتفعة قليلاً عن سطح التكوين، واحمرار العينين، وعدم وضوح الرؤية، والإحساس بالحرقان.
عيون حمراء ملتهبة - مرض القرنية
التهاب القرنية الفيروسي - قرنية ذات سطح غير مستو، احمرار في العينين، ألم شديد في العينين مصحوب بحرقة ووخز، تورم شديد في الملتحمة، دمع، رهاب الضوء، إحساس بوجود جسم غريب في العين.
التهاب القرنية والملتحمة الوبائي (التهاب القرنية والملتحمة الغدي) - احمرار العينين، ودموع، ورهاب الضوء، وتورم الغدد الليمفاوية أمام الأذنين، والوذمة الحلقية للملتحمة.
التهاب القرنية. نتيجةً لاستخدام العدسات اللاصقة لفترات طويلة، يظهر سيلان دمعي واحمرار في العينين وتورم في القرنية. يؤدي ذلك إلى ترقق القرنية وتقرحها.
قرحة القرنية. يظهر عيب تقرحي على شكل فوهة بركان مع تعكر القرنية. قد يحدث هذا لدى الأشخاص الذين لا يخلعون العدسات اللاصقة ليلاً، عندما تُصاب القرنية بمسببات أمراض مختلفة.
الحزاز العيني (القوباء العينية) - طفح جلدي في اتجاه الفرع الأول من العصب الثلاثي التوائم، تورم الجفون، احمرار العينين، ألم شديد، نادرا ما يكون ثنائيا.
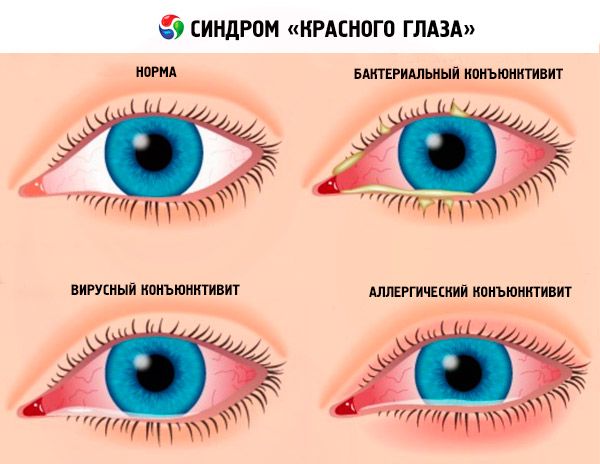
عيون حمراء ملتهبة - أمراض الصلبة
التهاب الصلبة عادة ما يكون من جانب واحد، مع احمرار موضعي، وتهيج طفيف، ودموع.
التهاب الصلبة مرض يصيب الجهاز البصري، ويصاحبه ألم شديد، ورهاب الضوء، وسيلان الدموع. قد يظهر على شكل بقع حمراء أو زرقاء تحت الملتحمة البصلية. تتورم الصلبة، ويشعر المرء بألم عند الضغط على مقلة العين. غالبًا ما يكون السبب مناعيًا ذاتيًا.
نوبة حادة من الجلوكوما - ألم شديد في العينين، صداع، غثيان، "هالات" ملونة حول مصادر الضوء (هالة)، تعكر القرنية (مع وذمة)، انخفاض حدة البصر.
التهاب العنبية الأمامي هو ألم في العين، ورهاب الضوء، وومضات ضوئية متقطعة، ونمط وعائي واضح (احمرار الملتحمة، وخاصةً القرنية). غالبًا ما يرتبط بأمراض المناعة الذاتية، وصدمات العين الحادة. قد يتدهور حدة البصر ووضوحه، أو قد يظهر إفرازات في الحجرة الأمامية للعين (تقيح).
مراحل
هناك ثلاث مراحل لمتلازمة العين الحمراء:
سطحي - يُلاحظ احمرار شديد في المنطقة الطرفية من كيس الملتحمة. يتجلى هذا النوع من الاحتقان بتمدد الأوعية الدموية في الملتحمة، مما يشير إلى تطور عملية التهابية على سطح مقلة العين. في هذه الحالة، يلزم استشارة طبيب مختص، ولكن ليس بشكل عاجل (يمكنك زيارة طبيب عيون خلال يوم أو يومين).
عميق (هدبي) - تبرز حافة حمراء زاهية حول الحافة. يشير هذا إلى التهاب داخل العين. تحدث هذه الحالة مع أمراض القرنية والقزحية والجسم الهدبي. تتطلب هذه الحالة استشارة عاجلة.
مختلط - احتقان في أوعية الملتحمة والأوعية الصلبة المحيطة بالطرف. تتطلب هذه الحالة استشارة طبية عاجلة.
من الجدير أن نأخذ بعين الاعتبار أي الأعراض هي السائدة.
إستمارات
اعتمادًا على سبب متلازمة "العين الحمراء" وموقع العملية، يتم التمييز بين الأنواع التالية:
- معدية (ناجمة عن مسببات الأمراض الفيروسية أو البكتيرية أو الفطرية أو الكلاميديا).
إذا كانت متلازمة "احمرار العين" مصحوبة بحرقة في العينين، وشعور بوجود رمل تحت الجفون، ورهاب الضوء، فمن المرجح جدًا أن يكون سبب المشكلة التهاب الملتحمة الناتج عن مسببات أمراض مختلفة. من الضروري اتخاذ تدابير صحية إضافية وسيتوقف الالتهاب. عندما تبدأ اللويحة القيحية بالظهور على الجفون، فهذا يعني وجود عدوى بكتيرية، ويجب استشارة الطبيب.
- حساسية.
تتشابه أعراض التهاب الملتحمة إلى حد كبير مع التهاب الملتحمة المذكور أعلاه، ولكن مع غلبة الحرقة والحكة، وتورم الجفون، وسيلان الدموع، وأعراض الحساسية المصاحبة. الفرق الرئيسي بين التهاب الملتحمة (بغض النظر عن السبب) هو ثبات حدة ووضوح الرؤية، وعدم وجود ألم حاد.
- ناجمة عن أمراض العيون.
نوبة حادة من زرق انسداد الزاوية. إذا ظهرت متلازمة العين الحمراء فجأة، مصحوبة بألم حاد، وتشوش في الرؤية، وغثيان وقيء، فمن المرجح أن يكون التشخيص نوبة زرق انسداد الزاوية. وهي حالة تحدث فيها زيادة حادة في ضغط العين، مما قد يؤدي إلى فقدان البصر تمامًا. لذلك، تتطلب هذه الحالة استشارة طبيب عيون فورًا.
كما أن وجود أمراض مناعية ذاتية، أو أمراض مزمنة أو حادة، أو اضطرابات مرتبطة بتخثر الدم، وما إلى ذلك، يُسبب متلازمة العين الحمراء. ولكن في هذه الحالة، ستسود أعراض المرض الأساسي.
المضاعفات والنتائج
تعتمد العواقب والمضاعفات على المرض الكامن المسبب لمتلازمة احمرار العين. وفي حالات مختلفة، يعتمد التشخيص على توقيت العلاج المُستَهَل وفعاليته. لا ينبغي تجاهل احمرار العين الذي يستمر لأكثر من يومين. يجب زيارة طبيب عيون. في حال ظهور أعراض إضافية مصاحبة لمتلازمة احمرار العين (مثل ألم في منطقة العين، أو أي إفرازات مرضية، أو ضعف في الرؤية، أو إحساس بالحرقان، أو وجود جسم غريب في العين). لا تقتصر الحاجة إلى المساعدة الطبية على الأعراض الفسيولوجية لمتلازمة احمرار العين فقط، بل يكفي القضاء على السبب، وستعود الأوعية الدموية تدريجيًا إلى وضعها الطبيعي دون أي مضاعفات.
في حالة تلف العين الناتج عن المواد الكيميائية، يعتمد التشخيص على نوع العامل المسبب للضرر ومدة ملامسته لبنية العين.
في حالة التهاب الملتحمة، يكون التشخيص مُرضيًا. يستمر العلاج المُناسب في الوقت المناسب من 5 إلى 7 أيام (التهاب الملتحمة الفيروسي) إلى أسبوع إلى أسبوعين (البكتيري). يختفي التهاب الملتحمة التحسسي عند التخلص من مُسببات الحساسية. ولكن من المُحتمل حدوث عواقب أشد (التهاب القرنية، الذي يُهدد بفقدان البصر)، لذا يجب عدم إهمال علاج التهاب الملتحمة.
نقص المريء. التوقعات إيجابية. باستثناء العيوب التجميلية، لا يعاني المريض من أي إزعاج آخر. يختفي النزيف تلقائيًا بنهاية الأسبوع الثاني.
متلازمة جفاف العين. إذا عدّلت مواعيد عملك وراحتك على الكمبيوتر في الوقت المناسب، أو بدأت باستخدام قطرات خاصة، فلن تُسبب أي مضاعفات. إهمال هذه العملية يُشكل خطرًا على العين، إذ قد يُسبب ندوبًا، وكسلًا، والتهاب الملتحمة.
التهاب القرنية - التشخيص غير مُرضٍ. بدون علاج مناسب، يؤدي إلى تدهور كبير في الرؤية أو فقدانها تمامًا.
التهاب ظاهر الصلبة. التشخيص مُبشّر. في 60% من الحالات، يشفى المريض تلقائيًا، لكن استشارة طبيب العيون لن تُضر.
التهاب الصلبة. يعتمد التشخيص على أسباب المرض وطرق العلاج. المضاعفات: التهاب القرنية، التهاب القزحية والجسم الهدبي، تشوه ندبي في مقلة العين، الجلوكوما الثانوي، التهاب باطن العين والتهاب العين الشامل، تعتيم الجسم الزجاجي للعين، انفصال الشبكية.
التشخيص متلازمة العين الحمراء
إن التاريخ المرضي المفصل والفحص العيني المفصل يسمحان بإجراء تشخيص دقيق.
بعد جمع التاريخ المرضي، يقوم الطبيب بفحص العين. يشمل الفحص ما يلي:
- تقييم حدة البصر في العينين اليمنى واليسرى على حدة،
- دراسة حركات العين في اتجاهات مختلفة،
- فحص العين بالمصباح الشقي مع الاهتمام بشكل خاص بالجفون والملتحمة والتغيرات في القرنية (نعومة السطح والشفافية ووجود إفرازات مرضية) وشكل حدقة العين ورد فعلها تجاه الضوء.
- اختبار ضغط العين،
- فحص قاع العين.
لتحديد العامل المسبب لأمراض جهاز الرؤية (التهاب الملتحمة، تقرح القرنية، التهاب القرنية)، يُستخدم تحليل بكتيري، يشمل زرع عينة ودراستها. في حالة الجلوكوما المصاحبة، يُنصح بإجراء قياس توتر العين وتنظير زاوية العين. يُشخَّص التهاب الصلبة باستخدام أجهزة طب العيون المتخصصة.
التشخيص الآلي
في أغلب الأحيان، يستخدم أطباء العيون مصباحًا شقيًا، حيث يُمكّنهم من تقييم بنية العين والملتحمة وحالة القرنية. لتشخيص متلازمة جفاف العين، يجب إجراء فحوصات خاصة.
اختبار شيرمر. يعتمد على فحص كمية الدموع باستخدام شرائط من ورق خاص، تُوضع في الجزء السفلي من الملتحمة. يستغرق الاختبار خمس دقائق. يُقيّم هذا الاختبار درجة ترطيب الشرائط، ويُقاس طول الشريط المرطب بالدموع. قبل الإجراء، يُستخدم مخدر موضعي لمنع الدموع الناتجة عن تهيج الملتحمة بالورق.
الفحص المجهري الحيوي للعين. دراسة تركيبات العضو البصري بطرق الفحص غير التلامسية مع التكبير. يُجرى التشخيص باستخدام جهاز خاص (مجهر عيني) ومصباح شقّي.
تنظير زاوية العين. طريقة بصرية تسمح بفحص بنية الحجرة الأمامية للعين، المخفية خلف الحافة. يتطلب الإجراء عدسة عينية خاصة (منظار زاوية العين) ومصباحًا شقيًا. بفضل هذا الفحص، يُمكن تقييم درجة انفتاح زاوية الحجرة الأمامية، والكشف عن الأورام، والالتصاقات المرضية في طبقات وهياكل عضو الرؤية.
ما الذي يجب فحصه؟
تشخيص متباين
أمراض العيون الأكثر شيوعا التي تسبب الاحمرار هي:
- التهاب الملتحمة. يُعدّ هذا المرض العيني الأكثر شيوعًا. قد يكون سببه البكتيريا والفيروسات، كما قد يحدث أيضًا بسبب الحساسية.
- التهاب القرنية. في كثير من الحالات، يحدث بسبب عوامل خارجية (السباحة تحت الماء بعيون مفتوحة دون حماية، أو التعرض لأشعة الشمس الساطعة لفترات طويلة دون نظارات شمسية).
- التهاب القرنية. يحدث نتيجة عدوى، غالبًا بسبب الهربس.
- متلازمة جفاف العين. تحدث بسبب نقص السائل الدمعي، مما يؤثر على وظائف العين. فهو يغذي القرنية والملتحمة. تغسل الدموع سطح العين، وتزيل الغبار والجزيئات الصغيرة من الأجسام الغريبة. ونظرًا لخصائصها المطهرة، تحمي الدموع العين من الالتهاب.
- تشمل أسباب متلازمة جفاف العين ما يلي: التلوث البيئي، الأوزون، دخان السجائر.
- نوبة حادة من الجلوكوما. الجلوكوما مرض يتطور ببطء على مدى سنوات عديدة. لا يلاحظ معظم المرضى هذا المرض في مراحله المبكرة. لا يسبب ألمًا أو أعراضًا أخرى.
 [ 25 ]
[ 25 ]
من الاتصال؟
علاج او معاملة متلازمة العين الحمراء
في علاج متلازمة العين الحمراء، لا توجد طريقة أو دواء عام لجميع الأعراض المرتبطة بها. تجدر الإشارة إلى أن هذه الحالة قد ترتبط بأي أمراض عيون، ولذلك يُنصح باتباع أساليب علاجية مختلفة.
في التهاب الملتحمة، يعتمد العلاج بشكل أساسي على إزالة التهيج. تُستخدم قطرات عين مختلفة حسب سبب التهاب الملتحمة.
لتخفيف أعراض التهاب الملتحمة الفيروسي، يُستخدم مزيج من الكمادات الدافئة وقطرات الدموع الاصطناعية (الدموع الاصطناعية هي قطرات مرطبة للعين، مثل "سيستان" و"أوكسيال" وأدوية أخرى من هذه المجموعة الدوائية). ومن الحلول الطبية الخاصة لعلاج التهاب الملتحمة الفيروسي قطرات "أوفثالموفيرون"، المكونة من الإنترفيرون المُصنّع. عند ظهور علامات العدوى البكتيرية، تُستخدم قطرات تحتوي على مواد مضادة للبكتيريا. في حالات التهاب الملتحمة البكتيري الحاد، يُجرى العلاج باستخدام قطرات عين متكررة (أكثر من 3 مرات يوميًا) مع محاليل طبية للعين (ألبوسيد 30%، كلورامفينيكول 0.25%)، ومراهم تحتوي على مضادات حيوية (مرهم التتراسيكلين 1%). قبل عملية التقطير، تُشطف العينان بمغلي مطهر (مغلي البابونج، الشاي الأسود).
في حالة الاشتباه في الإصابة بالتهاب الملتحمة الناجم عن فيروس الهربس (القوباء العينية)، يتم وصف الأدوية التي تحتوي على الأسيكلوفير.
للتخلص من أعراض التهاب الملتحمة، تُستخدم قطرات العين التي تحتوي على الكورتيكوستيرويدات بنجاح. عند علاج التهاب الملتحمة التحسسي، يُمنع ملامسة العامل المُسبب، وتُوصف كمادات باردة على منطقة العين، وقطرات "الدموع الاصطناعية" من 2 إلى 4 مرات يوميًا. تُستخدم أيضًا مضادات الحساسية: أزيلاستين، أليرجوديل، ليفوكاباستين، بالإضافة إلى أوباتانول، والتي يُمكن استخدامها للأطفال فوق سن 3 سنوات. تُساعد هذه الأدوية في تخفيف التهاب العين، ونظرًا لتأثيرها قصير المدى، يجب استخدامها حتى 4 مرات يوميًا. يُنصح المرضى الذين يُعانون من حمى القش خلال فترة إزهار النباتات بتجنب ارتداء العدسات اللاصقة.
في حالة الجلوكوما، يقتصر العلاج الدوائي على تناول مثبطات الكربونيك أنهيدراز، وحاصرات بيتا، وبيلوكاربين. في حال عدم نجاح العلاج، يُلجأ إلى العلاج الجراحي بالليزر.
الفيتامينات
لعلاج متلازمة العين الحمراء، من الضروري تناول مجمعات الفيتامينات والمعادن ومضادات الأكسدة.
الريتينول أو فيتامين أ. يُوصف بجرعة ١٠٠,٠٠٠ وحدة دولية يوميًا لمدة شهر. يُساعد على تقوية جهاز المناعة.
حمض الأسكوربيك أو فيتامين ج. يُوصف بجرعة تتراوح بين ٢٠٠٠ و٦٠٠٠ ملغ يوميًا. لفيتامين ج تأثيرٌ مُساعدٌ على التئام الجروح.
الزنك. الجرعة اليومية: ٥٠ ملغ. يُعزز تنشيط الجهاز المناعي.
OPC هو بروانثوسيانيدين قليل القسيمات، وهو مضاد أكسدة قوي يُستخلص من لحاء الصنوبر وبذور العنب. يُستخدم لعلاج الالتهابات والحساسية. عند تناوله مع حمض الأسكوربيك، تزداد فعاليته. يُنصح بتناول 100 ملغ من OPC مرتين يوميًا.
العلاج الطبيعي
الهدف الرئيسي من العلاج الطبيعي هو توفير تأثيرات مضادة للالتهابات، ومضادة للبكتيريا، ومخدرة. في العلاج المعقد للأمراض الشائعة التي تُسبب متلازمة العين الحمراء، يُستخدم العلاج عالي التردد (UHF أو مجالات الميكروويف)، والعلاج ثنائي الديناميكي، والموجات فوق الصوتية، مما يُزيل احتقان الملتحمة.
في نهاية دورة العلاج المضاد للالتهابات، قد يوصف العلاج الكهربائي بالمضادات الحيوية اعتمادًا على حساسية البكتيريا لها.
في حالة وجود عملية التهابية تستمر لفترة طويلة، بعد إجراء الرحلان الكهربائي، بعد 1-1.5 شهر، يُشار إلى إجراء الرحلان الكهربائي مع فيتامينات C وB لتحفيز عملية التمثيل الغذائي للأنسجة، وتكثيف جدران الشعيرات الدموية، وتحسين تفاعل الأنسجة، وتخفيف الألم.
ولتعزيز التأثير العلاجي، يوصى باستخدام العلاج الكهربائي مع الأدوية والعلاج بالموجات فوق الصوتية.
العلاجات الشعبية
يمكنك تخفيف إجهاد العين بسرعة وسهولة، وتطبيع الدورة الدموية في الشعيرات الدموية في العين، والقضاء على التورم واحمرار الجفون باستخدام العلاجات الشعبية:
- كمادات باردة بالماء النظيف أو مغلي الأعشاب من البابونج أو لحاء البلوط؛
- مكعبات الثلج؛
- شرائح البطاطس النيئة؛
- كمادات الشاي الأسود.
من المهم أن نتذكر أن استخدام العلاجات الشعبية ينصح به إذا لم تكن هناك أعراض لأمراض العيون الخطيرة.
في حالة متلازمة العين الحمراء، يُسمح بتمارين العين. فيما يلي مجموعة تقريبية من التمارين:
- التمرين رقم 1
إذا نظرت إلى الشاشة لفترة طويلة وباهتمام، فكل ساعة بعد العمل المكثف تحتاج إلى القيام بما يلي - "تحديد" بعينيك أشكال الأشياء المختلفة الموجودة على الطاولة والجدار.
- التمرين 2
عندما تبذل عضلة العين جهدًا كبيرًا، فإنها تحتاج إلى الاسترخاء: للقيام بذلك، عليك التوجه إلى النافذة والنظر إلى البعيد، وبعد بضع ثوانٍ، تحويل نظرك إلى أي نقطة قريبة. هذا التمرين يحفز أعيننا على إنتاج السائل الدمعي، الذي يرطبها ويمنع جفافها واحمرارها.
العلاج بالأعشاب
لعلاج متلازمة العين الحمراء ينصح خبراء الأعشاب بالوصفات التالية:
تعتبر كمادات الكرز البري (كرز الطيور) علاجًا شعبيًا لأمراض العيون القيحية.
يتم تحضير منقوع أزهار الكرز البري على النحو التالي: صب 60 غرامًا مع 2 كوب من الماء المغلي، وتركه في مكان دافئ لمدة 8 ساعات، ثم تصفيته واستخدامه ككمادة على العينين عدة مرات في اليوم.
منقوع الأعشاب وبذور الشمر لعلاج احمرار العين: تُسكب ملعقة كبيرة من المواد الخام المطحونة مع 200 مل من الماء المغلي بعد ساعة، ثم تُصفى. يُستخدم كمادات ليلية.
قطرات عين بالكراوية. اسكب ملعقة صغيرة من بذور الكراوية مع كوب من الماء المغلي. انقعها، ثم برّدها، ثم صفّها واستخدمها ككمادة.
المعالجة المثلية
يوصي المعالجون المثليون باستخدام الأدوية التالية لعلاج متلازمة العين الحمراء:
أرنيكا (أرنيكا). يُستخدم لعلاج التهاب الملتحمة الناتج عن الصدمات.
الأكونيتوم (Aconitum) - لأمراض الجهاز البصري التي تحدث نتيجة الضرر الميكانيكي، مع التهاب الزكام في العين، بسبب الالتهابات الفيروسية التنفسية الحادة.
سيكون كبريت الهيبار (كبريت الجبار) مفيدًا في علاج العيون الحمراء الملتهبة والجفون والإفرازات القيحية الغزيرة.
العلاج الجراحي
بالنسبة لبعض الأمراض المصحوبة بمتلازمة العين الحمراء، يتم وصف العلاج الجراحي.
في حالات التهاب القرنية الشديدة، وفي حال عدم العلاج المناسب، قد يحدث تندب، مما يؤدي إلى تدهور الرؤية. في هذه الحالة، قد يلزم إجراء عملية زرع قرنية.
في حالة الجلوكوما، يوصى بإجراء عملية استئصال القزحية - وهو علاج يهدف إلى إنشاء اتصال بين الغرف الأمامية والخلفية للعين، مما يؤدي إلى انخفاض الضغط داخل العين.
الوقاية
تحتاج العيون إلى عناية مستمرة طوال الحياة، منذ الصغر. القواعد الأساسية للعناية بالعين:
- عند العمل على الكمبيوتر أو مشاهدة التلفاز، يجب الاهتمام بالإضاءة (يفضل أن تكون الإضاءة خلف الشاشة).
- المسافة الصحيحة بين العينين وشاشة الكمبيوتر هي 40-50 سم.
- استخدام فلتر وقائي يمتص جزء من الموجات الكهرومغناطيسية الضارة بالبصر البشري.
- لا تحك عينيك بيديك.
في حالة الإصابة بالأمراض المعدية، ينبغي أيضًا اتباع العديد من القواعد الأساسية:
- عند لمس المنطقة المحيطة بالعينين، اغسل يديك جيدًا.
- لا تشارك المناشف (من الأفضل استخدام المناديل الورقية) أو الفراش.
- لا تشارك الأطباق ومنتجات النظافة.
- أثناء الإصابة بمرض معدٍ، لا ترتدي العدسات اللاصقة.
- لا ينصح باستخدام قطرات ومراهم العيون التي تحمل نفس الأسماء.

