خبير طبي في المقال
منشورات جديدة
متلازمة الضائقة التنفسية لدى البالغين
آخر مراجعة: 05.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
متلازمة الضائقة التنفسية عند البالغين (ARDS) هي فشل تنفسي حاد يحدث مع إصابة رئوية حادة لأسباب مختلفة ويتميز بالوذمة الرئوية غير القلبية وفشل الجهاز التنفسي ونقص الأكسجين.
وصف إسباخ هذه المتلازمة عام ١٩٦٧، وسُمِّيت بهذا الاسم تشبيهًا بمتلازمة الضائقة الوليدية، التي تُسبِّبها نقصٌ خلقيٌّ في الفاعل بالسطح. في متلازمة الضائقة التنفسية لدى البالغين، يكون نقص الفاعل بالسطح ثانويًا. تُستخدم مرادفاتٌ لمتلازمة الضائقة التنفسية لدى البالغين بكثرة في المراجع العلمية: صدمة الرئة، وذمة رئوية غير قلبية.
وفقا لماريني (1993)، يتم تسجيل 150.000 حالة من متلازمة الضائقة التنفسية لدى البالغين سنويا في الولايات المتحدة، وهو ما يعادل 0.6 لكل 1000 نسمة.
سبب متلازمة الضائقة التنفسية لدى البالغين
الأسباب الأكثر شيوعا لمتلازمة الضائقة التنفسية لدى البالغين هي:
- الالتهاب الرئوي (البكتيرية والفيروسية والفطرية وغيرها من الأسباب)؛
- الإنتان؛
- صدمة (إنتانية، حساسية مفرطة، إلخ) طويلة الأمد وشديدة؛
- متلازمة التخثر المنتشر داخل الأوعية الدموية (المرحلة الحادة وشبه الحادة)؛
- شفط القيء والماء (في حالة الغرق)؛
- صدمة الصدر ومتلازمة الحيز؛
- استنشاق المواد المهيجة والسامة: الكلور، وأكاسيد النيتروجين، والفوسجين، والأمونيا، والأكسجين النقي (التسمم بالأكسجين)؛
- الانسداد الرئوي (الدهون، الهواء، السائل الأمنيوسي)؛
- عمليات نقل الدم المكثفة، التي تُسبب جلطات دموية دقيقة متعددة في الأوعية الدموية الرئوية. ويرجع ذلك إلى أن ما يصل إلى 30% من كريات الدم الحمراء في الدم المحفوظ تكون على شكل تجمعات دقيقة يصل قطرها إلى 40 ميكرومترًا، ولأن الرئتين تعملان كمصفاة، تحتفظان بهذه التجمعات الدقيقة، مما يؤدي إلى انسداد الشعيرات الدموية الرئوية. بالإضافة إلى ذلك، يُطلق السيروتونين من كريات الدم الحمراء، مما يُسبب تشنج الشرايين والشعيرات الدموية الرئوية.
- زيادة السوائل الوريدية (المحاليل الغروانية والملحية، البلازما، بدائل البلازما، المستحلبات الدهنية)؛
- استخدام أجهزة الدورة الدموية الاصطناعية (متلازمة الضائقة التنفسية بعد التروية عند البالغين)؛
- اضطرابات التمثيل الغذائي الشديدة (الحماض الكيتوني السكري، اليوريمية)؛
- نخر البنكرياس النزفي الحاد. في تطور متلازمة الضائقة التنفسية لدى البالغين في التهاب البنكرياس الحاد، يكون التسمم الإنزيمي ذا أهمية بالغة، إذ يُسبب خللاً في تخليق المواد الفعالة بالسطح. ويلعب إنزيم الليسيثيناز أ دورًا هامًا بشكل خاص، إذ يُدمر هذه المواد بشكل مكثف، مما يؤدي إلى انخماص الحويصلات الهوائية، والتهاب الحويصلات الهوائية المُدمِّر، ويُهيئ للإصابة بالالتهاب الرئوي.
- الأمراض المناعية الذاتية - الذئبة الحمامية الجهازية، متلازمة جودباستشر، وما إلى ذلك؛
- الإقامة لفترة طويلة على ارتفاعات عالية.
التسبب في متلازمة الضائقة التنفسية لدى البالغين
تحت تأثير العوامل المسببة، يتراكم عدد كبير من كريات الدم البيضاء والصفائح الدموية النشطة في الشعيرات الدموية الرئوية والأنسجة الخلالية للرئتين. ويُفترض أنها تُطلق عددًا كبيرًا من المواد النشطة بيولوجيًا (البروتيناز، البروستاجلاندين، جذور الأكسجين السامة، الليكوترينات، إلخ)، مما يُلحق الضرر بالظهارة السنخية والبطانة الوعائية، ويُغير من قوة عضلات الشعب الهوائية، وتفاعلية الأوعية الدموية، ويُحفز تطور التليف الرئوي.
تحت تأثير المواد البيولوجية المذكورة أعلاه، تتضرر بطانة الشعيرات الدموية الرئوية والظهارة السنخية، وتزداد نفاذية الأوعية الدموية بشكل حاد، وتتشنج الشعيرات الدموية الرئوية ويرتفع الضغط فيها، ويحدث إفراز واضح للبلازما وكريات الدم الحمراء إلى الحويصلات الهوائية والأنسجة الخلالية للرئتين، ويتطور الوذمة الرئوية وانخماص الرئة. كما يُسهّل انخفاض ثانوي في نشاط المواد الخافضة للتوتر السطحي تطور انخماص الرئة.
نتيجة للعمليات المذكورة، تتطور الآليات المرضية الرئيسية: نقص تهوية الحويصلات الهوائية، تحويل الدم الوريدي إلى فراش الشريان، اضطراب المراسلات بين التهوية والتروية، اضطراب انتشار الأكسجين وثاني أكسيد الكربون.
 [ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]
[ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]
الشكل المرضي لمتلازمة الضائقة التنفسية لدى البالغين
تتطور متلازمة الضائقة التنفسية لدى البالغين على مدى فترة زمنية تتراوح بين عدة ساعات وثلاثة أيام من بداية التعرض للعامل المسبب. وتنقسم متلازمة الضائقة التنفسية لدى البالغين إلى ثلاث مراحل مرضية: الحادة، وشبه الحادة، والمزمنة.
تستمر المرحلة الحادة من متلازمة الضائقة التنفسية لدى البالغين من يومين إلى خمسة أيام، وتتميز بتطور وذمة رئوية داخلية، ثم وذمة سنخية. يحتوي سائل الوذمة على بروتين وكريات دم حمراء وكريات دم بيضاء. إلى جانب الوذمة، يُكتشف تلف في الشعيرات الدموية الرئوية وتلف شديد في الظهارة السنخية من النوعين الأول والثاني. يؤدي تلف الخلايا السنخية من النوع الثاني إلى خلل في تخليق المواد الفاعلة بالسطح، مما يؤدي إلى تطور انخماص الرئة الدقيق. مع مسار إيجابي لمتلازمة الضائقة التنفسية لدى البالغين، تهدأ الأعراض الحادة بعد بضعة أيام، ويتم امتصاص سائل الوذمة. ومع ذلك، لا يُلاحظ هذا المسار الإيجابي لمتلازمة الضائقة التنفسية لدى البالغين دائمًا. في بعض المرضى، تنتقل متلازمة الضائقة التنفسية لدى البالغين إلى مرحلة شبه حادة ومزمنة.
تتميز المرحلة شبه الحادة بالالتهاب الخلالي والشعب الهوائية.
المرحلة المزمنة من متلازمة الضائقة التنفسية لدى البالغين هي مرحلة تطور التهاب الأسناخ الليفي. ينمو النسيج الضام في الغشاء القاعدي السنخي الشعري، ويزداد سماكة الغشاء بشكل حاد ويتسطح. يحدث تكاثر واضح للأرومات الليفية وزيادة في تخليق الكولاجين (تزداد كميته بمقدار 2-3 مرات). يمكن أن يتشكل تليف خلالي واضح خلال أسبوعين إلى ثلاثة أسابيع. في المرحلة المزمنة، تُلاحظ أيضًا تغيرات في قاع الأوعية الدموية في الرئتين - تمدد الأوعية الدموية، وتطور تخثر دموي مجهري. في النهاية، يتطور ارتفاع ضغط الدم الرئوي المزمن وفشل تنفسي مزمن.
أعراض متلازمة الضائقة التنفسية لدى البالغين
في الصورة السريرية لمتلازمة الضائقة التنفسية لدى البالغين، من الشائع التمييز بين أربع فترات. الفترة الكامنة أو فترة تأثير العامل المسبب. تستمر حوالي 24 ساعة بعد تأثير العامل المسبب. خلال هذه الفترة، تحدث تغيرات مرضية وفيزيولوجية مرضية، ولكن دون أي أعراض سريرية أو إشعاعية. مع ذلك، غالبًا ما يُلاحظ تسرع في التنفس (عدد الأنفاس أكثر من 20 نفسًا في الدقيقة).
المرحلة الثانية - التغيرات الأولية، تتطور خلال يوم أو يومين من بدء تأثير العامل المسبب. الأعراض السريرية الرئيسية لهذه المرحلة هي ضيق تنفس متوسط، وتسارع دقات القلب. قد يكشف فحص الرئتين عن تنفس حويصلي خشن، وأزيز جاف متفرق.
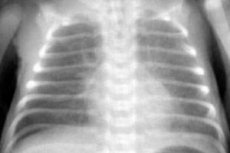
تُظهر صور الأشعة السينية للصدر زيادةً في النمط الوعائي، خاصةً في المناطق الطرفية. تُشير هذه التغيرات إلى بداية وذمة رئوية بينية.
لا يظهر تحليل غازات الدم أي انحراف عن القاعدة أو يكشف عن انخفاض معتدل في PaO2.
الفترة الثالثة - فترة تطور أو فترة من المظاهر السريرية الواضحة، تتميز بأعراض واضحة لفشل تنفسي حاد. يظهر ضيق تنفس واضح، وتشارك العضلات المساعدة في التنفس، ويظهر بوضوح اتساع أجنحة الأنف وانكماش المسافات بين الأضلاع، ويُلاحظ زرقة منتشرة واضحة. أثناء الاستماع إلى القلب، يُلاحظ تسرع القلب وأصوات القلب المكتومة، وينخفض ضغط الدم الشرياني بشكل ملحوظ.
يُظهر قرع الرئتين خفوتًا في صوت القرع، خاصةً في الأجزاء السفلية الخلفية. يكشف التسمع عن تنفس خشن، وقد يُسمع أزيز جاف. يشير ظهور أزيز رطب وفرقعة إلى وجود سائل في الحويصلات الهوائية (وذمة رئوية سنخية متفاوتة الشدة).
يُظهر تصوير الصدر بالأشعة السينية وذمة رئوية بينية واضحة، بالإضافة إلى ظلال تسللية ثنائية الجانب، غير منتظمة الشكل تشبه السحابة، تندمج مع جذور الرئتين ومع بعضها البعض. في كثير من الأحيان، تظهر ظلال بؤرية في الأجزاء الهامشية من الفصوص الوسطى والسفلى على خلفية نمط وعائي مُعزز.
الميزة المميزة لهذه الفترة هي انخفاض كبير في PaO2 (أقل من 50 ملم زئبق، على الرغم من استنشاق الأكسجين).
الفترة الرابعة هي المرحلة النهائية وتتميز بتطور واضح في الفشل التنفسي، وتطور نقص الأكسجين الشرياني الشديد وفرط ثاني أكسيد الكربون، والحماض الأيضي، وتكوين مرض القلب الرئوي الحاد بسبب ارتفاع ضغط الدم الرئوي.
الأعراض السريرية الرئيسية لهذه الفترة هي:
- ضيق شديد في التنفس وزرقة في الجلد؛
- التعرق الغزير؛
- عدم انتظام ضربات القلب، أصوات القلب مكتومة، وغالبا ما تكون هناك اضطرابات مختلفة في نظم القلب؛
- انخفاض حاد في ضغط الدم، حتى يصل إلى حد الانهيار؛
- السعال مع إنتاج البلغم الوردي الرغوي؛
- عدد كبير من الخرخرة الرطبة ذات العيار المتفاوت في الرئتين، وفرقعة وفيرة (علامات الوذمة الرئوية السنخية)؛
- تطور علامات ارتفاع ضغط الدم الرئوي ومتلازمة القلب الرئوية الحادة (تقسيم وتكثيف النغمة الثانية في الشريان الرئوي؛ علامات تخطيط القلب - موجات P عالية مدببة في الأسلاك II وIII وavF وV1-2، انحراف واضح للمحور الكهربائي للقلب إلى اليمين؛ علامات إشعاعية لزيادة الضغط في الشريان الرئوي، انتفاخ مخروطه)؛
- تطور فشل الأعضاء المتعددة (ضعف وظائف الكلى، والذي يتجلى في قلة البول، بروتينية البول، أسطوانية البول، ميكروبيلة دموية، زيادة مستويات اليوريا والكرياتينين في الدم؛ ضعف وظائف الكبد في شكل اليرقان الخفيف، زيادة كبيرة في ألانين أمينوترانسفيراز في الدم، فركتوز-1-فوسفات ألدولاز، لاكتات ديهيدروجينيز؛ ضعف وظائف المخ في شكل الخمول، والصداع، والدوخة، والعلامات السريرية المحتملة للسكتة الدماغية).
يكشف تحليل غازات الدم عن نقص الأكسجين الشرياني العميق، وفرط ثاني أكسيد الكربون، كما يكشف تحليل توازن الحمض والقاعدة عن الحماض الأيضي.
أين موضع الألم؟
ما الذي يزعجك؟
تشخيص متلازمة الضائقة التنفسية لدى البالغين
في عام 1990، اقترح فيشر وفوكس معايير التشخيص التالية لمتلازمة الضائقة التنفسية لدى البالغين:
- فشل الجهاز التنفسي (ضيق شديد في التنفس)؛
- زيادة عمل التنفس، وزيادة تصلب الصدر؛
- الصورة السريرية لتزايد الوذمة الرئوية؛
- الصورة الشعاعية النموذجية (زيادة العلامات الرئوية، وذمة رئوية خلالية)؛
- نقص الأكسجين الشرياني (عادةً ما يكون PaO2 أقل من 50 مم زئبق) وفرط ثاني أكسيد الكربون في الدم؛
- ارتفاع ضغط الدم في الدورة الدموية الرئوية (الضغط في الشريان الرئوي أكثر من 30/15 مم زئبق)؛
- ضغط إسفين الشريان الرئوي الطبيعي (<15 مم زئبق). يُعد تحديد هذا المعيار مهمًا للتمييز بين متلازمة الضائقة التنفسية لدى البالغين والوذمة الرئوية القلبية، والتي تتميز بارتفاع ضغط إسفين الشريان الرئوي؛
- درجة حموضة الدم الشرياني أقل من 7.3.
برنامج فحص متلازمة الضائقة التنفسية لدى البالغين
- تحليل عام للدم والبول.
- تخطيط القلب الكهربائي.
- أشعة سينية على الرئتين.
- دراسة التوازن الحمضي القاعدي.
- تحليل غازات الدم: تحديد PaO2، PaCO2.
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟

