خبير طبي في المقال
منشورات جديدة
الداء الدموي الرئوي مجهول السبب.
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
داء هيموسيديريني الرئوي مجهول السبب هو مرض رئوي يتميز بنزيف متكرر في الحويصلات الهوائية ومسار متكرر يشبه الموجة، وفقر الدم نقص الصباغ ومسار متكرر يشبه الموجة.
لم تُدرس أسباب المرض وتطوره بشكل كافٍ. ويُفترض وجود نقص خلقي في الألياف المرنة للأوعية الدموية الرئوية الصغيرة والمتوسطة، مما يؤدي إلى تمددها وركود الدم واختراق كريات الدم الحمراء لجدار الوعاء. ويعتبر معظم الباحثين داء هيموسيديرين الرئوي مرضًا مناعيًا تحسسيًا. فاستجابةً لعامل مُحسِّس، تتكون أجسام مضادة ذاتية، ويتطور تفاعل بين المستضد والجسم المضاد، وتكون الرئتان العضو المُسبب للصدمة، مما يؤدي إلى تمدد الشعيرات الدموية وركودها وتسرب كريات الدم الحمراء إلى أنسجة الرئة مع ترسب الهيموسيديرين فيها.
الأسباب الداء الدموي الرئوي الرئوي مجهول السبب.
السبب غير معروف. يُفترض وجود نقص خلقي في الألياف المرنة لأوعية الدورة الدموية الرئوية، وخاصةً في الأوعية الدموية الدقيقة، مما يؤدي إلى توسع الشعيرات الدموية الرئوية، وتباطؤ ملحوظ في تدفق الدم، وانفصال كريات الدم الحمراء في الحويصلات الهوائية، ونسيج الرئة، وترسب الهيموسيديرين فيه لاحقًا. هناك وجهة نظر حول الدور المحتمل لتشوه خلقي في المفاغرة الوعائية بين الشرايين القصبية والأوردة الرئوية.
مع ذلك، انتشرت مؤخرًا نظرية المنشأ المناعي للمرض. من المحتمل أن تتكون أجسام مضادة لمكونات جدار الأوعية الدموية الرئوية، يليها تكوين معقدات مستضد-أجسام مضادة، خاصةً في قاع الدورة الدموية الدقيقة للرئتين، مما يؤدي إلى نخر جدار الأوعية الدموية مع نزيف في الحويصلات الهوائية والنسيج الرئوي. كما لا يُستبعد الدور الرئيسي للتأثير السام للخلايا الليمفاوية المناعية على جدار الأوعية الدموية.
تعتبر التغيرات الجيومورفولوجية التالية من سمات داء هيموسيديريني الرئوي مجهول السبب:
- ملء الحويصلات الهوائية بخلايا الدم الحمراء؛
- الكشف في الحويصلات الهوائية والقنوات السنخية والشعب الهوائية التنفسية، وكذلك في الأنسجة الخلالية لعدد كبير من الخلايا البلعمية السنخية المليئة بجزيئات الهيموسيديرين؛
- سماكة الحويصلات الهوائية والحواجز بين الحويصلات الهوائية؛
- تطور التصلب الرئوي المنتشر والتغيرات التنكسية في الأنسجة المرنة للرئة مع تقدم المرض؛
- اختلال بنية الغشاء القاعدي للشعيرات الدموية في الحواجز بين الحويصلات الهوائية (وفقًا للدراسات المجهرية الإلكترونية)
الأعراض الداء الدموي الرئوي الرئوي مجهول السبب.
قد يكون داء هيموسيديريني الرئوي مجهول السبب حادًا أو مزمنًا مع تفاقمات متكررة. المسار الحاد شائع بشكل خاص لدى الأطفال.
شكاوى المرضى خلال المرحلة الحادة أو المتفاقمة من المرض شائعة جدًا. يعاني المرضى من السعال المصحوب ببلغم دموي. يُعد نفث الدم أحد الأعراض الرئيسية للمرض، وقد يكون واضحًا (نزيف رئوي). الحالات التي لا يصاحبها نفث دم نادرة جدًا. بالإضافة إلى ذلك، يشكو المرضى من ضيق في التنفس (خاصةً تحت الضغط)، ودوخة، وطنين في الأذن، ورؤية ذباب أمام العينين. تنجم هذه الشكاوى بشكل رئيسي عن تطور فقر الدم الناتج عن نفث الدم لفترات طويلة. كما أن تطور التصلب الرئوي المنتشر خلال المسار التدريجي للمرض له دور مهم في حدوث ضيق التنفس. يعاني العديد من المرضى من ألم في الصدر والمفاصل والبطن، وارتفاع في درجة حرارة الجسم، ومن المحتمل حدوث فقدان كبير في الوزن.
عند حدوث التحسن، تتحسن صحة المرضى بشكل ملحوظ، وقد لا يشكون إطلاقًا أو قد تكون شكواهم طفيفة. تختلف مدة التحسن، ولكنها عادةً ما تتناقص بعد كل نوبة تفاقم.
أين موضع الألم؟
ما الذي يزعجك؟
التشخيص الداء الدموي الرئوي الرئوي مجهول السبب.
عند فحص المرضى، يُلفت الانتباه إلى شحوب الجلد والأغشية المخاطية المرئية، والصلبة اليرقانيّة، والزرقة. تعتمد شدة الشحوب على درجة فقر الدم، والزرقة على درجة الفشل التنفسي. يكشف قرع الرئتين عن خشونة صوت القرع (خاصةً في الأجزاء السفلية من الرئتين). مع النزيف الواسع النطاق في أنسجة الرئة، يكون صوت القرع أكثر وضوحًا ويمكن سماع التنفس القصبي فوق منطقة الصوت الخافت. غالبًا ما يتم تشخيص هؤلاء المرضى، وخاصةً في التفاقم الحاد أو الشديد للمرض، بالالتهاب الرئوي الثنائي. يكشف التسمع للرئتين عن علامة مهمة على داء هيموسيديريني الرئوي مجهول السبب - فرقعة واسعة النطاق؛ يمكن سماع فقاعات دقيقة رطبة وأزيز جاف. مع تطور متلازمة التشنج القصبي، يزداد عدد الأزيز الجاف (الصفير والطنين) بشكل حاد. أثناء سماع القلب، يُلفت الانتباه إلى النغمات الخافتة؛ وفي حالات الإصابة بأمراض القلب الرئوية المزمنة، يُحدَّد تركيز النغمة الثانية على الشريان الرئوي؛ وفي حالات عدم تعويض أمراض القلب الرئوية، يتضخم الكبد. يُلاحظ تضخم الكبد لدى ثلث المرضى حتى في غياب أمراض القلب الرئوية غير المعاوضة. وقد يتضخم الطحال.
قد يتفاقم داء هيموسيديريني الرئوي مجهول السبب بالتهاب رئوي احتشاءي حاد (قد يكون واسع النطاق ومصحوبًا بفشل تنفسي حاد)، أو استرواح صدري متكرر، أو نزيف حاد. قد تؤدي هذه المضاعفات إلى الوفاة.
بيانات المختبر
- تحليل الدم العام - فقر الدم الناقص الصباغ هو أحد الأعراض النموذجية. يتجلى ذلك بانخفاض مستوى الهيموغلوبين، وعدد كريات الدم الحمراء، ومؤشر اللون، وتفاوت كريات الدم الحمراء، واختلاف كريات الدم البيضاء. قد يُلاحظ فقر دم ملحوظ، كما يُلاحظ وجود شبكية دموية.
في حالات التفاقم الشديد لداء هيموسيديريني الرئوي، وكذلك في حالات الالتهاب الرئوي الاحتقاني، تظهر زيادة حادة في عدد الكريات البيضاء، ويتغير شكل الكريات البيضاء إلى اليسار، ويزداد معدل ترسيب كريات الدم الحمراء. تحدث زيادة في الحمضات لدى 10-15% من المرضى.
- تحليل البول العام - لا توجد تغييرات كبيرة، ولكن في بعض الأحيان يتم الكشف عن البروتين وكريات الدم الحمراء.
- فحص الدم الكيميائي الحيوي - يزداد محتوى البيليروبين، وألانين أمينوترانسفيراز، وألفا 2 وجاما غلوبيولين، وينخفض محتوى الحديد، وتزداد قدرة ربط الحديد الكلية في مصل الدم.
- الدراسات المناعية - لم تُكتشف أي تغيرات ملحوظة. لدى بعض المرضى، قد يُلاحظ انخفاض في عدد الخلايا الليمفاوية التائية، وزيادة في الغلوبولينات المناعية، وظهور مُركّبات مناعية دائرية.
- تحليل البلغم. يتم الكشف عن كريات الدم الحمراء والخلايا البلعمية السنخية المحملة بالهيموسيديرين. يجب إجراء تحليل البلغم بشكل متكرر، إذ قد لا تكون الدراسة الواحدة مفيدة.
- دراسة سائل غسيل القصبات الهوائية - تم العثور على البكتيريا العصوية في مياه غسيل القصبات الهوائية.
- تحليل خزعة نخاع العظم - يتميز تصوير النخاع بانخفاض عدد الخلايا الحديدية - وهي خلايا نخاع عظم حمراء تحتوي على كتل حديدية. قد يُكتشف دليل على زيادة تكوين كريات الدم الحمراء - زيادة في عدد الخلايا الطبيعية (ربما كنتيجة لرد فعل تعويضي لتطور فقر الدم).
 [ 20 ]
[ 20 ]
البحث الآلي
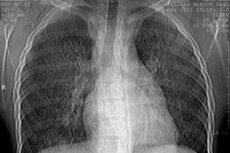
فحص الأشعة السينية للرئتين. يُمكن من خلاله تحديد المراحل التالية من المرض:
- المرحلة الأولى - انخفاض شفافية أنسجة الرئة (اسوداد يشبه الحجاب في كلتا الرئتين)، والذي يحدث بسبب نزيف صغير منتشر في أنسجة الرئة؛
- المرحلة الثانية - تظهر بؤر دائرية صغيرة متعددة، يتراوح قطرها بين 1-2 مم و1-2 سم، منتشرة بشكل منتشر في جميع أنحاء الرئة. تختفي هذه البؤر تدريجيًا خلال 1-3 أسابيع. يتزامن ظهور بؤر جديدة مع مرحلة تفاقم المرض.
- المرحلة الثالثة - تتميز بظهور سواد شديد وواسع، يُذكرنا كثيرًا بالسواد التسللي في الالتهاب الرئوي. ويعود ظهور هذا السواد الشديد إلى تطور الوذمة والالتهاب حول مواقع النزيف. ومن السمات المميزة لهذه المرحلة، كما هو الحال في المرحلة الثانية، الاختفاء السريع نسبيًا للتسللات وظهورها مجددًا في مناطق أخرى من الرئتين حيث حدث النزيف؛
- المرحلة الرابعة - يتم الكشف عن التليف الخلالي الشديد، والذي يتطور نتيجة النزيف المتكرر وتنظيم الفيبرين في الحويصلات الهوائية.
التغيرات الشعاعية المشار إليها عادة ما تكون ثنائية الجانب ونادرة للغاية عندما تكون أحادية الجانب.
يعتبر تضخم الغدد الليمفاوية داخل الصدر أمر غير شائع، ولكن قد يتم ملاحظته في 10% من المرضى.
مع تطور ارتفاع ضغط الدم الرئوي المزمن، يُكتشف انتفاخ في مخروط الشريان الرئوي وتضخم في الأجزاء اليمنى من القلب. مع تطور استرواح الصدر، يُحدد انهيار جزئي أو كلي للرئة.
تصوير تروية الرئة. يتميز داء هيموسيديريني مجهول السبب باضطرابات شديدة في تدفق الدم الرئوي الثنائي.
دراسة سعة التهوية في الرئتين. مع تطور المرض، يتطور فشل تنفسي تقييدي، يتميز بانخفاض في سعة التهوية. في كثير من الأحيان، يُحدد وجود خلل في سالكية الشعب الهوائية، كما يتضح من انخفاض FEV1، ومؤشر تيفنو، ومؤشرات قياس ذروة التدفق.
تخطيط القلب الكهربائي. يؤدي فقر الدم التدريجي إلى تطور ضمور عضلة القلب، مما يؤدي إلى انخفاض في سعة الموجة T في العديد من الموصلات، وخاصةً في موصلات الصدر اليسرى. مع ضمور عضلة القلب الشديد، من المحتمل حدوث انخفاض في فترة ST نزولاً من خط الإيزولين، وظهور أنواع مختلفة من عدم انتظام ضربات القلب (غالبًا انقباض بطيني خارجي). مع تطور ارتفاع ضغط الدم الرئوي المزمن، تظهر علامات تضخم عضلة القلب في الأذين الأيمن والبطين الأيمن.
تحليل غازات الدم. مع تطور فشل تنفسي حاد، يظهر نقص تأكسج شرياني حاد.
الفحص النسيجي لخزعة أنسجة الرئة. تُجرى خزعة أنسجة الرئة (عبر القصبة الهوائية، خزعة الرئة المفتوحة) بشكل محدود للغاية، فقط عندما يستحيل تشخيص المرض تمامًا. يرتبط هذا التضييق الكبير في مؤشرات خزعة الرئة بزيادة خطر النزيف.
يكشف الفحص النسيجي لعينات أنسجة الرئة عن وجود عدد كبير من البكتيريا العصوية الدموية في الحويصلات الهوائية، بالإضافة إلى علامات واضحة لتليف الأنسجة الخلالية.
فحص بالموجات فوق الصوتية لأعضاء البطن. مع استمرار المرض، غالبًا ما يُكتشف تضخم الكبد والطحال.
معايير تشخيص داء هيموسيديريني الرئوي مجهول السبب
يمكن اعتبار المعايير التشخيصية الرئيسية لمرض هيموسيديروز الرئة مجهول السبب على النحو التالي:
- وجود نفث دم متكرر وطويل الأمد؛
- ضيق في التنفس، يتقدم بشكل مطرد مع زيادة مدة المرض؛
- مظاهر سمعية منتشرة على شكل فقاعات دقيقة، صفير؛
- الصورة الشعاعية المميزة هي الظهور المفاجئ لظلال بؤرية متعددة في جميع حقول الرئة واختفائها التلقائي السريع إلى حد ما (في غضون 1-3 أسابيع)، وتطور التليف الخلالي؛
- الكشف عن السييدروفاجات في البلغم - الخلايا البلعمية السنخية المحملة بالهيموسيديرين؛
- فقر الدم نقص الصباغ، انخفاض نسبة الحديد في الدم؛
- الكشف عن الديدان الشريطية والتليف الخلالي في خزعات أنسجة الرئة؛
- اختبارات السل سلبية.
برنامج فحص داء هيموسيديريني الرئوي مجهول السبب
- فحوصات الدم والبول العامة.
- - فحص الدم الكيميائي الحيوي: محتوى البروتين الكلي وكسور البروتين، البيليروبين، أمينوترانسفيراز، السيروموكويد، الفيبرين، الهابتوغلوبين، الحديد.
- الدراسات المناعية: محتوى الخلايا الليمفاوية البائية والتائية، والمجموعات الفرعية من الخلايا الليمفاوية التائية، والغلوبولينات المناعية، والمجمعات المناعية الدائرية.
- فحص البلغم: التحليل الخلوي، تحديد المتفطرة السلية، الخلايا غير النمطية، السييدروفاج.
- فحص الأشعة السينية للرئتين.
- تخطيط القلب الكهربائي.
- دراسة وظيفة الجهاز التنفسي الخارجي - تخطيط التنفس.
- فحص الموجات فوق الصوتية للقلب والكبد والطحال والكلى.
- دراسة سائل غسيل القصبات الهوائية: التحليل الخلوي، تحديد البكتيريا المسببة للمرض.
- خزعة الرئة.
مثال على صياغة تشخيص داء هيموسيديريني الرئوي مجهول السبب
داء هيموسيديريني رئوي مجهول السبب، المرحلة الحادة، المرحلة الثانية (تصوير شعاعي، فشل تنفسي). فقر دم مزمن ناتج عن نقص الحديد، متوسط الشدة.
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟
تشخيص متباين
الاختلافات التشخيصية التفريقية بين داء هيموسيديريني الرئوي مجهول السبب والسل المنتشر الدموي
العلامات |
داء هيموسيديريني رئوي مجهول السبب |
السل الرئوي المنتشر الدموي |
شدة نفث الدم |
في أغلب الأحيان، تظهر خطوط من الدم في البلغم، وفي بعض الأحيان يكون البلغم ملطخًا بالدم بشدة، ونادرًا ما يُلاحظ نزيف رئوي حاد. |
خطوط دموية في البلغم، في كثير من الأحيان "بصق دموي"، "جلطات دموية"، في كثير من الأحيان - نزيف رئوي حاد |
تحليل البلغم العام |
تم العثور على خلايا الدم الحمراء وعدد كبير من السايدروفاجات - الخلايا البلعمية السنخية المملوءة بالهيموسيديرين |
تم العثور على العديد من كريات الدم الحمراء، والسيدروفاجات ليست نموذجية وهي نادرة جدًا. |
| بكتيريا السل في البلغم | لم يتم الكشف عنه | يتم اكتشافها |
ديناميكيات الآفات البؤرية في الرئتين أثناء الفحص بالأشعة السينية |
التطور العكسي التلقائي هو سمة مميزة |
لا يوجد تطور عكسي تلقائي |
ظهور تجاويف في الرئتين |
ليس نموذجي |
عادي |
فحص خزعة أنسجة الرئة |
الكشف عن أعداد كبيرة من الديدان الشريطية والتليف الخلالي |
لم يتم الكشف عن الديدان الشريطية |
طريقة فعالة للعلاج |
العلاج بالجلوكوكورتيكويد |
العلاج المضاد للسل |
التشخيص التفريقي لداء هيموسيديريني الرئوي مجهول السبب
- السل الرئوي المنتشر الدموي
وُصفت المظاهر الرئيسية لمرض السل الرئوي المنتشر الدموي في مقال " الالتهاب الرئوي ". تجدر الإشارة إلى وجود صعوبات تشخيصية تفريقية كبيرة نظرًا لتشابه أعراض المرضين. يُلاحظ نفث الدم، وضيق التنفس، والضعف، وفقدان الوزن، وصوت خشخشة خفيف، وفرقعة، وتغيرات بؤرية منتشرة في الرئتين أثناء فحص الأشعة السينية في كل من داء هيموسيديريني ثنائي السبب والسل الرئوي المنتشر الدموي.
نفث الدم، وفقر الدم، وزيادة الضعف، وفقدان الوزن، كلها عوامل تُجبرنا على التمييز بين داء هيموسيديريني الرئوي مجهول السبب وسرطان الرئة. يشرح مقال " الالتهاب الرئوي " المبادئ الأساسية لتشخيص سرطان الرئة. كما يجب مراعاة العلامات التالية:
- في حالة السرطان، يتم العثور على كريات الدم الحمراء والخلايا السرطانية (غير النمطية) في البلغم؛ وفي حالة داء هيموسيديريني الرئوي مجهول السبب، يتم العثور على كريات الدم الحمراء والسيدروفاجات؛
- في سرطان الرئة، لا يحدث انعكاس تلقائي للعلامات الإشعاعية للمرض؛ في داء هيموسيديريني الرئوي، تختفي الظلال البؤرية تلقائيًا مع بداية الشفاء؛
- في سرطان الرئة المركزي، يتم الكشف عن توسع وتشويش معالم جذر الرئة؛ أما في داء هيموسيديريني مجهول السبب، فإن توسع جذور الرئة ليس نموذجيًا.
- داء هيموسيديريني الرئوي الاحتقاني
قد يتطور داء هيموسيديريني الرئوي نتيجةً لفشل الدورة الدموية، ويصاحبه احتقان في الدورة الدموية الرئوية. في هذه الحالة، قد يحدث نفث دموي، ويُكتشف صوت فرقعة وخرخشة دقيقة أثناء فحص الرئتين، وقد تُكتشف آكلات الحديد في البلغم. يُشخَّص داء هيموسيديريني الرئوي الاحتقاني ببساطة بناءً على الصورة السريرية لمرض القلب الكامن الذي أدى إلى احتقان الرئتين (عيوب القلب، اعتلال عضلة القلب الوعائي، تصلب القلب، إلخ) والعلامات الشعاعية لاحتقان الدورة الدموية الرئوية. عادةً لا تكون هناك حاجة لخزعة الرئة.
- التهاب رئوي
إن نفث الدم، وكذلك اسوداد الرئتين في شكل تسلل بؤري أثناء الفحص الإشعاعي، يجعل من الضروري التمييز بين داء هيموسيديريني الرئوي مجهول السبب والالتهاب الرئوي، بما في ذلك الالتهاب الرئوي الفصي.
- متلازمة جودباستشر
إن وجود نفث الدم، وضيق التنفس، وفقر الدم، وما شابه ذلك من أعراض سمعية، يجعل التشخيص التفريقي بين داء هيموسيديريني الرئة مجهول السبب ومتلازمة غودباستر ضروريًا. وقد عُرضت هذه الحالة في مقال " متلازمة غودباستر ".
علاج او معاملة الداء الدموي الرئوي الرئوي مجهول السبب.
ويتم العلاج على النحو التالي:
تُوصف أدوية الجلوكوكورتيكويد، التي تُثبِّط ردود الفعل المناعية الذاتية وتُقلِّل نفاذية الأوعية الدموية. يُستخدم بريدنيزولون عادةً بجرعة يومية تتراوح بين 30 و50 ملغ. بعد تحسُّن الحالة، تُخفَّض جرعة بريدنيزولون تدريجيًا (على مدى 3-4 أشهر) إلى جرعة صيانة (5-7.5 ملغ يوميًا)، والتي تُؤخذ لعدة أشهر.
هناك طريقة علاجية مشتركة تجمع بين فصل البلازما المكثف مع مثبطات الخلايا. بمساعدة فصل البلازما، تُزال الأجسام المضادة المُنتجة من البلازما، وتُقلل مثبطات الخلايا من إنتاج أجسام مضادة جديدة. يُستخدم عادةً الآزاثيوبرين والكلوروفوسفان. يُوصف الأخير بجرعة 400 ملغ كل يومين، وتتراوح مدة العلاج بين 8 و10 غرامات.
يعد العلاج المشترك باستخدام بريدنيزولون ومستحضرات الحديد مع مضادات التخثر ومضادات الصفائح الدموية (الهيبارين، كورانتيل، ترينتال) فعالاً.
بسبب تطور فقر الدم الناجم عن نقص الحديد، يجب على المرضى تناول الأدوية التي تحتوي على الحديد بانتظام - فيروبليكس، تارديفيرون، كونفيرون، وما إلى ذلك.
في تطور مرض القلب الرئوي المزمن، يتم إجراء العلاج بهدف تقليل ارتفاع ضغط الدم الرئوي.

