خبير طبي في المقال
منشورات جديدة
اعتلال المعدة التآكلي: التآكل المعدي: الضموري البؤري الغاري، الضموري
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
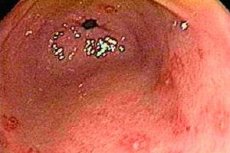
يمكن أن يحدث خلل في الغشاء المخاطي للمعدة على شكل قرح صغيرة يصل قطرها إلى 1.5 سم (تآكلات) على خلفية عملية التهابية حادة (التهاب المعدة التآكلي)، أو مع ظهور أعراض التهابية طفيفة أو بدونها على الإطلاق - وهو ما يُعرف باعتلال المعدة التآكلي. حاليًا، يُنظر إلى هذه الحالة المرضية، في إطار استنتاجات الطبيب بناءً على نتائج التنظير الداخلي، على أنها ضرر ثانوي ناتج عن عوامل خارجية أو عادات سيئة أو أمراض.
علم الأوبئة
أدى إدخال أساليب الفحص بالمنظار في الممارسة التشخيصية إلى زيادة الاهتمام بهذا المرض، الذي كان يُكتشف سابقًا فقط أثناء تشريح الجثث. وتشير الدراسات حاليًا إلى أن نسبة كبيرة من الآفات التآكلية لا تُكتشف خلال الحياة: إذ تُلاحظ تغيرات تآكلية في 6-28% من عينات تشريح أنسجة المعدة والاثني عشر. وعند التشخيص باستخدام تنظير المريء والمعدة والاثني عشر، يُمكن اكتشاف عيوب تآكلية في الغشاء المخاطي المعوي لدى 10-25% من المرضى الذين خضعوا للفحص. وفي السنوات الأخيرة، لوحظ اتجاه نحو زيادة وتيرة اكتشاف اعتلال المعدة التآكلي. ويُعتبر هذا المرض حاليًا ثاني أسباب نزيف المعدة والاثني عشر بعد قرحة الاثني عشر.
عوامل الخطر
تحدث التآكلات على سطح الغشاء المخاطي للمعدة نتيجة تمزقه تحت تأثير عوامل مختلفة. في جوهرها، تُعدّ عوامل الخطر الخارجية والداخلية، أو مزيج منها، الأسباب الرئيسية لاعتلال المعدة التآكلي:
- العلاج طويل الأمد بمضادات الالتهاب غير الستيرويدية، وأدوية القلب، ومسكنات الألم، والمضادات البكتيرية، والهرمونات، وغيرها من الأدوية (اعتلال المعدة الناجم عن الأدوية)؛
- الضرر الرضحي الذي يصيب الغشاء المخاطي في المعدة، بما في ذلك من الطعام الخشن الذي يتم مضغه بشكل سيئ؛
- الإفراط في تناول الكحول والتدخين؛
- عدوى الجرثومة الملوية البوابية؛
- الإجهاد المزمن المطول أو الصدمة العصبية الشديدة أو الصدمات المتعددة؛
- التهاب المعدة، قرحة الاثني عشر، التهاب المرارة المزمن؛
- فرط الحركة المعدية وارتفاع ضغط الدم داخل التجويف؛
- الارتجاع المعدي الاثني عشري الدوري؛
- الإنتان، متلازمة زولينجر إليسون، الأورام الخبيثة في القولون والمستقيم، الشكل غير المعوض من فشل الدورة الدموية، الأمراض المزمنة الشديدة في الكلى والكبد والدم والرئتين، مرض السكري، الاضطرابات المناعية والهرمونية (ارتفاع مستويات الجاسترين، هرمون تحفيز الغدة الدرقية، الكورتيزول)، التدخلات الجراحية الخطيرة؛
- غالبًا ما يكون فتق فتحة المريء في الحجاب الحاجز معقدًا بسبب اعتلال المعدة التآكلي النزفي.
يؤخذ أيضًا في الاعتبار انخفاض مقاومة الغشاء المخاطي في المعدة للمهيجات كعامل مسبب.
طريقة تطور المرض
لم تُدرس مسببات هذه الظاهرة بشكل كافٍ بعد. يُفترض أنه تحت تأثير عامل أو أكثر من العوامل المذكورة أعلاه، يتعطل تكوين المخاط ودوران الدم في الشرايين المعدية، وبالتالي، تعاني خلايا الغشاء المخاطي من نقص الأكسجين. يتطور نقص تروية في مناطق معينة (بؤرية) أو في العضو بأكمله (منتشر)، وتصبح الطبقة الواقية للسطح الظهاري للمعدة أرق، وتتشكل فيها "فجوات". وفقًا لبعض البيانات، تحت تأثير حمض الهيدروكلوريك الزائد، تتشكل قرح على الظهارة - وهي مناطق صغيرة من النخر السطحي لا تتجاوز حدود الطبقة العضلية للمعدة، وتلتئم دون ندوب. ومع ذلك، لا يزال دور الحموضة الزائدة مثيرًا للجدل. تشير البيانات إلى أن الآفات التآكلية وُجدت بشكل رئيسي لدى الأشخاص ذوي الحموضة الطبيعية والمنخفضة.
من الناحية السببية، تُصنف التآكلات إلى أولية وثانوية. تُلاحظ التآكلات الأولية غالبًا تحت تأثير عوامل خارجية لدى المرضى صغار السن وغير المصابين بأمراض مصاحبة. وتختفي هذه التآكلات في غضون أسبوع واحد فقط بعد التخلص من العامل المهيج.
تتطور الأمراض الثانوية بشكل رئيسي عند المرضى الأكبر سناً على خلفية أمراض الكبد والقلب والأوعية الدموية المزمنة الشديدة، والتي تعقدت بسبب نقص الأكسجين في الأنسجة، واضطرابات التمثيل الغذائي وانخفاض المناعة.
يُعدّ اعتلال المعدة التآكلي حاليًا من أقلّ أمراض الجهاز الهضمي دراسةً. ولا تزال العديد من التساؤلات حول مسببات تآكلات المعدة وتطورها المرضي غير واضحة حتى اليوم. كما يُثبت غياب هذه التساؤلات في الطبعة العاشرة الأخيرة من التصنيف الدولي للأمراض، غيابَ الأفكار الواضحة حول دور ومكانة عيوب تآكل المعدة والاثني عشر في بنية أمراض الجهاز الهضمي.
الأعراض اعتلال المعدة التآكلي
في العديد من المرضى الشباب، قد يمر اعتلال المعدة التآكلي الحاد دون التهاب في الغشاء المخاطي للمعدة أو مع مظاهر طفيفة منه دون أن يُلاحظ أي أعراض واضحة. ومع ذلك، فإنه غالبًا ما يستمر بأعراض واضحة. العلامات الأولى هي حرقة المعدة، والتجشؤ الحامض، وأحيانًا متلازمة ألم خفيفة على معدة فارغة في الجزء العلوي من البطن. غالبًا ما تكون تآكلات المعدة الحادة مصحوبة بنزيف داخل المعدة (حتى 4.5٪ من الحالات). وكقاعدة عامة، يسبق تكوين الأشكال الحادة من اعتلال المعدة التآكلي وجود نزيف منقط تحت الظهارة، والذي يُفسر على أنه تآكلات نزفية. يُظهر علم الأنسجة عمقًا صغيرًا من الضرر في الغشاء المخاطي للمعدة. عند التخلص من العامل المهيج، يتحول الغشاء المخاطي التالف إلى ظهارة بسرعة - من يومين إلى عشرة أيام. عادةً ما توجد التآكلات الحادة (المسطحة) التي لا يزيد قطرها عن مليمترين في الجزء تحت القلب و/أو جسم المعدة.
يتم التعبير عن أعراض اعتلال المعدة التآكلي المزمن من خلال عسر الهضم ومتلازمة الألم الشديد. يشكو ثلاثة أرباع المرضى من حرقة المعدة والتجشؤ، وغالبًا ما يكون ذلك مصحوبًا بالانتفاخ والشعور بالثقل في الجانب الأيمن تحت الأضلاع. يمكن أن ينتشر الألم الشديد على معدة فارغة في الجزء العلوي من البطن مع اعتلال المعدة التآكلي المزمن إلى العمود الفقري: يشكو المرضى الأصغر سنًا من ألم خفيف ومؤلم، والمرضى الأكبر سنًا - من الألم الانتيابي، مع تطور الغثيان في وقت نوبة الألم، بالإضافة إلى الإمساك. على هذه الخلفية، لوحظت زيادة في أعراض الأمراض الرئيسية: أمراض القلب والأوعية الدموية، مثل ارتفاع ضغط الدم، وألم ضاغط خلف القص، ويزداد عند المشي، وخاصة بعد تناول الطعام؛ الكبد - ألم في المراق الأيمن، والصداع، والمرارة في الفم، واصفرار الجلد، وزيادة التعب. ومع ذلك، من المستحيل تحديد تشخيص دقيق وشكل اعتلال المعدة التآكلي بناءً على المظاهر السريرية فقط؛ من الضروري إجراء دراسة FGDS مع جمع المواد اللازمة لعلم الأنسجة.
التآكلات المزمنة تقع في الجزء الغاري من المعدة، وتتجه خيوطها نحو البواب - اعتلال المعدة الغاري التآكلي. تبدو هذه التآكلات كبثور ذات فوهة، ويصل قطرها عادةً إلى سبعة ملليمترات. في الشكل المزمن، يتأثر الغشاء المخاطي بنفس عمق الشكل الحاد تقريبًا، وغالبًا ما تتكون الغدد المعدية من أسفل التآكل، وقد يصل أحيانًا إلى طبقة العضلات. مسار التآكل المزمن طويل جدًا - من عدة أشهر إلى عدة سنوات. بناءً على طبيعة التحولات النسيجية التي تحدث، تُصنف التآكلات إلى غير ناضجة (سريعة الشفاء) وناضجة - بعد أن اجتازت جميع مراحل تكوين الحطاطات.
يتطور اعتلال المعدة التآكلي المزمن على شكل موجات، مع فترات هدوء وتفاقم متناوبة ناجمة عن نظام غذائي غير صحي، وشرب الكحول، وتفاقم الأمراض الأولية. تشير ديناميكيات المراقبة التنظيرية للمرضى المصابين بالتآكلات إلى أن التآكلات الحادة والمزمنة مراحل من العملية نفسها.
إذا أشار تقرير تنظير المريء والمعدة والاثني عشر إلى اعتلال معدي احمراري بؤري (منتشر)، فهذا يشير ببساطة إلى احتقان في السطح الداخلي للمعدة، متمركز في منطقة منفصلة أو على كامل مساحتها. يمكن ملاحظته مع التهاب المعدة السطحي، ولكن يلزم اتخاذ إجراءات تشخيصية إضافية لتوضيح التشخيص والعلاج. عادةً ما يشير الاحمرار إلى التهاب، وغالبًا ما يتم تشخيص التهاب المعدة السطحي. تساعد الإجراءات السريعة على استعادة الحالة الطبيعية للمعدة تمامًا.
أين موضع الألم؟
إستمارات
يتم التمييز بين الأنواع التالية من اعتلال المعدة:
- بؤري - موضعي في منطقة محدودة من الظهارة؛
- منتشر - ينتشر في جميع أنحاء الغشاء المخاطي.
يحدث اعتلال المعدة الحمامي، في معظم الحالات، نتيجةً لتناول طعام غير صحي، وعدم اتباع نظام غذائي صحي، والمواقف العصيبة، وإصابة الغشاء المخاطي في المعدة بالكائنات الدقيقة المسببة للأمراض. كما يمكن أن تساهم أمراض النساء، وأمراض الجهاز الهضمي، والعادات السيئة في ظهوره. تحدث جميع أنواع اعتلال المعدة تقريبًا لأسباب متشابهة، وتتشابه أعراضها. تعتمد درجة ونوع الضرر الذي يلحق بسطح المعدة على مدة وشدة المهيج والاستعداد الوراثي. قد يصاحب تهيج سطح المعدة بالكامل أو جزئيًا تآكلات - اعتلال المعدة الحمامي التآكلي.
يشير اعتلال المعدة التآكلي النزفيّ إلى وجود نزيف ناتج عن التآكلات، وأن عمقها قد وصل إلى الأوعية الدموية. تُعد آفات قاع المعدة التآكلية، وكذلك الجدران الأمامية والخلفية للمعدة، آمنة تمامًا من حيث ظهور أعراض النزيف، ولكن مع التآكلات في منطقة الانحناء الأصغر للمعدة، وخاصةً المتعددة والعميقة، يزداد خطر النزيف بشكل كبير، نظرًا لوجود شرايين كبيرة هناك. عوامل خطر النزيف داخل المعدة هي ارتفاع ضغط الدم الشرياني، واضطرابات تخثر الدم، والعلاج المُذيب للخثرات، ومضادات الالتهاب غير الستيرويدية. تنخفض أعراض انتقال التآكلات إلى المرحلة النزفية، مما يؤدي إلى انخفاض شدة الألم. علاوة على ذلك، كلما زاد نزيف التآكلات، قلّ الألم. ويفسر ذلك حقيقة أن الأعصاب الودية تصل إلى المعدة عبر الشرايين، والتآكلات، التي تتعمق، تُدمر الألياف العصبية أولًا، ثم جدران الأوعية.
غالبًا ما يصاحب القيء المصحوب بجزيئات دموية وخطوط دموية اعتلال المعدة التآكلي النزفيّ. وتُحدَّد كمية ولون الإفرازات الدموية في القيء حسب شدة النزيف. يشير اللون البني للقيء إلى نزيف طفيف، مثل اختراق الدم (التعرق) عبر جدران الأوعية الدموية إلى تجويف المعدة.
يصاحب النزيف داخل المعدة زيادة في علامات فقر الدم: التعب، الدوخة، انخفاض ضغط الدم، ضيق التنفس، سرعة ضربات القلب، شحوب الجلد.
هناك فقدان طفيف للدم لا يسبب القيء. مع ذلك، فإن جزيئات الدم التي تدمرها العصارة المعدية تُلوّن البراز باللون البني الداكن، الذي يكاد يكون أسود، وهذا أمرٌ يجب الانتباه إليه أيضًا.
عادةً ما ينتج اعتلال المعدة التآكلي الحطاطي عن تلف بطانة المعدة نتيجة الإفراط في إنتاج حمض الكبريتيك، وانخفاض خصائص مخاط المعدة الوقائية، والإصابة ببكتيريا الملوية البوابية. ويحدث هذا النوع من اعتلال المعدة بتكوين حطاطات متعددة ذات تآكلات في قمتها (حطاطات قلاعية).
مع ضمور الغدد المعدية، يتناقص تكوين المخاط الذي يحمي ظهارة المعدة. قد تظهر التآكلات كرد فعل لمهيج (أدوية، مشروبات كحولية) أو تحت تأثير عامل مناعي ذاتي. يتطلب اعتلال المعدة التآكلي الضموري أيضًا تشخيصات إضافية. لتحديد ما إذا كان المريض مصابًا بالتهاب المعدة الضموري، يلزم إجراء تحليل نسيجي للخزعات المأخوذة أثناء الفحص بالمنظار.
تتميز الأعراض السريرية لجميع أشكال اعتلال المعدة التآكلي بغياب التحديد الدقيق، باستثناء الشكل النزفيّ الواضح للمرض. تشبه هذه الأعراض أعراض القرحة، ولا يمكن تحديد تآكلات المعدة إلا باستخدام تنظير المعدة.
المضاعفات والنتائج
ينتهي اعتلال المعدة التآكلي الحاد، كقاعدة عامة، بالشفاء السريع بعد إزالة العامل المهيج، وبعد ذلك لا تبقى أي آثار على الغشاء المخاطي في المعدة.
يمكن أن تستمر هذه العملية المزمنة لعدة سنوات، وعادةً ما تختفي التآكلات بمرور الوقت. أما التآكلات الناضجة والمتكررة على المدى الطويل، فقد تُصبح دافعًا لتطور التهاب المعدة السليلي أو الثؤلولي.
إن المضاعفات الأكثر خطورة لاعتلال المعدة التآكلي هو النزيف الخفي، والذي يبقى بدون أعراض لفترة طويلة ويؤدي إلى فقدان كمية كبيرة من الدم.
يمكن أن تسبب التآكلات المتعددة العميقة نزيفًا شديدًا يتطلب عناية طبية فورية.
احتمالية الإصابة بقرحة أو سرطان المعدة نتيجة التآكل ضئيلة، ولم تؤكدها الدراسات، مع أنه لا يوجد ضمان بنسبة 100%. بل إن وجود ورم خبيث هو السبب الرئيسي. التآكلات طويلة الأمد غير القابلة للشفاء، وخاصةً تلك الموجودة لدى المرضى المسنين، تُثير الشك في وجود أمراض أورام لديهم من القولون السيني أو المستقيم أو البنكرياس أو الكبد.
 [ 26 ]
[ 26 ]
التشخيص اعتلال المعدة التآكلي
يتم التعرف على التآكلات الحادة والمزمنة باستخدام التشخيص الآلي باستخدام منظار داخلي، والذي يسمح بالكشف البصري عن الضرر الذي يلحق بالغشاء المخاطي في المعدة وأخذ عينات من الأنسجة المصابة للفحص النسيجي، والذي على أساسه يمكن للمرء أن يشكل فكرة عن طبيعة التآكل.
اعتلال المعدة بحد ذاته نتيجة لاضطراب في الجسم، والأساس في التشخيص هو تحديد هذا السبب. غالبًا ما يصاحب اعتلال المعدة التآكلي التهاب المعدة. ومع ذلك، قد تظهر الأورام المرضية أحيانًا في مثل هذه الآفات، لذلك، لا يمكن الجزم بصحة التآكلات إلا بعد فحصها مرارًا وتكرارًا باستخدام الخزعات.
يُطلب من المرضى إجراء فحوصات: فحص دم سريري للكشف عن فقر الدم، وفحص براز للكشف عن آثار دم. ومن طرق التشخيص الحديثة فحص الدم "gastropanel"، الذي يسمح بتشخيص داء الملوية البوابية (من خلال وجود أجسام مضادة لبكتيريا الملوية البوابية)، ومستوى البيسينوجين الأول (وهو إنزيم تفرزه الغدد القاعدية في المعدة، وهو مقدمة للببسين)، ومستوى الغاسترين (هرمون هضمي يُمكّن من تحديد التشوهات في تكوين حمض الهيدروكلوريك). لا يكفي الاكتفاء بفحص وظائف المعدة وشكلها فقط، بل يُجرى تنبيب الاثني عشر، والأشعة السينية، وفحص القولون بالمنظار حسب الحالة، ويُنصح بإجراء فحص بالموجات فوق الصوتية أو بالرنين المغناطيسي لأعضاء البطن. وبناءً على تقدير الطبيب المعالج، يتم وصف اختبارات تشخيصية أخرى واستشارات مع أخصائيين (أخصائي الغدد الصماء، أخصائي أمراض الروماتيزم، أخصائي أمراض القلب)، حيث يمكن أن يكون سبب اعتلال المعدة التآكلي العديد من العوامل وغالبًا ما يكون من الضروري علاج المرض الأساسي، مثل أمراض القلب والأوعية الدموية أو مرض السكري.
 [ 27 ]
[ 27 ]
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟
تشخيص متباين
يتيح لنا التشخيص التفريقي التمييز بين اعتلال المعدة التآكلي كآفة أولية في الغشاء المخاطي للمعدة، والاعتلال الثانوي الناتج عن أمراض مزمنة أخرى. على سبيل المثال، يرتبط بداء السكري غير المعوض، حيث يُلاحظ اضطراب في وظيفة الإفراغ الحركي.
اعتلال المعدة البابي المرتبط بتليف الكبد على خلفية ارتفاع ضغط الدم البابي، والذي يتميز بدوالي المريء، وهو اعتلال معدي شائع جدًا ناجم عن تناول مضادات الالتهاب غير الستيرويدية.
ويتم التمييز أيضًا بينه وبين القرحة والأورام الخبيثة في المعدة والاثني عشر.
من الاتصال؟
علاج او معاملة اعتلال المعدة التآكلي
تُختار أنظمة علاج اعتلال المعدة التآكلي المزمن لكل مريض على حدة. عند وصف الدواء، تُراعى العوامل المؤثرة في آلية تطور المرض. يشمل العلاج، في المقام الأول، القضاء على الأسباب الخارجية والداخلية للتآكل: إيقاف العلاج بالأدوية المُسببة للقرحة، وتهيئة مناخ نفسي وعصبي أفضل، والتخلي عن العادات السيئة، واتباع نظام غذائي صحي. في حالة اعتلال المعدة التآكلي الناجم عن أمراض مزمنة في أعضاء أخرى، يُعالج المرض الأساسي.
يُدخل الأشخاص المصابون باعتلال المعدة التآكلي النزفي، والذين تظهر عليهم أعراض سريرية للنزيف، إلى مستشفى جراحي. عادةً ما يكون النزيف الناتج عن التآكلات الحادة في الغشاء المخاطي للمعدة شعيريًا. وفي معظم الحالات (90%)، يكون النزيف خفيفًا.
يُعالَج اعتلال المعدة التآكلي، وخاصةً الحالات التي تُصاحبها زيادة حموضة العصارة المعدية وأعراض تشبه أعراض القرحة، باستخدام الأدوية المضادة للإفراز. تُوصف مثبطات مضخة البروتون - زيروسيد، بروميزول، نولبازا، أوميبرازول - بجرعة يومية قدرها 40 ملغ مرة واحدة.
أوميبرازول - يُثبِّط المرحلة النهائية من إنتاج حمض الهيدروكلوريك في المعدة، مما يُعزِّز تثبيط الإنزيم الذي يُسرِّع تبادل أيونات الهيدروجين في أغشية خلايا الغدد المعدية، بغض النظر عن نوع المُهيِّج. يظهر التأثير سريعًا، وتعتمد مدته على جرعة الدواء المُتناولة. يُمنع استخدامه للنساء الحوامل والمرضعات. نادرًا ما يُسبِّب آثارًا جانبية على الجهاز العصبي والنفسي، والجهاز الهضمي، والجهاز العضلي الهيكلي، والجهاز البولي التناسلي، والجهاز المُكوِّن للدم.
مدة العلاج بأوميبرازول حوالي شهر. في متلازمة زولينجر-إليسون، يبدأ العلاج بجرعة يومية مقدارها 60 ملغ مرة واحدة، ويمكن زيادتها خلال فترة العلاج بمقدار 1.5-2 مرة وتقسيمها إلى جرعتين. مدة العلاج فردية.
فاموتيدين، الذي يحجب مستقبلات الهيستامين H2 بشكل انتقائي، يُستخدم كدواء يُقلل إفراز حمض الكبريتيك. يُؤخذ عادةً مرة واحدة قبل النوم بجرعة 40 ملغ لمدة شهر ونصف. هذا الدواء مُسبب للإدمان، لذا يُوقف استخدامه بتقليل الجرعة تدريجيًا.
نظرًا لأن عدوى الجرثومة الملوية البوابية يتم اكتشافها غالبًا في التآكلات، يتم القضاء على هذه البكتيريا باستخدام الطرق الدولية القياسية للتأثير على مصدر العدوى.
يُوصف العلاج المضاد للملوية الجرثومية باستخدام دواء دي-نول، الذي يُساعد على إزالة الملوية الجرثومية من الجسم، ويُخفف الالتهاب ويحمي الخلايا من آثارها المُمرضة. يتميز المكون النشط في دي-نول، وهو سبسترات البزموت، بفعاليته المتعددة. ترجع خصائصه القابضة إلى قدرته على ترسيب البروتينات، مُكوّنًا معها مركبات مُخلّبة تؤدي وظيفة وقائية ومُنظفة. يُكوّن طبقة واقية بشكل انتقائي على المناطق المُصابة من الغشاء المخاطي، مما يُعزز ترميمها.
سبسترات البزموت فعال ضد بكتيريا الملوية البوابية، إذ يثبط نشاط الإنزيمات في خلاياها. ويعطل تطور التفاعلات الحيوية ويدمر بنية أغشية الخلايا البكتيرية، مما يؤدي إلى موتها. وبفضل ذوبانها الجيد، تخترق المادة الفعالة في الدواء الطبقات المخاطية بعمق، مما يؤدي إلى تدمير الكائنات الدقيقة الموجودة تحتها. ولم يتم حتى الآن تحديد سلالات من بكتيريا الملوية البوابية مقاومة لسبسسترات البزموت. ويستطيع الدواء خفض حموضة المعدة وتثبيط البيبسين.
إذا تم تأكيد الإصابة بالبكتيريا الملوية البوابية، يتم إجراء العلاج المعقد باستخدام المخططات التالية:
- نظام العلاج الثلاثي من الخط الأول: دي-نول - قرص واحد قبل نصف ساعة من تناول الطعام؛ كلاريثروميسين - ٠.٥ غرام؛ أموكسيسيلين - غرام واحد. تُؤخذ جميع الأدوية مرتين يوميًا، وتتراوح مدة العلاج بين أسبوع وأسبوعين.
- وبدلا من ذلك، يتم استخدام العلاج الرباعي: دي نول - قرص واحد قبل نصف ساعة من تناول الطعام أربع مرات في اليوم؛ تيتراسايكلين - 0.5 غرام أربع مرات في اليوم؛ ميترونيدازول - 0.5 غرام ثلاث مرات في اليوم، أوميز (أوميبرازول، نولبازا) وفقا للبروتوكول الدولي القياسي للقضاء على الجرثومة الملوية البوابية مرتين في اليوم.
ويتم وصف المضادات الحيوية أيضًا لتدمير مصدر العدوى.
الأموكسيسيلين بنسلين شبه صناعي، يتميز بتأثير قاتل للجراثيم. تعتمد آلية عمله على تثبيط إنتاج مادة بناء جدار الخلية - الببتيدغليكان - مما يؤدي إلى تحلل البكتيريا. وكما هو الحال مع جميع المضادات الحيوية، قد يسبب تفاعلات حساسية وآثارًا جانبية.
يُسمح باستبداله في نظام العلاج بميترونيدازول بجرعة 0.5 غرام ثلاث مرات يوميًا. تتفاعل المادة الفعالة للدواء، أثناء عملية تحوله في الجسم، مع الحمض النووي للبكتيريا وتدمره، مما يُثبط التخليق الحيوي للأحماض النووية للكائنات الدقيقة. يُعزز ميترونيدازول تأثير الأدوية المضادة للبكتيريا بشكل متبادل. يُمنع استخدام هذا الدواء في حالات التحسس ونقص كريات الدم البيضاء (بما في ذلك التاريخ المرضي)، ومرضى الصرع، والنساء الحوامل (في الأشهر الثلاثة الأولى من الحمل - بشكل قاطع، والثاني والثالث - بحذر شديد) والمرضعات. يجب على الأشخاص الذين يعانون من خلل في وظائف الكبد والكلى، وخاصةً عند الحاجة إلى جرعات عالية، تقييم نسبة الفائدة إلى المخاطر.
في حالات محددة، قد يتم تعديل نظام العلاج العلاجي من قبل الطبيب، مع الأخذ بعين الاعتبار نتائج الاختبارات التشخيصية، وزراعة البكتيريا للحساسية، والحالة العامة للمريض.
إذا لم تنجح الأنظمة المذكورة أعلاه، يمكن استخدام علاج إضافي بجرعات عالية من الأموكسيسيلين (75 ملغ أربع مرات يوميًا لمدة أسبوعين) مع جرعات عالية من أوميبرازول أربع مرات يوميًا.
خيار آخر ممكن هو استبدال ميترونيدازول في نظام العلاج الرباعي بفورازوليدون (0.1-0.2 غرام مرتين يوميًا). تتناسب الخصائص الدوائية لهذا الدواء طرديًا مع الجرعة الموصوفة، فالجرعات الصغيرة تعمل كمضاد للبكتيريا، وزيادة الجرعة تزيد من نشاطه القاتل للبكتيريا. بالإضافة إلى ذلك، يتميز بخصائص منشطة للمناعة معتدلة. يتمثل تأثيره المضاد للبكتيريا في استعادة 5-نيتروفورانول (المكون النشط) لمجموعة أمينية تحت تأثير إنزيمات الكائنات الحية الدقيقة، وهو سام لمجموعة واسعة من البكتيريا. يثبط هذا التفاعلات الكيميائية الحيوية الخلوية المهمة للبكتيريا، مما يؤدي إلى تدمير أغشية الخلايا ونقص الأكسجين الخلوي وموت الكائنات الدقيقة المسببة للأمراض. يعطل المكون النشط للدواء عملية تخليق الهياكل البروتينية للبكتيريا، مما يمنع تكاثرها. بالإضافة إلى ما سبق، يوفر التحفيز المناعي تحسنًا علاجيًا سريعًا.
للفورزرليدون تأثير منشط طفيف، وهو غير متوافق إطلاقًا مع تناول الكحول. قد يسبب الحساسية وعسر الهضم. يتسرب إلى حليب الأم. يُوصف للنساء الحوامل فقط للحالات الشديدة. وللحد من آثاره الجانبية، يُنصح بشرب كمية كبيرة من الماء عند تناوله، بالإضافة إلى فيتامينات ب ومضادات الهيستامين.
لعلاج بكتيريا الملوية البوابية، يُمكن استخدام علاج مُركّب: مثبطات مضخة البروتون، أو أموكسيسيلين وريفابوتين (0.3 غرام يوميًا)، أو ليفوفلوكساسين (0.5 غرام). يُساعد تحديد نوع السلالة البكتيرية وحساسيتها لنوع مُعيّن من الأدوية المُضادة للبكتيريا على تحسين نظام العلاج.
وفقًا لبيانات الأبحاث، فإن اعتلال المعدة التآكلي، تحت تأثير الأدوية المُسببة للقرحة، يتطور بشكل أكثر شيوعًا لدى مرضى الملوية البوابية مقارنةً بالمرضى السلبيين لـ Hp. لذلك، يُنصح بإجراء دراسة للكشف عن داء الملوية البوابية قبل وصف هذه الأدوية، ووصف علاج استئصالي للمرضى الإيجابيين لـ Hp، والذي لا يقضي على التآكل تمامًا، ولكنه يقلل بشكل كبير من احتمالية حدوثه.
يشير العديد من الباحثين إلى أن الارتجاع المعدي الاثني عشري يُكتشف في 22.9% إلى 85% من الحالات خلال الفحص الشامل للمرضى الذين يعانون من تآكلات معدية. يُسبب تآكل السبيل المعدي الاثني عشري اضطرابات في نشاط الإفراغ الحركي للمعدة، مما يؤدي إلى ارتفاع ضغط الدم داخل التجويف المعوي واضطرابات خطيرة في وظيفة البواب. يُسبب الارتجاع المعدي الاثني عشري زيادة في تركيز العصارة الصفراوية في المعدة، مما يُعطل بدوره السطح المخاطي الواقي، مما يُسهل دخول بكتيريا الملوية البوابية إلى البطانة الظهارية للمعدة. هذا هو أساس وصف مُنظمات الوظيفة الحركية للجهاز الهضمي (ميتوكلوبراميد، دومبيريدون) ومضادات الحموضة (مالوكس) للمرضى الذين يعانون من آفات تآكلية في الغشاء المخاطي المعدي الاثني عشري.
يثبط الميتوكلوبراميد حساسية مستقبلات الدوبامين والسيروتونين. يُوقف الدواء القيء والفواق، ويُنشّط النشاط الحركي للأعضاء الهضمية دون التأثير على الوظيفة الإفرازية للغدد المعدية. وحسب الملاحظات، يُعزز تجديد الآفات التآكلية والتقرحية في المعدة والاثني عشر. ولا يُزيل ردود الفعل الارتجاعية الناتجة عن نشوء الجهاز الدهليزي.
تناول قرصًا واحدًا عن طريق الفم ثلاث مرات يوميًا قبل الوجبات، كاملًا، مع الماء. في الحالات الشديدة، قد يُوصف حقن.
تعمل منظمات الوظيفة الحركية للجهاز الهضمي على تقوية عضلات المعدة والعضلة العاصرة للقلب والعضلة العاصرة للأنترا، وتحفيز حركتها، وتطبيع عملية إخراج كتلة الطعام من المعدة.
مضادات الحموضة، وخاصةً مالوكس، تُخفف أعراض الارتجاع بفعالية. ولا تهدف هذه الأدوية إلى معادلة حمض الهيدروكلوريك (بتكوين مركبات عازلة)، بل إلى امتصاص البيبسين والليسوليسيتين والأحماض الصفراوية، بالإضافة إلى زيادة مقاومة الغشاء المخاطي في المعدة للتأثيرات العدوانية لهذه المواد. يمتص الدواء المواد العدوانية بنسبة 60-95%، ويستمر مفعوله لفترة طويلة (تصل إلى ست ساعات).
يتمتع مالوكس أيضًا بتأثير وقائي خلوي، وهو أمر مهم في علاج اعتلال المعدة التآكلي. يحدث هذا من خلال تكوين طبقة واقية من الدواء على الظهارة، ونتيجة لزيادة تخليق البروستاجلاندينات الخاصة به في الغشاء المخاطي للمعدة، مما يحمي الأسطح المخاطية والظهارية الواقية للمعدة.
المرحلة الثالثة لحماية المعدة هي الدورة الدموية الدقيقة الطبيعية للدم في الشرايين المعدية، والتي توفر الطاقة للعمليات الأيضية، وتدعم المرحلتين الأولى (المخاطية) والثانية (الظهارية) من الحماية في العمل وتنظم التجديد في الوقت المناسب لخلايا الغشاء المخاطي في المعدة.
يتم استعادة الخصائص الوقائية للغشاء المخاطي المعدي عن طريق وصف الأدوية الواقية للخلايا. بالإضافة إلى مالوكس، الذي يُستخدم لاستعادة جميع مراحل الحماية الثلاث، يُستخدم أيضًا إنبروستيل أو ميزوبروستول (بروستاجلاندينات اصطناعية)، مما يُحسّن الدورة الدموية الإقليمية ويُنشّط تكوين المخاط. يُؤدي دي نول إلى تأثير مماثل.
يتم استخدام مشتقات البروستاجلاندين بنجاح في أنظمة العلاج للتآكلات والقرحة، وخاصة في المرضى الذين يسيئون استخدام الكحول والتدخين، عندما يكون من المستحيل استخدام حاصرات مستقبلات الهيستامين H2 أو العلاج طويل الأمد بالأدوية المسببة للقرحة.
يُحسّن دواء ترينتال الدورة الدموية الإقليمية، إذ يُعيد التوازن للخصائص الريولوجية للدم والتنفس الخلوي. تُستخدم أحيانًا مُنشّطات المناعة:
- تاكتيفين هو عامل بولي ببتيد يعمل على استعادة نشاط الإنترفيرون ألفا وجاما، والخلايا الليمفاوية التائية، وتطبيع تكون الدم ومؤشرات أخرى لوظيفة السيتوكين؛
- ß-leukin – يضمن تسريع إصلاح الخلايا الجذعية وتكوين الدم؛
- جالافيت هو دواء يعمل على تعديل المناعة وله خصائص مضادة للالتهابات.
في بعض الحالات، بالاشتراك مع الأدوية التي تقلل من إنتاج حمض الهيدروكلوريك، تم استخدام حقن Solcoseryl (تطبيع عمليات التمثيل الغذائي للأنسجة) و Dalargin (دواء مضاد للحموضة مضاد للقرحة) بشكل فعال لعلاج التآكلات المعدية المزمنة.
مع اعتلال المعدة التآكلي المتكرر طويل الأمد، تتطور حالة نقص الفيتامينات. للتعويض، تُوصف مستحضرات مجمعات الفيتامينات المتعددة (أنديفيت، ديكاميفيت)، والفيتامينات المتعددة مع العناصر الدقيقة (أوليجوفيت، ديوفيت).
تتطلب حالات النقص الشديد مع تطور فقر الدم المتعدد العوامل إعطاء فيتامينات B1، B6، B9، B12، C، PP، البروتينات ومستحضرات الحديد عن طريق الوريد.
في حال عدم اكتشاف إصابة بالبكتيريا الملوية البوابية، يكفي العلاج بأدوية فعالة مضادة للإفرازات. وبالاشتراك معها، تُوصف واقيات خلوية (تُشكّل طبقة واقية فوق التآكلات)، ومُصلِحات (تُحفّز عمليات ترميم الغشاء المخاطي)، ومضادات أكسدة (مركبات فيتامينية).
يُوصف العلاج الطبيعي لاعتلال المعدة التآكلي في حال عدم وجود نزيف. في المرحلة الحادة، يُمكن وصف التيارات الجيبية المُعدّلة، وتيارات برنارد ثنائية الديناميكية، والعلاج بالموجات الدقيقة والموجات فوق الصوتية، والرحلان الكهربائي الدوائي (خاصةً في حالات متلازمة الألم الشديد)، والأكسجين عالي الضغط، والعلاج المغناطيسي، والجلفنة. تُستخدم نفس الإجراءات خلال فترة الهدأة لمنع تفاقم الحالة. في مرحلة تلاشي التفاقم، يُمكن وصف الإجراءات الحرارية الموضعية، وتطبيقات الطين، وحمامات المعادن، والصنوبر، والرادون، والأكسجين. يُستخدم الوخز بالإبر بنجاح.
العلاج البديل
من المستحسن استخدام العلاجات الشعبية فقط بعد استشارة الطبيب، لأن العلاجات الشعبية يمكن أن تسبب الحساسية ولا تتوافق مع العلاج الدوائي المستمر.
يُستخدم البروبوليس، ذو خصائص تجديدية جيدة، لعلاج التآكلات. يُحفظ البروبوليس (20 غرامًا) في المُجمد، ويُطحن حتى يصبح مسحوقًا، ويُضاف إلى كوب من الحليب، ويُذاب في حمام مائي، ويُشرب صباحًا على معدة فارغة.
في حالة اعتلال المعدة التآكلي النزفي مع أي إفراز معدي، يتم استخدام حليب الجوز مع البروبوليس: قم بغلي 15 حبة من الجوز المطحون في 1/4 لتر من الحليب، ثم أضف بضع قطرات من مستخلص البروبوليس إلى الخليط.
يمكنك تناول عشر قطرات من عصير الصبار الطازج قبل كل وجبة بنصف ساعة، أو مزج نصف ملعقة صغيرة من لب الصبار مع نفس الكمية من عسل الزهور (تناوله طازجًا قبل كل وجبة).
يعتمد العلاج بالأعشاب على قدرتها على تخفيف الالتهابات والحساسية والتشنجات وتسكين الألم والتخلص منه. تُستخدم النباتات ذات الخصائص القابضة والمغلفة والمرقئة، التي تُقوي الأوعية الدموية وتُعزز تجديد الخلايا، لعلاج التآكلات. في العلاج بالأعشاب للآفات التآكلية، يُستخدم الموز الجنة، والبابونج، والقراص، والآذريون، ولحاء البلوط والنبق، وجذر القلنسوة، وبذور الكتان.
منقوع بذور الكتان: اسكب ملعقة كبيرة من بذور الكتان في ماء دافئ (٥٠ درجة مئوية، ٢٠٠ مل) طوال الليل. اشربه مع البذور على معدة فارغة صباحًا. استمر في تناوله حتى تلتئم التآكلات. يُفترض أن يتعافى الغشاء المخاطي للمعدة تمامًا.
مغلي لحاء البلوط: يُنقع حفنة من اللحاء في لتر من الماء المغلي، ويُترك على نار هادئة لمدة عشر دقائق. يُصفّى، ويُترك ليبرد، ويُشرب نصف كوب قبل نصف ساعة من تناول الطعام.
تناول ملعقة كبيرة من زيت نبق البحر في الصباح على معدة فارغة.
عصير طازج من أوراق الملفوف الأبيض – نصف كوب قبل كل وجبة بثلث ساعة (حمضية مخففة).
لزيادة الحموضة – عصير البطاطس الطازج: نصف كوب قبل كل وجبة بثلث ساعة.
مدة تناول العصائر تتراوح من شهر ونصف إلى شهرين.
خلال الموسم، ينصح بتناول الفراولة والتوت الطازج.
عندما يبدأ التفاقم في الانحسار، يمكنك استخدام الأعشاب والاستحمام. تُوضع هذه الأعشاب بشكل أساسي على المنطقة فوق المعدة. يُحضّر خليط الأعشاب بمعدل 50 غرامًا من الخليط لكل 1 سم² من مساحة الجسم. ستحصل على طبقة بسمك 5 سم تقريبًا. صب الكمية المحسوبة من الخليط في نصف لتر من الماء المغلي واتركه على نار هادئة في حمام مائي مع غطاء لمدة ربع ساعة أو أكثر قليلًا. صفّ المنقوع (يمكن استخدامه لتحضير حمام)، ولفّ اللب الدافئ (≈40 درجة مئوية) بقطعة شاش مطوية عدة مرات أو في منديل طبيعي. وزّعه على منطقة الجسم في المنطقة فوق المعدة، وغطّها بغشاء بلاستيكي (قماش زيتي)، ثمّ غطِّها ببطانية صوفية. ستحصل على كمادة عشبية، استلقِ بها لمدة عشرين دقيقة تقريبًا.
للاستحمام، يمكنك استخدام منقوع مُصفّى، ويمكنك تحضيره بطريقة مختلفة: صب 200 غرام من خليط الأعشاب مع لترين من الماء المغلي، واتركه لمدة ساعتين تقريبًا في مكان دافئ، مع لفّ الأطباق بقطعة قماش دافئة. درجة حرارة الماء في الحمام 36-37 درجة مئوية، ومدة الاستلقاء 15 دقيقة، ولا تستحم أكثر من ثلاث مرات أسبوعيًا.
مجموعة الأعشاب: ملعقة كبيرة من عشبة بقلة الخطاطيف، ملعقتان من عشبة الرئة، الألكامبان، حشيشة السعال، جذر عرق السوس؛ أربع ملاعق من زهور البابونج والقطيفة، عشبة القدح المستنقعي.
يُمنع إجراء هذه الإجراءات في حالات الحمى والحرارة واضطرابات الدورة الدموية الشديدة والسل والنزيف وأمراض الدم والاضطرابات النفسية العصبية الشديدة وكذلك بالنسبة للنساء الحوامل.
يمكن أن يعطي العلاج المثلي نتيجة مستقرة وجيدة، ومع ذلك، يجب أن يصف الطبيب المثلي الدواء المثلي بشكل فردي، لأنه عند وصف الدواء بشكل فردي، يتم أخذ العديد من العوامل في الاعتبار والتي يبدو أنها لا علاقة لها بالمرض - من حالة الذاكرة إلى لون الشعر.
على سبيل المثال، يستخدم عقار أناكارديوم في حالات زيادة حموضة المعدة، وآلام الجوع التي تنتشر إلى الظهر؛ حيث يكون المرضى سريعي الانفعال، ولديهم رغبات متضاربة، ولا يشعرون بالرضا أبدًا.
الأرجنتوم النيتريكوم (Argentum nitricum) – متلازمة الألم، النزيف الخفي، انتفاخ البطن وحرقة المعدة.
زهرة العطاس، Lachesis، Ferrum aceticum و Ferrum phosphoriucum - نزيف غامض.
من بين المستحضرات المثلية المعقدة من العلامة التجارية Heel، هناك العديد منها مخصصة لعلاج الآفات المزمنة في الأغشية المخاطية في الجهاز الهضمي:
- جاستريكوميل، أقراص تحت اللسان، تحتوي على مستحضرات علاجية مثلية شائعة الاستخدام، تُوصف لعلاج أعراض مختلفة لأمراض الجهاز الهضمي المزمنة، متفاوتة الشدة والتوطين (مثل الأرجنتوم نتريكوم، الزرنيخ الألبوم، بولساتيلا، نوكس فوميكا، كاربو فيجيتابيليس، أنتيمونيوم كرودوم). يُحفظ القرص الواحد تحت اللسان حتى يذوب. يُؤخذ الدواء قبل 30 دقيقة من تناول الطعام أو بعده بساعة. في الحالات الحادة، يُمكن إذابة قرص واحد كل ربع ساعة، على ألا تتجاوز الجرعة اليومية 12 قرصًا. مدة العلاج أسبوعين أو ثلاثة أسابيع. يُنصح بتكرار العلاج بناءً على نصيحة الطبيب. يُمكن استخدامه للأطفال من سن الثالثة، وأثناء الحمل والرضاعة - تحت إشراف طبي. من الممكن حدوث تحسس. يُسمح بتناوله مع أدوية أخرى.
- Nux vomica-Homaccord عبارة عن قطرات معالجة المثلية تحتوي على المكونات التالية:
يُستخدم Nux vomica (جوز القيء) في حالات العمليات الالتهابية في الظهارة المخاطية لجميع أعضاء الجهاز الهضمي من الأعلى إلى الأسفل، وكذلك للقضاء على عواقب تعاطي المواد المؤثرة على العقل؛
يُستخدم البرايونيا (البرايوني الأبيض) لعلاج الالتهاب المزمن في المعدة، المصحوب بتكوين غازات مفرطة، والإسهال، والألم؛
الليكوبوديوم (خنفساء الغوص على شكل هراوة) هو علاج لعلاج الجهاز الصفراوي والكبد، واستعادة قوة عضلات الأمعاء والقضاء على الإمساك، وكذلك تطبيع الحالة النفسية العصبية.
يعتبر الكولوسينثوس (القرع المر) علاجًا يخفف من تشنجات أعضاء الجهاز الهضمي والالتهابات والتسمم، وله تأثير ملين.
الجرعة الواحدة للبالغين هي ١٠ قطرات مخففة في ٠٫١ غرام من الماء. يُشرب مع الاحتفاظ بالفم ثلاث مرات يوميًا. للأطفال دون سن الثانية: ثلاث قطرات لكل جرعة؛ من سنتين إلى ست سنوات: خمس قطرات. يُؤخذ قبل ربع ساعة من الوجبات أو بعد ساعة منها. لا يُنصح باستخدامه للنساء الحوامل والمرضعات. من الممكن حدوث ردود فعل تحسسية.
العلاج الجراحي
يتم إجراء التدخل الجراحي لاعتلال المعدة التآكلي في حالات الأعراض الشديدة لنزيف المعدة والتي لا يمكن إيقافها ولا يمكن القضاء على سببها.
من عوامل خطر نزيف المعدة اعتلال المعدة التآكلي النزفيّ، عندما تكون التآكلات عميقة بما يكفي وتصل إلى طبقة الأوعية الدموية. يُنصح بالتدخل الجراحي للمرضى الذين يعانون من متلازمة الألم المزمن والنزيف. ويعتمد نطاقه على حالة العضو، وقد يشمل خياطة المناطق النازفة، وأحيانًا إزالة جزء من المعدة.
في بعض الحالات، يُمكن تجنّب التدخل الجراحي باستخدام طريقة العلاج بالمنظار. وهي طريقة حديثة، تُوصف بشكل فردي، وتُجرى في المستشفيات الجراحية. تُتيح هذه الطريقة علاج التآكلات مباشرةً من خلال المنظار باستخدام الأدوية أو شعاع الليزر. تُوصف للمرضى في الحالات التي لا توجد فيها مضاعفات (مثل الانسداد) ويكون العلاج المحافظ غير فعال. يُؤدي هذا العلاج إلى شفاء سريع للتآكلات، وبداية شفاء طويل الأمد، ما يُجنّب المريض احتمالية حدوث مضاعفات (مثل النزيف والأورام الخبيثة).
النظام الغذائي لمرض اعتلال المعدة التآكلي
يستحيل علاج تآكلات المعدة بنجاح دون اتباع قواعد غذائية معينة. أولًا، الحصول على رأي استشاري: يُعد "اعتلال المعدة التآكلي" سببًا وجيهًا لأي شخص عاقل للإقلاع تمامًا عن الكحول ومنتجات التبغ. ولشفاء التآكلات بسرعة، وتعافي الغشاء المخاطي في المعدة قدر الإمكان، يجب حمايته.
تناول وجبات صغيرة عدة مرات يوميًا، ويفضل خمس أو ست وجبات. يجب ألا يكون الطعام ساخنًا جدًا أو باردًا جدًا (حوالي ٤٥ درجة مئوية).
يجب ألا يتضمن النظام الغذائي أطعمةً تُهيّج الغشاء المخاطي في المعدة. يُستثنى من ذلك الأطباق الدهنية، والمدخنة، والمالحة، والحارة، ومرق اللحوم والأسماك القوي، والفطر، ومنتجات العجين الطازج، والكعك الدسم، والبسكويت. خلال المرحلة الحادة، يُمنع تناول الفواكه والخضراوات النيئة، والشوكولاتة، وشرب الشاي القوي، والقهوة، والمشروبات الغازية. في هذه المرحلة، يُنصح بهرس الطعام، أو طهيه على البخار، أو سلقه. يجب اتباع هذا النظام الغذائي لمدة ثلاثة أيام تقريبًا، ثم يُمنع هرس الطعام، مع الحفاظ على مبادئ التغذية الجزئية، مع إدخال الخضراوات والفواكه الطازجة، وأطباق اللحوم والخضراوات المطهية والمخبوزة تدريجيًا، ولكن بدون قشرة مقرمشة. المنتجات الإلزامية هي الجبن قليل الدسم، والزبدة، والقشدة الحامضة قليلة الدسم، والجبن القريش، والحليب أو المشروبات قليلة الدسم المُخمّرة. يُحفّز استخدام هذه المنتجات تخليق الإنزيمات - وهي عوامل مُحفّزة لترميم الغشاء المخاطي في المعدة. السمات المعتادة للتغذية الغذائية - كرات اللحم المطهوة على البخار والشرائح، والعصيدة المتفتتة والحليب (دقيق الشوفان، والحنطة السوداء، والسميد)، والبيض المسلوق، والعجة المطهوة على البخار، وحساء الجيلي والقشدة هي أيضًا ذات صلة بالاعتلال المعدي التآكلي.
هذه هي المبادئ الأساسية، ويتم وصف نظام غذائي محدد لمرض معين اعتمادًا على الأسباب التي أدت إليه.
إذا كانت جرثومة المعدة هيليكوباكتر بيلوري، فيجب أن يشمل النظام الغذائي المزيد من الخضراوات والفواكه ذات الألوان الزاهية التي تحتوي على الفلافونويدات، بالإضافة إلى السلفورافان (مضاد لهذه البكتيريا). يوجد هذا المركب في الكرنب الأبيض والبروكلي والقرنبيط والجرجير. يُنصح بطهي الخضراوات على البخار لفترة قصيرة. إذا كانت الحموضة مرتفعة، يُمكنك شرب مغلي بذور الكتان قبل الأكل؛ أما إذا كانت منخفضة، فيمكنك تناول الحمضيات وعصير الجزر والملفوف ومنقوع أوراق الموز الجنة.
لن يكون مغلي بذور الكتان أو ملعقة كبيرة من زيت نبق البحر قبل الوجبات غير ضروري للتآكلات الناجمة عن فيروس الهربس.
في حالة ارتجاع المريء الاثني عشري، يُنصح عادةً باتباع النظام الغذائي رقم 5، لارتباطه بأمراض تدفق الصفراء. يستثني هذا النظام الغذائي الأطعمة الدهنية والمقلية وصفار البيض.
تتطلب التآكلات الحادة المرتبطة بالتسمم بالكحول أو المخدرات صيامًا لمدة 24 ساعة مع تناول الكثير من السوائل والانتقال التدريجي إلى نظام غذائي طبيعي.
النظام الغذائي لمرضى اعتلال المعدة التآكلي فردي تمامًا، والطبيب المعالج وحده هو من يمكنه مراعاة جميع الفروق الدقيقة واقتراح ما يجب التركيز عليه. الأهم هو عدم تجويع نفسك أو الإفراط في تناول الطعام، وتنويع الأطعمة في النظام الغذائي، وتزويد الجسم بالمجموعة الضرورية من الفيتامينات والمعادن والعناصر الغذائية.
مزيد من المعلومات عن العلاج
الوقاية
أهم ما في الوقاية من تآكل المعدة، وكذلك معظم الأمراض الأخرى، هو اتباع نمط حياة صحي بدلاً من العادات السيئة. تجنب الإفراط في تناول الكحول، وخاصةً على معدة فارغة، فهذه المشروبات تُلحق الضرر بالأغشية المخاطية. يُنصح أيضاً بالإقلاع عن التدخين، لما للنيكوتين من تأثير مُضيّق للأوعية الدموية، ولأن أعضاء وأنسجة المدخنين تُعاني باستمرار من نقص الأكسجين.
من الضروري مراقبة نظامك الغذائي، والسعي لتناول منتجات عالية الجودة، وتناول الطعام بانتظام، وعدم الشعور بالجوع لفترات طويلة، وتجنب الإفراط في الأكل. تعلم عدم التسرع في تناول الطعام، ومضغه جيدًا.
إذا تم وصف العلاج بالأدوية المسببة للقرحة، فإن الإجراء الوقائي الجيد هو تناولها بعد الوجبات، وقبل الأكل، أو على الأقل قبل تناول الدواء، شرب نصف كوب من مغلي أو مشروب بذور الكتان.
وفقا للخبراء، يتم تشخيص الضرر التآكلي للغشاء المخاطي في المعدة في أغلب الأحيان لدى الأشخاص المصابين بأمراض مزمنة شديدة، والمرضى الذين يتناولون أدوية مضادة للالتهابات غير الستيرويدية والمدمنين على الكحول.
توقعات
عادةً ما يُفضي العلاج في الوقت المناسب والاهتمام بصحتك، بما في ذلك اتباع توصيات الطبيب والتخلي عن العادات السيئة، إلى استعادة الغشاء المخاطي. ووفقًا للأخصائيين، لا يتكرر سوى جزء صغير من العيوب التآكلية. ولم يُعانِ معظم المرضى من تكرار التآكلات. حتى التآكلات المُعقّدة بنموّات سليلة بعد الجراحة لا تتكرر عادةً، ويكون التشخيص مُرضيًا في معظم الحالات.

