خبير طبي في المقال
منشورات جديدة
التصوير بالرنين المغناطيسي للعمود الفقري القطني
آخر مراجعة: 06.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
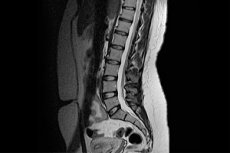
آلام الظهر، وضعف الحركة وحساسية الجسم في منطقة أسفل الظهر، وصعوبة تغيير وضعية الجسم، وانحناء الجذع واسترخائه - كلها أعراض تُعيق سير الحياة الاعتيادي، وتُسبب مشاكل في المنزل والعمل، وتُعيق أنشطة الشخص. من الواضح أن الشخص لا يستطيع تحمّل هذا العذاب لفترة طويلة، لذا يلجأ إلى الطبيب لمعرفة سبب المرض والحصول على مساعدة متخصصة. ولكن كيف يُمكن للأطباء رؤية تلك المشاكل الكامنة داخل العمود الفقري، والتي غالبًا ما لا تظهر لها أعراض خارجية محددة؟ بالطبع، بمساعدة الأشعة السينية، أو التصوير المقطعي المحوسب، أو التصوير بالرنين المغناطيسي للعمود الفقري القطني - وهي طرق تُتيح رؤية الحالة من الداخل وإجراء تشخيص دقيق.
أي طريقة أختار؟
كما نرى، لا يتوفر للأطباء خيار واحد، بل ثلاثة خيارات لتشخيص أمراض العمود الفقري بدقة دون الإضرار بالجلد والأنسجة الرخوة. يتيح الطب الحديث إجراءات تشخيصية فعالة وغير مؤلمة. ولكن هل جميعها بنفس القدر من الفعالية والأمان؟
يُعدّ فحص الأشعة السينية من أقدم الطرق غير الجراحية لتشخيص أمراض الأعضاء الداخلية، ويعود تاريخه إلى أواخر القرن التاسع عشر. والأشعة السينية هي مسح الهياكل الداخلية للإنسان باستخدام موجات كهرومغناطيسية بطول 10-7-10-12 مترًا( أشعة سينية)، مع تسجيل نتائج الفحص لاحقًا على فيلم.
انتشرت هذه الطريقة البحثية على نطاق واسع بفضل تكلفتها المنخفضة وسهولة تشخيصها. لكن في الوقت نفسه، من المعروف منذ زمن طويل أن التصوير الشعاعي ليس إجراءً آمنًا. فالإشعاع المؤين له تأثير ضار على الجسم، ويحفز تطور العمليات المرضية فيه.
علاوة على ذلك، لا يُمكنه سوى إنتاج صورة ثابتة منتظمة على مستوى، مما لا يسمح بتقييم مُفصّل لحالة العضو المُفحص. يعتمد التشخيص على دراسة ظل الأشعة السينية (صورة ظلية تتبع خطوط الأعضاء الداخلية للشخص). ولكن يُمكن أن تتداخل هياكل داخلية مُختلفة وتُشوّه الصورة إلى حد ما.
التصوير المقطعي المحوسب هو أسلوب تشخيصي أكثر حداثة، ظهر بعد 77 عامًا من التصوير الشعاعي، وهو يُعطي صورةً متعددة الطبقات للموضوع قيد الدراسة. يُتيح التصوير المقطعي المحوسب الحصول على صورة مكانية لعضو على شاشة حاسوب. يمكن تدوير هذه الصورة، ومشاهدتها من زوايا مختلفة، ويمكن إجراء الدراسة على مدى فترة زمنية (تختلف مدة الإجراء اختلافًا كبيرًا عن الأشعة السينية، التي لا تستغرق سوى بضع دقائق).
محتوى المعلومات في هذا الإجراء التشخيصي أعلى بكثير، لكن معداته باهظة الثمن، ولا تستطيع كل عيادة تحمل تكلفتها. من الواضح أن تكلفة التشخيص ستكون أعلى بكثير.
لكن هذا ليس كل شيء. فرغم أن الحمل الإشعاعي على جسم المريض أثناء التصوير المقطعي المحوسب يكون أقل، إلا أن الإجراء يبقى في جوهره كما هو عند استخدام الأشعة السينية باستخدام الإشعاع المؤين، وبالتالي فإن عدد الإجراءات محدود. إضافةً إلى ذلك، فإن هذه الدراسة، مثل التصوير الشعاعي، غير مناسبة للحوامل، لما قد يكون لها من تأثير سلبي على نمو الجنين.
التصوير بالرنين المغناطيسي طريقةٌ أقدم من التصوير المقطعي المحوسب بعامٍ واحدٍ فقط، لكنها تختلف اختلافًا جوهريًا عن سابقاتها في عدم استخدام الأشعة السينية غير الآمنة. تعتمد الدراسة على خصائص ذرات الهيدروجين (التي يتكون نصف جسمنا منها) تحت تأثير مجال كهرومغناطيسي لتغيير دورانها وإطلاق الطاقة.
تختلف كميات ذرات الهيدروجين في أعضاء الإنسان المختلفة، لذا تختلف صور كل عضو. كما تُنتج الأنسجة ذات الكثافة المختلفة صورًا بدرجات لونية مختلفة. وإذا تكوّن ورم أو فتق في أحد الأعضاء، أو حدث التهاب أو انزياح في هياكل العظام، فسينعكس كل ذلك على شاشة الكمبيوتر.
وبالتالي، فإن صورة الرنين المغناطيسي للعمود الفقري القطني ليست سوى انعكاس للأشعة الكهرومغناطيسية من مختلف الهياكل الداخلية للجسم في المنطقة القطنية العجزية، والتي تُعيد إنتاج استجابة ذرات الهيدروجين لتأثير المجال المغناطيسي على شاشة الكمبيوتر. تتيح هذه الصورة تحديد أدنى التغيرات المميزة للمرحلة الأولية من مرض العمود الفقري أو الهياكل المجاورة، وتلك التي تشير إلى إهمال العملية.
إذا كان هناك اشتباه بوجود ورم في منطقة أسفل الظهر، أو كان من الضروري تحديد مسارات انتشاره بعد إزالة الورم، يُجرى التصوير بالرنين المغناطيسي باستخدام مادة التباين (مبدأيًا، يمكن إجراء نفس الإجراء عند إجراء الأشعة السينية أو التصوير المقطعي المحوسب)، حيث تُحقن مستحضرات الغادولينيوم أو أكسيد الحديد أولًا في وريد المريض. كما يُفيد استخدام مادة التباين في مراقبة حالة العمود الفقري بعد إزالة الفتق الفقري.
على أي حال، يُمكّن التصوير بالرنين المغناطيسي من الكشف عن أمراض خطيرة، سواءً كانت تغيرات التهابية تنكسية في العمود الفقري، أو تشوهات خلقية، أو أورامًا خبيثة أو حميدة، أو نتيجة إصابة في العمود الفقري. ويتيح هذا التشخيص إجراء تشخيص دقيق لتقييم العواقب المحتملة للمرض ووضع خطة علاجية فعّالة.
الإشعاع الكهرومغناطيسي الصادر من جهاز التصوير بالرنين المغناطيسي، على عكس الأشعة السينية المستخدمة في التصوير الشعاعي والتصوير المقطعي المحوسب، لا يُلحق ضررًا بجسمنا، ما يعني إمكانية إجراء هذه الدراسة دون خوف، ولعدد مراتٍ مُحددة حسب الحاجة. وهو مناسب لتشخيص أمراض العمود الفقري لدى الأطفال والحوامل، نظرًا لقلة موانع الاستعمال والآثار الجانبية.
على الرغم من أن تكلفة التصوير بالرنين المغناطيسي، وكذلك التصوير المقطعي المحوسب، أعلى بكثير من سعر فيلم الأشعة السينية للعمود الفقري، إلا أن هذه الدراسة توفر للطبيب معلومات أكثر بكثير، وتتيح تحديد الاضطرابات الخفية التي يتعذر رؤيتها باستخدام جهاز الأشعة السينية التقليدي. بالإضافة إلى ذلك، عند إجراء التصوير بالرنين المغناطيسي، تتاح للمريض فرصة الحصول على نوعين من حاملات المعلومات: صورة ثابتة على ورق فوتوغرافي، وصورة مكانية-زمانية على حامل رقمي (قرص حاسوب، ذاكرة فلاش).
لا شك أن مزايا التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي مقارنةً بفحوصات الأشعة السينية المعتادة لا تُنكر. لذلك، يُنصح، كلما أمكن، باللجوء إلى أساليب تشخيصية أكثر حداثة. في بعض الحالات، على سبيل المثال، عند فحص الصدر والرئتين، يُعتبر التصوير المقطعي المحوسب الخيار الأمثل. أما بالنسبة لفحص التغيرات في منطقة أسفل الظهر، فتُعتبر كلتا الطريقتين متساويتين في الفعالية والتكلفة تقريبًا (يُعتبر أي جهاز تصوير مقطعي محوسب جهازًا باهظ الثمن)، لذا يعتمد كل شيء عادةً على درجة الأمان ورغبة المريض.
مؤشرات لهذا الإجراء
يتألف العمود الفقري القطني من خمس فقرات متسلسلة، تفصلها أقراص بين الفقرات. يليه الجزء العجزي، الذي يتكون من خمس فقرات ملتحمة في عظمة واحدة، وعظم العصعص (عضو بدائي يشبه العجز في بنيته، ولكنه أصغر حجمًا).
في الواقع، تُعدّ منطقة أسفل الظهر الجزءَ المتحركَ الأدنى في العمود الفقري البشري، وهي التي تتحمل أكبر الأحمال، لذا غالبًا ما ترتبط أسباب آلام الظهر وأسفل الظهر بها. العظام نفسها لا تؤلم، ولكن بالإضافة إلى الهياكل العظمية المتمثلة في الفقرات والأقراص الفقرية، تشمل منطقة أسفل الظهر العجزية الأربطة والأوتار والأعصاب والعضلات والأوعية الدموية، والتي قد تُصاب نتيجةً لخلع الفقرات أو التغيرات التنكسية في الهياكل العظمية الغضروفية.
يؤدي تقارب العمود الفقري القطني والعجزي إلى حقيقة أنه لتحديد سبب الألم والحركة المحدودة للعمود الفقري في منطقة أسفل الظهر، يرى الأطباء أنه من المناسب فحص كلا القسمين، لذلك يسمى الإجراء في معظم الحالات التصوير بالرنين المغناطيسي للعمود الفقري القطني العجزي.
عادةً، يُطلب فحص العمود الفقري إذا اشتكى المريض من ألم في أسفل الظهر، مما يمنعه من تغيير وضعية الجسم. بعد أن يُخبر المريض عن الأعراض التي ظهرت عليه، يبدأ الطبيب بالاشتباه في وجود عمليات مرضية محتملة في الجسم تُسبب ظهور الصورة السريرية الموصوفة. بدرجة معينة من الدقة، يمكن تأكيد التشخيص عن طريق فحص دم أو ثقب في العمود الفقري، ولكن الدراسات الآلية المتخصصة فقط هي التي تُساعد في وضع التشخيص النهائي، وتحديد المنطقة المصابة، ومعرفة العمليات التي أدت إلى المرض، ووضع خطة إضافية لحل المشكلة، ومنها تصوير العمود الفقري القطني بالرنين المغناطيسي.
قد تشمل مؤشرات فحص التصوير بالرنين المغناطيسي ما يلي:
- الاشتباه في وجود أي أمراض أو إصابات في العمود الفقري ،
- الاشتباه في وجود عمليات ورمية في منطقة أسفل الظهر،
- الاشتباه في وجود تشوهات نمو في أجزاء أخرى من العمود الفقري، مثل العمود الفقري العنقي أو الصدري،
- مراقبة فترة التعافي بعد إزالة الفتق الفقري ،
- تحديد مسار النقائل بعد إزالة الورم في منطقة أسفل الظهر أو العجز،
- ضعف حركة الأطراف في منطقة العجز،
- آلام الساق وآلام الظهر ذات السبب غير المعروف،
- التحضير للعملية القادمة في منطقة أسفل الظهر والمراقبة في فترة ما بعد الجراحة،
- تشخيص مرض التصلب المتعدد وتحديد درجة تطوره،
- الاشتباه في الإصابة بالسيرنغومايليا، وهو مرض يتميز بتكوين تجاويف داخل النخاع الشوكي،
- تحديد أسباب اضطرابات الدورة الدموية في الأطراف السفلية (قد تشمل عوامل الخطر لمثل هذه الاضطرابات الإصابات والعمليات الالتهابية والتنكسية في منطقة الفقرات، مما يؤدي إلى ضغط الأوعية الدموية).
أما بالنسبة لأمراض العمود الفقري، فبالإضافة إلى الإصابات (كسر أو كدمة شديدة في العمود الفقري، وعدم استقراره)، فإن الأطباء يأخذون في الاعتبار أيضًا العمليات المرضية التالية:
- العمليات الالتهابية في النخاع الشوكي ( التهاب النخاع )،
- التهاب معدي في أنسجة العظام ( التهاب العظم والنقي )،
- انخفاض كثافة العظام في العمود الفقري ( هشاشة العظام )،
- ظهور نتوءات شائكة على طول حواف الفقرات وتكاثرها مما يعيق حركة العمود الفقري ويؤدي إلى تضييق قناته ( التهاب الفقرات ).
- ضمور الأنسجة الغضروفية في العمود الفقري ( داء العظم الغضروفي في العمود الفقري القطني ، وهو مرض شائع جدًا، حيث يكون التصوير بالرنين المغناطيسي أكثر إفادة، مما يسمح للطبيب بتحديد مدى الآفة ووضع تشخيص للمرض)،
- تلف الأنسجة الغضروفية للمفاصل مع إصابة الأنسجة الرخوة والأوتار والعظام ( هشاشة العظام )،
- إزاحة الفقرات ( انزلاق الفقرات )،
- أمراض الأقراص الفقرية (نزوحها، الفتق، النتوءات، متلازمة الألم المزمن في العمود الفقري أو اعتلال الظهر، التهاب واندماج المفاصل الفقرية أو مرض بيتشيرف )،
- وجود فقرات انتقالية على حدود المناطق القطنية والعجزية (إذا كانت غير متماثلة، يحدث عدم استقرار في العمود الفقري، ويتطور الجنف القطني، وما إلى ذلك)،
- تضيق أو تضييق العمود الفقري، وهو نتيجة لعمليات التهابية وتنكسية طويلة الأمد في العمود الفقري
- تكوين كيس في منطقة العصعص.
يوفر التصوير بالرنين المغناطيسي معلومات قيّمة للغاية عند الاشتباه بوجود ورم. لا يقتصر دور هذه الدراسة على تحديد وجود الورم فحسب، بل يساعد أيضًا على تحديد موقعه وحجمه وبنيته بدقة، بالإضافة إلى تحديد وجود نقائل في أعضاء أخرى. يمكن وصف الإجراء حتى لو كان الورم موجودًا في مناطق أخرى، ولكن هناك اشتباه في أن نقائله قد اخترقت العمود الفقري القطني. يتيح لك التصوير بالرنين المغناطيسي التحكم في جودة عملية إزالة النقائل.
في تشخيص الفتق الفقري وعدم استقرار العمود الفقري في مناطق الفقرات الانتقالية، يُعدّ التصوير بالرنين المغناطيسي مع الوضع العمودي مؤشرًا هامًا. تتضمن هذه الدراسة دراسة حالة العمود الفقري في وضعي الاستلقاء والجلوس، عند رفع طاولة التصوير المقطعي والمغناطيس إلى وضع عمودي. في هذه الحالة، يبدأ العمود الفقري بالتعرض لحمل محوري ملحوظ، وتصبح العيوب أكثر وضوحًا.
تجهيز
يُعد تصوير العمود الفقري القطني بالرنين المغناطيسي أحد الفحوصات التشخيصية التي لا تتطلب تحضيرًا خاصًا. لن يحتاج المريض إلى إعادة النظر في روتينه اليومي وتفضيلاته الغذائية أو القلق بشأن الأدوية التي يتناولها. ولن تعتمد قراءات التصوير المقطعي على ما تناوله الشخص في اليوم السابق للفحص أو وقت دخوله الحمام. وهذه إحدى مزايا طريقة التصوير بالرنين المغناطيسي.
لن تحتاج لإحضار أغطية فراش أو ملابس خاصة للإجراء. تُسلم للمريض أغراضًا للاستخدام مرة واحدة في العيادة التي يُجرى فيها الفحص. سيُطلب من المريض أيضًا إزالة أي أغراض تحتوي على أجزاء معدنية (مثل الساعات، والخواتم، والأقراط، والأساور، والثقوب، وغيرها) التي قد تتفاعل مع المجال المغناطيسي، مما يُسبب تغيرات غير مرغوب فيها ويُهدد بحروق الأنسجة.
إذا لم يُخبر المريض الطبيب عن أي أجسام معدنية داخل الجسم (مثل أطقم الأسنان، وأجهزة تنظيم ضربات القلب، والغرسات، والمفاصل الصناعية أو صمامات القلب، واللولب الرحمي، وما إلى ذلك، بما في ذلك شظايا القذائف والرصاص) في اليوم السابق، فالآن هو الوقت المناسب لإبلاغ الطبيب، مع تحديد المادة (إن أمكن) التي صُنعت منها الغرسة أو الطرف الاصطناعي. أي غرسات أو شظايا معدنية كبيرة، بالإضافة إلى الأجهزة الإلكترونية والغرسات المصنوعة من مواد مغناطيسية حديدية لا يمكن إزالتها، ستُشكل عائقًا أمام إجراء التصوير بالرنين المغناطيسي.
لا يُسمح باصطحاب المفاتيح أو بطاقات الدفع أو الهواتف المحمولة أو أي أجهزة إلكترونية أخرى معك إلى مكان الإجراء. يُمكنك تركها مع أقاربك.
جهاز التصوير المقطعي هو جهاز كبير على شكل حلقة ومزود بطاولة منزلقة. قد يخشى بعض الأشخاص، مثل من يعانون من رهاب الأماكن المغلقة، من لحظة دخول الطاولة التي يستلقون عليها إلى تجويف الجهاز أو بقائها فيه لفترة طويلة. في حال وجود هذا الخوف، من الضروري إخبار الطبيب بذلك، والذي سيحرص أولًا على إعطاء المريض مهدئًا.
مبدئيًا، ينتهي هنا التحضير لإجراء فحص التصوير المقطعي. ولكن هذا فقط إذا أُجري التصوير بالرنين المغناطيسي دون استخدام مادة التباين. يتطلب إدخال مواد التباين إلى الجسم حذرًا خاصًا.
سيُطلب من المريض إجراء فحوصات دم وبول، بالإضافة إلى اختبار حساسية. لا يُعدّ الغادولينيوم وأكسيد الحديد المستخدمان في التصوير بالرنين المغناطيسي من مسببات الحساسية القوية كعوامل التباين في التصوير المقطعي المحوسب، ولكن يُفضّل توخي الحذر لتجنب إيذاء الشخص. يُظهر تحليل البول حالة الكلى، التي تتأثر بشكل رئيسي بالأدوية، وتُساعد فحوصات الدم في تأكيد أو استبعاد وجود فقر الدم الانحلالي، الذي تتدمر فيه خلايا الدم الحمراء (يمكن أن يُعزز المجال المغناطيسي هذه العملية).
إذا كان بإمكان المريض تناول الطعام حتى بداية الفحص أثناء التصوير بالرنين المغناطيسي دون استخدام مادة التباين، فإن إدخال مادة التباين يتطلب الامتناع عن الطعام والأدوية لمدة 3-4 ساعات على الأقل قبل بدء الفحص. هذا سيساعد على تجنب العواقب غير السارة كالغثيان والقيء.
ما الذي يجب إحضاره معك لإجراء تصوير بالرنين المغناطيسي للعمود الفقري القطني مع أو بدون تباين؟ لا توجد قائمة إلزامية، ولكن يُنصح بإحضار وثائق تثبت هوية المريض، وبطاقة العيادة الخارجية، ونتائج فحوصات العمود الفقري السابقة (إن وجدت)، ونتائج الفحوصات، وإحالة الطبيب. حتى لو لم تكن جميع هذه الوثائق بحوزة الشخص، فهذا لا يعني رفض إجراء تشخيص بالرنين المغناطيسي.
تقنية التصوير بالرنين المغناطيسي القطني
بعد أن يكون الشخص مستعدًا للفحص، يُلبس ملابس خاصة للاستخدام مرة واحدة ويُوضع على طاولة التصوير المقطعي. سيطلب منك الطبيب عدم الحركة أثناء الفحص، لأن أي حركة قد تُشوّه الصورة العامة للفحص. إذا واجه الشخص صعوبة في البقاء في وضعية ثابتة لفترة طويلة، وهو أمر شائع لدى الأطفال الصغار أو مع ألم شديد في العمود الفقري، فسيتم تثبيت جسمه بأحزمة خاصة. كبديل، يمكن إعطاء تخدير وريدي أو مسكنات ألم، وهي لا تؤثر على دقة النتائج.
يُبلَّغ المريض مُسبقًا بأنه سيكون بمفرده أثناء العملية في الغرفة التي يوجد بها جهاز التصوير المقطعي (مع أنه يُسمح في بعض الحالات بحضور أقاربه أو طاقم العيادة). يكون الطبيب، وإذا لزم الأمر، أقارب المريض في غرفة أخرى في هذا الوقت، حيث يُمكنهم مُتابعة ما يحدث. أي أن الطبيب سيُراقب حالة المريض عن بُعد. بالإضافة إلى التواصل البصري عن بُعد، تتوفر إمكانية التواصل الصوتي ثنائي الاتجاه. جهاز التصوير المقطعي مُزوَّد بميكروفون، ويُتاح للمريض طلب المساعدة أو الإبلاغ عن أي انزعاج أثناء العملية. أثناء وجوده في الغرفة الأخرى، يسمع المريض جميع تعليمات الطبيب بشأن السلوك الصحيح أثناء العملية.
يصدر الجهاز التشغيلي همهمة رتيبة، يمكن أن تخيف أو تزعج المرضى، لذلك يتم إعطاء المرضى الذين يتم فحصهم سماعات رأس فراغية خاصة لمساعدتهم على الشعور بمزيد من الراحة.
تتحرك الطاولة التي يُوضع عليها المريض داخل جهاز التصوير المقطعي حتى يصبح الجزء المراد فحصه من الجسم داخل الجهاز. بعد ذلك، يُشغَّل مجال مغناطيسي، أقوى بكثير من المجال المغناطيسي للأرض، ويبدأ الجهاز بمسح المنطقة المصابة بالمرض.
إجابة سؤال مدة تصوير العمود الفقري القطني بالرنين المغناطيسي غير واضحة. في معظم الحالات، تقتصر المدة على 15-20 دقيقة، ولكن في بعض الحالات، قد يستغرق التشخيص 30-40 دقيقة، حسب تعقيد الحالة المرضية. في حال استخدام مادة التباين، ستكون مدة الإجراء أطول قليلاً من التصوير بالرنين المغناطيسي بدون مادة التباين.
يُجرى تصوير العمود الفقري القطني عادةً في إسقاطين: محوري (عرضي) وسهمي (رأسي). خلال الإجراء بأكمله، يلتقط الجهاز، الذي يدور المغناطيس بداخله حول المنطقة المراد فحصها عدة مرات (كما هو موضح في التعليمات)، سلسلة من الصور التي تتيح استعادة صورة ثلاثية الأبعاد كاملة للمنطقة المراد فحصها على شاشة الكمبيوتر.
موانع لهذا الإجراء
يُعد التصوير بالرنين المغناطيسي من أكثر إجراءات التشخيص أمانًا، ولكن هذا لا يعني خلوه من موانع الاستعمال. ومع ذلك، فإن قيود الفحص التشخيصي لا تتعلق بالأمراض الموجودة في الجسم فحسب، بل بالمعادن التي أُدخلت سابقًا إلى جسم المريض.
لا توجد موانع مطلقة لإجراء تصوير بالرنين المغناطيسي للعمود الفقري القطني بدون تباين. لا يُجرى هذا الإجراء على المرضى الذين تحتوي أجسامهم على غرسات مغناطيسية حديدية أو معادن قد تتفاعل مع المجال المغناطيسي أو قد تسبب حروقًا في الأنسجة، أو على أجهزة إلكترونية تدعم حياة المريض (حيث قد يؤثر المجال المغناطيسي سلبًا على عمل أجهزة تنظيم ضربات القلب وغيرها من الأجهزة المماثلة). قد توجد مكونات مغناطيسية حديدية في أجهزة محاكاة الأذن الوسطى الاصطناعية، وشظايا القذائف، وجهاز إليزاروف، وبعض الغرسات الأخرى.
تشمل موانع الاستعمال النسبية استخدام مضخة الأنسولين، والمحفزات الكهربائية المحمولة للجهاز العصبي، ووجود غرسات في الأذن الوسطى والداخلية، وأجهزة محاكاة صمامات القلب، ومشابك وقف النزيف، وغرسات الأسنان، وتقويم الأسنان المصنوع من معادن غير مغناطيسية. يجب اتخاذ بعض الاحتياطات عند إجراء العملية للمرضى الذين يعانون من قصور القلب اللا تعويضي، ورهاب الأماكن المغلقة، وسلوك المريض غير السليم (في هذه الحالة، يُنصح بالنوم المحفز بالأدوية).
لا يُنصح بإجراء التصوير بالرنين المغناطيسي على المرضى في حالة خطيرة للغاية، وكذلك على النساء الحوامل في المراحل المبكرة، ولكن إذا كان التشخيص العاجل للأمراض ضروريًا، فيمكن إجراء التصوير بالرنين المغناطيسي للعمود الفقري القطني حتى على هؤلاء المرضى، ويعتبر أكثر تفضيلاً من الأشعة السينية أو التصوير المقطعي المحوسب الشائع.
قد يكون وجود وشم مُطبوع باستخدام مركبات التيتانيوم عائقًا أمام التصوير بالرنين المغناطيسي. في هذه الحالة، هناك خطر حدوث حروق في الأنسجة.
يمكن أن تكون أجهزة التصوير المقطعي المستخدمة في تشخيص الرنين المغناطيسي ذات دائرة مغلقة أو مفتوحة. يسمح جهاز الدائرة المفتوحة بإجراء العملية للعديد من المرضى الذين لديهم موانع نسبية.
عند الحديث عن التصوير بالرنين المغناطيسي باستخدام مادة التباين، فإنه لا يُستخدم لتشخيص أمراض العمود الفقري لدى النساء الحوامل في أي مرحلة (قد تؤثر مواد التباين على نمو الجنين)، أو لدى مرضى فقر الدم الانحلالي والفشل الكلوي الحاد (حيث يزداد عمر النصف للمادة الكيميائية، وبالتالي يزداد تأثيرها السلبي على الجسم). لذلك، لا يُقبل استخدام مادة التباين لدى المرضى الذين يعانون من ردود فعل تحسسية تجاه الدواء المُستخدم.
 [ 5 ]
[ 5 ]
الأداء الطبيعي
تُفصح نتائج تصوير العمود الفقري القطني العجزي بالرنين المغناطيسي بعد إتمام عملية الفحص. مع ذلك، تتوفر لدى بعض العيادات إمكانية إجراء تصوير مقطعي مع إمكانية التصور، وفي هذه العملية، يتم التوصل إلى استنتاجات حول حالة العمود الفقري والأنسجة المحيطة به.
قد يجد البعض أن إجراء التصوير بالرنين المغناطيسي يستغرق وقتًا طويلاً (مقارنةً بالأشعة السينية التقليدية)، ولكنه ضروري للحصول على صورة ثلاثية الأبعاد تتكون من عدة صور مسطحة فردية ملتقطة بزيادات تتراوح بين 0.5 و5 مم. سيتوجب عليك الانتظار لفترة أطول للحصول على نتائج الفحوصات. غالبًا ما يستغرق الطبيب المختص حوالي 60 دقيقة لتحليلها، ولكن في حالة الكسور المتعددة أو المعقدة، وكذلك في حالة وجود أورام، يمكن الحصول على النتائج في اليوم التالي.
ماذا يُظهر تصوير العمود الفقري القطني العجزي بالرنين المغناطيسي؟ في الصورة المُلتقطة باستخدام جهاز التصوير بالرنين المغناطيسي، يستطيع الطبيب رؤية:
- انحناء العمود الفقري في منطقة أسفل الظهر،
- العمليات الالتهابية في الأنسجة المختلفة (الغضاريف والعضلات والأعصاب وغيرها)،
- التغيرات التنكسية في أنسجة العظام والغضاريف (تصلب أو ترقق الغضاريف، تدمير (انخفاض في كثافة) العظام، ظهور النمو، انخفاض المسافة بين الفقرات، وما إلى ذلك)،
- الأورام والأورام الخبيثة الأخرى في منطقة أسفل الظهر، والتي تظهر في صورة الرنين المغناطيسي على شكل بقعة مستديرة أغمق من الأنسجة الأخرى،
- نقائل الورم على شكل أشياء محددة بوضوح ذات أشكال مختلفة، محاطة بأنسجة متورمة،
- إزاحة الفقرات بالنسبة للمحور،
- اضطرابات تدفق الدم في أوعية منطقة الحوض والأطراف السفلية،
- وجود فراغات في النخاع الشوكي.
يسمح التصوير بالرنين المغناطيسي ليس فقط بتصور الأمراض، ولكن أيضًا بتقييم درجة الضرر الذي يلحق بالعمود الفقري والهياكل المجاورة، لأن التغييرات في بنية وموقع الهياكل العظمية في العمود الفقري غالبًا ما تؤدي إلى اضطرابات الدورة الدموية وظهور أعراض عصبية بسبب انضغاط الألياف العصبية.
ومن هنا تأتي متلازمة الألم التي يلجأ بها المرضى إلى المعالج أو أخصائي الصدمات أو أخصائي العظام. قد يلجأ الشخص إلى الطبيب يشكو من ألم وضعف وفقدان الإحساس في الساقين، وسيكشف تصوير منطقة أسفل الظهر بالرنين المغناطيسي عن سبب هذه الأعراض من خلال تغيرات في بنية العمود الفقري في منطقتي أسفل الظهر والعجز.
مضاعفات بعد العملية
يُعتبر تصوير العمود الفقري القطني بالرنين المغناطيسي إجراءً آمنًا، ولا يُخلّف أي آثار جانبية فورية أو طويلة المدى. ومن الواضح أننا نتحدث عن تشخيص يأخذ في الاعتبار موانع الاستعمال المطلقة والنسبية، بالإضافة إلى متطلبات التصوير عالي الجودة.
أما بالنسبة للانزعاج أثناء الفحص، فهو شبه معدوم. قد يشعر بعض المرضى بوخز خفيف في عضلات الجسم أو بوخز خفيف، وهو أمر طبيعي ولا ينبغي أن يُخيف الشخص الخاضع للفحص.
عند إجراء تصوير الرنين المغناطيسي باستخدام مادة التباين، والذي يتطلب إدخال مواد كيميائية إلى الجسم، قد يعاني المرضى من صداع أو غثيان أو قيء بعد الإجراء، وهي أعراض مرتبطة بتأثير "الكيمياء" وليس بالمجال المغناطيسي. إذا لم نتحدث عن زيادة حساسية الجسم لأدوية العلاج الكيميائي ، فإن هذه الأعراض تزول بسرعة ولا تُسبب أي عواقب. وللتخفيف من حدة هذه العواقب غير السارة، يُجرى اختبار حساسية مواد التباين مسبقًا، ويُشترط الامتناع عن تناول الطعام لمدة ساعة ونصف إلى ساعتين قبل الإجراء.
إذا كان هناك وشم على الجسم في منطقة الجسم المعرضة لحقل مغناطيسي قوي، فقد يشعر المريض بحرقان ملحوظ، وهو نتيجة لحروق الأنسجة.
لا تستخدم أجهزة التصوير بالرنين المغناطيسي الإشعاع المؤين، الذي قد يُسبب مضاعفات مختلفة بعد العملية. لكن المجال المغناطيسي قد يؤثر على عمل الأجهزة الإلكترونية المزروعة في الجسم، ويجذب الأطراف الاصطناعية المصنوعة من السبائك المغناطيسية الحديدية، لذا لا داعي للمخاطرة. يجب أن يكون الطبيب على دراية بالمخاطر المحتملة بنفس القدر الذي يُدركه المريض، الذي يُحذَّر من العواقب قبل العملية.
على أية حال، هناك تواصل مستمر بين الشخص الذي يتم فحصه على طاولة التصوير المقطعي والطبيب الذي يقوم بإجراء العملية، ويتاح للشخص الفرصة للإبلاغ عن أي أحاسيس غير سارة تتطلب إيقاف الجهاز والمساعدة الطبية.
الرعاية بعد هذا الإجراء
يُعد تصوير العمود الفقري القطني بالرنين المغناطيسي فحصًا غير جراحي وغير مؤلم، لذا لا يتطلب أي رعاية بعد العملية. يمكن للمريض العودة إلى المنزل فورًا بعد الفحص التشخيصي. ولكن نظرًا لأن التشخيص يُجرى بشكل مقصود، فإن نتائجه عادةً ما تشير إلى وجود مرض معين يتطلب العلاج المناسب. أي أنه بعد إجراء التصوير بالرنين المغناطيسي والحصول على نتائجه، سيحتاج المريض إلى زيارة المزيد من الأخصائيين الطبيين (أخصائي إصابات، جراح، أخصائي أوردة، أخصائي أعصاب، إلخ)، والذين، بعد دراسة معلومات التصوير بالرنين المغناطيسي، سيضعون خطة علاج فعالة للمرض المُحدد.

