خبير طبي في المقال
منشورات جديدة
التصوير بالرنين المغناطيسي للركبة: ما يظهره وفك رموز النتائج
Last reviewed: 03.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
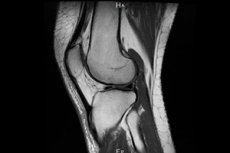
الركبة من أكثر المفاصل عرضة للإصابات والتلفيات المختلفة، سواءً في مرحلة الطفولة أو في مرحلة الشيخوخة. ولحسن الحظ، غالبًا ما تقتصر الإصابة على الخدوش والكدمات. ولكن في بعض الأحيان، لا يزول الألم لفترة طويلة، بل قد يشتد، وفي هذه الحالة، قد يصف الطبيب تصويرًا بالرنين المغناطيسي لمفصل الركبة لتشخيص الحالة المرضية.
يساعد تصوير مفصل الركبة بالرنين المغناطيسي الطبيب دائمًا على تحديد وجود مشكلة ووصف العلاج المناسب. هذا النوع من الفحص آمن تمامًا، ويتفوق من حيث محتواه المعلوماتي على معظم الطرق المماثلة الأخرى.
مؤشرات لهذا الإجراء
في حال وجود مشاكل في مفصل الركبة، لا يسارع الأطباء إلى وصف إجراءات مثل التصوير بالرنين المغناطيسي، فهذا النوع من الفحوصات مكلف للغاية. لذلك، لا تُجرى هذه التشخيصات إلا في حال وجود مؤشرات قوية، ومنها:
- التهاب المفاصل ذو المسار المعقد، ذو الأصل المعدي أو الروماتويدي؛
- عيب خلقي في مفصل الركبة؛
- عملية التهابية شديدة مرتبطة بنوبة النقرس ؛
- مرض الكولاجين الذي يصيب أربطة الركبة؛
- اعتلال الغضروف المفصلي؛
- الإصابات الرضحية المعقدة لمفصل الركبة؛
- العمليات الورمية ذات الطبيعة الأولية أو النقيلية؛
- التهاب مفصل الركبة ؛
- عدم استقرار مزمن في مفصل الركبة؛
- سبب غير واضح لألم مفصل الركبة ؛
- تلف الأربطة ؛
- التهاب كبسولة مفصل الركبة؛
- فترة ما قبل الجراحة وما بعدها المرتبطة بالتدخل الجراحي في منطقة مفصل الركبة.
لا يُمكن القول إن جميع المؤشرات المذكورة مُطلقة، ففي كل حالة مُحددة، يُقرر الطبيب كل شيء. في حالات الأمراض والإصابات البسيطة، يُمكن استبدال التصوير بالرنين المغناطيسي بسهولة بالتصوير الشعاعي، ولكن في الحالات المُعقدة، لا يُمكن الاستغناء عنه.
- في حالة الإصابة، يُساعد ذلك على تحديد موقع ومدى الضرر، والتمدد، وتمزق الغضروف المفصلي، والأربطة، والعضلات. هذا النوع من التشخيص مناسب للكسور، والشقوق، وكذلك للكدمات الشديدة المصحوبة بنزيف.
- لا يتطلب تصوير مفصل الركبة بالرنين المغناطيسي في حالة تمزق الغضروف الهلالي استخدام التباين: يبدو الغضروف الهلالي في الصورة كخط داكن، وجميع الأضرار ظاهرة بوضوح باللون الأبيض. قد يحدث تمزق الغضروف الهلالي مع نشاط حركي مفاجئ في الاتجاه الجانبي، أو في اتجاه يتجاوز قدرات المفصل.
- في حالة التهاب الغشاء الزليلي ، يُجرى التصوير بالرنين المغناطيسي لعدم تحديد أعراض هذا المرض. عند حدوث التهاب الغشاء الزليلي، يلاحظ الطبيب الذي يصف التصوير بالرنين المغناطيسي تغيرًا في شدة الإشارة في تجويف المفصل (بسبب تراكم السوائل). تزداد شدة هذه الإشارة في وضع T2WI، وتنخفض في وضع T1WI. عند إجراء التصوير بالرنين المغناطيسي مع إضافة مادة التباين، يتم تضخيم الإشارة الصادرة من الغشاء المصاب. ويمكن رؤية الأورام المتدلية داخل طيات كبسولة المفصل.
- في حالات التهاب المفاصل والتهاب المفاصل، قد يكون من الصعب إجراء عملية جراحية بسبب تراكم السوائل بكميات كبيرة. لتشخيص دقيق، يُجرى تصوير مفصل الركبة بالرنين المغناطيسي في الإسقاط الأمامي.
- غالبًا ما لا يُظهر تمزق الرباط الصليبي أي صورة للرباط بسبب الوذمة الموضعية والنزيف بعد الإصابة. يُسمى التمزق غير الكامل، الذي يظهر على شكل رباط صليبي متوسع مع إشارة شديدة الكثافة وألياف سليمة مرئية، تمزقًا خلاليًا. يجب تمييز هذه الصورة عن العمليات التنكسية في الرباط السليم.
كم مرة يمكن إجراء تصوير بالرنين المغناطيسي لمفصل الركبة؟
يُجرى التصوير بالرنين المغناطيسي لمختلف أمراض مفصل الركبة. ويُجرى هذا النوع من التشخيص كلما دعت الحاجة. في معظم المرضى، يُساعد التصوير بالرنين المغناطيسي الأولي الطبيب على تأكيد التشخيص أو نفيه، وبدء العلاج الصحيح والفعال. قد يُوصف إجراء تصوير بالرنين المغناطيسي إضافي لتوضيح بعض النقاط التي كانت محل شك سابقًا في التشخيص، وكذلك لتقييم حالة المفصل بعد الجراحة، ولمراقبة فعالية العلاج، ولإجراء دراسة أكثر تفصيلًا باستخدام التباين.
لا يُشكل الإشعاع الكهرومغناطيسي أي خطر على جسم المريض، وهذا هو الفرق الرئيسي بينه وبين الأشعة السينية. لذلك، يُسمح بإجراء التصوير بالرنين المغناطيسي عدة مرات حسب الحاجة للحصول على علاج مناسب. يُؤكد الأخصائيون أن التصوير بالرنين المغناطيسي آمن وغني بالمعلومات.
تجهيز
لا حاجة للتحضير المسبق لتصوير مفصل الركبة بالرنين المغناطيسي: لا حاجة لاتباع نظام غذائي خاص، أو تناول أي أدوية، أو الصيام. الشرط الوحيد هو ترك جميع الأغراض المعدنية في المنزل، بما في ذلك المجوهرات والساعات وغيرها من الإكسسوارات.
أثناء العملية، سيتعين على المريض خلع بعض الملابس: على سبيل المثال، أثناء تصوير الركبة بالرنين المغناطيسي، هذه هي السراويل، الجوارب الضيقة، التنورة، وما إلى ذلك.
تأكدي من إبلاغ طبيبك إذا كنتِ حاملاً، أو تعانين من أي حساسية تجاه الأدوية، أو تعانين من أمراض مزمنة، أو لديكِ غرسات معدنية أو أجهزة تنظيم ضربات القلب.
الجهاز لتنفيذ الإجراء
يجب أن تكون قوة جهاز التصوير بالرنين المغناطيسي المستخدم في الفحص القياسي لمفصل الركبة 1.5 تسلا. إذا كانت هناك حاجة إلى صورة أكثر دقة لبنية الأنسجة، فيمكن اختيار قوة 1 تسلا. ومع ذلك، فإن هذا النوع من الأجهزة أكثر طلبًا لتشخيص الدماغ وأعضاء البطن.
هناك أيضًا أنواع مختلفة من الأجهزة المغلقة والمفتوحة:
- يمكن أن يكون للنوع المغلق قوة تتراوح بين 1-3 تسلا؛
- النوع المفتوح (مناسب للمرضى الذين يعانون من الخوف من الأماكن المغلقة) لديه قوة تصل إلى 0.4 تسلا.
تكون الصورة أكثر إفادة إذا كانت القوة المغناطيسية أعلى، لذلك ينصح الأطباء باختيار جهاز تصوير بالرنين المغناطيسي بقوة 1.5 تسلا.
يُفضّل، إن أمكن، اختيار جهاز عالي المجال لتصوير مفصل الركبة بالرنين المغناطيسي، أي من النوع المغلق. فهو يُعطي صورة أفضل من تلك المُلتقطة بالأجهزة المفتوحة. ومن المهم بشكل خاص إجراء دراسة عالية الجودة إذا كان من الضروري تصوير نظام الأربطة والأوتار.
تقنية التصوير بالرنين المغناطيسي لمفصل الركبة
يُجرى تصوير مفصل الركبة بالرنين المغناطيسي بنفس طريقة فحص أجزاء أخرى من الجسم تقريبًا. ويتم التشخيص على مراحل:
- يستلقي المريض أفقيًا على أريكة متحركة خاصة، ويُثبّت الطبيب أطرافه ورأسه باستخدام أحزمة و/أو وسادات خاصة. هذا الإجراء ضروري لمنع المريض من القيام بحركة غير مقصودة قد تؤثر لاحقًا على جودة الصورة.
- يتم وضع الأريكة المتنقلة داخل جهاز الأشعة المقطعية، ويبدأ الطبيب بالمسح، ويسمع أثناء ذلك صوت مستمر.
- ولراحة المريض، تم تجهيز الغرفة الداخلية لجهاز التصوير المقطعي بالإضاءة ونظام التهوية، بالإضافة إلى اتصال صوتي، يمكن للمريض من خلاله الحفاظ على التواصل مع الطبيب.
- بعد انتهاء الفحص - بعد حوالي 15 دقيقة - يغادر المريض الجهاز ويعود إلى ممارسة أنشطته الطبيعية. قد يستغرق استلام تقرير التصوير بالرنين المغناطيسي بعض الوقت أحيانًا إذا لم يُرسل مباشرةً إلى الطبيب المعالج.
كيف يتم إجراء تصوير الرنين المغناطيسي لمفصل الركبة؟
- يشبه جهاز التصوير بالرنين المغناطيسي التقليدي "المغلق" أنبوبًا أسطوانيًا ضخمًا مُحاطًا بمغناطيس قوي. أثناء التشخيص، يستلقي المريض على أريكة قابلة للسحب، تُنقل إلى مركز الإشعاع المغناطيسي في بداية الإجراء. يعمل جهاز التصوير بالرنين المغناطيسي "المفتوح" بمبدأ تشغيل مشابه، ولكن في مثل هذا الجهاز، لا يكون المغناطيس مُحاطًا بمحيط المريض، بل على جانبيه فقط.
التصوير بالرنين المغناطيسي المفتوح لمفصل الركبة مناسب للأشخاص الذين يعانون من الخوف من الأماكن المغلقة أو السمنة.
- يساعد تصوير أربطة مفصل الركبة بالرنين المغناطيسي الطبيب على فحص المشكلة من جوانب مختلفة. بهذه الطريقة، يُمكن تقييم المشكلة القائمة، بالإضافة إلى الكشف عن تلف الأنسجة المصاحب لها، إن وُجد.
- يُجرى تصوير مفصلي الركبة اليمنى واليسرى بالرنين المغناطيسي بوضع لفائف خاصة على المنطقة المصابة. للحصول على صورة دقيقة، يجب الحفاظ على وضعية الجسم والأطراف ثابتة لمدة ربع ساعة تقريبًا. في حال استخدام مادة التباين، يمكن تمديد وقت الفحص. يُفترض ألا يشعر المريض بأي انزعاج أثناء الإجراء. قد يكون هناك أحيانًا شعور بدفء في الركبة، وهو رد فعل طبيعي من الأنسجة لإشعاع المغناطيس.
- يساعد تصوير مفصل الركبة بالرنين المغناطيسي باستخدام مادة التباين على رؤية النزيف، والبؤر الالتهابية، وعدم استقرار تدفق الدم، والأورام. يكمن جوهر التباين في حقن مواد خاصة في وريد المريض، مما يُعزز الرنين المغناطيسي. ينتشر عنصر التباين عبر الأوعية الدموية ويستقر في الأنسجة: كلما اتسعت شبكة الأوعية الدموية في العضو المراد فحصه، زادت وضوح الصورة. في منطقة النزيف أو الإصابات، أو في وجود بؤرة التهابية، تختلف درجة تدفق الدم عنها في المناطق السليمة. في الأورام التي تحتوي على شبكة شعرية مشبعة، يكون التباين واضحًا للغاية. قبل إجراء تصوير الرنين المغناطيسي باستخدام مادة التباين، يجب التأكد من عدم وجود حساسية لدى المريض تجاه المادة المحقونة. في حال عدم وجود حساسية، يكون استخدام التباين آمنًا تمامًا: حيث يتخلص الجسم من المادة تلقائيًا في غضون يوم أو يومين. لا يُستخدم التباين إذا كان المريض يعاني من فشل كلوي أو التهاب حاد في المسالك البولية.
كم من الوقت يستغرق وماذا يظهر التصوير بالرنين المغناطيسي لمفصل الركبة؟
يستغرق تصوير مفصل الركبة بالرنين المغناطيسي 30 دقيقة، بينما تستغرق قراءة معلومات التصوير حوالي 15 دقيقة.
يُستخدم التصوير بالرنين المغناطيسي غالبًا لأغراض تشخيصية، ولتشخيص العديد من أمراض الركبة، وعند الاشتباه بها. في بعض الحالات، قد لا تكفي المعلومات المُستقاة من التصوير بالرنين المغناطيسي لتحديد الأساليب العلاجية المناسبة. في هذه الحالات، تُقارن نتائج التصوير بالرنين المغناطيسي بالبيانات المُسجلة في التاريخ الطبي، وكذلك بالمعلومات المُستقاة أثناء الفحص السريري.
يساعد تصوير مفصل الركبة بالرنين المغناطيسي الطبيب على فحص اضطرابات العظام والأنسجة الرخوة بدقة، مع إيلاء اهتمام خاص لتغيرات الغضروف المفصلي والأربطة والأوتار. يتيح التصوير بالرنين المغناطيسي لدى العديد من المرضى الحصول على معلومات شاملة حول التغيرات في شكل مفصل الركبة، وهو أمر يستحيل الحصول عليه بفحص مفصل الركبة بالأشعة السينية أو التصوير المقطعي المحوسب أو الموجات فوق الصوتية.
في بعض الحالات، وفي كثير من الأحيان عند إجراء تصوير بالرنين المغناطيسي المتكرر، قد يكون من الضروري استخدام مادة التباين. وتُعدّ إضافة مادة التباين ضروريةً لتصويرٍ أوضح لهياكل المفاصل. وفي معظم الحالات، تُحسّن مادة التباين البيانات عند الحاجة إلى فحص الجهاز الدوري، وتشخيص عمليات الورم، بالإضافة إلى التفاعلات المعدية والالتهابية.
تشريح مفصل الركبة بالرنين المغناطيسي
من المفيد للمرضى معرفة أن مفصل الركبة يتميز بخصائص تشريحية معينة. فهو آلية معقدة تضمن اتصال عظم الفخذ بالرضفة والظنبوب.
الرضفة هي المفصل الأمامي، المعروف لدى معظم الناس باسم "رأس الركبة". من المهم أيضًا مراعاة وصلات الأوتار والأربطة الجانبية والصليبية، ولذلك يستغرق تفسير النتائج وقتًا طويلاً نسبيًا، ولكن هذه هي الطريقة الوحيدة للتوصل إلى تشخيص دقيق.
يحتوي تجويف المفصل على أربطة صليبية قد تتضرر نتيجة الحركة المفرطة للركبة. وظيفة الرباط الأمامي هي حماية الكاحل من النزوح الأمامي الذي يتجاوز الحد المسموح به. يمر هذا الرباط عبر تجويف المفصل ويربط أجزاءً من الجزء السفلي من قصبة الساق.
يوجد على سطح المفصل نسيج غضروفي يُشكِّل غضاريف هلالية. يقع الجهاز المفصلي نفسه في الجراب المفصلي للركبة. تضمن هذه الآلية ثني ومدّ الطرف تحت أحمال مختلفة.
في أغلب الأحيان، يلجأ المرضى الذين يعانون من تمزقات في الأربطة، وكسور في العظام المحيطة بالوتر، وإصابات في الغضاريف والغضروف الهلالي إلى التصوير بالرنين المغناطيسي. تحدث الإصابات المذكورة نتيجةً لزيادة الحمل على مفصل الركبة، مع فرط سعة الحركة في اتجاهات مختلفة.
لمرضٍ محدد، مثل التهاب العظم الغضروفي المنفصل لمفصل الركبة، علاماته المميزة في التصوير بالرنين المغناطيسي. يعاني معظم المرضى من تلف في مشاش عظم الفخذ، وتحديدًا في اللقمة الإنسية. بالقرب من مناطق التصاق الرباط الصليبي الخلفي، تُحدد منطقة عيب ناتجة عن عملية نخرية معقمة. لا يُلاحظ وجود بنية إسفنجية في هذه المنطقة، وعادةً ما تكون حدودها ناعمة وواضحة نسبيًا.
تصوير مفصل الركبة بالرنين المغناطيسي للأطفال
بالنسبة للأطفال في الفئة العمرية الأصغر سنًا، يتم وصف التصوير بالرنين المغناطيسي التشخيصي فقط إذا كانت هناك مؤشرات مقنعة - وكقاعدة عامة، يتم إجراء هذه الدراسة باستخدام التخدير.
إذا احتاج الطبيب لفحص مفصل ركبة طفل أكبر سنًا، فعليه أولاً التحدث مع والديه. على الوالدين مناقشة جميع تفاصيل الفحص مع الطفل مسبقًا، وإقناعه بأن هذا الإجراء لن يسبب أي ألم أو انزعاج. إذا كان المريض الصغير يخشى الأصوات العالية، فيجب تحذيره من أنها ستكون مزعجة أثناء تشغيل جهاز التصوير المقطعي، ويجب ارتداء سماعات رأس خاصة.
إذا استطاع الطبيب تشخيص الحالة دون اللجوء إلى تصوير مفصل الركبة بالرنين المغناطيسي، فمن الأفضل عدم وصف هذا النوع من التشخيص. يواجه معظم الأطفال صعوبة في البقاء ساكنين لبعض الوقت. ولضمان عدم الحركة، يضطر الأطفال الصغار إلى استخدام التخدير - وهو إجراء لا يُلجأ إليه إلا في الحالات القصوى التي لا يمكن تعويضها.
عند تقييم الصورة التشخيصية الناتجة، يأخذ الطبيب في الاعتبار أن معيار التصوير بالرنين المغناطيسي لمفصل الركبة عند الأطفال له خصائصه الخاصة:
- تكاثر الأوعية الدموية في منطقة القرن الخلفي للغضروف الهلالي الإنسي؛
- صغر حجم السوائل عند الفتيات؛
- أنسجة عظمية متغيرة تحت الغضروف.
عند الأطفال، ينصح بإجراء تشخيص بالرنين المغناطيسي لمفصل الركبة في كلا الطرفين، حتى لو اشتكى الطفل من مشاكل في جانب واحد.
موانع لهذا الإجراء
- لا يُجرى تصوير مفصل الركبة بالرنين المغناطيسي للمرضى الذين لديهم عناصر معدنية غير قابلة للإزالة في الجسم، إذ قد تتعرض هذه العناصر لمجال مغناطيسي، مما يؤدي إلى ارتفاع درجة حرارتها، ويؤثر على وظائف الأعضاء الداخلية. وتشمل هذه العناصر أجهزة تنظيم ضربات القلب، ومضخات الأنسولين، وزراعة الأسنان والعظام، ومكبرات الصوت، وغيرها.
- هذا الإجراء ليس مناسبًا تمامًا كاختبار تشخيصي للأشخاص الذين يعانون من رهاب الأماكن المغلقة. نظريًا، يُمكن تشخيص هؤلاء المرضى بطريقتين: باستخدام جهاز مفتوح، وبعد إعطاء المريض مهدئات إضافية.
- لا يُجرى التصوير بالرنين المغناطيسي للأشخاص الذين يعانون من اضطرابات نفسية وميل إلى فرط الحركة. كما أن الإجراء المغلق غير مناسب للأشخاص الذين يعانون من السمنة.
- لا يُنصح بإجراء تصوير الرنين المغناطيسي باستخدام التباين أثناء الحمل والرضاعة الطبيعية، وكذلك للمرضى الذين يعانون من قصور كلوي حاد.
مضاعفات بعد العملية
لا يمكن أن يسبب تصوير مفصل الركبة بالرنين المغناطيسي أي عواقب غير سارة على صحة المريض - على العكس من ذلك، يسمح هذا الفحص غالبًا بإجراء تشخيص صحيح وفي الوقت المناسب، مما يساعد ليس فقط في الحفاظ على صحة المريض، ولكن أيضًا في منع الإعاقة.
لا يُسبب تصوير الركبة بالرنين المغناطيسي أي مضاعفات، بل على العكس، يُساعد هذا النوع من الفحص على كشف الأمراض الخفية التي تُسبب أعراضًا مزعجة عديدة، تُسبب انزعاجًا طويل الأمد. هذه الأمراض، إن لم تُكتشف في الوقت المناسب، قد تُسبب مضاعفات خطيرة مع مرور الوقت، قد تصل إلى ضعف حركة المفصل وعدم القدرة على الحركة بشكل طبيعي.
يعد التصوير بالرنين المغناطيسي طريقة أكثر أمانًا بكثير من التصوير المقطعي المحوسب أو الأشعة السينية، أي الإجراءات التشخيصية التي تنطوي على الإشعاع.
الرعاية بعد هذا الإجراء
لا يحتاج المريض إلى رعاية خاصة بعد التشخيص. بعد التشخيص، يعود إلى منزله ويواصل حياته الطبيعية.
يعتمد وصف نتيجة تصوير مفصل الركبة بالرنين المغناطيسي على الصور المُلتقطة بإسقاطات مختلفة على مقاطع مختلفة. ويُجري هذا الوصف الطبيب المُعالج في تخصصات الروماتيزم أو الصدمات أو العظام.
- يتيح لك التصوير بالرنين المغناطيسي وصف حالة أنسجة العظام التي تُشكل المفصل: حيث يُشير إلى وجود نمو عظمي، وأورام، وتلف، وخاصةً الشقوق والتمزقات. ويتيح استخدام مقاطع مختلفة تتبع عمق الضرر وحجمه.
- تُظهر الصورة بوضوح بنية الغضروف. يمكنك ملاحظة أعراض اعتلال الغضروف الهلالي، وتغيرات في سلامة الغضروف، وتلف مجهري. كما يُحدد ما يُسمى "فأر المفصل"، وهو أحد عناصر الغضروف الهلالي المنفصل عنه. عادةً ما تُسبب هذه الحالة العديد من الأعراض المزعجة.
- يُظهر التصوير بالرنين المغناطيسي حالة الأربطة وألياف المفصل الكبسولي بالتفصيل. بفضل هذا، يُسهّل تحديد وجود تمزق في الأربطة الصليبية وانفصالها عن العظم. كما يُشخّص تلف الكبسولي، على سبيل المثال، وجود تكوّنات كيسية وعمليات التهابية، وما إلى ذلك.
 [ 15 ]
[ 15 ]
المراجعات
غالبًا ما يحاول الشخص علاج التهاب المفاصل باللجوء إلى مختلف الحبوب والمراهم والكمادات، دون أن يظن أنه يعالج مرضًا مختلفًا تمامًا. لاستبعاد هذه الحالة، عليك القيام بما يلي: مراجعة الطبيب والخضوع لتشخيص دقيق - مثل التصوير بالرنين المغناطيسي. ستساعد هذه الطريقة في إيجاد حل لمشاكل الركبة التالية:
- صعوبة وعدم راحة عند الحركة؛
- عدم الراحة عند الصعود والنزول على الدرج؛
- أصوات غريبة مثل الطقطقة أو النقر في مفصل الركبة؛
- ألم الركبة أثناء ممارسة الرياضة أو بعدها؛
- تورم والتهاب في مفصل الركبة؛
- ألم دوري أو مستمر في مفصل الركبة دون سبب واضح.
وفقا للعديد من المرضى، فإن التصوير بالرنين المغناطيسي لمفصل الركبة يساعد في كثير من الأحيان على العثور على مشكلة غير معروفة مسبقًا، مما يسمح بالعلاج المطلوب في حالة معينة.

