خبير طبي في المقال
منشورات جديدة
الآفات محتملة التسرطن في عنق الرحم
آخر مراجعة: 07.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
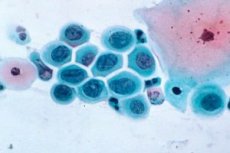
طريقة تطور المرض
تعتمد آلية حدوث هذه العملية على حدوث خلل في نضوج وتمايز الخلايا في جزء من طبقة الظهارة الحرشفية الطبقية التي تغطي عنق الرحم.
يمكن أن يحدث تكوين خلل التنسج في اتجاهين:
- في عملية تنسج الخلايا الحرشفية للخلايا الاحتياطية و
- على خلفية اضطراب التحولات الفسيولوجية في الظهارة الحرشفية الطبقية، والتي تحدث تحت تأثير نظام ما تحت المهاد - الغدة النخامية - المبيض.
في خلل التنسج الخفيف، يتم ملاحظة تكاثر الخلايا في أعمق طبقات الظهارة الحرشفية - القاعدية والقاعدية -؛ تكون خلايا الجزء العلوي من الطبقة ناضجة ومتميزة وتحتفظ بالبنية الطبيعية واستقطاب الموقع.
يتميز الشكل المعتدل من خلل التنسج بتورط النصف السفلي من الطبقة الظهارية في العملية المرضية؛ ولا يُلاحظ خلل في الخلايا في الأشكال الخفيفة والمتوسطة من خلل التنسج.
يُحدَّد تصنيف خلل التنسج الشديد أو السرطان ما قبل الغزوي ضمن فئة CIN III بناءً على تشابه المظاهر السريرية لهذه العمليات وأساليب العلاج. وتتمثل خصوصية هذا النوع من خلل التنسج في الحفاظ على نضج الخلايا وتمايزها في الطبقة السطحية من الظهارة الحرشفية فقط، بالإضافة إلى خلل واضح في خلاياها (تضخم وزيادة تصبغ النوى).
من الناحية العيانية، يمكن أن يظهر خلل التنسج على شكل انتباذ، أو انقلاب الجفن، أو ظهور الطلاوة البيضاء.
الأعراض الآفات محتملة التسرطن في عنق الرحم
أين موضع الألم؟
التشخيص الآفات محتملة التسرطن في عنق الرحم
يتضمن الفحص الشامل للمريضات اللاتي لديهن خلفية وعمليات سرطانية سابقة لعنق الرحم الفحص البكتريولوجي والفحص البكتريولوجي لإفرازات المهبل وقناة عنق الرحم والإحليل، والتنظير المهبلي، والفحص الخلوي والنسيجي لعنق الرحم.
 [ 17 ]، [ 18 ]، [ 19 ]، [ 20 ]
[ 17 ]، [ 18 ]، [ 19 ]، [ 20 ]
تنظير المهبل
يُعدّ تنظير عنق الرحم الموسّع طريقةً إلزاميةً للفحص الشامل للمريضات، نظرًا لأن العديد من العمليات المرضية في عنق الرحم، بما في ذلك الأشكال المبكرة من السرطان، لا تظهر عليها أعراض. يُقيّم تنظير عنق الرحم ما يلي:
- لون؛
- حالة النمط الوعائي؛
- سطح ومستوى الظهارة الحرشفية الطبقية؛
- منطقة انتقالية من الظهارة (قناة عنق الرحم وعنق الرحم)؛
- طبيعة وشكل الغدد؛
- التفاعل مع اختبار محلول حمض الخليك؛
- رد الفعل على اختبار شيلر.
يهدف الاختبار باستخدام حمض الأسيتيك (محلول 3٪) إلى الأغراض التالية:
- إزالة المخاط من سطح عنق الرحم؛
- يسبب تورمًا قصير المدى في الظهارة، وبالتالي تغيير لون الغشاء المخاطي؛
- يسبب تشنج الأوعية الدموية غير المتغيرة.
على خلفية شحوب الغشاء المخاطي المُتَوَذِّم، تُحدَّد بوضوحٍ حدود الظهارة المسطحة والعمودية، ومستوى الظهارة العمودية، بالإضافة إلى التحوّلات المرضية المختلفة للظهارة المسطحة متعددة الطبقات. علاوةً على ذلك، على خلفية وذمة الغشاء المخاطي، تتشنج الأوعية الدموية غير المتغيرة، بينما تصبح الأوعية الدموية غير النمطية، على العكس من ذلك، أكثر وضوحًا وتميزًا.
اختبار شيلر - جزيئات اليود، المتفاعلة مع الجليكوجين (ركيزة من ظهارة حرشفية طبقية ناضجة)، تُصبغ الغشاء المخاطي غير المتغير بلون داكن (المناطق الموجبة لليود). الظهارة الحرشفية غير الناضجة والمتكرات، الأسطوانية وغير النمطية، التي لا تحتوي على الجليكوجين أو تحتوي على كمية صغيرة منه، لا تُصبغ إطلاقًا أو تكتسب لونًا باهتًا (المناطق السالبة لليود).
فحص المهبل بالمجهر
هذه الطريقة عبارة عن فحص نسيجي لعنق الرحم مدى الحياة. يتميز الفحص المجهري المهبلي عن الفحص المجهري المهبلي بميزة، حيث أن نتائجه مماثلة للفحص النسيجي. بالمقارنة مع الفحص الخلوي، يختلف الفحص المجهري المهبلي في أنه يسمح بدراسة البنية المورفولوجية للخلايا الفردية أو مركباتها، بل بنية الأنسجة دون المساس بسلامة الخلايا. ومع ذلك، نظرًا للتعقيد النسبي لهذه التقنية، لا يُستخدم الفحص المجهري المهبلي على نطاق واسع في الممارسة اليومية.
الفحص الخلوي
عادةً، تحتوي المستحضرات الخلوية للمسحات المأخوذة من أجزاء مختلفة من عنق الرحم على خلايا غير متغيرة من الظهارة الحرشفية الطبقية، بالإضافة إلى خلايا منشورية تبطن قناة عنق الرحم. في العمليات الخلفية، تحتوي المسحات على كمية كبيرة من الخلايا الظهارية الأسطوانية. يتميز خلل التنسج الخفيف بغلبة خلايا الطبقة المتوسطة من الظهارة الحرشفية مع علامات خلل التنسج النووي على شكل تضخم نووي وانتهاك طفيف لنسبة النواة إلى السيتوبلازم؛ مع درجة معتدلة من خلل التنسج، تسود خلايا الطبقة المجاورة للقاعدة مع علامات عدم النمط النووي. يتميز خلل التنسج الشديد بظهور عدد متزايد من الخلايا القاعدية والجانبية في المسحات مع علامات واضحة لخلل التنسج، وانتهاك لنسبة النواة إلى السيتوبلازم، وزيادة في عدد الانقسامات.
لا تتجاوز دقة التشخيص الخلوي للتغيرات الخلقية 30%، بينما تبلغ دقة التشخيصات الخلفية 50%. لذلك، يُجرى تشخيص الحالات المرضية لعنق الرحم فقط وفقًا لنتائج الفحص النسيجي لعينات الخزعة.
 [ 27 ]، [ 28 ]، [ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]، [ 33 ]
[ 27 ]، [ 28 ]، [ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]، [ 33 ]
خزعة
الخزعة هي الطريقة الأكثر دقة لتشخيص أمراض عنق الرحم. يُنصح بها في جميع حالات التآكلات طويلة الأمد غير القابلة للشفاء. تُؤخذ عينة من أنسجة عنق الرحم للخزعة من منطقة خالية من اليود.
ما الذي يجب فحصه؟
من الاتصال؟
علاج او معاملة الآفات محتملة التسرطن في عنق الرحم
في علاج العمليات الخلفية لعنق الرحم، يتم التمييز بين طريقتين - طبية وغير طبية.
الطريقة الطبية
تعتمد هذه الطريقة على التأثير العام أو الموضعي للأدوية على الظهارة الغشائية المتغيرة مرضيًا لعنق الرحم والرحم. يُجرى العلاج الدوائي بتطبيق موضعي للأدوية (سولكوفاجين، فاجوتيل). الأدوية عبارة عن مزيج من الأحماض العضوية وغير العضوية التي لها تأثير تخثر انتقائي على الظهارة الأسطوانية. أثناء العلاج، تُطبق على البؤرة المرضية دون الإضرار بالأنسجة السليمة. العلاج غير مؤلم ولا يُسبب آثارًا جانبية. لا تحدث تغيرات ندبية في عنق الرحم بعد العلاج الدوائي؛ فالدواء المطبق بشكل صحيح يضمن تدمير البؤرة المرضية تمامًا بفضل عمق اختراقه الكافي.
 [ 38 ]، [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]، [ 43 ]، [ 44 ]
[ 38 ]، [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]، [ 43 ]، [ 44 ]
طريقة غير دوائية
يشمل العلاج غير الدوائي للعمليات الخلفية لعنق الرحم ما يلي:
- التعرض لليزر (شدة عالية ومنخفضة)؛
- التدمير بالتبريد؛
- التدخل الجراحي.
 [ 45 ]، [ 46 ]، [ 47 ]، [ 48 ]، [ 49 ]
[ 45 ]، [ 46 ]، [ 47 ]، [ 48 ]، [ 49 ]
العلاج بالليزر منخفض الكثافة (الأشعة تحت الحمراء أو إشعاع الهيليوم-النيون)
تعتمد آلية التأثير البيولوجي لإشعاع الليزر منخفض الكثافة على تفاعل المجال الكهربائي الناتج عن شعاع الليزر مع المجالات الكهرومغناطيسية لخلايا وأنسجة الجسم. يُحفّز إشعاع الليزر تحت الأحمر نشاط أهم الإنزيمات الحيوية الحيوية، وهي نازعة الهيدروجين، وأوكسيديز السيتوكروم، والكاتالاز، وغيرها من إنزيمات الأيض الخلوي. يُسرّع الليزر منخفض الكثافة عمليات تجديد الأنسجة الظهارية، ويُحفّز الدورة الدموية وتكوين الدم، كما أن له تأثيرًا مضادًا للالتهابات ومسكنًا للألم وقاتلًا للجراثيم. تتضمن طريقة العلاج بالليزر منخفض الكثافة تعريض المنطقة المصابة من عنق الرحم للإشعاع لمدة 3-5 دقائق (10-15 جلسة).
يُجرى العلاج بالليزر الطبي و/أو منخفض الكثافة لمدة لا تزيد عن 3 أسابيع؛ في حال عدم وجود تأثير إيجابي، تُوصف طرق العلاج التدميرية. التعرض لليزر عالي الكثافة. يُستخدم إشعاع ثاني أكسيد الكربون (CO2) لعلاج أمراض عنق الرحم. تعتمد آلية عمل ليزر ثاني أكسيد الكربون علىامتصاص قوي كافٍ للإشعاع المتماسك بواسطة الأنسجة البيولوجية، مما يؤدي إلى تسخين سريع وتدمير الأنسجة الحيوية في منطقة التعرض لشعاع الليزر. في المرحلة الأولى من إشعاع الليزر، يُلاحظ تحلل الأنسجة الحيوية مع تبخر السائل وتفحيم الأطوار الصلبة؛ ثم مع ارتفاع درجة الحرارة، يحترق الإطار المتفحم للنسيج الحيوي.
إن تبخير الطبقة الظهارية لعنق الرحم باستخدام ليزر ثاني أكسيد الكربون غير مؤلم، ولا يسبب تكوين جرب أو تضيق في قناة عنق الرحم، كما أن نخر الأنسجة ضئيل، وأوقات التعافي أقصر من الطرق الأخرى للتدمير المادي.
التدمير بالتبريد
يؤدي التعرض لدرجات الحرارة المنخفضة إلى مجموعة واسعة من التأثيرات البيولوجية - من الحفظ بالتبريد إلى تدمير الأنسجة بالتبريد.
يُجرى التخثير بالتبريد عن طريق التلامس، وتُستخدم الغازات السائلة كعامل تبريد - النيتروجين وأكسيده، والفريون، وثاني أكسيد الكربون - بالإضافة إلى عوامل فيزيائية تُعزز تأثير التبريد - الإشعاع الكهرومغناطيسي، والموجات فوق الصوتية، والتعرض للنظائر المشعة. تُحدد مدة تطبيق التبريد حسب طبيعة العملية المرضية وانتشارها، وتتراوح في المتوسط بين 3 و4 دقائق.
تشمل مزايا التدمير بالتبريد تكوين منطقة نخر محدودة مع ضرر طفيف للأنسجة المحيطة، وغياب تصلب النسيج الضام، وعدم وجود ألم في الإجراء؛ تشمل العيوب فترات طويلة من تجديد الظهارة الحرشفية، ونضح الأنسجة لفترات طويلة، والتجميد غير الكامل سواء في العمق أو على السطح، مما لا يضمن موت جميع الخلايا المتغيرة مرضيًا، وبالتالي يزيد من احتمالية انتكاس أمراض عنق الرحم، والتي يصل ترددها بعد العلاج بالتبريد إلى 42٪.
تخضع أمراض عنق الرحم الخلفية ما بعد الصدمة للعلاج الجراحي - التمزقات، والشتر الخارجي، والتشوهات الندبية، والناسور العنقي المهبلي. ولهذه الأغراض، تُستخدم أنواع مختلفة من جراحات التجميل الترميمية (بتر الإسفين والمخروط، وجراحة عنق الرحم التجميلية، وخياطة النواسير العنقية المهبلية).
في حالة وجود خلل خلقي أو فسيولوجي، يتم إجراء المراقبة الديناميكية فقط.

