خبير طبي في المقال
منشورات جديدة
تنخر العظم
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
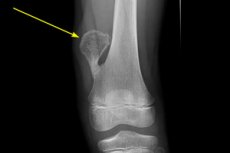
يُعرَّف تضخم العظام (من الكلمة اليونانية exo، والتي تعني "شيء خارجي أو ما وراء" واللاحقة osis، والتي تعني في الطب حالة مرضية أو عملية) بأنه نمو حميد لأنسجة العظام يمتد إلى الخارج أو فوق عظم موجود.
علم الأوبئة
من بين أورام العظام، تشكل الأورام العظمية حوالي 4-4.5% من الحالات.
أكثر أورام العظام الحميدة شيوعًا، أورام غضروف العظام أو الأورام العظمية الغضروفية، تحدث في 3% من السكان، وفي 75% من الحالات تكون عبارة عن كتل منفردة.
تحدث الأورام العظمية الغضروفية المتعددة في النتوءات العظمية المتعددة الوراثية، والتي لا يتجاوز معدل حدوثها حالة واحدة لكل 50000 شخص. [ 1 ]
وفقًا لدراسات مختلفة، يتراوح انتشار النتوءات الخارجية للخد من 0.09% إلى ما يقرب من 19%، و5% من النتوءات الخارجية للعظام والغضاريف تشمل عظام الحوض. [ 2 ]
الأسباب تنخر العظم
يُطلق على النتوء العظمي أيضًا اسم النتوء العظمي أو الورم العظمي العظمي. ولكن في حين أن النتوء العظمي الذي يصيب أي عظم هو نتوء عظمي غير ورمي لعظم صفائحي كثيف، حيث لا تحتوي طبقاته السمحاقية عادةً على عوارض داعمة أو فراغات نخاعية، فإن الورم العظمي هو ورم عظمي حميد يتركز بشكل رئيسي في الوجه والجمجمة (خاصةً في الجيوب الأنفية)، وقد يكون النسيج العظمي المُكوّن له صفائحيًا وإسفنجيًا - مع قنوات وعائية وشوائب من نخاع العظم والدهون.
تشمل الأسباب الشائعة للنتوء العظمي الصدمات، أو تهيج العظام المزمن، أو اضطراب نمو العظام (الذي يُعزى إلى تاريخ عائلي لتشوهات خلقية في تكوين العظام). يُعد النتوء العظمي مجهول السبب شائعًا، حيث لا يُعرف السبب الدقيق له.
على سبيل المثال، يُعتقد أن ظهور النتوءات العظمية في القناة السمعية الخارجية ينتج عن تهيج جدرانها العظمية بالماء البارد والرياح؛ وتتشكل النتوءات العظمية في الجزء الإنسي من القناة السمعية الخارجية - عند خطوط خياطة عظام الطبلة والصدغ والخشاء في القناة العظمية. [ 3 ]، [ 4 ]
يُطلق على نتوء عظم الفك اسم نتوء عظم الخدين وغالبًا ما يحدث في مرحلة المراهقة المبكرة بعد تلف اللثة والهياكل العظمية الأساسية (أيضًا بسبب سوء إطباق الأسنان). [ 5 ] بالمناسبة، فإن نتوء عظم اللثة مستحيل، لأن اللثة هي الغشاء المخاطي للنتوء السنخي للجزء العلوي والسنخي من الفك السفلي، وتتكون صفيحة العظم الخاصة بها من نسيج ضام رخو. أكثر نتوءات الفك شيوعًا هي النتوء الفكي السفلي - نتوءات عقيدية للطبقة القشرية الكثيفة من العظم على سطح الفك السفلي المجاور للسان (بالقرب من الضواحك والأضراس)، بالإضافة إلى النتوء على طول خط الوسط للحنك الصلب - النتوء الحنكي. [ 6 ]
يرتبط نتوء تحت الظفر ، والذي يؤثر عادة على إصبع القدم الكبير والسبابة والإصبع الأوسط، بالصدمة أو العدوى المزمنة في فراش الظفر.
عندما يتم تغطية النتوء العظمي بالغضروف، فإنه يكون نتوء عظمي وغضروفي يسمى ورم عظمي غضروفي، والذي يمكن أن يكون على العظام الطويلة في أسفل الساق - نتوء قصبة الساق (os tibia) ونتوء الشظية (os fibula)؛ على لوح الكتف (scapula) وعلى عظام الحوض، نتوء عظم الورك (os ischii).
أسباب تضخم العظام عند الأطفال
يمكن أن يكون تضخم العظام عند الطفل والأورام العظمية الغضروفية - الأورام الحميدة في الهيكل العظمي عند الأطفال - إما نموًا عظميًا منفردًا أو نموًا متعددًا (على عظام متعددة).
على سبيل المثال، يحدث تضخم العظام غالبًا في التئام الكسر مع انفصال جزئي أو كامل لشظية عظمية في موقع ارتباط وتر العضلات، وهو ما يفسره أطباء العظام بالضعف الخلقي في النتوءات العظمية التي ترتبط بها العضلات.
يُرى أيضًا سبب نمو العظام الحميدة في تكوين العظام التفاعلي - تفاعل السمحاق التضخمي، حيث يحدث تكوين عظم جديد استجابةً للضرر أو المحفزات الأخرى المحيطة بسمحاق العظم (السمحاق)، والذي يحتوي على طبقة داخلية مكونة للعظام (مكونة للعظام).
الورم العظمي الغضروفي، أي ظهور العظم والغضروف في المشاش (الجزء النهائي الموسع) لعظم الفخذ والظنبوب، وكذلك ظهور عظم الكاحل في داء تريفور الوراثي (خلل تنسج المشاش النصفي أو خلل تنسج المشاش الرسغي). [ 7 ]
ومن بين الأسباب المذكورة والأمراض الجهازية مثل: قصور الغدة جار الدرقية الوراثي (مقاومة وراثية محددة للأعضاء المستهدفة أو لهرمون الغدة جار الدرقية)، فرط تنسج القشرة المخية عند الأطفال (مرض كافي)؛ متلازمة جاردنر؛ خلل التنسج العظمي الوراثي ألبرايت؛ تصلب السمحاق العظمي الجهازي (متلازمة ماري بيمبرجر)؛ التهاب العضلات العظمي التدريجي (مرض مونهايمر)، إلخ.
النتوءات العظمية المتعددة (متلازمة النتوءات العظمية المتعددة، أو ترقق العظمة، أو الأورام العظمية الغضروفية المتعددة الوراثية) هي اضطراب وراثي جسمي سائد يُشخص عادةً لدى الأطفال الذين تتراوح أعمارهم بين 3 و5 سنوات. [ 8 ] المنطقة الأكثر تأثرًا هي الركبتان، ويوجد أيضًا نمو عظمي مفرط على العظام الطويلة في الأطراف العلوية: نتوء عظم العضد، ونتوء عظم الكعبرة، ونتوء عظم الزند. تشمل المواقع الأقل شيوعًا لوحي الكتف، واليدين، والأضلاع، والفقرات، والحوض. [ 9 ]
تتوقف النتوءات العظمية عند الأطفال والمراهقين عن النمو بعد نضوج الصفائح المشاشية (الصفيحة المشاشية).
عوامل الخطر
تشمل العوامل التي تزيد من خطر ظهور النتوءات العظمية ما يلي: الصدمة؛ التحميل البدني المستمر على أجزاء معينة من الهيكل العظمي؛ الوراثة والطفرات الجينية المتفرقة التي تؤدي إلى التشوهات الخلقية والأمراض الهيكلية الجهازية؛ فرط نشاط الغدة جار الدرقية الثانوي (الذي يتطور بسبب انخفاض مستويات فيتامين د)؛ التغيرات التنكسية الضمورية في المفاصل، والتهاب المفاصل وهشاشة العظام؛ تشوه القدم في مرض السكري؛ واضطرابات الموقف.
طريقة تطور المرض
وفي شرحهم لكيفية تطور فرط نمو أنسجة العظام، يشير الخبراء إلى أن النمو المفرط لأنسجة العظام يشير إلى فرط نمو أنسجة العظام، والذي له آليات مختلفة في التكوين.
ترتبط إحدى آليات تكوين النتوء العظمي، التي اقترحها رودولف فيرشو، بإزاحة الغضروف الزجاجي من الصفيحة المشاشية (صفيحة النمو الغضروفية)، مما يسبب نموًا عظميًا جانبيًا من العظم الميتافيزي - المجاور للصفيحة المشاشية للعظام الأنبوبية.
قد تكون آلية مسببة للأمراض أخرى قائمة على خلل في وظائف الخلايا الرئيسية في نسيج العظم، وهي الخلايا العظمية، التي لا تستطيع الانقسام المتساوي، ولكنها تشارك بنشاط في عملية أيض مصفوفة العظم لكونها خلايا ميكانيكية حسية. يمكن للقوى الميكانيكية المختلفة المؤثرة على العظم أن تحفز الخلايا العظمية، مما يؤدي إلى تغيرات في تدفق السائل بين الخلايا وتشوه المادة العظمية بين الخلايا (مصفوفة العظم)، التي تشكل غالبية كتلة العظام.
تنتج الخلايا العظمية بروتين سكليروستين (المشفر بواسطة جين SOST)، والذي يعمل على تثبيط تكوين العظام ونقل الإشارات داخل الخلايا بين الخلايا العظمية المكونة للعظام والخلايا الناقضة للعظام المسؤولة عن امتصاص العظام، وهو أمر بالغ الأهمية لعملية إعادة تشكيل العظام المستمرة.
بالإضافة إلى ذلك، يُعيق السكليروستين نشاط بروتين تكوين العظام BMP3 - أوستيوجينين، الذي ينتمي إلى عوامل النمو المحولة بيتا (TGF-beta)؛ إذ يُحفز التمايز العظمي ويُظهر نشاطًا في تكوين العظام. في حال اضطراب تخليق هذه البروتينات ونسبها الفسيولوجية، يضطرب أيضًا تنظيم تكوين العظام.
في متلازمة النتوءات الخارجية المتعددة، تحدث الإصابة المرضية نتيجة طفرات في جينات EXT1 وEXT2 المُشفِّرة لبروتينات جليكوزيل ترانسفيراز اللازمة لتخليق كبريتات الهيباران (جليكوبروتين موجود في المصفوفة خارج الخلية لجميع الأنسجة). وقد وُجِد أن الغياب التام أو تراكم الهيباران سلفات، بالإضافة إلى تقصير السلسلة في بنيته، يُعطِّل عمليات تمايز وتكاثر الخلايا الغضروفية في الصفيحة المشاشية، ونمو العظام السليم. [ 10 ]
الأعراض تنخر العظم
يمكن أن تحدث النتوءات العظمية في أي عظم وهي إما أن تكون بدون أعراض (ويتم اكتشافها بالصدفة أثناء الفحص الإشعاعي) أو - عندما يضغط النمو العظمي الزائد على الأعصاب الطرفية والأوعية الدموية - تسبب ألماً مزمناً بدرجات متفاوتة من الشدة.
تبعًا لشكلها وحجمها وموقعها، تؤدي النتوءات العظمية الخارجية إلى تقييد الحركة وضعف وظيفي. على سبيل المثال، يمكن ملاحظة فقدان السمع عند وجود نتوء عظمي خارجي في قناة الأذن. أما النتوء العظمي الخارجي الخدي، وهو عبارة عن سلسلة من العقد العظمية الملساء على طول الجزء السنخي الوجهي من الفك السفلي، فيسبب أعراضًا مثل صعوبة المضغ والبلع والنطق؛ وقد يحدث تقرح سطحي في الغشاء المخاطي المجاور.
يُعرَّف تضخم العظم الجبهي للجمجمة (os frontale) بأنه ورم عظمي في الجيب الجبهي ، والذي يمكن أن يتجلى في شكل ألم وضغط في الجيوب الأنفية الأمامية؛ مع الضغط على الجزء العيني من العظم الذي يشكل الجدار العلوي لمحجر العين، يحدث بروز في مقل العيون، وانخفاض في الرؤية، ومشاكل في حركة الجفن. [ 11 ]
عادة ما يتم ملاحظة نتوء العظم القذالي (os occipitale) في الثقبة القذالية بشكل عرضي في التصوير الشعاعي، على الرغم من أنه قد يصبح عرضيًا مع شكاوى من تورم مؤلم للعظم في الجزء الخلفي من الرقبة يسبب الألم (خاصة في وضع الاستلقاء).
النتوء العظمي في الكعب (os calcaneum) هو نتوء عظمي غضروفي في الجزء الخلفي من الكعب، ويُسمى أيضًا النتوء العظمي خلف الكعب. أعراضه الرئيسية هي ظهور نتوء في الكعب وألم في الكعب عند المشي والراحة. [ 12 ] انظر أيضًا: أسباب النتوء العظمي في الكعب
الألم والوخز في الجزء العلوي من القدم وأصابعها من الأعراض التي قد تنتج عن نتوء عظمي إسفيني في مشط القدم (osis metatarsus)، والذي يتشكل في الجزء العلوي من القدم فوق قوس القدم. قد يتجلى نتوء رأس مشط القدم بألم في المفصل المشطي السلامي عند المشي (ويزداد الألم عند نقل وزن الجسم إلى مقدمة القدم)، وشعور بتيبس هذا المفصل في الصباح؛ وقد يتطور ألم عصبي بين الأصابع، وقد يتشكل مسمار فوق النتوء العظمي.
يُطلق على نتوء عظم الكاحل، وهو أحد عظام مشط القدم التي تشكل الجزء السفلي من مفصل الكاحل، اسم نتوء عظم الكاحل، والذي يمكن أن يضغط على الأنسجة الرخوة المحيطة بالكاحل، مما يسبب تورمًا وألمًا في مقدمة مفصل الكاحل، بالإضافة إلى الألم عند ثني القدم ظهرًا.
غالبًا ما يتمركز النتوء العظمي الظنبوبي في الجزء القريب من الظنبوب؛ كما يتشكل النتوء العظمي الشظوي للظنبوب، خاصةً بالقرب من مفصل الركبة. في كلتا الحالتين، قد تُضغط النهايات العصبية القريبة، مما يُسبب الألم، واعتلالات عصبية ضاغطة مع خدر وتنميل؛ ويحدث خلل التوتر العضلي، واضطرابات حركية، وانحناء في عظام أسفل الساق.
الورم العظمي الغضروفي الفخذي، أو النتوء العظمي الغضروفي لعظم الفخذ (os femoris)، الذي يحدث في الجزء البعيد من عظم الفخذ ويمتد إلى منطقة الكردوس، يمكن أن يسبب ألمًا في الركبة على طول خط منتصف المفصل. كما ينتج ألم متفاوت الشدة عن انبعاج النتوء العظمي في عضلات الفخذ وتشوهها. عند تشكل نتوء عظمي في منطقة المدور الصغير، يحدث تضييق في الفراغ الوركي الفخذي وتورم في العضلة الرباعية الرؤوس الفخذية، ويُشعر بألم في مفصل الورك. [ 13 ]
عَرُق عظام مشط اليد (osis metacarpi) هو تشوه عظمي واضح المعالم، ذو قاعدة عريضة، بارز في الأنسجة الرخوة، ويمكن جسه بسهولة. من الأعراض الشائعة الألم، وانحناء الأصابع، والخدر، وقلة الحركة.
قد يتجلى تضخم العظم والغضروف المعزول في عظم الحرقفة (العظم الحرقفي) في الحوض في تورم الأنسجة الرخوة وعدم الراحة في منطقة أسفل الظهر.
يمكن أن يؤدي نتوء عظم العانة أو نتوء عظم الحاجب (os pubis)، وهو عبارة عن كتلة عظمية غير مؤلمة أو كتلة مؤلمة متزايدة في منطقة الفخذ، إلى ضغط مجرى البول مع مشاكل في التبول (وفي الرجال، عدم الراحة أثناء الجماع).
في الغالبية العظمى من المرضى، تظهر الأعراض السريرية لتضخم العظام المتعدد الوراثي (والذي غالبًا ما يكون موضعيًا في المناطق المحيطة بالمشاش في العظام الطويلة) بحلول الوقت الذي يصلون فيه إلى سن المراهقة وتشمل: الألم المستمر أو الخدر بسبب ضغط الأعصاب؛ ضعف الدورة الدموية؛ أطوال الأطراف المختلفة؛ تلف الأوتار والعضلات؛ تشوهات زاوية الأطراف العلوية والسفلية؛ ونطاق محدود من الحركة في المفاصل التي تعبر عن العظام المصابة. [ 14 ]
المضاعفات والنتائج
تشمل مضاعفات تضخم القناة السمعية الخارجية الانسداد المسبب لالتهاب الأذن الخارجية المتكرر مع الألم أو الطنين، فضلاً عن فقدان السمع التوصيلي.
يمكن أن يؤدي ظهور نتوء عظم الفك إلى زيادة نزيف اللثة عند تنظيف الأسنان ويشكل تهديدًا لصحة اللثة بسبب صعوبة نظافة الفم.
بالإضافة إلى التهاب العضلات التفاعلي، فإن تكوين الجراب العرضي مع تطور التهاب الجراب، وهو نتيجة سلبية لورم العظم الغضروفي، وظهور عظم وغضروف في قصبة الساق القريبة التي تبرز في حفرة العضلة الخلفية للفخذ، هو تخثر الشريان الخلفي للفخذ ونقص التروية الحاد في الطرف السفلي.
إذا كان هناك نتوء عظمي في رأس مشط القدم أو عظم الكاحل، يتطور متلازمة الاصطدام الأمامي لمفصل الكاحل.
تشمل عواقب متلازمة النتوءات العظمية المتعددة تأخر النمو الخفيف، وعدم تناسق الأطراف، وانحناء وقصر إحدى أو كلتا عظام الساعد، وتشوه مفصل الرسغ (تشوه مادلونغ)، وتشوه مفصل الركبة أو الكاحل.
يجب أن يؤخذ في الاعتبار أن زيادة حجم النتوء العظمي الناتج عن نضج الهيكل العظمي قد تؤدي إلى تحوله إلى ورم خبيث. يُعد تحول الورم العظمي الغضروفي الموجود إلى ورم عظمي غضروفي ثانوي حول الأطراف الاصطناعية أخطر مضاعفات النتوء العظمي المتعدد، حيث يصيب حوالي 4% من المرضى.
التشخيص تنخر العظم
يتم تشخيص النتوءات العظمية بناء على فحص المريض وفحص العظام والذي يستخدم في:
- الأشعة السينية للعظام؛
- تصوير العظام؛
- الموجات فوق الصوتية للعظام ؛
- التصوير بالرنين المغناطيسي (MRI) للهياكل العظمية (بما في ذلك المفاصل).
تختلف طرق تصوير نمو العظام حسب موقعها، على سبيل المثال، يتم استخدام الأشعة البانورامية لمنطقة الوجه والفكين في طب الأسنان، ويتم استخدام منظار الأذن في طب الأنف والأذن والحنجرة.
تشخيص متباين
يتضمن التشخيص التفريقي: كيس عظمي بسيط أو تمددي، ورم حبيبي عظمي حمضي، التهاب العظم المزمن، التهاب العظم والنقي ، خلل التنسج العظمي المشوه، ورم العظم الحميد من مواقع مختلفة، ورم غضروفي سمحاقي، خلل التنسج الليفي العظمي التدريجي، ساركوما العظم، وورم الخلايا العظمية.
يجب أيضًا التمييز بين النتوءات العظمية - وهي نموات عظمية ثانوية ناتجة عن هشاشة العظام على حواف المفاصل.
من الاتصال؟
علاج او معاملة تنخر العظم
تُحدد أسباب وأعراض النتوءات العظمية أساليب علاجها. في حالة عدم ظهور أعراض على العظام أو الغضاريف، لا يُجرى أي علاج.
يشمل العلاج المحافظ لتشوه هاجلوند (انبثاق عظم الكعب): ارتداء أحذية بكعب منخفض، وأحذية مفتوحة الظهر، واستخدام نعال تقويمية للأحذية، والعلاج الطبيعي (بما في ذلك التدليك والعلاج بالموجات فوق الصوتية)، وتناول مضادات الالتهاب غير الستيرويدية (NSAIDs) ومسكنات الألم الأخرى. كما يمكن للعلاجات الخارجية تخفيف الألم، مثل مراهم ديكلوفيناك أو نيميسوليد المسكنة لآلام المفاصل.
أحيانًا يُزال هذا النمو العظمي. لمزيد من المعلومات، انظر: - علاجات وأساليب علاج نتوءات الكعب.
بالنسبة لنمو العظم القذالي، قد تكون الوسائد الناعمة والتخدير فعالين؛ ومع ذلك، في المرضى الذين لا تستجيب أعراضهم للأدوية والعلاج الطبيعي، يؤدي الاستئصال الجراحي للنمو العظمي إلى تحسن الحالة.
في حالة تضيق القناة السمعية الخارجية بسبب النتوءات العظمية المتكونة فيها، يوصى بإزالتها - قطع العظم.
يجب أن يكون مفهوما أن العلاج الدوائي، بما في ذلك حقن الكورتيكوستيرويد، لا يمكنه "إذابة" النتوء العظمي أو "فصله" عن العظم.
يشمل علاج النتوءات العظمية المتعددة الوراثية الاستئصال الجراحي للتشوهات العظمية التي تسبب الألم وعدم الراحة وتقييد الحركة. كما يُجرى لاستعادة حركة المفاصل، وتحسين الدورة الدموية، أو لأغراض تجميلية.
في حالة وجود آفات في عظام الظنبوب البعيدة، والشظية، والكعبرة، يجب إجراء استئصال جراحي للورم العظمي الغضروفي لمنع تشوه المفاصل المقابلة. ولتصحيح انزياح عظام الأطراف السفلية والمعصمين، يمكن إجراء تدخل جراحي مثل تثبيت نصفي للعظم.
الوقاية
في كثير من الحالات، لا يمكن منع ظهور نتوءات عظمية، لذا فإن التوصيات العامة للوقاية من هذا المرض تشمل حماية قنوات الأذن من الماء البارد (عند ممارسة الرياضات المائية)، وارتداء أحذية مريحة، وتصحيح العضة غير السليمة، وتطوير الوضعية الصحيحة، والحفاظ على الوزن الصحي واللياقة البدنية.
توقعات
يعتمد التشخيص أيضًا على سبب ظهور النتوءات العظمية والغضروفية. على سبيل المثال، حتى بعد الاستئصال الجراحي للنتوء، يُلاحظ تكرار موضعي للورم العظمي الغضروفي في حوالي 12% من الحالات، مما يتطلب إجراء عمليات جراحية متكررة للقضاء على الأعراض المرتبطة بالنتوءات العظمية.

