خبير طبي في المقال
منشورات جديدة
لماذا أصبحت الشامات منتفخة وماذا تفعل؟
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
ظهور الشامات على الجسم عملية فسيولوجية طبيعية لها أسبابها الخاصة. فالوحمات الصغيرة المسطحة على جسم الطفل تُثير دهشة الوالدين. حتى أن الشامة الجميلة على الخد أو الكتف أو الأرداف تُعتبر نوعًا من السحر أو "التميز" في صورة الشخص. مهما كان سبب ظهور الشامات، فإنها ستظل دائمًا موضع اهتمام وثيق، لأن المعلومات الواردة من كل مكان حول احتمالية تحول الشامات إلى ورم ميلانيني تظل ذات صلة في كل الأحوال. وينشأ القلق بشكل خاص عندما نلاحظ أن الشامات أصبحت محدبة أو تغير لونها أو شكلها.
الأسباب شامة محدبة
إن تغير شكل الشامة لا يعني بالضرورة تطور سرطان الجلد مكانها. لنفترض أن معظم الشامات تكون مسطحة في البداية، باستثناء الأورام الوعائية والشامات الصغيرة المحدبة التي ظهرت في مرحلة الطفولة. الشامات بحد ذاتها ليست أورامًا خبيثة على الجلد، بل تميل إلى النمو مع نمو الشخص، حيث يكبر قطرها وترتفع قليلاً عن سطح الجلد.
مع ذلك، هذا لا يعني عدم أهمية هذه العملية. إذا أصبحت الشامة المسطحة محدبة، دون أن تصاب بأذى أو تتعرض لأشعة فوق بنفسجية مفرطة (لم تتعرض لأشعة الشمس أو تستخدم حمامًا شمسيًا)، فإن احتمال تدهورها ضئيل جدًا. من المرجح أن يكون نموها التدريجي وارتفاعها الطفيف عن سطح الجلد عملية طبيعية آمنة.
يختلف الأمر إذا تعرضت الشامة لصدمة ميكانيكية أو أشعة فوق بنفسجية، ثم لوحظ نموها النشط. هذا يدعو للقلق، ويدعو لزيارة طبيب الجلدية مرة أخرى، وربما طبيب أورام جلدية.
طريقة تطور المرض
الحقيقة هي أن الشامات هي نقاط ضعف الجسم، وهي ما يُسمى "بنقطة الضعف". وينطبق هذا بشكل خاص على الشامات الحدودية، وهي بقع داكنة تبدو غير ضارة، وعادةً ما تكون مسطحة. يؤدي تأثير العوامل السلبية على هذه المناطق، مثل أشعة الشمس أو الإصابات (الضربات والجروح والحروق والاحتكاك الشديد والعضات، إلخ)، إلى تغير في الخلايا الصبغية وتحولها إلى خلايا سرطانية، والتي، بسبب ضعف الاتصال فيما بينها، تميل إلى الانتشار بسرعة في جميع أنحاء الجسم على شكل نقائل.
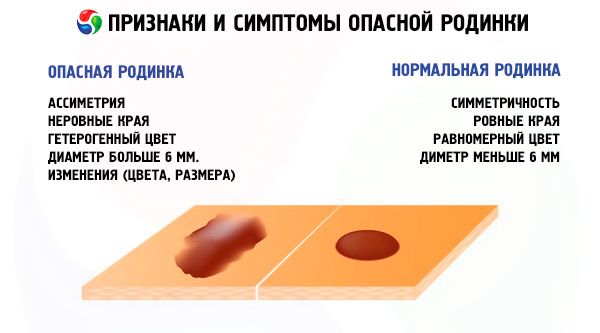
قد يكون تحدب الشامة المسطحة وتغير حجمها وشكلها أحد أعراض تحولها إلى ورم خبيث. ولكن لا يمكن الحديث عن احتمالية عالية لهذه العملية إلا في حال وجود علامات أخرى للتحلل، مثل:
- تغير لون الشامة: ظهور بقع داكنة مع علامات موت الأنسجة، وعدم انتظام اللون، واحمرار في مكان الشامة.
- تغير في الشكل: عدم تناسق ملحوظ في الشامة، حواف غير متساوية، نمو نشط.
- أحاسيس غير عادية: حكة، وخز، وحرقان أو ألم في موقع الشامة.
بشكل عام، لا يستطيع الإجابة على سؤال سبب تحدب الشامة إلا المختص، وذلك بناءً على استطلاع رأي المرضى ودراسات معينة حول سلامة الشامة. إذا كنت قلقًا بشأن الشامة، فمن الأفضل زيارة طبيب أمراض جلدية مرة أخرى والتأكد من أنها سليمة، بدلًا من البدء في العملية وجني ثمار قصر نظرك المزعجة.
المضاعفات والنتائج
قد تكون العواقب وخيمة للغاية إذا لم يُمنع تطور الورم الميلانيني في الوقت المناسب. تُعالج المراحل الأولى من هذا المرض الخبيث بسهولة. مع اتباع نهج صحيح وفي الوقت المناسب لعلاج (إزالة) الشامة، يحدث الشفاء بسرعة كبيرة ودون مضاعفات. إذا ترسخت (انتشر) الورم السرطاني في أعضاء أخرى، فإن التشخيص يكون غير مُرضٍ. أحيانًا قد يُكلف هذا الإهمال الشخص ليس فقط صحته، بل حياته أيضًا.
التشخيص شامة محدبة
أي شامة، بما فيها المحدبة، تحظى باهتمام خاص من قبل الطبيب لاحتمالية تحولها من ورم حميد إلى ورم سرطاني. تجدر الإشارة إلى أنه مهما كان سبب ظهور الشامة، ومهما كانت مكوناتها (خلايا صبغية أو شبكة وعائية)، فإن أي تغيرات تطرأ عليها تشير إلى بدء عملية معينة في طبقات معينة من الجلد. أما ما إذا كان نمو الشامة أو ارتفاعها عن الجلد مرتبطًا بتطور السرطان، فلا يمكن تحديده إلا من قبل الطبيب باستخدام أساليب التشخيص التفريقي.
لا يُمكن تحديد خطورة الشامة إلا بالعين المجردة، ولكن نتائج الفحوصات الطبية وحدها هي التي تُحدد مدى دقة هذا التشخيص. مع ذلك، يُمكن استخلاص بعض المعلومات من قصة المريض، مما يُمكّن الطبيب من فهم ضرورة إجراء مثل هذه الفحوصات.
عند استشارة طبيب الأمراض الجلدية، من المهم الإشارة إلى أن الشامات أصبحت محدبة، على الرغم من أنها كانت في البداية متلامسة مع الجلد. يجب عليك تحديد وقت ظهور البقعة الصبغية، وما إذا كانت قد تعرضت لعوامل صادمة، وما هي الأحاسيس التي تشعر بها المرتبطة بنمو الشامة. قد يسأل الطبيب أسئلة عن عائلتك والأجيال السابقة، لمعرفة الاستعداد الوراثي للإصابة بالأمراض السرطانية، وخاصةً الورم الميلانيني، كما يستفسر عن صحتك.
يتم التشخيص الآلي للشامة المحدبة باستخدام مجهر خاص بتكبير 10 أضعاف، يُسمى "منظار الجلد". يتيح هذا الجهاز الحصول على صورة واضحة ومفصلة للشامة، يراها الطبيب على شاشة المراقبة، بالإضافة إلى إنشاء وحفظ مخطط للشامات على جسم الإنسان في ذاكرة الكمبيوتر لإجراء دراسات تشخيصية مستقبلية.
يتم توفير صورة أكثر اكتمالاً من خلال أحد خيارات تنظير الجلد - التشخيص الضوئي الحاسوبي، والذي يسمح بإضاءة الشامة بعمق.
في حالة الاشتباه في الإصابة بسرطان الجلد، يتم في بعض الأحيان وصف دراسة النظائر المشعة، حيث يتم إعطاء الشخص مستحضرًا خاصًا يحتوي على الفوسفور المشع لشربه على معدة فارغة، ثم يتم قياس كمية النظير في الشامة وفي منطقة الجلد المتماثلة مع بقعة الصبغة.
تعتمد الطريقة الحرارية لتشخيص الشامات على اختلاف قراءات درجة الحرارة بين منطقة جلدية سليمة وأخرى مصابة بالورم الميلانيني. وقد يصل هذا الاختلاف إلى أربع درجات.
لا يشمل تشخيص الشامة المحدبة الفحوصات المعتادة لدينا. قد تكون هذه الفحوصات ضرورية فقط في حالة الاستئصال الجراحي للورم. مع ذلك، يُعطى الدور الأهم في تشخيص الشامات لنوع من البحوث المختبرية، مثل الدراسة النسيجية لخلايا الشامة. الخزعة هي أيضًا نوع من التحليل، ولكن يتم أخذ قطعة من نسيج الشامة التي تثير الشك لدراستها.
في أغلب الأحيان، تُجرى خزعة بعد إزالة الشامة المشتبه بها. سيساعد فحص المادة المُستخرَجة من العملية على فهم مدى خطورة الورم، وما إذا كانت هناك أي نقائل متبقية.
أحد أشكال الفحص النسيجي دون إزالة الشامة هو خزعة الوخز، حيث يتم أخذ عدة خلايا من الشامة لمزيد من الفحص باستخدام إبرة خاصة تحت التخدير الموضعي.
أي فحص نسيجي يُعطي تشخيصًا دقيقًا بنسبة 100% تقريبًا. إذا استمرت الشكوك أو تعذر إجراء خزعة، وكانت جميع النتائج تُشير إلى وجود خطر كبير للإصابة بالورم الميلانيني، فقد يُحال المريض إلى فحص بالموجات فوق الصوتية أو بالأشعة السينية أو حتى بالرنين المغناطيسي.
ما الذي يجب فحصه؟
من الاتصال؟
علاج او معاملة شامة محدبة
إن العلاج الأكثر فعالية للشامات هو إزالتها. إذا أصبحت الشامات محدبة، ولم تؤكد الدراسات خباثةها، فقد يكون السبب الوحيد لإزالتها هو موقعها غير المناسب، مما قد يؤدي إلى صدمة، أو استعداد وراثي لأمراض الأورام. لا تُجرى إزالة الشامات "احتياطًا" في المؤسسات الطبية، لأن الإزالة غير الصحيحة لشامة سليمة بحد ذاتها قد تُسبب سرطان الجلد في موقع الشامة.
يمكن إزالة الشامة المحدبة باستخدام طرق مختلفة:
- عملية جراحية
- إزالة الشامات بالليزر
- تعريض الشامة لدرجات حرارة منخفضة - التجميد بالنيتروجين السائل، أو التدمير بالتبريد
- تعرض البقع الصبغية للتيار الكهربائي (التخثر الكهربائي)
- إزالة الشامات باستخدام الموجات ذات التردد العالي (إزالة الموجات الراديوية).
جميع الطرق، باستثناء التدخل الجراحي، غير مؤلمة ولا تترك آثارًا ظاهرة. عادةً ما يكون الشفاء سريعًا ودون مضاعفات.
قد لا تُحقق إزالة الشامة المحدبة في المراحل الأخيرة من سرطان الجلد (الميلانوما) النتيجة المرجوة، وسيستمر الورم في النمو. في هذه الحالات، تُساعد الأدوية المضادة للأورام. تُحدث هذه الأدوية تأثيرًا مؤقتًا، مثل "إيبيليموماب" أو "نيفولوماب"، حيث يُمكنها إيقاف نمو الورم لمدة تصل إلى عام. كما يُمكنها مساعدة المرضى في المرحلة الأخيرة من سرطان الجلد، وتقليل حجم الورم.
لكن دواء "ريفونت" وجد تطبيقه في علاج الأورام سريعة النمو. فهو يعزز إنتاج الجسم للأجسام المضادة اللازمة، ويؤثر في الوقت نفسه على الورم، مسببًا إضعاف الخلايا السرطانية ونخر (موت) مركز الورم. ويُظهر الدواء نتائج جيدة جدًا كجزء من العلاج المعقد، بما في ذلك العلاج الكيميائي.
العلاج الشعبي للشامة المحدبة
إذا كنت لا تثق بالأطباء أو تخشى جراحة إزالة الشامات، ولهذا السبب فقط لجأت إلى العلاجات الشعبية لعلاجها (إزالتها)، فعليك أن تدرك أنك تُعرّض نفسك لخطر كبير. قبل إزالة الشامة، على أي حال، من الضروري تشخيصها لاستبعاد وجود ورم ميلانيني أو أي ورم خبيث آخر.
إن إزالة الورم الخبيث في المنزل محفوف بالمضاعفات. أولاً، قد لا تتم إزالة الورم الميلانيني تمامًا، وستنمو الخلايا المتبقية، المعرضة لعامل مؤلم، بشكل أسرع. وبالتالي، لن تفشل في علاج السرطان فحسب، بل ستؤدي إلى تفاقمه بشكل أسرع، مما قد يؤدي إلى الوفاة أو إلى علاج أطول وأقل فعالية في المستشفى.
ثانيًا، أثناء العملية، يُمكنك أيضًا إخفاء عدوى قد تُسبب التهابًا أو انتكاسة للمرض. وينطبق هذا الأخير أيضًا على الشامات السليمة، التي لم يُلاحظ تعقيم كافٍ عند إزالتها.
إذا لاحظت أن بعض الشامات المسطحة أصبحت محدبة بمرور الوقت، وهذا يسبب لك الإزعاج، ولكن بعد مراجعة عواقب العلاج المنزلي، تظل ثابتًا في قرارك، فإننا ننصحك بالاهتمام بالوصفات الأكثر أمانًا في الطب التقليدي.
تشمل العلاجات الشعبية لعلاج الشامة المحدبة وصفاتٍ تعتمد على العسل، والبصل، والبطاطس، وزيت بذور الكتان أو الخروع، وعصير القرنبيط، والليمون، والتفاح الحامض. حتى لو لم تُحقق النتيجة المرجوة، فإنها لا تُسبب ضررًا جسيمًا. معظم هذه العلاجات تُبيض البشرة.
يجب توخي الحذر عند استخدام الوصفات التي تحتوي على الثوم والخل واليود والبقلة ونبات الصقلاب، لما لها من تأثير أقوى. مع ذلك، فإن هذه المنتجات لا تقتصر على تغيير لون الشامة فحسب، بل تزيلها أيضًا دون ترك أي أثر.
نقطة مهمة: بغض النظر عن طريقة العلاج التي تختارها، يجب أن تتم إزالة الشامة بعد التشخيص الطبي وتحت إشراف طبيب متخصص، والذي، إذا لزم الأمر، سيكون قادرًا على تصحيح عواقب العلاج الشعبي غير الناجح للشامة المحدبة على الفور.
مزيد من المعلومات عن العلاج
الوقاية
بناءً على ما سبق، من المنطقي الاستنتاج أن الوقاية من تغيرات الشامات أحيانًا تكون أسهل من معالجة عواقبها. ويقل احتمال تحول الشامة إلى ورم ميلانيني بشكل كبير إذا لم تتعرض لأشعة الشمس والأشعة فوق البنفسجية لفترات طويلة، وإذا اتُخذت إجراءات للحد من احتمالية الإصابة.
في بعض الأحيان، وخاصةً في حالة الشامات المحدبة، قد يلزم حتى إزالتها وقائيًا. ولكن هذا أفضل من خدش الشامة أو تمزيقها أو إتلافها بالملابس عن طريق الخطأ، مما قد يُسبب عملية مرضية. قد تكون إزالة الشامة ضرورية أيضًا إذا كانت تقع في أماكن يصعب حمايتها من الشمس بالملابس، وكان هناك استعداد وراثي للإصابة بسرطان الجلد.
 [ 15 ]
[ 15 ]
توقعات
إن تشخيص إزالة الشامات في مثل هذه الحالات مُبشّر، ولا تحدث المضاعفات إلا في حال التشخيص الخاطئ أو العلاج غير المُناسب. إذا أصبحت الشامات مُحدّبة وخضعت لتغيرات أخرى، رغم جميع التدابير المُتّخذة، فإنّ زيارة الطبيب في الوقت المناسب ستُساعدك بالتأكيد على إنقاذ حياتك وصحتك، وهما أساس سعادة الإنسان.

