خبير طبي في المقال
منشورات جديدة
اختبار المانتو
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
دواعي إجراء اختبار مانتو
في حالة تشخيص حالات السل الجماعية، يُجرى اختبار مانتو مع جرعتين من TE لجميع الأطفال والمراهقين المُلقحين بلقاح BCG، بغض النظر عن النتيجة السابقة، مرة واحدة سنويًا. يُجرى أول اختبار مانتو للطفل في عمر ١٢ شهرًا. أما الأطفال غير المُلقحين بلقاح BCG، فيُجرى اختبار مانتو من عمر ٦ أشهر مرة كل ستة أشهر حتى يحصل الطفل على لقاح BCG، ثم يُجرى وفقًا للطريقة المُتعارف عليها مرة واحدة سنويًا.
يمكن استخدام اختبار مانتو أيضًا لتشخيص السل الفردي. يُجرى في عيادات الأطفال، ومستشفيات الأمراض الجسدية والمعدية، للتشخيص التفريقي لمرض السل وغيره من الأمراض، وفي حال وجود أمراض مزمنة ذات مسار متموج خافت، وفي حال عدم فعالية طرق العلاج التقليدية، ووجود عوامل خطر إضافية للإصابة بالعدوى أو السل (مثل الاتصال بمريض مصاب بالسل، أو عدم تلقي التطعيم ضده، أو عوامل الخطر الاجتماعية، إلخ).
بالإضافة إلى ذلك، هناك مجموعات من الأطفال والمراهقين الذين يخضعون لاختبار مانتو مرتين في السنة في شبكة الرعاية الصحية العامة:
- المرضى الذين يعانون من مرض السكري، وقرحة المعدة والاثني عشر ، وأمراض الدم، والأمراض الجهازية. المرضى المصابين بفيروس نقص المناعة البشرية الذين يتلقون العلاج الهرموني طويل الأمد (أكثر من شهر واحد)؛
- مع أمراض مزمنة غير محددة (الالتهاب الرئوي، التهاب الشعب الهوائية، التهاب اللوزتين)، درجة حرارة تحت الحمى ذات سبب غير معروف ؛
- - عدم تطعيم الطفل ضد مرض السل، بغض النظر عن عمر الطفل؛
- الأطفال والمراهقون من الفئات الاجتماعية المعرضة للخطر والذين يتواجدون في مؤسسات (ملاجئ، مراكز، مراكز استقبال) والذين لا يملكون وثائق طبية (عند القبول في المؤسسة، ثم مرتين في السنة لمدة سنتين).
عند إجراء تشخيص فردي للسل، يُحدد حد الحساسية للسل - وهو أقل تركيز للسل يستجيب له الجسم برد فعل إيجابي. لتحديد حد الحساسية للسل، يُستخدم اختبار مانتو داخل الأدمة مع تخفيفات مختلفة من السل الجاف والمنقى.
بالنسبة للأطفال الذين يشتبه في إصابتهم بتلف محدد في العين، لتجنب حدوث رد فعل بؤري، فمن المستحسن البدء في تشخيص السل باختبارات الجلد أو داخل الجلد بتركيز 0.01 و0.1 TE.
اختبارات التوبركولين الجلدية (الضمادات، المرهم) لها حاليًا أهمية تاريخية أكبر، وهي نادرة الاستخدام، وأكثر شيوعًا لتشخيص السل الجلدي، أو في الحالات التي يتعذر فيها، لسبب ما، استخدام اختبارات التوبركولين الجلدية والجلدية الأكثر شيوعًا. كما أن اختبار بيركيه نادر الاستخدام.
يتم إجراء اختبار الجلد المتدرج (GST) لـ Grinchar و Karpilovsky عندما يكون التشخيص التفريقي ضروريًا، لتوضيح طبيعة حساسية السل، وتقييم العلاج الذي يتم إعطاؤه.
يُشار إلى إجراء اختبار مع إعطاء التوبركولين تحت الجلد عندما يكون من الضروري تحديد نشاط مرض السل في الأعضاء التنفسية، وكذلك للتشخيص السببي وتحديد نشاط مرض السل في المواقع خارج الرئة.
إجراء اختبار مانتو
تُمسح أمبولة التوبركولين بعناية بشاش مُبلل بكحول إيثيلي بتركيز 70%، ثم يُثقب عنق الأمبولة بسكين خاص بفتح الأمبولات ويُقطع. يُجمع التوبركولين من الأمبولة باستخدام محقنة وإبرة، ويُستخدمان بعد ذلك لإجراء اختبار مانتو. يُسحب 0.2 مل من الدواء إلى المحقنة (أي جرعتين)، ثم يُفرغ المحلول حتى علامة 0.1 مل في قطعة قطن معقمة. يُمنع تفريغ المحلول في غطاء الإبرة الواقي أو في الهواء، فقد يُسبب ذلك رد فعل تحسسي لدى الطاقم الطبي. بعد الفتح، تكون أمبولة التوبركولين صالحة للاستخدام لمدة لا تزيد عن ساعتين في حال تخزينها في ظروف معقمة.
يُجرى الاختبار داخل الأدمة فقط في غرفة العمليات. يجلس المريض. تُعالَج منطقة الجلد على السطح الداخلي للثلث الأوسط من الساعد بمحلول كحول إيثيلي 70%، يُجفف بقطعة قطن معقمة، ويُحقن التوبركولين داخل الأدمة فقط، حيث تُوجَّه الإبرة مع شقها لأعلى إلى الطبقات العليا من الجلد المشدود بموازاة سطحه. بعد إدخال ثقب الإبرة في الجلد، يُحقن 0.1 مل من محلول التوبركولين من المحقنة (جرعة واحدة). لا يُعالَج موضع الحقن بالكحول مرة أخرى، نظرًا لانخفاض خطر الإصابة بعدوى موضع الحقن (يحتوي PPD-L على الكينيزول). باستخدام التقنية الصحيحة، تتكون حطاطة على شكل "قشر ليمون" بقطر لا يقل عن 7-9 مم، ذات لون أبيض، في الجلد، وسرعان ما تختفي.
يُجرى اختبار مانتو بواسطة ممرضة مُدربة خصيصًا وفقًا لتوجيهات الطبيب. ويُقيّم الطبيب أو الممرضة المُدربة الاستجابة بعد 72 ساعة. تُسجّل النتائج في نماذج السجلات التالية: رقم 063/u (بطاقة التطعيم)، رقم 026/u (السجل الطبي للطفل)، رقم 112/u (سجل نمو الطفل). تُدوّن الشركة المُصنّعة، ورقم الدفعة، وتاريخ انتهاء صلاحية التوبركولين، وتاريخ الاختبار، وطريقة إعطاء الدواء في الساعد الأيمن أو الأيسر، ونتيجة الاختبار (حجم الارتشاح أو الحطاطة بالملليمتر، وفي حال عدم وجود ارتشاح - حجم احتقان الدم).
إذا تم التنظيم بشكل صحيح، فيجب تغطية 90-95٪ من الأطفال والمراهقين في الإقليم الإداري بتشخيصات السل سنويًا. في المجموعات المنظمة، يتم إجراء تشخيصات السل الجماعية في المؤسسات إما من قبل طاقم طبي مدرب خصيصًا أو بطريقة الفريق، وهو الأفضل. مع طريقة الفريق، تشكل عيادات الأطفال فرقًا - ممرضتان وطبيب. بالنسبة للأطفال غير المنظمين، يتم إجراء اختبار مانتو في ظروف عيادة الأطفال. في المناطق الريفية، يتم إجراء تشخيصات السل من قبل مستشفيات المناطق الريفية ومحطات فيلدشر القابلة. يتم إجراء التوجيه المنهجي لتشخيصات السل من قبل طبيب أطفال من مستوصف مكافحة السل (المكتب). في حالة عدم وجود مستوصف مكافحة السل (المكتب)، يتم تنفيذ العمل من قبل رئيس قسم العيادات الخارجية للأطفال (طبيب أطفال المنطقة) جنبًا إلى جنب مع طبيب أمراض الدم بالمنطقة.
استجابة لإدخال التوبركولين، يتطور رد فعل موضعي، عام و/أو بؤري في جسم الشخص الذي تم تحسسه مسبقًا.
- يحدث تفاعل موضعي في موقع إعطاء التوبركولين، وقد يظهر على شكل احتقان، حطاطات، ارتشاحات، حويصلات، فقاعات، التهاب الأوعية اللمفاوية، ونخر. للتفاعل الموضعي أهمية تشخيصية في حالة إعطاء التوبركولين جلديًا وداخليًا.
- يتميز رد الفعل العام بتغيرات عامة في جسم الإنسان، وقد يتجلى في تدهور الصحة، وارتفاع درجة حرارة الجسم، والصداع، وآلام المفاصل ، وتغيرات في فحوصات الدم (قلة الكريات البيضاء، وخلل بروتين الدم، وتسارع طفيف في معدل ترسيب كرات الدم الحمراء، وما إلى ذلك). ويحدث رد الفعل العام غالبًا عند إعطاء التوبركولين تحت الجلد.
- يتطور رد فعل بؤري لدى المرضى في بؤرة آفة محددة - في بؤر السل في مواقع مختلفة. في السل الرئوي، قد يظهر رد الفعل البؤري على شكل نفث دم ، وزيادة في السعال وأعراض الزكام، وزيادة في كمية البلغم، وألم في الصدر. أما في السل خارج الرئوي ، فقد تظهر زيادة في التغيرات الالتهابية في منطقة آفة السل. إلى جانب المظاهر السريرية، قد يُظهر فحص الأشعة السينية زيادة في الالتهاب حول البؤرة حول بؤر السل. يكون رد الفعل البؤري أكثر وضوحًا عند إعطاء التوبركولين تحت الجلد.
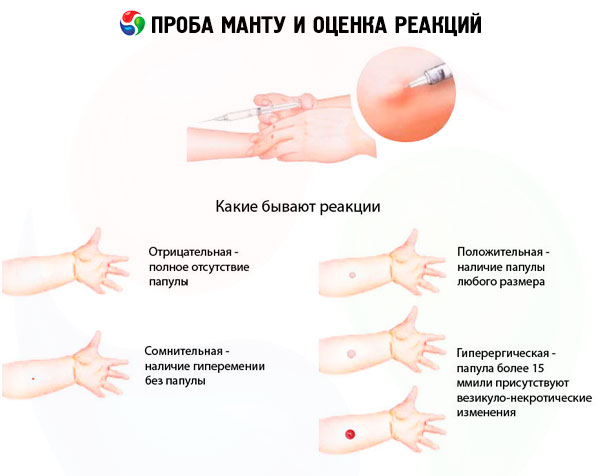
تُقيّم نتيجة اختبار مانتو بعد 72 ساعة. يُقاس قطر الحطاطة أو الاحتقان بالملليمتر باستخدام مسطرة شفافة. تُوضع المسطرة عموديًا على محور الساعد. لتفسير النتائج بدقة، لا يقتصر الأمر على التقييم البصري للتفاعل فحسب، بل يشمل أيضًا جس موضع حقن التوبركولين، حيث يُمكن تقييم التفاعل بأنه سلبي في حال كانت الحطاطة ضعيفة التشكل، مرتفعة قليلاً عن مستوى الجلد، وفي حال عدم وجود احتقان. في حال تجاوز الاحتقان الحطاطة، يُمكن الضغط برفق بالإبهام على منطقة التفاعل لإزالة الاحتقان لفترة وجيزة وقياس الحطاطة فقط.
 [ 3 ]
[ 3 ]
اختبار بيركيت
الاختبار عبارة عن تطبيق جلدي لمحلول التوبركولين الجاف والمنقى، مخففًا بنسبة ١٠٠ ألف وحدة دولية في ١ مل. يُجرى خدش الجلد بوضع قطرة من محلول التوبركولين هذا على الجلد. تُقيّم النتيجة بعد ٤٨-٧٢ ساعة.
تقييم نتائج اختبار مانتو
يمكن تقييم نتائج الاختبار على النحو التالي:
- رد فعل سلبي - غياب كامل للتسلل (الحطاطة) واحتقان الدم، يُسمح بوجود رد فعل وخز بمقدار 0-1 مم؛
- رد فعل مشكوك فيه - تسلل (حطاطة) قياس 2-4 مم أو احتقان بأي حجم بدون تسلل؛
- رد فعل إيجابي - تسلل (حطاطة) بحجم 5 مم أو أكثر، بالإضافة إلى حويصلات والتهاب الأوعية اللمفاوية والآفات (عدة حطاطات بأي حجم حول موقع حقنة السل):
- إيجابية ضعيفة - حجم الحطاطات 5-9 مم:
- متوسطة الشدة - حجم الحطاطات 10-14 ملم؛
- واضح - حجم الحطاطة 15-16 ملم؛
- فرط الحساسية - حطاطات بحجم 17 مم فأكثر عند الأطفال والمراهقين، و21 مم فأكثر عند البالغين، بالإضافة إلى التفاعلات الحويصلية النخرية، والتهاب الأوعية اللمفاوية، والتقشير، بغض النظر عن حجم الحطاطة.
في بلدنا، يخضع جميع الأطفال للتطعيم ضد السل في أوقات محددة، وفقًا لجدول التطعيم. بعد إدخال لقاح BCG، يتطور أيضًا DTH في الجسم، ونتيجة لذلك تصبح التفاعلات مع 2 TE من السل المنقى في تخفيف قياسي إيجابية - ما يسمى بحساسية ما بعد التطعيم (PVA). يُعتبر ظهور رد فعل إيجابي نتيجة عدوى تلقائية في الجسم حساسية معدية (IA). تسمح دراسة نتائج اختبارات مانتو الديناميكية، إلى جانب بيانات توقيت وتواتر لقاح BCG، عادةً، في الغالبية العظمى من الحالات، بالتشخيص التفريقي بين PVA وIA.
تعتبر النتائج الإيجابية لاختبار مانتو بمثابة PVA في الحالات التالية:
- ظهور ردود فعل إيجابية ومشكوك فيها تجاه 2 TE خلال أول عامين بعد التطعيم السابق أو إعادة التطعيم بـ BCG ؛
- العلاقة بين حجم الحطاطة بعد إعطاء التوبركولين وحجم علامة BCG (الندبة) بعد التطعيم؛ الحطاطة التي يصل حجمها إلى 7 مم تتوافق مع ندبات تصل إلى 9 مم، والحطاطة التي يصل حجمها إلى 11 مم تتوافق مع ندبات تزيد عن 9 مم.
تعتبر نتيجة اختبار مانتو بمثابة IA (GRT) في الحالات التالية:
- - "تحويل" اختبارات السل؛
- زيادة في حجم الحطاطة بمقدار 6 ملم أو أكثر على مدار عام واحد عند الأطفال والمراهقين المصابين بالسل؛
- زيادة تدريجية، على مدى عدة سنوات، في الحساسية للسل مع تشكيل ردود فعل متوسطة الشدة أو ردود فعل شديدة؛
- 5-7 سنوات بعد التطعيم أو إعادة التطعيم بـ BCG، حساسية مستمرة (لمدة 3 سنوات أو أكثر) للسل على نفس المستوى دون ميل إلى التلاشي - حساسية رتيبة للسل؛
- تلاشي حساسية السل بعد العلاج المضاد للسل السابق (عادةً عند الأطفال والمراهقين الذين تمت ملاحظتهم سابقًا من قبل طبيب أمراض الأطفال وتلقوا دورة كاملة من العلاج الوقائي).
بناءً على نتائج تشخيص السل الجماعي في الديناميكيات بين الأطفال والمراهقين، يتم التمييز بين الحالات التالية:
- غير المصابين - هؤلاء هم الأطفال والمراهقون الذين لديهم نتائج سلبية سنوية لاختبار مانتو، وكذلك المراهقون المصابون بـ PVA؛
- الأطفال والمراهقين المصابين ببكتيريا السل.
للكشف المبكر عن مرض السل والوقاية منه في الوقت المناسب، من المهم تسجيل لحظة الإصابة الأولية بالجسم. هذا لا يسبب صعوبات عندما تتحول ردود الفعل السلبية إلى إيجابية، غير المرتبطة بالتطعيم أو إعادة التطعيم بلقاح BCG. يجب إحالة هؤلاء الأطفال والمراهقين إلى طبيب مختص بأمراض السل للفحص والعلاج الوقائي في الوقت المناسب. العلاج الوقائي النوعي لمدة 3 أشهر في الفترة المبكرة من الإصابة الأولية يمنع تطور الأشكال الموضعية من السل. حاليًا، تتراوح نسبة الإصابة بالسل لدى الأطفال والمراهقين الذين يتم تشخيصهم في مرحلة "نقطة التحول" بين 15% و43.2%.
ثبتت إمكانية تطور مرض السل لدى الأطفال والمراهقين الذين تزداد حساسيتهم للسل بمقدار 6 مم أو أكثر سنويًا. واقترح الباحثون علاج هؤلاء الأطفال والمراهقين وقائيًا لمدة 3 أشهر.
تشير زيادة حساسية الطفل المصاب للسل وفرط الحساسية تجاهه إلى ارتفاع خطر الإصابة بالسل الموضعي. يخضع هؤلاء المرضى أيضًا لاستشارة طبيب أمراض السل لإجراء فحص شامل للسل وتحديد موعد العلاج الوقائي.
الأطفال والمراهقون الذين يعانون من ردود فعل رتيبة تجاه التوبركولين مع اثنين أو أكثر من عوامل الخطر للإصابة بالسل هم أيضًا عرضة لاستشارة طبيب أمراض السل لإجراء فحص متعمق لمرض السل.
في حال صعوبة تحديد طبيعة الحساسية تجاه السل، يخضع الأطفال للمراقبة الأولية في المجموعة صفر من تسجيل الصيدلية، مع الالتزام بتطبيق إجراءات العلاج والوقاية في قسم الأطفال (إزالة التحسس، وتطهير بؤر العدوى، والتخلص من الديدان، وتحقيق فترة هدوء في الأمراض المزمنة) تحت إشراف طبيب أمراض سل الأطفال. ويُعاد الفحص في الصيدلية بعد مرور شهر إلى ثلاثة أشهر.
إن دراسة حساسية التوبركولين لدى الأطفال والمراهقين المصابين بأشكال نشطة من مرض السل، وكذلك المصابين به (على أساس تشخيص التوبركولين الجماعي والفردي بالاشتراك مع البيانات السريرية والإشعاعية) جعلت من الممكن اقتراح خوارزمية لمراقبة المرضى اعتمادًا على طبيعة حساسية التوبركولين ووجود عوامل خطر الإصابة بالسل.

