خبير طبي في المقال
منشورات جديدة
كيسة عظمية
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
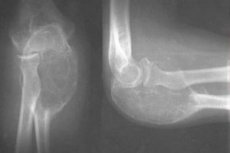
الكيس العظمي هو تجويف في الشكل الصلب من النسيج الضام، ويتطور غالبًا في مرحلة الطفولة، دون علامات سريرية واضحة حتى حدوث كسر مرضي بسبب تدمير أنسجة العظام.
ينتمي الكيس العظمي إلى مجموعة كبيرة من أمراض العظام الضامرة التي تصيب الجهاز الهيكلي. قبل أكثر من 70 عامًا، ربط العديد من الأطباء الكيس العظمي بورم الخلايا العظمية الناقضة، ثم أصبح الكيس كيانًا تصنيفيًا مستقلًا، وينتمي اليوم إلى أمراض العظام الشبيهة بالأورام. تشمل هذه المجموعة أمراض العظام الضامرة التالية:
- داء الغضروف.
- الكيس العظمي المنفرد (ورم العظم الكيسي) - كيس عظمي منفرد.
- الكيس العظمي التمددي - الكيس العظمي التمددي.
- العقدة داخل العظم (الكيس المجاور للقشرة).
- الورم الحبيبي اليوزيني في العظام.
في التصنيف الدولي للأمراض ICD 10، يقع الكيس العظمي في الفئة M 85 - "اضطرابات أخرى في كثافة العظام وبنيتها"، ويتم تصنيفه على النحو التالي:
- M85.4 - كيس عظمي مفرد.
- M85.5 - كيس عظمي تمددي.
- M85.6 - أكياس العظام الأخرى.
علم الأوبئة
الإحصائيات المتعلقة بأكياس العظام هي كما يلي:
- ومن بين جميع الأورام الحميدة، يتم تشخيص الأكياس العظمية في 55-60% من الحالات.
- - سرطان الخلايا الحرشفية – يتم تشخيص الكيس المنفرد في 75-80% من المرضى.
- يتم اكتشاف الكيس الوعائي الشرياني في 20-25% من الحالات.
- 70-75% من الأكياس العظمية مصحوبة بكسور مرضية.
- تصيب الأكياس الانفرادية البسيطة الذكور في أغلب الأحيان بنسبة 60-65%.
- يتم تشخيص الأكياس الوعائية الدموية بشكل أكثر شيوعًا عند الفتيات بنسبة 63%.
- تتراوح أعمار المرضى بين سنتين و16 سنة. نادرًا ما يتم تشخيص الأكياس العظمية لدى المرضى البالغين.
- تتطور الأكياس الانفرادية البسيطة في العظام الأنبوبية في 85% من الحالات.
- تبلغ نسبة تواجد الأكياس المنفردة في عظم العضد 60%.
- - موقع الورم الانفرادي في عظام الفخذ – 25%.
- تبلغ نسبة توطين الأكياس التمددية في العظام الأنبوبية 35-37%.
- تبلغ نسبة تواجد الأكياس التمددية في الفقرات 35%.
- تكوين أورام تمددية في عظام الحوض – 25%.
- تتكون الأكياس العظمية في عظام الأطراف العلوية في 65-70% من الحالات.
 [ 5 ]، [ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]
[ 5 ]، [ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]
الأسباب الكيسات العظمية
يتم تعريف كلا النوعين من التكوينات الكيسية في أنسجة العظام في ICD-10 على أنها أمراض عظمية تشبه الورم ذات سبب غير محدد.
دُرست أسباب الأكياس العظمية لفترة طويلة؛ وهناك معلومات عن ملاحظات سريرية لأمراض مشابهة تعود إلى القرن السابع عشر. في القرن التاسع عشر، وصف رودولف فيكروف الكيس العظمي لأول مرة بأنه ورم غضروفي متحلل؛ وفي وقت لاحق، عام ١٩٤٢، قُسِّمت الأكياس العظمية إلى نوعين: الكيس البسيط اليافع والكيس التمددي. اصطلاحًا، يُعرَّف الورم العظمي الكيسي في التصنيف، ولكنه موضوع دائم النقاشات الطبية. يعتقد فريق من الأطباء أن الكيس مفهوم إشعاعي بحت، أي أنه عرض أكثر منه مرضًا منفصلًا. ويرى هؤلاء أن التكوينات الكيسية هي نتيجة تلف ضاموري جهازي في أنسجة العظام. وهناك نظريات أخرى لها أيضًا حق في الوجود، على الرغم من أنها، مثل الأولى، غير مدعومة ببيانات سريرية وإحصائية موثوقة. على سبيل المثال، إحدى النظريات المتعلقة بمسببات الكيس تعتبر أن تكوين الورم الحميد ناتج عن تحول أورام الخلايا العملاقة. هناك أيضًا نظرية في علم أسباب الصدمات، والتي تفسر ظهور الكيس نتيجة تلف الأنسجة العظمية الصلبة. حاليًا، النسخة المقبولة عمومًا هي نظرية التغيرات الضمورية في العظام الناتجة عن ضعف ديناميكا الدم. في المقابل، يمكن أن تتأثر الدورة الدموية بكل من الصدمة والعملية الالتهابية العامة للجسم. تشير أحدث ملاحظات الجراحين المحليين وجراحي العظام إلى خلل موضعي في ديناميكا الدم داخل العظم، وتنشيط التخمير، وتدمير الجلوكوزامينوجليكان وألياف الكولاجين والهياكل البروتينية. نتيجة لهذه السلسلة المرضية، يزداد الضغط الأسموزي والهيدروستاتيكي في تجويف الكيس، ويتم تدمير أنسجة العظام، والتي لا يمكنها تحمل الحمل الديناميكي. وبالتالي، يتم تعطيل عملية خلل التنسج في منطقة نمو العظام، ويتغير التعظم، ويتشكل فرط الأوعية الدموية المرضي في الجزء الميتافيزي وأنسجة العظام، ويتشكل الكيس.
تؤدي مثل هذه الخلافات الكبيرة إلى حقيقة أن الأسباب غير الواضحة وغير المحددة لأكياس العظام لا تسمح بتصنيف موضوعي لأنواع وأشكال ونشاط الأورام، وبالتالي، يتم استبعاد إمكانية وضع خوارزمية واحدة لعلاج مثل هذه الأمراض.
باختصار، يمكننا تسليط الضوء على عدد من الخيارات الأكثر موثوقية التي تفسر سبب تطور الكيس العظمي:
- عملية ضمور جهازية تحدث بسبب اضطراب في إمداد الدم لأنسجة العظام، ونتيجة لذلك يسود امتصاص أنسجة العظام (إعادة الامتصاص) على عملية تكوين العظام.
- اضطراب في مرحلة معينة من التطور الجنيني، يحدث عند وجود خلل في تكوين خلايا الكردوس في نسيج العظم. الكردوس هو جزء هيكلي من نسيج العظم، يُمكّن العظم من النمو في مرحلتي الطفولة والمراهقة.
- صدمة العظام المزمنة.
الأعراض الكيسات العظمية
تتكون المظاهر السريرية، وهي مجموعة الأعراض لأورام أنسجة العظام، من ثلاث علامات رئيسية:
- وجود أو عدم وجود ألم شديد.
- يمكن جس الورم نفسه، وتحديد كثافته وحجمه التقديري أولاً.
- وجود أو عدم وجود خلل في وظائف الأطراف والنشاط الحركي بشكل عام.
تعتمد أعراض الكيس العظمي على نوع الورم ومعدل تطوره وموقعه وقدرته على الانتشار إلى الأنسجة والهياكل المحيطة.
لكلٍّ من الكيس العظمي الانفرادي البسيط (SSBC) والكيس العظمي التمددي أسبابٌ مرضيةٌ مشتركة، إلا أن أعراضهما تختلف، وكذلك المؤشرات البصرية الشعاعية. تشمل الأعراض الشائعة لأكياس العظام المظاهر والعلامات التالية:
- يظهر الكيس لأول مرة بالأعراض السريرية على خلفية الصحة العامة للطفل.
- يبدأ الكيس العظمي بالظهور على شكل ألم عند السقوط أو القيام بحركات مفاجئة.
- يمكن أن يؤدي الكيس إلى إحداث كسر مرضي في المنطقة التي كان يتم الشعور بالألم فيها بشكل دوري.
كيس في عظم الساق
يُشخَّص كيس عظمي في الطرف السفلي غالبًا لدى الأطفال الذين تتراوح أعمارهم بين 9 و14 عامًا، ويُعرَّف بأنه التهاب عظم ليفي في عظم الفخذ أو الظنبوب. في 50% من الحالات، يكون أول عرض سريري لا يُغفَل هو الكسر المرضي. يُؤكَّد وجود كيس في عظم الساق شعاعيًا من خلال صورة تُظهر تمددًا مميزًا لأنسجة العظم مع منطقة امتصاص واضحة في المنتصف. للبؤرة المرضية حدود واضحة، خاصةً إذا لم يكن هناك أي رد فعل من غشاء البكارة السمحاقي (السمحاق). كيس عظم الساق هو ورم حميد يشبه الورم، وله نتيجة إيجابية في 99% من الحالات. يتطور تدمير أنسجة العظم تلقائيًا، وتبدأ العملية بألم مؤقت وتورم طفيف في منطقة نمو الكيس.
قد تشمل أعراض كيس عظم الساق ما يلي:
- ألم مؤقت في منطقة الكيس لفترة طويلة من الزمن.
- ضعف وظيفة دعم الساق، والألم عند المشي.
- من الممكن حدوث دوران خارجي للساق في حالة الكسر المرضي.
- هناك دائما تورم في منطقة الكسر.
- عندما يحدث كسر، فإن الحمل المحوري على الساق يسبب ألما شديدا.
- يسبب جس منطقة الكسر الألم.
- لا يوجد أي أعراض لـ "الكعب اللزج".
في الممارسة السريرية لجراحة العظام، ليس من النادر استعادة العظام تلقائيًا خلال سنتين إلى ثلاث سنوات. ومع ذلك، إذا كان الكيس مصحوبًا بكسر مرضي، يبقى تجويف كيسي في موقع التحام العظام، وهو عرضة للتكرار. ومع ذلك، يلاحظ الجراحون ظاهرة متناقضة: يمكن للكسر أن يُسرّع استعادة الأنسجة العظمية الليفية، إذ يُساعد على تقليل حجم تجويف الكيس. غالبًا ما يكون الكسر المرضي هو العلاج لتكوين الكيس نفسه، وتُعالج الإصابة بطريقة قياسية، كما هو الحال مع جميع أنواع الكسور الأخرى. في مثل هذا التطور لكيس عظم الساق، يلزم إجراء مراقبة ديناميكية، حيث تكون طريقة الفحص الرئيسية هي الأشعة السينية. مع مسار جيد لعملية التعافي، تُظهر الصور اختفاءً بطيئًا ولكنه ثابت لتجويف الكيس. في الحالات الأكثر تعقيدًا، عندما يتقدم تدمير العظام، يُكشط الكيس. ثم يُوصف علاج عرضي، بما في ذلك استخدام الستيرويدات عن طريق الحقن. يساعد العلاج في الوقت المناسب لكيس العظام في الطرف السفلي على تجنب الكسور المتكررة والقصر المرضي للساق نتيجة تشوه أنسجة العظام.
كيس عظم الكاحل
قتاد الكاحل، وهو جزء من مفصل الكاحل، والذي يشمل أيضًا قصبة الساق. غالبًا ما يُشخَّص كيس الكاحل لدى الشباب، ونادرًا لدى الأطفال دون سن 14 عامًا، مما يُميزه عن العديد من أكياس أنسجة العظام الأخرى. من المعروف أن سرطان الخلايا الحرشفية (SCC) وسرطان الخلايا الحرشفية الأمامية (ACC) من الأمراض الشائعة المرتبطة بخلل تنسج منطقة نمو العظم، والتي تتطور في مرحلة الطفولة. ومع ذلك، فإن خصوصية عظم الكاحل تكمن في أنه مسؤول بشكل شبه كامل عن عملية المشي، ويتحمل كامل وزن الشخص أثناء الحركة. لذلك، غالبًا ما يتعرض هذا العظم للإجهاد، ليصبح منطقة حساسة، خاصةً في حالة وجود اعتلالات عظمية أو نقص في الكالسيوم في العظم.
ينقل عظم الكاحل الحمل إلى الكعب ومنتصف القدم، لذلك تظهر أمراضه في كثير من الأحيان على شكل أعراض في عظام هذه المناطق.
العلامات السريرية لكيس عظم الكاحل:
- يبدأ تطور الكيس بطريقة خفية.
- يظهر كيس عظم الكاحل النشط على شكل ألم متزايد يصبح شديدًا أثناء المشي أو الجري لفترات طويلة.
- يمكن أن يسبب كيس عظم الكاحل كسرًا في الكاحل.
وعادة ما يتم تعريف مثل هذا الورم بأنه حميد، ولكن يجب إزالته في أقرب وقت ممكن لمنع الكسور المرضية.
يُصوَّر الكيس كورم تحت الغضروف ذي معالم واضحة. لا ينتشر الورم إلى المفصل، ولكنه قد يحد من حركته.
يُعتبر موضع الكيس في عظم الكاحل غير مُلائم نظرًا لانتكاسات المرض المتكررة حتى مع إجراء عملية جراحية دقيقة. ويرتبط ارتفاع خطر حدوث المضاعفات بالتركيب التشريحي الخاص لعظم الكاحل وإمداده الدموي المكثف. يمكن أن يؤدي ضعف تدفق الدم، سواءً أثناء الكسر المرضي أو أثناء عملية جراحية حتمية لدى المرضى البالغين، إلى نخر لاوعائي، بل وحتى إلى إعاقة المريض. بالإضافة إلى ذلك، يُحيط بعظم الكاحل أنسجة عظمية أخرى - عظم الكعب، وعظم الزورقي، وعظم الكاحل، مما يجعل تحديد موقع الكيس أو الكسر بدقة، والوصول الجراحي إليه، أمرًا بالغ الصعوبة. تُعتبر جراحة كيس الكاحل من أصعب التقنيات الجراحية لإزالة الأكياس العظمية، كما أن عملية زراعة الطعوم صعبة أيضًا. يمكن أن تستغرق فترة التعافي وإعادة التأهيل بعد التدخل الجراحي في عظم الكاحل من سنتين إلى ثلاث سنوات. في 5-10% من الحالات، ينتهي العلاج بإعاقة المريض، وخاصةً لدى المرضى الذين تزيد أعمارهم عن 45 عامًا.
كيس عظم مشط القدم
عظم مشط القدم، أو عظم مشط القدم، هو اتصال بين خمس عظام أنبوبية صغيرة، قصيرة وهشة نوعًا ما مقارنة بعظام القدم الأخرى. يتكون كل جزء من أجزاء عظم مشط القدم الخمسة بدوره من قاعدة وجسم ورأس، والأكثر بروزًا للأمام والأطول هو عظم مشط القدم الثاني، والأقصر والأقوى هو الأول. في هذه العظام غالبًا ما يتكون الكيس العظمي، على الرغم من أنه وفقًا للإحصاءات، نادرًا ما يتم تشخيص مثل هذه التكوينات الشبيهة بالورم في هذه الأجزاء من القدم مبكرًا وغالبًا ما يتم الخلط بينها وبين أمراض العظام الأخرى. في البنية، تشبه عظام مشط القدم عظام مشط اليد إلى حد كبير، ولكنها لا تزال تبدو بصريًا أضيق ومضغوطة على الجانبين، على الرغم من أنها بكل هشاشتها فإنها تعمل بنجاح على تخفيف مشيتنا وتساعد على تحمل الأحمال الثابتة لوزن الجسم.
يعد تشخيص كيس عظم مشط القدم صعبًا للغاية بسبب عدة أسباب:
- - حالات نادرة من المرض وعدم وجود معلومات مؤكدة إحصائيا وسريريا حول مثل هذه الأمراض.
- تشابه أعراض أكياس مشط القدم مع التكوينات الشبيهة بالورم الأخرى في هذه المنطقة.
- تعتبر الكسور المرضية في عظم مشط القدم شائعة في وجود العظام.
- عدم وجود معايير تشخيصية تفاضلية موحدة.
تُعد الأخطاء في فحص وتشخيص أكياس مشط القدم أو أكياس مشط القدم شائعة جدًا، وهي أحد أسباب ارتفاع نسبة إعاقة المرضى. بالإضافة إلى ذلك، توجد أوصاف لخباثة كيس عظم مشط القدم، عندما يؤدي تطور أو تكرار كسر تلقائي إلى خباثة الورم. يجب أن يكون التشخيص شاملاً، وأن يشمل، بالإضافة إلى جمع التاريخ المرضي وفحص الأشعة السينية القياسي، التصوير المقطعي المحوسب والموجات فوق الصوتية والتصوير الومضاني والفحص النسيجي. لا يُحقق العلاج المحافظ لأكياس مشط القدم نتائج، لذلك غالبًا ما تُجرى لها عمليات جراحية. قد تكون الطريقة الوحيدة لتجنب الجراحة هي حدوث كسر غير معقد، والذي بعده ينهار الكيس ويختفي. لكن هذه الحالات لا تحدث إلا لدى عدد قليل من المرضى، وخاصةً دون سن 12 عامًا. يكون علاج المرضى البالغين أكثر صعوبة وصدمة. يُستأصل الكيس، ويُملأ عيب العظم بمادة بلاستيكية.
كيس على عظم الذراع
اليد - الطرف العلوي، تتكون اليد من الأجزاء التشريحية التالية:
- زاوية العضلة الكتفية العلوية - حزام الكتف، والذي يتكون بدوره من الأجزاء الهيكلية التالية:
- عظم الكتف.
- الترقوة.
- المفصل الأخرمي الترقوي - المفصل الأخرمي الترقوي.
- عظم العضد-عظم الكتف.
- الساعد:
- الزند - الزند المزدوج.
- عظم الكعبرة - عظم الكعبرة المزدوج.
- فرشاة:
- يتكون المعصم من 8 عظام.
- العظام الزورقية، الثلاثية، الهلالية، الحمصية – المستوى القريب.
- العظام شبه المنحرفة، الرأسية، المشطية - المستوى البعيد من اليد.
- عظام مشط اليد، تتكون من 5 عظام.
- الأصابع هي عظام السلاميات.
يتمركز الكيس العظمي في الذراع بشكل رئيسي في حزام الكتف، وفي حالات نادرة، يُلاحظ خلل التنسج الكيسي في الساعد أو عظام اليد. ويرجع ذلك إلى أن سرطان الخلايا الحرشفية (SCC) وسرطان الخلايا الحرشفية الأمامية (ACC) يميلان إلى التكون في الأجزاء الميتافيزيقية من العظام الطويلة الأنبوبية، بينما تفتقر الهياكل العظمية الصغيرة والقصيرة إلى عرض التجويف اللازم لتطور الأورام، ولا يمكنها التمدد بشكل مكثف وسريع خلال فترة النمو البشري المكثف - الطفولة والمراهقة. تُعتبر الحالات السريرية لتشخيص الأكياس المنفردة في السلاميات البعيدة لأصابع المرضى البالغين، الموصوفة في الأدبيات الطبية، نادرة، وعلى الأرجح أن هذه التعريفات خاطئة. في كثير من الأحيان، يصعب فصل الأكياس العظمية عن أورام الخلايا العظمية الناقضة للعظم أو الأورام الغضروفية ذات الأعراض المشابهة. لا يمكن التشخيص الدقيق والتمييز بينهما إلا باستخدام التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي، وهو أمر غير متاح دائمًا للمرضى.
يظهر الكيس العظمي شعاعيًا كمنطقة مستديرة خفيفة في كردوس العظم؛ يتميز الورم بحدود واضحة، وعادةً ما تكون الشوائب غائبة، وتكون الطبقة القشرية متضائلة بشكل ملحوظ، وغالبًا ما تكون متورمة. يُظهر التحليل النسيجي لجدار التكوين نسيجًا ضامًا ضعيف الإمداد بالأوعية الدموية مع وجود علامات نزيف في الكيس التمددي أو بدونها عند تحديد الكيس المنفرد.
يصاحب تكوّن الكيس في عظم الذراع دائمًا تدمير بؤري، وامتصاص لمادة العظم. مع ازدياد حجمه تدريجيًا، يتحرك الكيس نحو جوف العظم، دون التأثير على مفصل الكتف، ودون التسبب في تغيرات في السمحاق، أو ظهور أي علامات التهاب بشكل عام.
أعراض تكوّن الكيس في الطرف العلوي غير محددة، وقد يشعر المريض بانزعاج دوري أثناء تحريك الذراع، أو رفعه، أو ممارسة الرياضة. نادرًا ما يظهر الورم بعلامات مرئية، وقد يبدو الكيس الكبير فقط كتورم واضح.
أكثر الأعراض شيوعًا، أو بالأحرى دليل على إهمال هذه العملية، هو الكسر المرضي. غالبًا ما يكون الكسر موضعيًا في الساعد، ويمكن أن يحدث نتيجة مجهود بدني (رفع الأثقال)، أو سقوط أو كدمة. يلتئم الكسر المرضي أو كسر العظم بسرعة، بينما يتقلص تجويف الكيس، ويختفي.
يتم تشخيص الكيس في عظم الذراع بالأشعة السينية، وتصوير العظم الومضاني، والتصوير المقطعي المحوسب، والموجات فوق الصوتية. يُجرى العلاج في حال التشخيص المبكر وصغر حجم الكيس بطريقة محافظة، مع تثبيت الطرف العلوي وثقبه. إذا لم تظهر أي نتائج إيجابية خلال شهر ونصف إلى شهرين، يُزال الكيس جراحيًا. كما يُنصح بإجراء الجراحة إذا لم يتقلص حجم الكيس بعد كسر مرضي. يجب إزالته لتجنب تكرار كسر الذراع.
عادةً ما يكون تشخيص الكيس في عظم الذراع لدى الأطفال إيجابيًا، وتتميز طبيعة جسم الطفل بقدرته العالية على التصحيح الذاتي والإصلاح في هذا العمر. أما لدى البالغين، فتستغرق عملية التعافي وإعادة تأهيل الذراع وقتًا أطول بكثير، وقد يُسبب تلف الأنسجة العضلية أثناء الجراحة بعض القيود على وظائف الطرف العلوي. بالإضافة إلى ذلك، هناك خطر رفض الجسم للغرسة العظمية المُدخلة في مكان الاستئصال. تستغرق عملية الزرع الكامل للمادة البلاستيكية أو الزراعة الذاتية من سنة ونصف إلى ثلاث سنوات.
كيس عظمي منفرد
في القرن الماضي، كان الكيس العظمي البسيط المنفرد يُعتبر المرحلة النهائية من تكوّن ورم عظمي عملاق الخلايا. أما حاليًا، فيُعتبر الكيس العظمي المنفرد وحدة تصنيفية مستقلة وفقًا للتصنيف الدولي للأمراض (ICD-10). يُصيب هذا المرض الأطفال والمراهقين في أغلب الأحيان، ولذلك يُطلق عليه أيضًا اسم الكيس العظمي الشبابي.
يُشخَّص الكيس العظمي المنفرد (Cysta ossea solitaria) أو الكيس العظمي المنفرد بشكل أكثر شيوعًا من الأورام التمددية. في 65-70% من الحالات، يُكتشف الكيس المنفرد لدى الأولاد في مرحلة الطفولة، ويبدو كتكوين حميد أحادي الحجرة، يتمركز بشكل رئيسي في حزام الكتف أو عظام الورك. أعراض الكيس العظمي البسيط غير محددة، وغالبًا ما تكون علامة سريرية، والسبب وراء زيارة الطبيب هو كسر مرضي. إحصائيًا، يُهيمن الأولاد الذين تتراوح أعمارهم بين 9 و15 عامًا على مرضى الكيس العظمي المنفرد (SBC). لا تحدث الأكياس المنفردة لدى المرضى البالغين، وبالتالي، يمكن اعتبار التشخيص المُعتمد للكيس العظمي المنفرد لدى الأشخاص الذين تزيد أعمارهم عن 40 عامًا خطأً مرتبطًا بعدم كفاية التمييز بين أورام العظام الحميدة.
موقع وأعراض الكيس العظمي المنفرد:
- المنطقة السائدة لتطور سرطان الخلايا الحرشفية هي العظام الأنبوبية الطويلة - منطقة حزام الكتف وعظام الفخذ. لا يُعدّ توطين الكيس البسيط في العظام القصيرة الصغيرة أمرًا شائعًا، ويتطلب تمييزًا دقيقًا عن الأورام الغضروفية والساركوما والعقدة.
- يتطور سرطان الخلايا الحرشفية بدون أعراض لفترة طويلة، تصل في بعض الأحيان إلى 10 سنوات.
- قد تشمل العلامات غير المباشرة لتطور الكيس المنفرد الألم المؤقت في المنطقة التي يقع فيها الورم.
- في منطقة نمو الكيس، إذا زاد حجمه إلى 3-5 سنتيمترات أو أكثر، من الممكن ظهور تورم صغير مرئي.
- العلامة المميزة لتكوين الكيس الكبير هي الكسر العفوي المرضي، غير المصحوب بمضاعفات النزوح.
- أثناء الفحص الأولي والجس، يتم الشعور بالكيس على شكل كتلة غير مؤلمة.
- يؤدي الضغط على جدار الورم إلى ثني منطقة العظام المدمرة.
- لا يحد الكيس من نطاق الحركة، باستثناء الكيس الفخذي، الذي يسبب العرج المتقطع.
يتطور الكيس العظمي المنفرد خلال المراحل السريرية التالية:
- يؤدي النمو النشط للكيس إلى سماكة في العظم تظهر في صورة الأشعة السينية، وقد يُسبب كسرًا مرضيًا وتثبيتًا في المفصل التالف. تستمر المرحلة النشطة من ستة أشهر إلى سنة.
- تبدأ المرحلة السلبية من نمو الكيس لحظة انتقال الورم إلى مركز العظم، حيث يتناقص حجم الكيس بشكل ملحوظ وينهار. قد تكون هذه المرحلة أيضًا بدون أعراض، وتستمر من 6 إلى 8 أشهر.
- تبدأ مرحلة ترميم العظام من لحظة توقف نمو الجهاز العظمي، أي بعد مرور عام ونصف إلى عامين من بدء المرحلة النشطة. ومع ذلك، تبقى الآفات العظمية المدمرة، وقد تُشكل عاملًا مُحفزًا لكسر مرضي. يُعزز الكسر بدوره إغلاق تجويف الكيس، ويعزز آلية التعويض التعويضي بملء التجويف بأنسجة عظمية.
يُعالَج الكيس العظمي المنفرد عند الأطفال عادةً بطريقة محافظة مع تثبيت المنطقة المصابة. إذا لم تُجدِ هذه الطريقة نفعًا وتفاقم المرض، يُزال الكيس جراحيًا، ويُجرى استئصاله داخل الأنسجة السليمة مع إجراء عملية جراحية إلزامية (استئصال جزئي أو ذاتي).
إن علاج المرضى الذين تزيد أعمارهم عن 16-18 عامًا يكون جراحيًا بنسبة 90٪، لأن اكتشاف الكيس في هذا العمر يشير إلى تطوره على المدى الطويل وتدمير كبير للعظام، وهو ما يشكل خطرًا كبيرًا لحدوث كسور متعددة متكررة.
كيس عظمي تمددي
يُعدّ الكيس العظمي التمددي (ACC) نادرًا جدًا في الممارسة الجراحية، إلا أن تعقيد علاجه لا يعود إلى تشخيصات معزولة، بل إلى سبب غير محدد. إضافةً إلى ذلك، غالبًا ما يُكتشف الكيس العظمي التمددي في العمود الفقري، مما يُشير في حد ذاته إلى خطورة المرض وخطر حدوث مضاعفات في الحبل الشوكي. يمكن أن يُسبب الكيس العظمي التمددي الكبير أو الورم متعدد الحجرات الموضع في النسيج العظمي للفقرة شللًا جزئيًا وشللًا، كما أنه يميل إلى الخباثة.
الورم الأرومي الدبقي (AAC) هو آفة واسعة النطاق في أنسجة العظام، ويبدو الكيس ككيس متعدد الحجرات، ونادرًا ما يكون تجويفًا أحادي الحجرة مملوءًا بإفرازات دموية، وقد تتخلل جدرانه أجزاء عظمية صغيرة. حتى منتصف القرن الماضي، لم يكن الورم التمددي الوعائي يُصنف كمرض مستقل، وكان يُعتبر نوعًا من أورام الخلايا العظمية الناقضة. أما اليوم، فيُشخص الورم الأرومي الدبقي كورم حميد، ويُسبب مضاعفات متعددة عند تمركزه في منطقة العمود الفقري.
خصوصية تطور الكيس التمددي هو أنه عدواني للغاية، على عكس الورم المنفرد. يشبه النمو السريع وزيادة حجمه أحيانًا عملية خبيثة، ومع ذلك، نادرًا ما يصبح AAC خبيثًا ويتم علاجه بنجاح كبير إذا تم اكتشافه في الوقت المناسب. في أغلب الأحيان، يتم تشخيص AAC لدى الأطفال خلال فترة النمو المكثف - من 6 إلى 15-16 عامًا، ووفقًا لبعض المعلومات، تسود الأورام التمددية لدى الفتيات، على الرغم من أن هذه المعلومات متناقضة وغير مؤكدة بإحصاءات موثوقة. الموقع المفضل لـ AAC هو العمود الفقري العنقي والصدري، ويتشكل أحيانًا في عظام مفصل الورك، في منطقة أسفل الظهر ونادرًا جدًا في عظم الكعب. يمكن أن يلتقط AAC الكبير عدة فقرات في وقت واحد - ما يصل إلى 5، وهو أمر معقد بسبب الشلل، بما في ذلك الشلل غير القابل للعكس.
أعراض ورم العظام التمددي (ABT):
- قد تحدث البداية بدون علامات سريرية، بدون أعراض.
- ومع نمو الكيس، يشعر الطفل بألم مؤقت في منطقة العظم التالف.
- يشتد الألم مع المجهود البدني والتوتر، وقد يزعجك في الليل.
- في المنطقة التي يتكون فيها الكيس، يكون التورم واضحا.
- يحد الكيس الموجود بالقرب من المفصل من نطاق حركته.
- يؤدي الورم التمددي في عظم الفخذ إلى العرج ويعطل الوظيفة الداعمة.
- يسبب الكيس الكبير شللًا جزئيًا، والذي يظهر للوهلة الأولى دون أي سبب موضوعي واضح.
- يمكن أن تؤدي الصدمات أو الكدمات إلى تسريع نمو الكيس.
يمكن أن يكون لـ AAC الأشكال التالية من التطوير:
- AAC المركزي – التواجد في وسط العظم.
- الورم العضلي الأملس اللامركزي - كيس متضخم يغزو الأنسجة المجاورة.
يمكن أن ينغلق ورم العظم التمددي غير المعقد تلقائيًا بعد كسر مرضي، ولكن هذه الحالات نادرة جدًا، وغالبًا ما تتطلب جراحة الرباط الجانبي الأمامي. تُعتبر عمليات إزالة الكيس من الفقرة من أصعب العمليات، حيث يعمل الجراح على منطقة حساسة وخطيرة للغاية - العمود الفقري ونهايات عصبية متعددة. بعد إزالة الرباط الجانبي الأمامي، يتطلب الأمر فترة نقاهة طويلة جدًا، وإجراءات إعادة تأهيل، بالإضافة إلى أن الأكياس التمددية تكون عرضة للانتكاس حتى في حالة إجراء عملية جراحية دقيقة. خطر الانتكاس مرتفع للغاية، ووفقًا للإحصاءات، يُحال 50-55% من المرضى الذين خضعوا للعلاج الجراحي إلى الجراح مرة أخرى. الطريقة الوحيدة للحد من خطر الانتكاس هي الإشراف الطبي المستمر والفحص الدوري للجهاز الهيكلي.
أين موضع الألم؟
إستمارات
أعراض الكيس العظمي حسب نوعه:
- يُشخَّص كيس العظم الصغير المنفرد لدى الأولاد غالبًا بنسبة 60-65%. أما لدى البالغين، فيُعتبر كيس العظم الصغير نادرًا للغاية، ويمكن اعتباره عملية ضمور متقدمة لم تُشخَّص لفترة طويلة. عادةً ما يظهر كيس العظم الصغير المنفرد في سن 9 إلى 16 عامًا، عندما يبدأ الطفل مرحلة النمو المكثف. يُعتبر موضع كيس العظم الصغير المفضل هو العظام الأنبوبية الطويلة، وعادةً ما يكون هذا هو كردوس عظم الفخذ أو العضد. تكون بداية المرض كامنة، بدون أعراض، وقد يشكو الطفل أحيانًا من ألم دوري في العظم أو تورم في منطقة نمو الكيس. في 60-70% من الحالات، تكون أول علامة واضحة لتكيس العظم الصغير المنفرد هي كسر مرضي ناتج عن صدمة خفيفة - كدمة طفيفة أو سقوط بسيط. عندما يُصاب العظم الأنبوبي بورم كيسي، يزداد سمكه ويتخذ شكلًا غريبًا على شكل هراوة في منطقة نمو الكيس. لا يُسبب جس العظم أي ألم، ويُظهر الضغط على جدار الكيس انحرافًا طفيفًا في منطقة لين نسيج العظم. لا يفقد المفصل أو الطرف حركتهما أو وظائفهما، وقد تكون المشكلة الوحيدة التي تؤثر على النشاط الحركي لعظم الفخذ أو الكاحل هي فقدان الإحساس بالدعم المناسب. يحدث تطور الكيس العظمي البسيط في مراحل مُحددة:
- المرحلة النشطة من النمو، والتي تستمر حوالي عام، وتتميز بتورم وتخلخل العظم، وهو ما يتوافق مع صورة الأشعة السينية التي تُظهر بوضوح عملية انحلال العظم - تدمير كامل للعظم دون تعويضه بأنسجة أخرى. في الوقت نفسه، يُلاحظ بوضوح محدودية حركة المفصل المجاور، والتقلص، واحتمالية حدوث كسور عظمية مرضية متكررة.
- تنتقل المرحلة النشطة تدريجيًا إلى مرحلة كامنة سلبية. وهذه سمة مميزة لتطور الكيس غير المصحوب بكسور أو ألم. يمكن للكيس أن يلتقط منطقة التقاء العظم، مبتعدًا تدريجيًا عن منطقة النمو، متناقصًا في الحجم. الكيس المنفرد في المرحلة السلبية لا يُظهر أي أعراض، وقد يظل كامنًا لمدة تصل إلى ستة أشهر.
- مرحلة ترميم أنسجة العظام. ينتقل الكيس المنفرد الكامن ببطء إلى جوف العظم، ويحدث ذلك على مدى سنة ونصف إلى سنتين. خلال هذه الفترة، يحدث تدمير في أنسجة العظام، ولكنه لا يظهر سريريًا، باستثناء كسر مفاجئ مع تعافي كامل وغياب عامل مؤلم - سقوط أو كدمة. كما أن الكسور ليست قوية، بل مؤلمة، ويمكن للطفل، حسب موقعها، أن يحملها حرفيًا على قدميه. عند الالتحام، تساهم مواقع الكسر في تضييق تجويف الكيس، مما يقلل حجمه. في الممارسة السريرية لجراحة العظام، تُسمى هذه الظاهرة "الترميم في المكان". قد يبقى في منطقة الكيس العظمي ختم أو تجويف صغير جدًا. ومع ذلك، تكتمل عملية ترميم العظام، وعادةً ما يستغرق الأمر حوالي عامين من ظهور الكيس المنفرد حتى انكماشه.
- يُشخَّص الكيس التمددي غالبًا لدى الفتيات، ويتطور الورم في أنسجة العظام بمختلف تراكيبها ومواقعها - في العظام الأنبوبية، والعمود الفقري، وعظام الحوض أو الفخذ، ونادرًا ما يظهر في عظم الكعب. عند الفتيات، يظهر الكيس التمددي سريريًا في مرحلة البلوغ، قبل أول دورة شهرية، وحتى يستقر الجهاز الهرموني تمامًا. في هذه المرحلة، لا تتغير الخلفية الهرمونية فحسب، بل يتغير أيضًا نظام تخثر الدم، مما يؤثر بشكل كبير على تدفق الدم إلى أنسجة العظام. في سن 11 إلى 15 عامًا، تُشخَّص الأورام الوعائية المحيطية لعظم الفخذ في أغلب الأحيان. على عكس الكيس المنفرد، يتميز الكيس التمددي ببداية حادة جدًا، وتظهر أعراضه سريريًا، وقد تكون أعراضه كما يلي:
- أحاسيس مؤلمة، متقطعة، موضعية في موقع تطور الكيس.
- تورم واضح وانتفاخ في العظام.
- كتلة يمكن الشعور بها بوضوح.
- ارتفاع الحرارة الموضعي، واحمرار الجلد المحتمل في منطقة الكيس.
- اتساع الأوعية الوريدية في الموقع الذي يتطور فيه سرطان الخلايا القاعدية.
- في حالة الكسور المرضية للفقرات في المرحلة الحادة، من الممكن حدوث شلل جزئي أو شلل جزئي.
- بعد المرحلة الحادة، تهدأ أعراض الكيس العظمي، وتستقر العملية، ولكن يستمر تدمير الأنسجة.
- من الناحية الإشعاعية، يبدو تثبيت الفترة الحادة وكأنه امتصاص كبير لأنسجة العظام؛ ففي وسط الآفة توجد كبسولة تتضمن داخل حدودها جلطات من الأنسجة الليفية، وهي بقايا عملية النزف.
- يمكن أن يصل حجم الأورام الحزامية الأمامية في عظام الحوض إلى أحجام هائلة - يصل قطرها إلى 20 سنتيمترًا.
- خلال فترة الاستقرار (6-8 أسابيع) من الممكن أن يحدث تكلس في أنسجة العظام، لذلك يسمى هذا الشكل من الكيس بالكيس الوعائي تحت السمحاقي المتعظم.
- مع تكوّن كيس تمددي في العمود الفقري، من المحتمل حدوث ضغط وتورم واضحين في العظم. بالإضافة إلى ذلك، يُصاب الطفل بتوتر عضلي تعويضي، مما يُفاقم أعراض الألم.
- من سمات إصابات الحبل الشوكي وضعية تعويضية محددة، مثل دعم اليدين على الوركين وعظام الحوض، وغالبًا ما يحاول الأطفال الجالسون دعم رؤوسهم بأيديهم. كل هذا يشير إلى خلل في وظيفة الدعم الطبيعية للعمود الفقري.
بشكل عام، تتطور أعراض سرطان الكبد الحاد خلال مراحل محددة سريريًا:
- 1- الامتصاص وتحلل العظم.
- II- الحركة المحدودة.
- ثالثا- مرحلة التعافي.
يمكن أن تستمر فترة تطور الكيس العظمي التمددي، من بداية المرض وحتى مرحلته الأخيرة، من سنة إلى ثلاث سنوات. كما أن الانتكاسات شائعة في حالة سرطان الخلايا القاعدية، حيث تصل، وفقًا لجراحي علم الأمراض، إلى 30-50% من جميع الحالات المُشخصة.
التشخيص الكيسات العظمية
يُعد تشخيص الأكياس العظمية صعبًا دائمًا، ويعود ذلك إلى غياب أعراض محددة، وتشابه الصورة الشعاعية لأورام أخرى، وعدم وضوح مسببات الأورام الحميدة داخل العظم بشكل كامل. في عملية تحديد نوع وطبيعة مسار الكيس، غالبًا ما تُرتكب أخطاء، وتصل نسبتها إلى 70% من التشخيصات الخاطئة. يؤدي التشخيص غير الدقيق للأكياس العظمية إلى اتباع أساليب علاجية خاطئة وتكرار الانتكاسات، ونادرًا ما يزيد من خطر الإصابة بالأورام الخبيثة.
ما الذي يجب فحصه؟
تشخيص متباين
المعايير الأساسية الرئيسية للتمييز الدقيق بين التكوينات الشبيهة بالأورام الحميدة في العظام هي المعايير السريرية والإشعاعية والمؤشرات التالية:
- التاريخ الطبي.
- عمر المريض. في معظم الحالات، يُعدّ تكوّن كيس وحيد أو تمددي أمرًا شائعًا في مرحلتي الطفولة والمراهقة.
- لا يقتصر تواجد الكيس العظمي على البنية التشريحية للجسم فحسب، بل يتواجد أيضًا في بنية أنسجة العظام.
- حجم الآفة البؤرية.
- وجود أو عدم وجود كسر مرضي.
- المؤشرات النسيجية.
من المهم جدًا التمييز بين الأكياس العظمية والأورام الخبيثة داخل العظم، والتي تتطلب علاجًا عاجلًا ومتخصصًا. قد تشمل هذه الأمراض الساركوما العظمية أو الساركوما العظمية الناقضة للعظم، وسرطان الخلايا العظمية الناقضة للعظم، والسرطان.
قد يكمن الفرق بين الكيس التمددي والأورام الخبيثة في موقعه المفضل في العظام الأنبوبية الكبيرة، وفي منطقة الكردوس (الجسم العظمي). أما الورم المنفرد، على عكس الأورام الخبيثة، فلا يُسبب أي تفاعل من غشاء العظم، ولا ينتشر إلى الأنسجة المجاورة.
المعايير التفاضلية التي تساعد على التمييز بين العملية الخبيثة وسرطان الخلايا الحرشفية أو سرطان الخلايا الحرشفية
مرض |
ورم الخلايا العظمية |
ACC أو SKK |
عمر |
20-35 سنة وما فوق |
2-3 سنوات - 14-16 سنة |
التوطين |
المشاشية، الميتافيزيقيا |
الميتافيزيقيا، الجسم |
شكل العظام |
تورم واضح في العظام |
شكل المغزل |
ملامح بؤرة التدمير |
حدود واضحة |
واضح |
حالة الطبقة القشرية |
متقطع، رقيق، متموج |
ناعم، رقيق |
التصلب |
لم يتم ملاحظته |
لا |
تفاعل السمحاق |
غائب |
غائب |
حالة الغدة الصنوبرية |
رقيق ومموج |
لا يوجد تغييرات واضحة |
الجسم المجاور |
لا تغييرات |
لا تغييرات |
الأساليب التي يمكن أن تشملها تشخيص الأكياس العظمية:
- جمع التاريخ المرضي - الشكاوى، والأعراض الذاتية والموضوعية، ووجود الألم، وانتشاره، ووقت ومدة الأعراض، واعتمادها على الحمل وإمكانية التخفيف بالأدوية.
- الفحص السريري.
- تحديد الحالة العظمية - الوضع أثناء الحركة، في حالة الراحة، النشاط الوظيفي، عدم تناسق الأطراف، تناسق العضلات، وجود أو غياب الانكماش، تحديد التغيرات في نمط الأوعية الدموية.
- التصوير بالأشعة.
- تصوير المثانة بالتباين.
- التصوير المقطعي المحوسب.
- الموجات فوق الصوتية.
- التصوير بالرنين المغناطيسي (MRI).
- التصوير الحراري بالكمبيوتر – CTT.
- ثقب.
- تحديد الضغط داخل العظم - قياس الضغط داخل العظم.
يتم التمييز بين الأكياس العظمية والأمراض التالية:
- ساركوما العظام.
- ورم الخلايا العملاقة.
- ورم ليفي غير متعظم.
- ورم عظمي.
- التهاب العظم والنقي الأولي.
- ورم الخلايا العظمية.
- ورم غضروفي.
- الورم الشحمي.
- ورم غضروفي.
- خلل التنسج الليفي.
كما يوصى بالتشخيص الموضعي قبل الجراحة لإزالة الكيس أو كيس نخاع العظم؛ بالإضافة إلى ذلك، يحتاج المريض إلى مراقبة ديناميكية، وبالتالي مراقبة تشخيصية دورية لحالة الكيس وأنسجة العظام بشكل عام.
من الاتصال؟
علاج او معاملة الكيسات العظمية
على الرغم من توفر المعدات التكنولوجية الحديثة وطرق العلاج الجديدة، لا تزال الأكياس العظمية تعتبر مرضًا يصعب علاجه وعرضة للتكرار.
يُعالج الكيس العظمي الذي يُشخَّص في مرحلة الطفولة دون حدوث مضاعفات بالطرق المحافظة. تُستطب العمليات الجراحية فقط للأطفال فوق سن الثالثة، في حالات التطور الحاد للورم. إذا تسبب الورم في كسر تلقائي، فإن علاج الكيس العظمي يتكون من خطوات قياسية يتبعها أطباء العظام والجراحون في علاج الكسور الرضحية الشائعة. عند أدنى شك في وجود كسر، تُوضع مادة تثبيت على العظم - جبيرة - ثم تُجرى إجراءات تشخيصية. يتطلب الكيس والكسر في منطقة الورك والكتف جبيرة جبسية وتثبيتًا لمدة شهر إلى شهر ونصف. إذا تم اكتشاف الكيس، ولكن دون وجود كسر، يُنصح المريض بأقصى درجات الراحة وتخفيف الضغط - ضمادة على الكتف أو استخدام عصا أو عكازات عند المشي. يشمل العلاج المحافظ أيضًا الوخز، مما يُسرِّع بشكل كبير عملية إصلاح أنسجة العظام. يكون علاج الكيس العظمي بالوخز الدوائي كما يلي:
- يتم إعطاء التخدير داخل العظم.
- يتم ثقب الكيس وأخذ المواد منه للفحص النسيجي.
- يتم غسل تجويف الكيس المثقوب بمحلول معقم.
- يُحقن مُثبِّط البروتياز في التجويف لتحييد التخمر العدواني (كونتريكال). للأطفال فوق سن ١٢ عامًا، يُوصى بإدخال كينالوج أو هيدروكورتيزون في التجويف.
- نهاية البزل هي ثقب الكيس من جميع الجوانب لخلق تدفق للصديد وتقليل الضغط داخل التجويف.
- يتم إجراء البزل عدة مرات في وقت يحدده الجراح (2-4 أسابيع).
- بعد الانتهاء من العلاج، يلزم مراقبة حالة أنسجة العظام باستخدام الأشعة السينية (2-3 أشهر بعد البزل الأخير).
- أثناء عملية البزل، يجب تثبيت منطقة العظم المصابة بالكيس.
- بعد نجاح ثقب وإغلاق تجويف الكيس، يتم وصف دورة علاجية بالتمارين الرياضية لمدة 6 أشهر على الأقل.
تبلغ المدة الإجمالية للعلاج المحافظ لكيس العظم ستة أشهر على الأقل. إذا لم يُجدِ العلاج المحافظ نفعًا، كما هو مؤكد بالمراقبة الديناميكية لمدة شهرين إلى ثلاثة أشهر، يُجرى استئصال الكيس جراحيًا، ثم تُجرى عملية ترقيع عظمي بمواد ذاتية أو متماثلة.
العلاجات الشعبية لعلاج الأكياس العظمية
من الواضح أن الحديث عن العلاجات الشعبية لعلاج الأكياس العظمية غير مناسب. أي ورم يتطور في الجسم يُعتبر ورمًا، أي أنه عرضة للمضاعفات ولعملية أكثر خطورة - الخباثة. تُعتبر الأكياس العظمية مرضًا لم تُدرس دراسته جيدًا، ولم يُحدد سببه بعد، لذا فإن العلاجات الشعبية لعلاج الأكياس العظمية لا تُجدي نفعًا فحسب، بل قد تُسبب ضررًا أيضًا.
يعود عدم فعالية علاج الأكياس العظمية بما يُسمى بالطرق الشعبية إلى السمات المرضية لتكوين الورم. تعتمد آلية المرض على اضطراب موضعي في إمداد أنسجة العظام بالدم. يؤدي هذا "التجويع" داخل العظم إلى تنشيط الوظيفة الأنزيمية، أي التحلل، مما يؤدي إلى تدمير الغليكوز أمينوغليكان وعناصر البروتين وهياكل الكولاجين. تصاحب هذه العملية المعقدة دائمًا زيادة في الضغط الأسموزي والهيدروستاتيكي في تجويف الكيس، بالإضافة إلى عمليات تدمير مزمنة أخرى داخل العظم. لهذا السبب، لا تحقق العلاجات الشعبية لعلاج سرطان الخلايا الحرشفية (ACC) أو سرطان الخلايا الحرشفية (SCC) الفائدة المرجوة، لأن حاجز المواد النباتية الفعالة مرتفع للغاية، مما يمنعها من تحقيق هدفها.
بالإضافة إلى ذلك، ينبغي على جميع المرضى الراغبين في تجربة صحتهم الانتباه إلى كلمة "ورم" الأساسية في التشخيص، لأن الكيس العظمي عبارة عن تكوين حميد يشبه الورم. يُعد علاج الأكياس الفقرية بوسائل غير مجربة خطيرًا للغاية، لأن جميع أورام العمود الفقري معرضة للخباثة، وقد يؤدي العلاج غير الكافي إلى عواقب لا رجعة فيها.
العلاج الوحيد الآمن نسبيًا والذي يُخفف إلى حد ما أعراض الكسر المرضي الناتج عن الكيس هو اتباع نظام غذائي خاص. يجب أن يتضمن النظام الغذائي للمريض أطعمةً تحتوي على:
غني بالفيتامينات والكالسيوم. من المفيد جدًا تناول الفواكه والخضراوات الغنية بفيتامين سي، كما أن وجود فيتامين د والفوسفور مهم أيضًا.
المنتجات التي تساعد على استعادة أنسجة العظام بشكل أسرع:
- الحليب ومنتجات الحليب المخمر.
- الأسماك، بما في ذلك الأسماك البحرية.
- بذور السمسم.
- الحمضيات.
- الفلفل الحلو.
- زبيب.
- الكرز.
- الأجبان الصلبة.
- الهلام، والمربى، وأي منتجات تحتوي على عوامل التبلور.
ينبغي استبعاد المشروبات الغازية من القائمة، ويجب الحد من تناول الحلويات والقهوة.
بخلاف ذلك، يجب أن يتم علاج الأكياس العظمية تحت إشراف طبي صارم، وليس بمساعدة توصيات مشكوك فيها وغير موثوقة، حيث أن العلاج المناسب فقط هو القادر على استعادة النشاط الحركي واستعادة الوظائف الطبيعية للجهاز الهيكلي.
الوقاية
حتى الآن، لا توجد توصيات موحدة للوقاية من الأكياس العظمية الانفرادية أو الأكياس الوعائية. تقتصر الوقاية من الأكياس العظمية لدى الأطفال والمرضى الأكبر سنًا على اتباع هذه القواعد البسيطة:
- فحوصات طبية دورية، ابتداءً من لحظة ولادة الطفل. يجب أن تصبح استشارة الجراح إجراءً سنويًا إلزاميًا؛ في حال ظهور أعراض مُقلقة - شكاوى من الألم، أو اضطرابات في المشي، أو الحركة، أو وضعية الجسم - يلزم استشارة جراح أو أخصائي عظام فورًا. كلما تم اكتشاف الكيس العظمي مبكرًا، زادت فعالية العلاج، وغالبًا ما تُغني عن الجراحة.
- لا يمكن منع تكرار ظهور الكيس في أنسجة العظام إلا بالتدخل الجراحي والعلاج اللاحق طويل الأمد، والذي لا ينبغي مقاطعته حتى لو ظهر الشفاء.
- يجب حماية الأطفال الذين لديهم تاريخ من أمراض الجهاز الهيكلي والجهاز العضلي الهيكلي والأمراض الجهازية والعمليات الالتهابية المزمنة من أي عوامل ميكانيكية مؤلمة.
- ينبغي على الأطفال والبالغين المشاركين في الرياضات النشطة الخضوع لفحوصات طبية، بما في ذلك تصوير الجهاز الهيكلي بالأشعة السينية، بشكل أكثر تكرارًا من أولئك الذين يعيشون نمط حياة سلبي. قد تُصبح الإصابات والكدمات المهنية عاملًا مُسببًا لتطور كيس عظمي تمددي.
- ينبغي على الوالدين الانتباه لأي تغيرات تطرأ على صحة الطفل. غالبًا ما يكون ظهور سرطان الخلايا الحرشفية (SCC) وسرطان الخلايا الحرشفية الأمامية (ACC) بدون أعراض، ولا يُسببان سوى ألم عابر للمريض الصغير بشكل دوري. إضافةً إلى ذلك، لا تظهر الكسور المرضية دائمًا بالمعنى السريري ككسور قياسية، وقد تكون علامتها الوحيدة عرجًا طفيفًا، وحركة محدودة للذراع، ووضعيات تعويضية تُساعد على تخفيف الحمل على العمود الفقري.
من الواضح أن الوقاية من الأكياس العظمية في غياب قواعد قياسية موحدة يجب أن تصبح مسؤولية الشخص نفسه أو، إذا كنا نتحدث عن طفل، والديه.
توقعات
من الواضح أن الطبيب المعالج وحده هو من يمكنه تحديد تشخيص الكيس العظمي. ويعتمد ذلك على عمر المريض، ومدة فترة بقاء الكيس، ووجود مضاعفات أو غيابها، ووجود كسر مرضي.
بشكل عام، فإن تشخيص كيس العظام هو كما يلي:
- الأطفال دون سن 15-16 عامًا - يكون التشخيص مُرضيًا في 85-90% من الحالات. تحدث الانتكاسات بسبب وجود كيس تمددي أو أخطاء فنية أثناء الجراحة. لا تُعتبر الجراحات المتكررة، وإن كانت مؤلمة، خطيرة. بالإضافة إلى ذلك، يتمتع جسم الطفل بقدرة إصلاحية عالية، لذا فإن استعادة النشاط الحركي مضمونة في 99% من الحالات.
- يواجه المرضى البالغون صعوبة في علاج التكيسات العظمية، وهم أكثر عرضة للانتكاسات. بالإضافة إلى ذلك، يصعب تشخيص التكيسات العظمية لدى المرضى الذين تزيد أعمارهم عن 35-40 عامًا، ويجب التمييز بين التكيس وأمراض أخرى شبيهة بالأورام، وغالبًا ما يكون ذلك على خلفية كسر مرضي. كما يصعب تحمل الكسر، وتكون فترة التعافي أطول بكثير منها لدى الأطفال. يكون تشخيص التكيسات العظمية لدى المرضى البالغين إيجابيًا في 65-70% من الحالات، بينما تكون بقية الأمراض أورامًا خبيثة أو معقدة غير متمايزة، بما في ذلك الأورام داخل العظم. كما أن اختيار أساليب العلاج غير الصحيحة يقلل من احتمالية الشفاء الناجح. لا يمكن أن يكون العلاج المحافظ للتكيسات العظمية فعالًا إلا في مرحلة الطفولة، بينما قد يؤدي لدى مرضى آخرين إلى تدمير كبير للعظام ومضاعفات خطيرة. تُعد التكيسات الفقرية الأخطر من حيث أعراض الضغط والضعف العام للعمود الفقري.
البيانات الإحصائية حول تكرار العملية هي كما يلي:
- كيس عظمي منفرد (SBC) - تحدث الانتكاسات في 10-15% من الحالات.
- يبلغ معدل تكرار الإصابة بـ ABC (الكيس العظمي الوعائي) 45-50%.
بشكل عام، يعتمد تشخيص الكيس العظمي على التشخيص في الوقت المناسب والمتباين، والذي بدوره يحدد التكتيكات العلاجية واستراتيجية فترة إعادة التأهيل.
يُعتبر الكيس العظمي تكوّنًا حميدًا، يُمكن تصنيفه كحالة فاصلة بين الورم الحقيقي وخلل تنسج الأنسجة العظمية الناتج عن خلل التنسج العظمي. يكمن الخطر الرئيسي في المسار الطويل للمرض دون أعراض، والذي غالبًا ما ينتهي بكسر مرضي. عادةً ما لا يتطلب الكيس العظمي الموضعي في الجزء العلوي من الجسم - في الأطراف العلوية، وحزام الكتف، والفقرات، وغير المثقل بكسر - علاجًا جراحيًا. أما الكيس العظمي في الأطراف السفلية، فيُجرى استئصاله بالكامل لمنع خطر الإصابة بالكسور أو تكرارها. تميل الأكياس العظمية المنفردة إلى الشفاء تلقائيًا، بينما تكون الأورام التمددية أكثر مرضية، على الرغم من أن تشخيصها يكون إيجابيًا في 90-95% من الحالات، مع العلاج المناسب وفي الوقت المناسب، إلا أن المضاعفات الوحيدة يمكن اعتبارها فترة نقاهة طويلة نسبيًا، تتطلب صبرًا من المريض والتزامًا بجميع التوصيات الطبية.

