خبير طبي في المقال
منشورات جديدة
الرؤوس السوداء الوردية
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
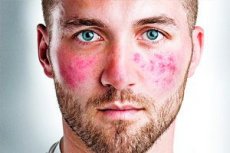
الوردية (المرادفات: حب الشباب الوردي، الوردية، حب الشباب الأحمر) هو مرض مزمن يصيب الغدد الدهنية وبصيلات الشعر في بشرة الوجه مع زيادة حساسية الشعيرات الدموية في الأدمة للحرارة.
الأسباب حب الشباب الوردي
يُعتقد أن الوردية هي التهاب وعائي في منطقة تعصيب العصب الثلاثي التوائم، ناجم عن عوامل مختلفة: اعتلال الأوعية الدموية الدستوري، اضطرابات عصبية نباتية، ضغوط عاطفية، اختلال التوازن الهرموني، خلل في الجهاز الهضمي، عدوى برازية.
يتطور حب الشباب الوردي نتيجة اعتلال وعائي وتفاعل التهابي في جلد الوجه تحت تأثير مجموعة من العوامل المختلفة: اضطرابات الغدد الصماء، وأمراض الكبد، والجهاز الهضمي، وخلل التوتر العضلي الخضري، وإدمان الكحول، وغيرها. ويحدث غالبًا بعد سن الثلاثين. ويمكن أن تساهم الغدد الصماء في تطور هذه العملية، وخاصةً البثور، نتيجةً للاستجابة المناعية الخلوية. يتجلى سريريًا باحمرار راكد، وتوسع الشعيرات الدموية، وطفح جلدي حطاطي بثري متفرق. وفي بعض الحالات، قد يظهر الطفح الجلدي أيضًا في أجزاء أخرى من الجسم (الصدر، والظهر).
يعتبر بعض الباحثين أن ورم الأنف (الرينوفيما) أحد أشكال الوردية، ويتميز بظهور عقيدات متكتلة فصيصية مفصولة بأخاديد، تصل أحيانًا إلى أحجام هائلة، في منطقة الأنف، ونادرًا في الذقن ومناطق أخرى. وتُميز مراحل المرض التالية: الحمامية، والحطاطية، والبثرية، والتسللية المنتجة (الرينوفيما). إلا أن هذا التقسيم مشروط، إذ عادةً ما يكون لدى المرضى مزيج من عناصر مورفولوجية مختلفة. وقد يُلاحظ تلف في العين (التهاب الجفن، والتهاب الملتحمة، والتهاب القزحية، والتهاب القرنية).
تتم ملاحظة التغيرات الشبيهة بالوردية في جلد الوجه في ما يسمى التهاب الجلد حول الفم، والذي هو على الأرجح أحد أشكال الوردية أو البثور الدهنية، والتي تتطور بشكل رئيسي مع الاستخدام لفترات طويلة لمراهم الكورتيكوستيرويد المفلورة.
في أغلب المرضى، غالبًا ما يتم العثور على سوس "الحديد" في المنطقة المصابة.
طريقة تطور المرض
في المراحل الحمامية الحطاطية والحطاطية البثورية، يتم ملاحظة ارتشاحات لمفاوية بؤرية في الأدمة مع وجود الخلايا الشبكية والخلايا البدينة وخلايا لانهانس العملاقة، بالإضافة إلى فرط تنسج الغدد الدهنية.
علم الأمراض
في المرحلة الحمراوية من العملية، تسود التغيرات في الجهاز الوعائي للجلد، ثم في مادة الكولاجين. عادةً ما تتوسع الأوعية الدموية، وخاصة الأوردة، بشكل حاد، وينمو نسيج ضام ليفي رخو حول جدرانها، دون وجود عامل التهابي واضح، مما يدل على وجود اضطرابات حركية وعائية. ترتخي ألياف الكولاجين نتيجة الوذمة، وتصبح بصيلات الشعر ضامرة بعض الشيء مع وجود سدادات قرنية في أفواهها.
تتميز المرحلة الحطاطية بتفاعل التهابي على شكل تسلل واسع النطاق أو بؤري ذو طبيعة لمفاوية مع وجود عرضي لخلايا بيروجوف-لانجانز العملاقة أو أجسام غريبة.
في المرحلة البثرية، تُلاحظ تغيرات في الأوعية الدموية والجهاز الجريبي، وتفاعل التهابي أكثر حدة، يتجلى في تسلل كثيف للخلايا الليمفاوية مع خليط من عدد كبير من الخلايا الحبيبية المتعادلة، مع تكوّن بثور. وتُلاحظ الأكياس القرنية، الناتجة عن تغيرات ضامرة في الجهاز الجريبي، بالإضافة إلى تدمير الكولاجين، بشكل أكثر شيوعًا مقارنةً بالمرحلتين السابقتين.
تتميز ورم الأنف بمكون تكاثري واضح، يتميز بنمو النسيج الضام، مما يؤدي إلى سماكة الأدمة وانسداد الأوعية الدموية، مما يزيد من اضطراب الدورة الدموية الدقيقة في هذه المناطق. في بعض الأحيان، تُكتشف تسللات التهابية مصحوبة بمزيج من الخلايا الحبيبية المتعادلة.
 [ 13 ]، [ 14 ]، [ 15 ]، [ 16 ]
[ 13 ]، [ 14 ]، [ 15 ]، [ 16 ]
تكوين الأنسجة
هناك وجهات نظر مختلفة حول مسببات حب الشباب الوردي. الرأي الأكثر شيوعًا هو الدور المهم لمختلف الاضطرابات العصبية وخلل التوتر العضلي الخضري، بالإضافة إلى تأثيرات الإجهاد. لا يُستبعد دور الاستعداد الوراثي. هناك أعمال تشير إلى دور الاضطرابات المناعية. وفقًا لبعض المؤلفين، يوجد ترسب لـ IgM و/أو المتمم في الوصلة الجلدية البشروية وفي الكولاجين الجلدي. تم الكشف عن أجسام مضادة IgM الدائرية في مصل الدم. أظهر التحليل المناعي للخلايا المتسللة أن المتسلل يتكون بشكل رئيسي من خلايا T المتفاعلة مع LEU-1 مع محتوى سائد من الخلايا التائية المساعدة الموجبة للأجسام المضادة KEU-3a، بينما كانت الخلايا التائية السينيكوتيكية LEU-2a نادرة. تتسلل هذه الخلايا إلى الظهارة الجريبية والبشرة. في حالات وجود طفيلي ديموديكس، توجد غالبية الخلايا التائية في التسللات المحيطة بالسوس، وهي خلايا تائية مساعدة. تشير غلبة هذه الخلايا التائية في التسللات، بالتزامن مع طفيلي ديموديكس، إلى خلل في المناعة الخلوية.
الأعراض حب الشباب الوردي
يبدأ المرض باحمرار منتشر في الوجه وتوسع الشعيرات الدموية. وفي ظل هذه الظروف، ومع وجود ظواهر دهنية، تظهر عقيدات جرابية وبثور متناثرة. تتخذ الحطاطات والعقد أشكالًا دائرية ومقببة.
تتواجد العناصر بشكل عشوائي على جلد الأنف والخدين والذقن، ونادراً ما تتواجد على الرقبة والصدر والظهر وفروة الرأس.
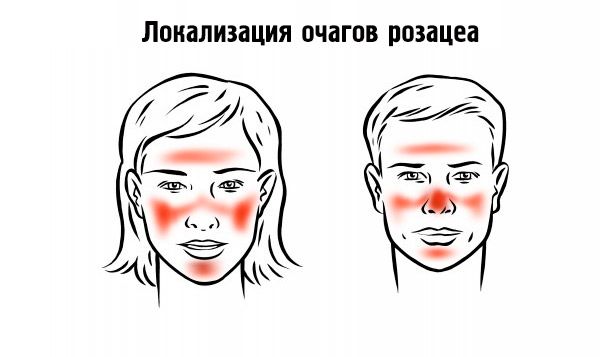
الأحاسيس الذاتية غير ذات أهمية: يشعر المرضى بالقلق من العيب التجميلي والتشابه الخارجي مع مدمني الكحول. أثناء الهبات الساخنة، يُلاحظ احمرار الوجه مع شعور بالحرارة. مع استمرار الحالة لفترة طويلة وعدم تلقي العلاج، قد تظهر أعراض مثل: تضخم الأنف (الأنف الصنوبري)، وتضخم جلد الجبهة (سماكة تشبه الوسادة)، وتضخم الجفن (سماكة الجفون بسبب تضخم الغدد الدهنية)، وتضخم شحمة الأذن (نمو شحمة الأذن على شكل قرنبيط)، وتضخم جلد الذقن (سماكة جلد الذقن).
التهاب الجفن المزمن، والتهاب الملتحمة، والتهاب الصلبة يُسبب احمرار العينين. ومن المحتمل أيضًا التهاب القرنية وقرحة القرنية.
مراحل
يتم التمييز بين المراحل التالية من المرض:
- الفترة المبكرة - الهبات الساخنة؛
- المرحلة الأولى هي ظهور احمرار مستمر وتوسع الشعيرات الدموية؛
- المرحلة الثانية - ظهور الحطاطات والبثور الصغيرة على خلفية الاحمرار المستمر وتوسع الشعيرات الدموية؛
- المرحلة الثالثة - ظهور شبكة كثيفة من توسع الشعيرات الدموية، الحطاطات، البثرات على خلفية احمرار مشبع مستمر؛ هناك عقد وتسللات واسعة النطاق.
 [ 17 ]
[ 17 ]
ما الذي يجب فحصه؟
كيف تفحص؟
علاج او معاملة حب الشباب الوردي
يُجرى علاجٌ مُركَّب، يشمل أدويةً عامة وموضعية. في حالة الطفح الجلدي البثري الغزير، تُوصف المضادات الحيوية (التتراسيكلين ١-١.٥ غ/يوم على جرعات متعددة، ومع تحسُّن الحالة، تُخفَّض الجرعة تدريجيًا إلى ٢٥٠-٥٠٠ ملغ مرة واحدة يوميًا، أو الدوكسيسيكلين ١٠٠ ملغ مرتين يوميًا).
يحتل العلاج بالفيتامينات (أ، ج، ب، المجموعة ب) مكانة مهمة كمنشط عام ولزيادة مقاومة الشعيرات الدموية. يُظهر دواء تريكوبولوم (ميترونيدازول) تأثيرًا جيدًا بجرعة 500 ملغ مرة واحدة يوميًا خلال الشهر الأول، ثم 250 ملغ مرة واحدة يوميًا خلال الشهر التالي. في حالة مسار المرض الخامل، يُنصح بالعلاج المعدل للمناعة. في حالة المسار الحاد للمرض وعدم وجود تأثير للعوامل المذكورة أعلاه، يُنصح باستخدام روأكيوتان (أيزوتريتينوين) بجرعة تتراوح من 0.1 إلى 1 ملغ/كغ من وزن المريض، حسب الصورة السريرية للمرض. بالإضافة إلى ذلك، تُوصف المهدئات والمسكنات حسب درجة اضطراب الجهاز العصبي. من الضروري أيضًا علاج الأمراض الجسدية.
موضعيًا، يُوصف كريم أو جل تريكوبولوم بتركيز 0.75% مرتين يوميًا، بالإضافة إلى مضادات حيوية (كبريتات كليندوميسين أو إريثروميسين) على شكل كريم أو مرهم. إذا صاحب الوردية التهابات حادة، يُنصح باستخدام مراهم الكورتيكوستيرويد. ونظرًا لأن عث "الحديد" يُعزز العملية الالتهابية، يُوصف مرهم الكبريت بتركيز 20-30%، وطريقة ديميانوفيتش، وكريم سكينورين، وغيرها.
في الطقس المشمس، ينبغي استخدام كريمات الوقاية من الشمس.
مزيد من المعلومات عن العلاج
الأدوية

