خبير طبي في المقال
منشورات جديدة
داء مفصل الركبة
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
تتميز مفاصل الجهاز العضلي الهيكلي بشبكة وعائية متطورة، وهي غنية بالدم. لذلك، قد تُسبب بعض الإصابات، مثل الصدمات، نزيفًا وتراكمًا للدم في تجويف المفصل. يحدث هذا عند الإصابة بالتهاب المفصل. من حيث المبدأ، يمكن أن يحدث التهاب المفصل في أي من تجاويف المفاصل، ولكن في حالات الإصابات، يكون مفصل الركبة هو الأكثر تأثرًا. [ 1 ]
علم الأوبئة
يُشتق اسم "نزيف المفصل" من الكلمتين اليونانيتين "هيما" (دم) و"مفصل" (مفصل) و"أوسيس". يُستخدم هذا المصطلح لوصف النزيف في تجويف المفصل. ووفقًا للإحصاءات، فإن مفصل الركبة هو الأكثر تضررًا في معظم هذه الحالات، نظرًا لتركيبه الأكثر تعقيدًا، وتعرضه لأحمال ثقيلة، وتزويده بشبكة متفرعة من الأوعية الدموية.
بين الرياضيين، تبلغ نسبة الإصابة بداء المفصل الدموي حوالي 90%. ووفقًا للإحصاءات العامة، يُعاني البالغون من 10% من جميع أمراض الجهاز العضلي الهيكلي.
الأسباب الأكثر شيوعا لهذا الاضطراب - نزيف المفصل - هي الإصابات من أي شدة (الخلع، الكدمات، الكسور، الإصابات المحفظة والأربطة).
في المرضى الذين يعانون من الهيموفيليا أو متلازمة النزف، حتى الصدمة البسيطة يمكن أن تسبب ظهور النزيف.
يُشخَّص نزيف مفصل الركبة الرضحي بشكل أكثر شيوعًا لدى الرجال الذين تتراوح أعمارهم بين 20 و49 عامًا، ولدى النساء بين 30 و59 عامًا. في الوقت نفسه، يكون معدل الإصابة أعلى بكثير لدى الرجال.
في سن 16 عامًا وأصغر، كان خلع الرضفة الجانبي هو الإصابة الهيكلية الأكثر شيوعًا المرتبطة بنزيف الركبة الرضحي لدى كل من الأولاد (39٪) والفتيات (43٪)؛ في هذه الفئة العمرية، كان معدل الإصابة السنوي لخلع الرضفة الجانبي 88 لكل 100000 وأعلى لدى الأولاد (113 لكل 100000) من الفتيات (62 لكل 100000). [ 2 ]
الأسباب داء مفصل الركبة الدموي في مفصل الركبة
يتم تزويد جميع المفاصل في الجسم بالدم بشكل جيد، لذلك عندما تتضرر الأوعية الدموية والأنسجة، يحدث النزيف في كثير من الأحيان، مما يسبب تجمع الدم في تجويف المفصل.
العامل الأكثر شيوعا من الناحية السببية هو الصدمة أو العمليات المرضية غير الرضحية، مثل الأورام والأمراض الضمورية والتنكسية والالتهابات وما إلى ذلك.
يمكن تحديد الأسباب المحددة لتطور نزيف المفصل على النحو التالي:
- كسر أسطح العظام المفصلية، مما يؤدي إلى تدفق الدم إلى المفصل من الأوعية العظمية التالفة، أو من الأنسجة التالفة (كبسولة المفصل، الغضاريف والأربطة، الغضاريف الهلالية)؛
- تمزق الأنسجة الرخوة المعزولة (الغضروف المفصلي، الكبسولة، الرباط)؛
- التدخل الجراحي لاستئصال الغضروف المفصلي، التدخل بالمنظار على الجهاز الرباطي (قد يخرج الدم من الأنسجة التي أجريت لها العملية في فترة ما بعد الجراحة المبكرة، مع تراكمه في تجويف المفصل)؛
- الضرر الوعائي الناجم عن عملية تنكسية أو ورمية؛
- الأورام: الأورام الدموية الزليلية الحميدة، التهاب الغشاء الزليلي الزغابي العقدي المصطبغ، أو أي ورم خبيث ينشأ بالقرب من تجويف المفصل أو النقيلي. [ 3 ]، [ 4 ]
يمكن أن يتطور نزيف مفصل الركبة الناتج عن الصدمة نتيجة أي صدمة تقريبًا. غالبًا ما يكون نتيجة كدمة في الركبة عند السقوط عليها، وفي حالات نادرة نتيجة ضربة مباشرة، أو إصابات رياضية مصحوبة بتمزقات في الأربطة أو الغضروف الهلالي، أو كسور داخل المفصل.
يُلاحظ بعض تراكم الدم على شكل نزيف في المفصل بعد التدخلات الجراحية - على وجه الخصوص، بعد استئصال الغضروف المفصلي، أو اندماج الرباط المتقاطع، أو تثبيت العظم في اللقمتين الفخذيتين أو الظنبوب.
قد يعاني المرضى الذين يعانون من نقص الفيتامينات والهيموفيليا والاستعداد النزفي من نزيف المفصل حتى مع الحد الأدنى من الضغوط النفسية.
يُعدّ نزف المفصل بعد جراحة استبدال الركبة نادرًا نسبيًا. أما المضاعفات الخثارية أو المعدية في منطقة التدخل الجراحي فهي أكثر شيوعًا. [ 5 ]
عوامل الخطر
غالبًا ما تتضرر مفاصل الركبة أثناء ممارسة الأنشطة الرياضية، مثل الهوكي، وكرة القدم، وكرة السلة، والتزلج، والمصارعة. وتشمل فئة المعرضين للخطر الرياضيين المحترفين الذين يقضون وقتًا طويلًا في التدريب ولا يتوخون الحذر دائمًا.
في فصل الشتاء، تزداد الإصابات الناتجة عن سوء الأحوال الجوية والتزلج على الجليد أو التزلج على الجليد. تنطوي هذه الرياضات على زيادة الحمل على مفاصل الركبة، حيث ينزل الشخص من الجبل بساقين نصف منحنية، وهي وضعية غير طبيعية للجهاز العضلي الهيكلي. في هذه الرياضات، من المهم الحرص على استخدام معدات حماية خاصة والتحكم في الحمل على مفاصل الركبة.
تشمل عوامل الخطر الأخرى للإصابة بالتهاب المفاصل ما يلي:
- حوادث المرور؛
- نقص فيتامين سي؛
- الهيموفيليا؛
- الاستعداد النزفية؛
- الطفولة والشيخوخة؛
- التدخلات الجراحية في منطقة المفصل.
طريقة تطور المرض
الركبة من أكبر مفاصل الجهاز العضلي الهيكلي وأكثرها تعقيدًا. فهي تُمكّن من ثني وتمديد الطرف السفلي، بالإضافة إلى حركته في اتجاهات مختلفة، وتدعم التنسيق الحركي، وتُحسّن وضعية الجسم.
يُغذي الجهاز الدوري الغني في الركبة العضلات والأنسجة المجاورة لمفصل الركبة، والتي تُشارك في تكوين المفصل نفسه، وهي الغضاريف الهلالية والأربطة. ومع ذلك، اتضح أن وجود شبكة واسعة من الأوعية الدموية يُصبح عاملاً رئيسياً في تكوّن نزف المفصل الناتج عن الإصابات الرضحية المحيطة بالمفصل وداخله.
تقع الأوعية الدموية الأساسية في منطقة الركبة على طول السطح الخلفي - تحت الركبة. في هذه الحالة، يُطلق علماء التشريح على الأوعية الوريدية والشريانية اسم "أوعية أوتار الركبة". يحمل الشريان الدم من القلب إلى الجزء المحيطي من الطرف السفلي، ثم يعيده الوريد إلى القلب. بالإضافة إلى الأوعية الرئيسية، توجد في منطقة الركبة العديد من الفروع ذات القطر الأصغر، والتي توجد بينها العديد من المفاغرات. تُغذي شبكة دموية قوية العضلات والأنسجة الأخرى المجاورة لمفصل الركبة. يتم إمداد الغضروف الهلالي والغضاريف والأربطة بالدم. في الوقت نفسه، تزيد الإصابات القريبة من المفصل وداخله بشكل كبير من خطر الإصابة بداء المفصل الدموي. [ 6 ]
الأعراض داء مفصل الركبة الدموي في مفصل الركبة
تختلف أعراض نزيف المفصل الركبةيعتمد ذلك على درجة المرض.
- الدرجة الأولى: تتميز بتراكم كمية صغيرة من الدم في تجويف المفصل (لا تزيد عن 15 مل). يُشير المصاب إلى وجود ألم في الركبة، مع زيادة طفيفة في الحمل المحوري. ظاهريًا، تبقى منطقة مفصل الركبة دون تغيير، وعند فحصها، لا يُكتشف وجود أي سوائل. يُشخص نزيف المفصل مباشرةً من خلال فحص بالموجات فوق الصوتية، بعد مقارنة الأعراض مع وجود تاريخ إصابة.
- الدرجة الثانية: تتميز بتراكم من 15 إلى 100 مل من الدم في التجويف. خارجيًا، يزداد حجم مفصل الركبة. تظهر أعراض "احتكاك الرضفة"، حيث يؤدي الضغط على منطقة الرضفة إلى "غرقها" بين الأنسجة المجاورة، مما يجعلها مرتخية بسبب تراكم السوائل. يُشير المريض إلى وجود آلام حادة في الركبة، تزداد مع الحمل والنشاط الحركي. تكون الحركة محدودة في معظم الحالات.
- الدرجة الثالثة: تتميز بتراكم أكثر من 100 مل من الدم. يزداد حجم منطقة الركبة بشكل ملحوظ، ويتحول لونها إلى الأزرق نتيجة ضغط الأوعية الدموية. يعاني المريض من ألم تشنجي شديد، وعدم القدرة على الحركة. كما يُلاحظ ألم حاد عند التحميل.
مع نزيف صغير على شكل نزيف بالمفصل، لا يتم التعبير عن الأعراض، ويتم تلطيف علامات المرض.
في حالة تمزق الغضروف المفصلي أو تلف الأنسجة الرخوة بشكل كبير، تُكتشف أعراض خارجية مثل تضخم المفصل بصريًا. ويلاحظ المريض ظهور إحساس مؤلم في الكيس المفصلي.
العلامة الرئيسية لالتهاب المفصل الدموي الحاد هي التذبذب: عند الضغط على منطقة الركبة، يُلاحظ ارتعاش في الاستجابة. تشمل الأعراض المميزة الأخرى ما يلي:
- ألم حاد داخل المفصل؛
- تغير في حجم وتكوين الركبة (تسود الاستدارة والكروية)؛
- عدم القدرة على تمديد الساق بالكامل عند الركبة؛
- في حالة النزيف الشديد (نزيف المفصل) - الشعور بأن الرضفة "تطفو" (عند الضغط على الرضفة يبدو أنها "تطفو" أعلى، وعند النقر على الركبة تحدث صدمات غريبة).
الحالة الموضعية في نزيف المفصل الركبةي
يتجلى نزيف المفصل في مفصل الركبة اليمنى واليسرى بالخصائص التالية:
- تكبر الركبة في الحجم؛
- لقد تم تنعيم الخطوط العريضة؛
- يوجد ألم معتدل؛
- الضغط بإبهامي اليدين على منطقة الرضفة يؤدي إلى وخز (ارتجاج الرضفة)؛
- انثناء المفصل محدود؛
- هناك أعراض الكعب اللزج.
في حالة الإصابة بنزيف المفصل من الدرجة الأولى، يلاحظ تورم طفيف ووخز وارتفاع في درجة الحرارة المحلية.
يظهر نزيف المفصل من الدرجة الثانية تورمًا وألمًا وحمى موضعية.
يتجلى تمزق أربطة مفصل الركبة مع نزيف المفصل من الدرجة الثالثة في التورم والألم الشديد وتقييد الحركة.
نزيف مفصل الركبة عند الطفل
يمكن أن تنجم العملية المرضية المصحوبة بنزيف في مفصل الركبة - نزف المفصل - لدى الأطفال عن كلٍّ من الصدمات واعتلالات النزف النزفية (أهبة النزف، متلازمة النزف). يُلاحظ نزيف مفصلي تلقائي لدى الأطفال المصابين بالهيموفيليا الشديدة. غالبًا ما تكون الأسباب خلع الرضفة، أو تمزق الغضروف الهلالي، أو الأربطة، أو كسر أثناء ممارسة النشاط الحركي أو الرياضي. وفي حالات نادرة، يكون نزف المفصل نتيجةً لنقص فيتامين سي.
الأعراض الرئيسية لداء المفصل الدموي لدى الأطفال لا تتغير: ألم في الركبة، وتورم، وشعور بالتورم، وتقييد في الحركة. الطبيب وحده هو القادر على وضع تشخيص دقيق. لذلك، لا داعي للتأخير، بل من المهم التوجه إلى مركز الإصابات في الوقت المناسب وإجراء التصوير الشعاعي.
إذا كان الطفل يعاني من أمراض في جهاز تنظيم النزيف، نتيجةً لتلف وراثي أو خلقي أو مكتسب في الصفائح الدموية أو جدران الأوعية الدموية أو آلية التخثر، فيجب تسجيله لدى طبيب مختص. من المهم إبلاغ الطبيب في أسرع وقت ممكن بالأعراض المرضية المكتشفة. يُعالج نزيف المفصل في هذه الحالة بشكل فردي، مع مراقبة صورة الدم باستمرار.
المضاعفات والنتائج
في حال عدم علاجه، يتعرض الدم المتراكم في التجويف للتحلل، وهي عملية تخثر بروتيني، مما يؤدي إلى تحول سائل الدم إلى جلطات مرنة تنفصل عن البلازما. وقد يحدث تكلس (تصلب) للجلطات، مما يزيد من صعوبة أداء الحركات في مفصل الركبة.
يمكن أن يؤدي التحلل إلى تطور اضطرابات تنكسية داخل المفصل: تحدث تغيرات مرضية في الغضروف، وكبسولة المفصل، والأربطة. ونتيجة لذلك، تتآكل هياكل المفصل بسرعة، ويقل النشاط الحركي بشكل كبير، وقد يتطور التهاب المفاصل والفصال العظمي.
بالإضافة إلى مضاعفات نزيف المفصل على الجانب العظمي، غالبًا ما يتطور رد فعل التهابي معقم في مفصل الركبة. في حالة الإصابة الرضحية المفتوحة، واختراق العدوى الدموية لتجويف المفصل، وتجاهل قواعد التعقيم والتطهير أثناء التدخل الجراحي، قد يتطور التهاب صديدي. يصبح الدم المتسرب بيئة مثالية للعديد من الكائنات المسببة للأمراض، مما يؤدي إلى تأخير العلاج وتعقيده.
لتجنب المضاعفات، من المهم استشارة طبيب في الوقت المناسب، سواءً طبيب رضوح أو جراح أو أخصائي عظام. لا تحاول علاج نزيف مفصل الركبة بنفسك: لا يمكن علاج هذا المرض بالطرق التقليدية، والتي قد تؤدي في أغلب الحالات إلى تفاقم الحالة.
التشخيص داء مفصل الركبة الدموي في مفصل الركبة
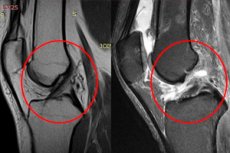
يُشخَّص نزف مفصل الركبة بناءً على الأعراض السريرية النموذجية، والمظاهر الخارجية، ونتائج الاختبارات الوظيفية (أعراض "الرضفة المرتجعة"). يُجرى فحص بالموجات فوق الصوتية لتقييم حجم الدم المتراكم. يُعرض على المرضى الذين يعانون من كسور، وتمزقات في الغضروف الهلالي، وإصابات في الأربطة، تصوير مفصل الركبة بالأشعة السينية، والتصوير بالرنين المغناطيسي، والتصوير المقطعي المحوسب.
في الفحص البدني، قد يتم ملاحظة الوضع القسري للطرف السفلي، وذمة السمحاق، ورم دموي في الأنسجة المحيطة في منطقة الركبة.
يمكن تشخيص ألم الركبة عن طريق اللمس. يميل الألم إلى الازدياد أثناء الحمل المحوري والنشاط الحركي.
تُظهر فحوصات الدم والبول المخبرية غياب أي تغيرات مرضية. الأدوية الموصوفة الأكثر شيوعًا هي:
- فحص دم عام. إذا لوحظت زيادة في عدد كريات الدم البيضاء، فهذا يدل على تطور رد فعل التهابي ناتج عن عدوى. يشير ارتفاع مؤشر COE إلى وجود التهاب واضح. انخفاض مستوى الهيموغلوبين ومؤشرات كريات الدم الحمراء، مع زيادة في مستوى الصفائح الدموية، هو علامة على تطور فقر الدم الناجم عن نقص الحديد.
- تقييم التوازن الداخلي، تصوير تخثر الدم (لتحديد قدرة الدم على التخثر).
يتم تمثيل التشخيص الآلي الأساسي من خلال الدراسات التالية:
- أشعة سينية لمفصل الركبة في إسقاطين (لا يوجد أي أمراض عظمية، ولكن يتم الكشف عن أعراض ثانوية لإصابات الأنسجة الرخوة: اتساع فجوة المفصل، تباعد الرباط المفصلي).
- - فحص الموجات فوق الصوتية (يكشف عن علامات وجود السوائل وتلف الكبسولة والأربطة والأوتار).
- التصوير بالرنين المغناطيسي (يكشف عن نمط الضرر الذي يلحق بجهاز الرباط المحفظة والأوتار). [ 7 ]
ينطوي ثقب مفصل الركبة في حالة نزيف المفصل على عبئين تشخيصي وعلاجي: أثناء العملية، تُسحب الدماء المتراكمة، وتُرسل للفحص. وفي الوقت نفسه، تُحقن محاليل دوائية في تجويف المفصل، أو يُجرى غسل مطهر للتجويف. يتيح الثقب توضيح بعض النقاط التشخيصية، والتخلص من متلازمة الألم، ووقف تطور التفاعل الالتهابي. يُجرى الإجراء في عيادات خارجية باستخدام التخدير الموضعي. بعد الانتهاء، يضع الجراح ضمادة ضاغطة. بعد فترة زمنية محددة، يُعاد الثقب. قد يستمر العلاج عدة أسابيع، حسب درجة وشدة المرض. [ 8 ]، [ 9 ]
تشخيص متباين
يتم إجراء التشخيص التفريقي وفقًا للصورة السريرية والشعاعية:
علم الأمراض |
أساس التمايز |
تشخبص |
إصابة الركبة المغلقة |
معلومات طبية تحدد الإصابة. |
تُظهر الأشعة السينية والرنين المغناطيسي إصابة ثانوية في الأنسجة الرخوة. اتساع فجوة المفصل، وتلف واضح في الكبسولة والأربطة والأوتار. |
المرحلة الحادة من التهاب المفاصل التفاعلي |
شكاوى من تصلب، تصلب ناتج عن تورم شديد وتراكم السوائل. الحركة النشطة والسلبية محدودة للغاية. |
تُظهر الأشعة السينية والرنين المغناطيسي تنكسًا واضحًا في الأنسجة الزليلية والأربطة الصليبية، وتدميرًا للغضاريف. قد يحدث التهاب العظم والنقي. |
المرحلة الحادة من مرض السل في الركبة |
وجود بؤرة السل الأولية، رد فعل مانتو الإيجابي، تقييد الحركة. |
في الأشعة السينية والرنين المغناطيسي - تغيرات متعددة الأشكال مدمرة لأسطح المفاصل. |
من الاتصال؟
علاج او معاملة داء مفصل الركبة الدموي في مفصل الركبة
تعتمد ميزات علاج نزيف المفصل في مفصل الركبة على درجة العملية المرضية والسبب الجذري لهذا الانتهاك.
الدرجة الأولى لا تتطلب علاجًا خاصًا، ولا حاجة لإزالة الدم المتراكم بالأدوات. يزول التراكم خلال عدة أيام. تقتصر الإجراءات العلاجية على القضاء على سبب المرض وتصحيحه.
تتطلب الدرجتان الثانية والثالثة من نزيف المفصل وخز المفصل - إزالة الدم من التجويف بواسطة وخزة (إبرة). بعد الوخزة، يضع الطبيب ضمادة ضغط معقمة، ويُثبّت الركبة نفسها بتقويم عظام أو ضمادة جبسية. يُوضع كمادات باردة على المنطقة المصابة، وبعد بضعة أيام تُفحص الركبة مرة أخرى، ويُكرر الوخز إذا لزم الأمر.
يتم وصف العلاجات العلاجية الإضافية اعتمادًا على العملية المرضية التي أثارت نزيف المفصل.
تُستخدم المسكنات لتخفيف الألم، ولكن يجب الحصول على موافقة الطبيب المعالج. يُمنع استخدام أي دواء يحتوي على حمض أسيتيل الساليسيليك نظرًا لخطر تفاقم النزيف نتيجةً لاضطراب وظيفة الصفائح الدموية.
تُستخدم المسكنات القوية (وخاصةً المسكنات المخدرة) فقط في حالات الألم الشديد وصعوبة التحمّل. وتُوصف الهرمونات الفموية لتثبيط العملية الالتهابية المصاحبة للنزيف (الدواء الأكثر شيوعًا هو بريدنيزولون، الذي يُستخدم بجرعة 1-2 ملغم/كغم من الوزن لمدة 3-4 أيام).
مضادات الالتهاب غير الستيرويدية ليست فعالة بشكل خاص في الحد من الالتهاب الحاد في حالات نزيف المفصل. ومن سلبياتها تثبيط وظيفة الصفائح الدموية وزيادة احتمالية زيادة النزيف. ومع ذلك، فإن استخدامها باعتدال يساعد في تخفيف آلام التهاب المفاصل.
في الحالات المعقدة، يكون التدخل الجراحي ضروريًا. [ 10 ]
التثبيت في حالة نزيف المفصل في الركبة
تُستخدم جبائر جبسية عميقة، طويلة أو قصيرة، لإصابات الركبة ونزيف المفصل. يُستخدم النوع القصير منها بكثرة، وهو مناسب لإصابات الغضروف المفصلي والإصابات الجزئية للأربطة الصليبية والجانبية. تُوضع الجبيرة من الثلث العلوي للفخذ إلى الثلث السفلي لعظم الظنبوب، أي إلى الحواف السفلية للكاحل. يبدأ وضع الجبيرة بتشكيل جبيرة جبسية خلفية. بعد زوال الوذمة النسيجية الرخوة، تُحوّل الضمادة إلى جبيرة جبسية دائرية.
غالبًا ما يُثار جدل حول مدى ملاءمة استخدام الضمادة. على سبيل المثال، يتجنب بعض جراحي الإصابات استخدام جبيرة جبسية قصيرة لعدم قدرتها على ضمان تثبيت مفصل الركبة تمامًا، كما أن منطقة الكاحل غالبًا ما تُصاب بالاحتقان وإصابات جلدية سطحية.
يتم وضع قالب جبس طويل يغطي الساق المصابة بالكامل، باستثناء منطقة الحوض.
يتم إجراء التثبيت لمدة تتراوح بين 10 أيام إلى 10 أسابيع، اعتمادًا على المؤشر.
العلاج الجراحي
يُعدّ تنظير المفصل من أكثر الطرق الجراحية شيوعًا وحداثةً لتشخيص وعلاج إصابات وأمراض مفصل الركبة. وهي عملية جراحية طفيفة التوغل تُجرى من خلال بضع ثقوب في الجلد، ويستطيع المريض المشي في اليوم التالي.
تُستخدم الجراحة في حالات تمزق الغضروف المفصلي وإصاباته الأخرى، وتمزق أربطة مفصل الركبة، والتهاب الغشاء الزليلي، وأمراض الغضاريف. كما يُستخدم تنظير المفصل غالبًا لتوضيح بعض النقاط التشخيصية، في حال عدم وضوح الأعراض أو عدم فعالية العلاج التقليدي.
يُجرى تنظير المفصل باستخدام جهاز خاص يُسمى منظار المفصل. وهو أنبوب مجوف قطره 4 مم، وطرفه مزود ببصريات وإضاءة خاصة. يتصل الجهاز بكاميرا فيديو لعرض الصورة على شاشة العرض.
يُجرى شق صغير يبلغ حوالي 6 مم لإدخال المنظار في المفصل. قد يلزم إجراء شق إضافي (شق واحد، ونادرًا شقان) لإدخال الأدوات الجراحية.
في معظم حالات تنظير المفصل، يُستخدم التخدير الشوكي. تستغرق العملية الجراحية نفسها حوالي نصف ساعة، وأحيانًا أطول (على سبيل المثال، إذا لزم خياطة الغضروف المفصلي). غالبًا ما يُسمح للمريض بالاتكاء على ساقه بعد ١٢ ساعة من العملية. قد يلزم أحيانًا استخدام دعامة. بشكل عام، يزداد الحمل تدريجيًا على مدار شهر. يُحدد برنامج إعادة التأهيل بشكل فردي.
الإطار الزمني للعلاج
في معظم المرضى المصابين بنزيف مفصل الركبة الرضحي، يستعيد المفصل وظيفته خلال 3-4 أسابيع مع العلاج المناسب. في هذه الحالة، قد لا يتطلب النزيف المفصلي البسيط تثبيتًا طويل الأمد: يُنصح باستخدام الضمادات المرنة أو الجبائر أو الضمادات الداعمة. كما يُنصح باستخدام الثلج.
الراحة المطولة والالتزام بالراحة في الفراش شرطان أساسيان للتخلص من الأعراض الحادة للمرض. مع ذلك، لا ينبغي إطالة فترة الراحة، إذ يزيد خطر الإصابة بعجز حركي وضمور عضلي. لتجنب ذلك، يجب البدء بإجراءات تعافي الركبة في أسرع وقت ممكن: في المرحلة الأولى، يُفضل ممارسة تمارين متساوية القياس. بعد زوال الأعراض الحادة، يُسمح ببدء التمارين مع زيادة تدريجية في سعة الحركة. يتم الاتفاق على توقيت بدء مرحلة إعادة التأهيل مع الطبيب المعالج.
التعافي وإعادة التأهيل
بعد إزالة الضمادة أو الجبيرة الجبسية، يكون العلاج التأهيلي إلزاميًا. يُعرض على المرضى برنامج علاج طبيعي، ويُعتبر العلاج بالموجات الصدمية مفيدًا بشكل خاص، وهي طريقة حديثة تعتمد على تأثير الذبذبات الصدمية (الصوتية). عند ملامسة الأنسجة، يتم إطلاق طاقة الموجة، مما يُحدث التأثير البيولوجي الضروري: تخفيف الألم، وتقليل الالتهاب، واستعادة حركة مفصل الركبة، وتسريع ردود الفعل التجديدية، وتحسين الدورة الدموية الدقيقة. يلاحظ كل مريض تحسنًا بعد جلسة العلاج الأولى. تشمل موانع العلاج بالموجات الصدمية ما يلي:
- الأورام في منطقة الإجراء؛
- - الخثار الوعائي، بغض النظر عن موقعه؛
- العدوى الحادة؛
- الأمراض المصحوبة باضطرابات تخثر الدم؛
- أثناء الحمل؛
- عدم انتظام ضربات القلب؛
- الأمراض الجلدية في منطقة الإجراء.
بالإضافة إلى ذلك، يصف الطبيب دورة من التمارين العلاجية - لاستعادة درجة كافية من الحركة في الجراب المفصلي.
تعتمد مدة فترة إعادة التأهيل على درجة النزيف وأسبابه وكذلك على توقيت طلب المساعدة الطبية.
الوقاية
تؤثر الرياضات النشطة والإصابات والضغوط الأخرى سلبًا على صحة جميع المفاصل، وخاصةً الركبتين. للوقاية من الإصابات الرضحية التي قد تؤدي إلى تفاقم نزف المفصل، من المهم اتباع قواعد بسيطة تُجنّب هذه المشاكل.
بالطبع، في معظم الحالات، تحدث الإصابات فجأة، ولا أحد بمنأى عنها. ومع ذلك، من القواعد المهمة للرياضيين ضرورة استشارة طبيب رياضي دائمًا، لتحديد نقاط الضعف في مختلف مجموعات العضلات، وتقييم الحالة العامة للجسم، وتقديم النصائح حول كيفية الوقاية من المشاكل المحتملة.
ماذا يمكن فعله للتخفيف من المخاطر المحتملة؟
- لا يجب أن تبدأ التمرين الرياضي دون الإحماء وتسخين العضلات أولاً.
- إذا كنت تشعر بالتعب الشديد، فمن المهم أن تأخذ قسطًا من الراحة أو تنهي تمرينك، لأن العضلات والمفاصل المجهدة تكون أكثر عرضة لجميع أنواع الإصابات.
- تتطلب الأنشطة الرياضية المكثفة تناول كميات كافية من العناصر الغذائية والفيتامينات. لذلك، يجب أن يكون النظام الغذائي متكاملاً ومتوازناً قدر الإمكان، مع تناول مكملات الفيتامينات والمعادن عند الحاجة.
- وأثناء ممارسة الرياضة، وفي أي مواقف أخرى، يجب عليك ارتداء الأحذية الأكثر راحة، والتي تتناسب مع حجم ونوع النشاط، والمصنوعة من مواد ذات جودة.
في حال حدوث إصابة، يجب عليك زيارة طبيب مختص فورًا. لا داعي لتأجيل الزيارة، فقد تتفاقم الحالة، وقد يتطور نزيف بسيط في مفصل الركبة إلى مشكلة أكثر خطورة.
توقعات
في حال وجود تراكم مفرط للدم داخل المفصل، يزداد خطر اضطرابات الدورة الدموية. قد يؤدي ذلك إلى ظهور اضطرابات ضمورية مؤلمة، كما هو الحال في التهاب المفاصل التنكسي الحقيقي. تزداد مخاطر الإصابة بمثل هذه المضاعفات في حال تكرار الإصابة بداء المفصل التنكسي في مفصل الركبة. لذلك، يُنصح بالاهتمام بصحتك ومنع عودة ظهور هذا المرض.
بالإضافة إلى ذلك، بسبب تراكم الدم داخل المفصل، يحدث تحلل طبيعي لعناصر الهيموجلوبين والبلازما: فهي تستقر على الكبسولة والغضروف الزجاجي، مما يؤثر سلبًا على بنية مفصل الركبة، ويزيد من مرونته.
في حال عدم علاجها، تتراكم في الأنسجة مادة الهيموسيديرين، وهي مادة صبغية تتكون أثناء تحلل خلايا الدم. يؤدي هذا إلى تدمير بؤري مع تلف تدريجي للغضروف. في الوقت نفسه، يتطور التهاب المفاصل التدميري: يفقد المريض القدرة على تحريك الركبة، ويعاني من تصلب وألم مستمر. قد يتحول التهاب المفصل الدموي إلى التهاب مفصل الورك.
يتفاقم التشخيص أيضًا في حال الإصابة بالتهاب الغشاء الزليلي، وهو رد فعل التهابي يؤثر على الغشاء الزليلي. إذا لم تُعالج المشكلة في الوقت المناسب، يتطور التهاب المفاصل القيحي، مما يتطلب علاجًا مكثفًا بالمضادات الحيوية.
في معظم الحالات، شريطة الحصول على الرعاية الطبية في الوقت المناسب، يُعتبر التشخيص إيجابيًا. ويُلاحظ الشفاء التام خلال عدة أسابيع أو أشهر.
جيش
لا توجد إجابة واحدة على سؤال ما إذا كان بإمكان مرضى نزف مفصل الركبة أداء الخدمة العسكرية. يُمكن تأجيل الخدمة العسكرية أو إعفاؤها:
- في حالة خلل شديد في الركبة؛
- في حالة الانكماش المستمر مع تقييد حركي شديد؛
- عندما يكون محور الطرف مشوهًا بشدة؛
- في حالة وجود مفصل ركبة اصطناعي؛
- في حالة عدم استقرار الرضفة مع الخلع المتكرر، عدم استقرار مفصل الركبة من الدرجة الثانية أو الثالثة.
يجب التأكد من وجود أمراض تمنع أداء الخدمة العسكرية من خلال زيارات متكررة للطبيب وحلقات العلاج الداخلي، والتي يتم التحقق منها بالأشعة السينية (الموجات فوق الصوتية، والتصوير بالرنين المغناطيسي).
بعد التدخل الجراحي الناجح، يجب أن يكون هناك تقرير تأجيل مع إمكانية الإعفاء من التكوين والتدريب البدني.
يُحدد اختصاصي في الطب العسكري إمكانيات الخدمة وأهلية التجنيد بدقة، بعد دراسة دقيقة للتاريخ الطبي والحالة الصحية العامة للمجند. لا يُصنف التهاب مفصل الركبة نفسه ضمن فئة الأهلية، بل يُحدد كل حالة على حدة.

