خبير طبي في المقال
منشورات جديدة
تكهف النخاع الشوكي في العمود الفقري العنقي والصدري
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
يُترجم مصطلح "سيرنغومايليا" من اليونانية إلى "فراغ في النخاع الشوكي". هذا المرض هو اضطراب مزمن في الجهاز العصبي المركزي، يتميز بتكوين تجاويف مملوءة بالسوائل في النخاع الشوكي. وفي حالات نادرة، يصيب هذا المرض النخاع المستطيل.
يحدث التكهف النخاعي نتيجة تلف في النسيج الدبقي، أو نتيجة تشوهات في الوصلة القحفية الفقرية. يُعد هذا المرض واحدًا من عدة أمراض مستعصية، تُشخَّص باستخدام التصوير بالرنين المغناطيسي. [ 1 ]
علم الأوبئة
يُصنف تكهف النخاع الشوكي كحالة مرضية مزمنة ومتقدمة تصيب الجهاز العصبي. يتميز هذا الاضطراب بتكوين تجاويف غريبة في النخاع الشوكي (عادةً في الجزء السفلي من العنق أو الجزء العلوي من الصدر)، مما يؤدي إلى فقدان بعض أنواع الحساسية في المناطق المقابلة. يمكن أن تنتشر المشكلة أيضًا إلى النخاع المستطيل. في حال إصابة الجسر (pons) بهذه الحالة، يُشخص المريض بتكهف النخاع الشوكي. تُعد إصابات منطقة أسفل الظهر، وكذلك الإصابات الكاملة في العمود الفقري، نادرة للغاية.
يُصيب السيرنغومايليا الرجال في الغالب (بنسبة ٢:١ تقريبًا). عادةً ما تُكتشف الأعراض السريرية في سن مبكرة (حوالي ٢٥ عامًا)، ونادرًا ما تُكتشف في سن ٣٥-٤٠ عامًا.
أكثر من نصف حالات المرض مرتبطة بمتلازمة أرنولد كياري. [ 2 ]، [ 3 ]
عادةً ما يصاحب التكهف الحقيقي تشوهات خلقية وعيوب في نمو العمود الفقري، مثل الانحناءات، وتشوهات الصدر، وسوء الإطباق، وعدم تناسق الوجه والجمجمة مع أجزاء أخرى من الهيكل العظمي، وخلل تنسج الأذن، وتشعب اللسان، وأصابع أو حلمات إضافية في الغدد الثديية، وغيرها. يحدث الشكل الحقيقي للمرض في أكثر من 30% من الحالات، وهو وراثي، ويُشخّص بشكل رئيسي لدى الذكور. في جميع الحالات الأخرى، يرتبط التكهف بعيوب في الوصلة القحفية الفقرية، والتي تؤدي إلى اتساع القناة الشوكية. في منطقة التمدد الأقصى، تتلف المادة الرمادية، مما يسبب الأعراض المميزة. من الأسباب الأقل شيوعًا إصابات العمود الفقري، والنزيف، واحتشاء النخاع الشوكي.
يبلغ معدل انتشار السيرنغومايليا حوالي 3 حالات لكل مائة ألف شخص. وقد أظهرت بعض الدراسات أن معدل انتشار السيرنغومايليا يتراوح بين 8.4 لكل 100,000 و0.9 لكل 10,000 شخص، مع مراعاة الاختلافات العرقية والجغرافية. [ 4 ]، [ 5 ] وفي حوالي 75% من الحالات، يحدث تقييد أو فقدان القدرة على العمل لدى الشباب ومتوسطي العمر (20-45 عامًا). [ 6 ]
الأسباب تكهف النخاع الشرياني
يمكن أن يكون السيرنغومايليا خلقيًا أو مكتسبًا:
- الشكل الخلقي هو نتيجة للتطور غير الطبيعي للعمود الفقري والحبل الشوكي خلال الفترة الجنينية. الخلايا الدبقية، المصممة لحماية البنى العصبية، تنضج ببطء شديد، ويستمر بعضها في النمو بعد اكتمال تكوين الجهاز العصبي المركزي.
- الشكل المكتسب هو نتيجة للعمليات الورمية، والتشنجات، والإصابات الرضحية في العمود الفقري، والأمراض المعدية والالتهابية الحادة.
يصاحب أيٌّ من الأشكال المذكورة أعلاه تكوّن عدد كبير من الخلايا الدبقية العصبية الإضافية. وفي ظلّ موتها المستمر، تتكوّن تجاويف ذات بطانة داخلية من النسيج الدبقي. يخترق السائل بسهولة هذا الحاجز، فتمتلئ التجاويف بسرعة بالسائل الدماغي الشوكي، فتتكوّن عناصر كيسية تتزايد تدريجيًا. المرحلة التالية هي زيادة الضغط على الهياكل المجاورة، مما يؤدي إلى متلازمة الألم، وفقدان أنواع مختلفة من الإحساس في الأطراف والجسم. [ 7 ]
تعتبر الأسباب الرئيسية لهذا المرض هي التالية:
- التشوهات الخلقية في الجهاز العصبي المركزي؛
- الأورام التي تنتشر إلى هياكل الحبل الشوكي والجزء السفلي من الدماغ؛
- الإصابات الرضحية والتشوهات النمائية في العمود الفقري؛
- تضييق مرضي في القناة الشوكية؛
- تلف منطقة انتقال قاعدة الجمجمة إلى العمود الفقري؛
- المجهود البدني المفرط.
ويواصل الخبراء اليوم دراسة عوامل الخطر التي يمكن أن تؤدي إلى تطور مرض السيرنغومايليا.
عوامل الخطر
من بين العوامل التي تساهم في تطور السيرنغومايليا، فإن الدور الأكثر أهمية يلعبه:
- الأمراض المعدية والالتهابية الحادة والمزمنة في الجهاز التنفسي؛
- مجهود بدني شاق؛
- الإصابات والعمليات الالتهابية والأورام التي تؤثر على العمود الفقري؛ [ 8 ]
- الظروف المهنية والمعيشية غير المرضية.
وتشمل العوامل الإضافية ما يلي:
- يزيد التدخين بشكل كبير من خطر الإصابة بمشاكل العمود الفقري، لأنه يساهم في انخفاض مستوى الأكسجين في الدم، مما يؤدي إلى ظهور اضطرابات غذائية في الأنسجة.
- يُسبب الوزن الزائد ضغطًا إضافيًا على العمود الفقري. في بعض الأحيان، لا يُمكن تخفيف أعراض المرض إلا بالتخلص من الوزن الزائد.
- طويل جدًا (بالنسبة للرجال – أكثر من 180 سم، وبالنسبة للنساء – أكثر من 175 سم).
طريقة تطور المرض
ينشأ التكهف النخاعي نتيجة اضطراب في بُنى الحبل الشوكي. تتشكل مناطق كيسية مجهرية في الحبل الشوكي لدى المرضى. ينمو النسيج الضام حولها (بدلاً من النسيج العصبي)، مما يؤدي إلى ضغط وتعطيل القنوات الحسية التي تنتقل عبرها أحاسيس الألم والحرارة. [ 9 ]
حتى مع وجود سبب خلقي للمرض، فإن ظهور التغيرات المرضية في النخاع الشوكي وتطورها لاحقًا يعودان بشكل رئيسي إلى مؤثرات خارجية. تساهم هذه المؤثرات الخارجية في ظهور اضطراب داخلي، مما يؤدي إلى تطور مرض السيرنغومايليا. [ 10 ]
لاحظ العلماء أن غالبية المرضى يُصابون بالمرض لدى الأشخاص الذين يُمارسون مجهودًا بدنيًا شاقًا بشكل منتظم. وقد تأكد ذلك من خلال حقيقة أن إدخال مكننة العمل في الإنتاج أدى إلى انخفاض في حالات السيرنغومايليا. [ 11 ]
في الوقت الحاضر، يتم ملاحظة العوامل التالية بشكل متزايد باعتبارها سبب المرض لدى المرضى الذين تم تشخيص إصابتهم بالسيرنغومايليا:
- الصدمات الماضية، كدمات الظهر؛
- انخفاض حرارة الجسم، والتعرض لفترات طويلة لظروف البرد؛
- التدخين وإدمان الكحول؛
- عدم الاهتمام بالصحة الشخصية، وتجاهل العلامات الأولى للأمراض، والعلاج الذاتي، والزيارة غير المناسبة للطبيب.
في الطب، يتم التمييز بين الأنواع التالية من مسببات الأمراض:
- اضطراب في دوران السائل النخاعي في منطقة الحفرة القحفية الخلفية والحبل الشوكي، والذي حدث نتيجة فشل في المرحلة الجنينية من التطور؛
- إغلاق غير صحيح للأنبوب النخاعي مع تكوين خياطة خلفية، والذي يحدث نتيجة عيوب العظام والتهاب الدماغ مع الاضمحلال اللاحق وتكوين التغيرات الكيسية والشقوقية.
تُكتشف الاضطرابات الوراثية الدستورية على شكل سمات خلل تنسج عضلي محددة تنتقل بطريقة جسمية سائدة، وتمثل استعدادًا للإصابة بالأمراض. وتوفر العيوب في تكوين الأنبوب النخاعي والوصلة القحفية الفقرية ظروفًا مواتية لتطور الأمراض. [ 12 ]
تلعب إصابات العمود الفقري والحبل الشوكي، والصدمات الجسدية الدقيقة، دورًا ممرضًا. غالبًا ما تؤثر المشكلة على المنطقة العنقية والصدرية العلوية من الحبل الشوكي، وبصورة أقل شيوعًا على المنطقة الصدرية السفلية والقطنية العجزية. [ 13 ]
في بعض المرضى، تنتشر العملية المرضية إلى النخاع المستطيل (على شكل syringobulbia)، وفي حالات أقل إلى الجسر والكبسولة الداخلية. [ 14 ]
الأعراض تكهف النخاع الشرياني
في معظم المرضى الذين يعانون من تكهف النخاع، تتشكل المناطق التجويفية في منطقة القرون الخلفية للحبل الشوكي. وهنا تقع الخلايا العصبية الحساسة المسؤولة عن الإحساس بالألم ودرجة الحرارة. على جلد الشخص المريض، يمكن تحديد مناطق كاملة لا تُحدد حساسيتها. غالبًا ما توجد على الذراعين والجسم - مثل "نصف السترة" و"السترة"، وهو ما يتوافق مع تلف أحادي الجانب وثنائي الجانب.
اقرأ المزيد عن أعراض وأنواع السيرنغومايليا هنا.
المضاعفات والنتائج
قد تشمل مضاعفات السيرنغومايليا ما يلي:
- ضمور العضلات، تقلصات العضلات؛
- العدوى الثانوية، تطور الالتهاب الرئوي، الالتهاب الرئوي القصبي، التهاب المثانة، التهاب الحويضة والكلية؛
- دخول العدوى إلى الجروح وتلف الجلد وتطور العمليات القيحية وحتى المضاعفات الإنتانية؛
- تطور الشلل البصلي، والذي قد يؤدي إلى فشل الجهاز التنفسي ووفاة المريض.
يشير الخبراء إلى أن مرض السيرنغومايليا غالبًا ما يكون بطيئًا، ونادرًا ما يؤدي إلى مضاعفات خطيرة. ويُستثنى من ذلك الشكل التقدمي العدواني للمرض، حيث يستمر تكوّن تجاويف العمود الفقري. ويُشكل هذا المرض خطرًا حقيقيًا ليس فقط على صحة المريض، بل على حياته أيضًا، حيث يتطلب علاجًا جراحيًا عاجلًا.
بشكل عام، يصعب التنبؤ بمسار مرض السيرنغومايليا: إذ يحدث المرض بفترات متناوبة من الديناميكيات المستقرة والمتقدمة. ويمكن ملاحظة تطور المرض على مدى عدة أسابيع إلى عدة سنوات، مع تدهور حاد وتباطؤ حاد في النمو. وتحت تأثير عوامل محفزة (مثل السعال الشديد، وحركة الرأس الشديدة، وما إلى ذلك)، قد تتطور صورة سريرية حادة لدى مريض لم تظهر عليه أعراض من قبل.
إن نوعية حياة المرضى مماثلة لتلك التي يتمتع بها الأشخاص الذين يعانون من قصور في القلب أو أورام خبيثة.
تشمل المضاعفات المحتملة بعد الجراحة ما يلي:
- تسرب السائل النخاعي (السائل النخاعي)؛
- الفتق الكاذب؛
- إزاحة التحويلة؛
- نقص عصبي مؤقت.
وتعتبر نسبة حدوث مثل هذه المضاعفات بعد الجراحة منخفضة نسبيا.
النتيجة الرئيسية لسيرنغومايليا هي اعتلال النخاع، والذي يمكن أن يتطور إلى الشلل النصفي والشلل الرباعي، ويسبب التشنجات، وتكوين تقرحات الفراش، والقرحة، وانتكاسات الالتهاب الرئوي، ويؤدي أيضًا إلى اضطرابات في وظائف الأمعاء والجهاز البولي التناسلي. [ 15 ]
التشخيص تكهف النخاع الشرياني
تبدأ الإجراءات التشخيصية باستجواب المريض. من المهم أن ينتبه الطبيب للعلامات التي تُميّز مجموعات أعراضية مثل تلف الحبل الشوكي وأمراض الفقرات القحفية. العلامات المشتبه بها هي:
- اضطرابات حسية (تنميل، ألم، تسكين، خدر، انخفاض الإحساس بدرجة الحرارة)؛
- ألم شديد في الذراعين والرقبة ومؤخرة الرأس والصدر؛
- الشعور بالبرد أو القشعريرة في بعض المناطق، والخدر؛
- الصداع المستمر، اضطرابات عصبية وبصرية (ألم العين، رهاب الضوء، ازدواج الرؤية، فقدان حدة البصر، الدوخة، اضطرابات الدهليزي، الضغط والضوضاء في الأذنين، فقدان السمع، الدوار).
أثناء الفحص، من الضروري توضيح العامل الوراثي، والأمراض والإصابات السابقة، ودرجة النشاط البدني للمريض. ونظرًا لندرة ظهور التكهف الحاد، وكون المرض غالبًا ما يكون بطيئًا وممتدًا، فمن الضروري تحديد الفترة التقريبية لظهور المرض.
عند فحص المريض، من الضروري الانتباه إلى وجود صورة سريرية نموذجية لمرض السيرنوميليا: شلل، اضطرابات الحساسية، تغيرات نباتية غذائية.
الاختبارات المعملية غير محددة ويتم وصفها كجزء من الدراسات السريرية العامة:
- تحليل الدم والبول العام؛
- فحص الدم الكيميائي الحيوي.
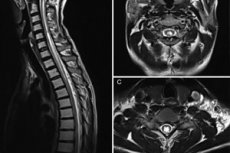
يُمثل التصوير بالرنين المغناطيسي التشخيصَ الآليَّ بشكلٍ رئيسي. يسمح هذا الإجراء بتقييم معالم التكوينات الكيسية، ووصف حجمها وتكوينها. يُفضَّل استخدام الإسقاط السهمي في الوضع T1، نظرًا لانخفاض حساسيته لحركة السوائل. العلامات النموذجية لتكهف النخاع في التصوير بالرنين المغناطيسي هي كما يلي:
- تغير إشارة الحبل الشوكي، مثل المنطقة الطولية أو المركزية أو شبه المركزية، والتي تكون شدتها مماثلة لشدة السائل النخاعي؛
- قد يتم زيادة الحجم العرضي للحبل الشوكي؛
- الموقع الأكثر شيوعا للتجويف المرضي هو المنطقة العنقية الصدرية؛
- توزيع التجويف من قطعتين إلى طول الحبل الشوكي بالكامل؛
- قطر التجويف - 2-23 ملم؛
- عندما يكون حجم التجويف أكثر من 8 ملم، يتم ملاحظة تضخم الحبل الشوكي.
من المستحسن إجراء التصوير بالرنين المغناطيسي على طول العمود الفقري بالكامل.
أشكال التجاويف هي من الأنواع التالية:
- متماثل، مركزي، دائري الشكل بيضاوي الشكل؛
- غير منتظمة الشكل، موضعية في مناطق النخاع الشوكي المركزية أو المحيطة بها.
النوع الثاني من التجويف، الذي يقع في المنطقة بين الشرايين الشوكية الأمامية والخلفية، دون اتصال بالحيز تحت العنكبوتية، يرتبط في أغلب الأحيان بأضرار خارجية - على سبيل المثال، الصدمة.
يتم إجراء التصوير بالرنين المغناطيسي ليس فقط في مرحلة التشخيص، ولكن أيضًا أثناء المراقبة الديناميكية لفعالية العلاج:
- علامات التصوير بالرنين المغناطيسي لتكوين تجويف غير مكتمل (ما يسمى "القناة الشوكية"): توسع الحبل الشوكي دون ورم، مرتبط بوجود وذمة بينية؛
- علامات انهيار التجويف في صور الرنين المغناطيسي: تجويف مسطح عموديا، ممتد في الحجم الأفقي، مع ضمور في الحبل الشوكي.
يُجرى تصوير بالرنين المغناطيسي مُكرّرًا حسب الحاجة. إذا كانت الحالة المرضية مستقرة نسبيًا، يُمكن إجراء دراسات مُكرّرة كل عامين.
- يُجرى تصوير الجمجمة، والمنطقة القحفية الفقرية، والعمود الفقري، والأطراف العلوية، والمفاصل بالأشعة السينية، بناءً على موقع المرض وخصائصه السريرية. في حالة التكهف النخاعي، يُمكن تحديد عيوب نمو الهيكل العظمي، والعمليات العصبية الضمورية، وبؤر هشاشة العظام، والاعتلالات المفصلية، وتشوهات العظام، وغيرها. وتُتيح درجة ظهور التغيرات المرضية تقييم شدة المرض وتوقعاته.
- التصوير المقطعي المحوسب ليس بنفس فائدة التصوير بالرنين المغناطيسي أو الأشعة السينية. لا يمكن اكتشاف وجود تجويف مرضي إلا بالتزامن مع تصوير النخاع وصبغة التباين القابلة للذوبان في الماء. [ 16 ]
- يساعد تخطيط كهربية العضلات على توضيح وجود تلف في الخلايا العصبية الحركية للقرون الشوكية الأمامية وتحديد المشكلة حتى في الفترة ما قبل السريرية لعملية القرن الأمامي.
- يسمح لنا تخطيط كهربية الأعصاب برؤية الاضطرابات الهرمية الأولية والتنكس المحوري.
- يعد تخطيط كهربية الدماغ ضروريًا لتحديد ضعف وظيفة هياكل جذع الدماغ والعلامات الأولى لسرطان الدماغ.
- يتم استخدام تخطيط صدى الدماغ للكشف عن تمدد الأوعية الدموية في الدماغ ويساعد في تحديد تضخم الجهاز البطيني في الدماغ.
- يتم استخدام التشخيص الجمالي لتوضيح موقع وشدة اضطرابات الحساسية.
تشخيص متباين
يتم إجراء التشخيص التفريقي مع الأمراض والحالات التالية:
- يتم تحديد الورم النخاعي (خاصة عندما يصيب العمود الفقري العنقي) وأورام النخاع المستطيل بناءً على نتائج التصوير بالرنين المغناطيسي.
- تَكَوُّنُ النخاع - يتميز بظهور حاد للأعراض فور الإصابة، يتبعه مسار انحداري. ويزداد التشخيص تعقيدًا بسبب النزيف في تجويف النخاع.
- يتميز التصلب الجانبي الضموري بمعدل تطور سريع وخصائص التغيرات المرضية التي يتم ملاحظتها أثناء تصور الحبل الشوكي.
- اعتلال النخاع الإقفاري العنقي له سبب تطوري محدد، ويتميز باضطرابات الحساسية وفقًا للمبدأ الديناميكي والعلامات المميزة في تصوير الفقرات والتصوير بالرنين المغناطيسي.
- أكياس النخاع الشوكي، الأورام، اعتلال النخاع الشوكي ما بعد الصدمة أو الكيسي، التهاب العنكبوتية الشوكية، التهاب الفقار السل.
- عيوب الفقرات القحفية (نقص تنسج العظم الأطلس والمحور، تسطح القاعدة، الانطباع القاعدي، إلخ) مصحوبة بأعراض عصبية، دون تكوّن تكيسات. الطريقة الرئيسية للتمييز هي التصوير بالرنين المغناطيسي.
- مرض رينود، اعتلال الأوعية الدموية.
- اعتلالات الأعصاب الانضغاطية الإقفارية (متلازمة النفق الرسغي أو النفق المرفقي). [ 17 ]
هل يتطلب تشوه أرنولد كياري وسيرنغومييليا التمييز؟ غالبًا ما يصاحب هذان المرضان بعضهما البعض: إذ يصاحب تكوّن تجاويف الحبل الشوكي انزياح اللوزتين المخيخيتين، وأحيانًا الجذع والبطين الرابع، أسفل مستوى الثقبة العظمى. غالبًا ما يكون العامل الوراثي هو السبب، ولا يُمكن علاجهما إلا بالتدخل الجراحي. [ 18 ]
يتطلب استسقاء النخاع واستسقاء النخاع تمييزًا إلزاميًا. يتميز ما يُسمى بالقيلة المائية في النخاع الشوكي بزيادة ملحوظة في حجم السائل الدماغي الشوكي وارتفاع ضغطه. غالبًا ما يتزامن استسقاء النخاع مع استسقاء النخاع، ولكن من المهم معرفة أن هذين المصطلحين ليسا متطابقين ويشيران إلى حالتين مرضيتين مختلفتين. يُحدد التشخيص بناءً على البيانات السريرية والشعاعية والتصوير المقطعي. [ 19 ]
لا يُعدّ التكهف النخاعي وتكهف البصلة مترادفين تمامًا. يُقال إن التكهف النخاعي يحدث عندما تمتد العملية المرضية في التكهف النخاعي إلى منطقة جذع الدماغ، مصحوبة بأعراض مميزة: رأرأة، واضطرابات بصلية، وتنميل مُنفصل في جزء من الوجه.
من الاتصال؟
علاج او معاملة تكهف النخاع الشرياني
ومع ذلك، يُعتبر التدخل الجراحي العلاج الأكثر فعالية لتكهف النخاع الشوكي. تُوصف الجراحة دون قيد أو شرط عند تطور القصور العصبي، وخاصةً عند ظهور شلل مركزي في الأطراف السفلية أو شلل محيطي في الأطراف العلوية. يتكون التدخل من تشريح القناة الشوكية المركزية مع تصريف لاحق. العملية فعالة للغاية: حيث يشهد معظم المرضى توقفًا لتطور المرض وانخفاضًا في الاضطرابات العصبية. يتم تصحيح تكهف النخاع الشوكي الخطي بعد الصدمة وبعد العدوى عن طريق إجراء تحويلة بين التكوين الكيسي والحيز تحت العنكبوتية. إذا كان السبب الكامن وراء المرض هو ورم داخل النخاع، تتم إزالة الورم. يُعد فتق المخيخ مؤشرًا لإزالة الضغط عن الحفرة القحفية الخلفية.
الوقاية
الإجراء الوقائي الرئيسي للوقاية من تطور تكهف النخاع الشوكي هو تجنب الأفعال التي قد تُؤثر على ديناميكيات السائل الدماغي الشوكي. من المهم تقليل احتمالية زيادة الضغط داخل البطن وداخل الجمجمة: تجنب رفع الأشياء الثقيلة، وتجنب المجهود البدني المفرط (بما في ذلك الإجهاد الساكن القوي)، والسعال والعطس الشديدين، والإجهاد، وما إلى ذلك. كما يجب تجنب إصابات العمود الفقري والرأس، واتباع نمط حياة صحي ونشط باعتدال. الخمول البدني غير مرغوب فيه.
إذا تم تشخيص السيرنغومايليا مسبقًا، فيجب اتخاذ التدابير الوقائية لمنع تفاقم المرض. وتُعتبر الإجراءات التالية إلزامية:
- تسجيل الصيدلية العصبية؛
- الإجراءات التشخيصية المنهجية لمراقبة ديناميكيات علم الأمراض (التصوير بالرنين المغناطيسي - مرة كل سنتين أو أكثر، اعتمادًا على المؤشرات)؛
- - الفحوصات الدورية من قبل طبيب أعصاب (1-2 مرات في السنة).
يُعتبر التكهف النخاعي مرضًا ديناميكيًا، وتساعد المراقبة السريرية المستمرة والتدابير التشخيصية على تحديد تدهور الحالة المرضية في الوقت المناسب واتخاذ الإجراءات العلاجية المناسبة. وهذا ضروري، خاصةً في حالة التكهف النخاعي في مرحلة الطفولة، حيث من المهم تقييم مؤشرات العلاج الجراحي بدقة: فهناك حالات شفاء تلقائي لهذا الاضطراب إذا ارتبط تطوره بنمو سريع للجهاز الهيكلي.
توقعات
يُسبب السيرنغومايليا تلفًا في هياكل العمود الفقري، مما يؤدي إلى ضعف في القدرات الحركية والحساسية في الجسم والأطراف. قد يؤدي فقدان الإحساس بالألم والحرارة إلى إصابات وحروق خطيرة. ويصاحب الخلل الحركي ضعف العضلات وضمورها.
بدوره، قد يُسبب السيرنغومايليا ظهور تشوهات العمود الفقري وتفاقمها: غالبًا ما يُصاب المرضى بالجنف. نادرًا ما يحدث ذلك، ولكن قد لا تصاحبه أي أعراض، ويُكتشف بالصدفة أثناء التصوير بالرنين المغناطيسي.
يُحدَّد تشخيصُ سيرنغومايليا بناءً على شدةِ الأعراض السريرية ومداها، ومدةِ المرضِ وسببِه. بالنسبة لمعظمِ المرضى، العلاجُ الوحيدُ الفعالُ هو الجراحةُ التي تُثبِّتُ دورانَ السائلِ النخاعي. ويُحدِّدُ جراحُ الأعصابِ نوعَ التدخلِ الجراحي.
يُظهر مريضٌ واحدٌ تقريبًا من كل مريضٍ ثانٍ، مع اتباع أساليب علاجية فعالة، تغيراتٍ مرضيةً طفيفةً فقط. تتوفر معلوماتٌ عن تعافي تلقائي، ولكن هذه النتيجة لم تُلاحظ إلا في حالاتٍ معزولة، خاصةً في طب الأطفال. تُعزى هذه الحالات إلى نموٍّ عظميٍّ مكثف وتوسعٍ مكانيٍّ طبيعيٍّ لهياكل الدماغ. وفي أغلب الأحيان، يُصبح التكهف النخاعي سببًا للإعاقة.
في معظم المرضى، تتطور اضطرابات الحبل الشوكي غير القابلة للشفاء على خلفية مسار مرضي طويل الأمد، مما يُفاقم تشخيص ما بعد الجراحة: إذ تبقى العديد من الأعراض حتى بعد الجراحة. مع ذلك، هذا لا يعني أن العملية غير مجدية أو غير مناسبة: فبفضل هذا العلاج، يُمكن وقف تفاقم المرض.

