خبير طبي في المقال
منشورات جديدة
علاج تكهف النخاع الشوكي: الأدوية والتدليك والجراحة
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
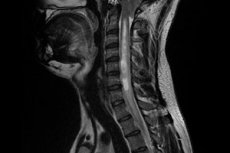
يُعتبر العلاج الجراحي الطريقة الرئيسية للتخلص من السيرنغومايليا. أما العلاج الدوائي، فيخفف أعراض المرض فقط.
يلعب العلاج بالفيتامينات دورًا رئيسيًا: من المناسب استخدام فيتامينات ب، بالإضافة إلى حمض الأسكوربيك، وفيتامينات د، ك، هـ. بالإضافة إلى ذلك، يتم وصف ما يلي:
- الأدوية الذكية التي تعمل على تحسين تغذية الأنسجة العصبية (بيراسيتام)؛
- مدرات البول (فوروسيميد، دياكارب)؛
- المواد الوقائية للأعصاب (أكتوفيجين، حمض الجلوتاميك)؛
- مضادات الاكتئاب، ومضادات الاختلاج، والأفيونيات؛
- حاصرات العقدة (باتشيكاربين).
للوخز بالإبر تأثير علاجي جيد. يتم تحفيز ترميم الأنسجة عن طريق التحفيز الانعكاسي لنقاط معينة من الجسم باستخدام أدق الإبر وفقًا لتقنية خاصة.
بالإضافة إلى ذلك، يتم وصف علاجات التدليك والتمارين العلاجية.
يُوصف العلاج بالأشعة السينية كعلاج مُمْرِض، إذ يُخفف الألم والخدر، ويُقلل من مساحة فقدان الحساسية، ويُحسّن توصيل الإحساس، ويُزيل الاضطرابات اللاإنباتية. يعتمد هذا النوع من العلاج على قدرة الأشعة السينية على كبح عمليات تكاثر الخلايا الدبقية. وبفضل ذلك، يُمكن إبطاء تطور المرض. مع ذلك، لا يُنصح باستخدام العلاج بالأشعة السينية في جميع الحالات، إذ يُستخدم فقط في المراحل الأولى من تكهف النخاع. إذا تفاقم المرض، يحدث تلف لا رجعة فيه في الأنسجة، وهو ما لا يستطيع العلاج بالأشعة السينية علاجه.
يُستخدم حاليًا الفوسفور المشع، المُزوّد بإشعاع بيتا، وكذلك اليود المشع المُزوّد بأشعة بيتا وجاما، بفعالية لعلاج السيرنوميليا. ويعود التأثير العلاجي للمواد المشعة إلى الحساسية العالية للإشعاع التي تُصيب هياكل الخلايا الدبقية سريعة النمو. وتُؤخر التراكمات الإشعاعية نموها، بل وتُساهم في تدميرها.
الأدوية
يُعد اختيار الأدوية وتطوير نظام علاجي لتكهف النخاع مهمةً معقدةً للطبيب. يُنصح بإجراء علاج دوائي مُركّب، وتحديدًا مضادات الاكتئاب مع مضادات الاختلاج والمخدر الموضعي والأفيونيات. في حالة الألم العصبي، تُعدّ المسكنات التقليدية ومضادات الالتهاب غير الستيرويدية غير فعّالة.
- من بين مضادات الاكتئاب المتنوعة، يُعدّ أميتريبتيلين شائعًا بشكل خاص، ويُوصف بجرعة تتراوح بين 25 و150 ملغ يوميًا. يبدأ العلاج بأقل جرعة ممكنة (10 ملغ يوميًا)، ثم تزداد تدريجيًا. يجب توخي الحذر عند استخدام أميتريبتيلين ومضادات الاكتئاب ثلاثية الحلقات الأخرى لدى المرضى الذين يعانون من أمراض القلب والأوعية الدموية المصاحبة، والزرق (الجلوكوما)، واضطرابات المسالك البولية، واضطرابات الجهاز العصبي اللاإرادي. قد يُسبب الدواء لدى كبار السن انحرافات دهليزية وإدراكية.
- مضادات الاختلاج من الجيل الأول قادرة على سد قنوات الصوديوم وتثبيط النشاط خارج الجسم في الخلايا العصبية الحسية قبل المشبكية. في حالات الألم العصبي الشديد، يكون الكاربامازيبين فعالاً في حوالي 65% من الحالات، ولكن قد يصاحب استخدامه آثار جانبية غير مرغوب فيها مثل الدوخة، وازدواج الرؤية، واضطراب الأمعاء، وضعف الإدراك. يُعد الجابابنتين الدواء الأكثر تحملاً، ويُوصف بجرعة 300 ملغ يوميًا، مع زيادة تدريجية في الجرعة إلى 1800 ملغ يوميًا فأكثر. وهناك نظير آخر وهو بريجابالين، ويُستخدم بجرعة 150 ملغ يوميًا، مع إمكانية زيادتها إلى 300 ملغ يوميًا. والجرعة القصوى من الدواء هي 600 ملغ يوميًا.
- تُوصف المواد الأفيونية فقط في الحالات القصوى، إذ قد يصاحب استخدامها عدد من المضاعفات، بما في ذلك الإدمان. يُعتبر الترامادول فعالاً بجرعة 400 ملغ يوميًا، حيث يلاحظ المرضى انخفاضًا ملحوظًا في شدة الألم وزيادة في النشاط البدني. لتقليل خطر الإدمان، يُؤخذ الدواء بجرعات صغيرة بدءًا من 50 ملغ مرة أو مرتين يوميًا. يمكن زيادة الجرعة كل 3-7 أيام (الحد الأقصى 100 ملغ 4 مرات يوميًا، وللكبار 300 ملغ يوميًا).
- كمخدر موضعي، تُستخدم لصقات الليدوكايين أو المستحضر الخارجي كابسيسين. في حالة الألم العصبي، يُوصف الديازيبام، بالإضافة إلى العلاج الرئيسي، وعوامل الأوعية الدموية (البنتوكسيفيلين، وحمض النيكوتين، إلخ).
- بالإضافة إلى ذلك، يتم وصف الأدوية التي تحمي الأعصاب ومضادات الأكسدة ومزيلات الاحتقان (مدرات البول).
إذا كان العلاج الدوائي غير فعال، فقد يكون من المناسب النظر في العلاج الجراحي.
أكتوفيجين لعلاج السيرنغومايليا
دواء أكتوفيجين شائع الاستخدام، ويُستخدم بفعالية كعامل مضاد لنقص الأكسجين وواقي للأعصاب. يزيد أكتوفيجين من التقاط الأكسجين وامتصاصه، مما يُحسّن استقلاب الطاقة، وتكتسب الخلايا مقاومة لنقص الأكسجين. بالإضافة إلى ذلك، يُحفّز الدواء نقل الجلوكوز، مما يُحسّن نقله عبر الغشاء الدموي الدماغي في حالات أمراض الأوعية الدموية الدماغية.
يكمن التأثير العصبي لـ Actovegin في قدرته على تعزيز بقاء الخلايا العصبية.
خصائص مفيدة أخرى للدواء:
- له تأثير متعدد التأثيرات مشترك مع تأثيرات أيضية ووقائية للأعصاب وتأثيرات وعائية.
- ينشط نقل الجلوكوز، ويزيد من استخدام الأكسجين، ويحسن الحالة الطاقية للخلايا العصبية؛
- يقلل من شدة موت الخلايا المبرمج، ويقلل من ظهور الإجهاد التأكسدي؛
- يحسن الدورة الدموية الشعرية والنشاط الأيضي للبطانة الوعائية الدقيقة.
عادةً ما يكون أكتوفيجين جيد التحمل. نادرًا ما تحدث ردود فعل تحسسية. يُحدد الطبيب المعالج الجرعة لكل حالة على حدة.
العلاج الطبيعي
في مرحلة إعادة تأهيل مرضى السيرنغومايليا، تُستخدم على نطاق واسع أساليب علاج طبيعي متنوعة، تهدف إلى تعزيز القدرات الوظيفية للجسم، ودعم تفعيل آليات التكيف، وتخفيف حدة أعراض المرض. وفي أغلب الأحيان، تُوصف إجراءات التحفيز الكهربائي، والعلاج المغناطيسي، والفونوجراف، والرحلان الكهربائي للأدوية.
يُنصح بالعلاج المغناطيسي ليس فقط للتخلص من أعراض التكهف النخاعي المزعجة، بل أيضًا لتسريع الشفاء من إصابات العمود الفقري، وتحسين التئام الجروح، وتحسين الدورة الدموية في العمود الفقري. تشمل موانع الاستعمال: الالتهابات القيحية، والأورام، والحمل، وأمراض الدم الجهازية.
من الممكن استخدام علاج INFITA – علاج الرنين الحيوي باستخدام مجال كهرومغناطيسي نبضي منخفض التردد.
وتشمل طرق العلاج الطبيعي الأخرى المستخدمة ما يلي:
- التحفيز العصبي الكهربائي للعضلات هو إجراء يهدف إلى استعادة وظائف العضلات والأنسجة العصبية التالفة. تُستخدم تيارات نبضية بترددات وقوة مختلفة للعلاج.
- العلاج بالموجات فوق الصوتية والفونوفوريزيس هو استخدام الاهتزازات الميكانيكية لأغراض علاجية بتردد يتجاوز 16 كيلو هرتز (غالبًا 800-3000 كيلو هرتز).
- يُستخدم الرحلان الكهربائي الدوائي لإدخال المحاليل الدوائية إلى أنسجة الجسم باستخدام التيار الجلفاني. وهو تيار مستمر منخفض الجهد. تتغلغل الأدوية في الأنسجة على شكل جسيمات موجبة وسالبة الشحنة عبر المسام بين الخلايا وفتحات الغدد.
- يتضمن العلاج الديناميكي تأثير تيارات برنارد على الجسم، والتي لها تأثير قوي في تخفيف الألم: تؤثر هذه التيارات على مستقبلات الجلد وتمنع توصيل نبضات الألم. بالإضافة إلى تخفيف الألم، يتميز هذا الإجراء بتأثير مضاد للالتهابات، ويحسن الدورة الدموية، ويقلل تورم الأنسجة.
- يساعد العلاج بالأوزوكيريت والبارافين على تنشيط الدورة الدموية الدقيقة، وتحسين الديناميكية الدموية الإقليمية وتغذية الأنسجة، وتسريع تجديد الألياف العصبية الطرفية، وتقليل تصلب العضلات وحل العناصر الالتهابية والتكوينات الندبية.
تدليك
يتم دائمًا استكمال العلاج المحافظ للسيرنغومايليا بالتدليك والتمارين العلاجية، بما في ذلك تمارين النمو العام وتمارين التنفس، واستخدام المعدات الرياضية.
تظهر هنا جلسات تدليك اهتزازي باستخدام أجهزة اهتزازية إبرية. يتم تدليك منطقة العنق والصدر من العمود الفقري، بالإضافة إلى الأطراف العلوية، لمدة 7-8 دقائق يوميًا. تتكون دورة العلاج من 14-15 جلسة. يُنصح بإجراء دورة واحدة كل ثلاثة أو أربعة أشهر.
يُمارس التدليك الانعكاسي القطعي. في المرحلة الأولى، تُدلك منطقة الظهر (المناطق المحيطة بالفقرات)، وتُستخدم تقنيات التدليك القطعي وتمارين الإحماء. بعد ذلك، في حال وجود اضطرابات واضحة في تعصيب عضلات الأطراف العلوية، تُجرى تمارين الإحماء لعضلات الذراعين والكتفين.
بعد تدليك العمود الفقري، تُدلك عضلات الألوية والأطراف السفلية. أما الساقين، فتُدلك بدءًا من المناطق القريبة. تعتمد تقنية التدليك الأساسية على العجن مع تدليك العضلات وهزها.
تصل مدة جلسة التدليك إلى ٢٠ دقيقة. تتكون دورة العلاج من ١٦ إلى ٢٠ جلسة. يُنصح بتكرار الدورات كل ٣-٤ أشهر. بالإضافة إلى ذلك، يُنصح بالتدريب البدني العلاجي والتحفيز الكهربائي.
العلاج بالأعشاب
للأسف، لا تُعالج العلاجات الشعبية مرض السيرنغومايليا. ومع ذلك، يُمكنها تعزيز فعالية العلاج الدوائي بشكل ملحوظ، وتسريع تعافي المرضى بعد الجراحة، وتخفيف الألم، وتحسين توصيل النبضات العصبية.
يستخدم المعالجون التقليديون مغلي الأعشاب ومستخلصات الكحول ومغلي الماء للعلاج:
- تُسكب ملعقتان صغيرتان من جذمور شجيرة الكبر مع 200 مل من الماء المغلي، ويُترك على نار هادئة لمدة 10 دقائق. ثم يُرفع عن النار، ويُغطى ويُترك لمدة نصف ساعة تقريبًا. يُصفى ويُتناول من هذا العلاج ملعقة كبيرة خمس مرات يوميًا بين الوجبات.
- اجمع لحاء شجرة الكستناء واطحنه. تُسكب ملعقة كبيرة من المادة الخام مع 0.4 لتر من ماء الشرب بدرجة حرارة الغرفة، ويُغطى ويُنقع لمدة 8-10 ساعات (ويمكن تركه طوال الليل). يُصفى المنقوع الناتج ويُشرب 50 مل 4 مرات يوميًا.
- يُستخدم جذمور نبات الكوهوش الأسود (لسان الغراب) على شكل صبغة كحولية، يمكن شراؤها من الصيدلية أو تحضيرها بنفسك. يُقطع الجذمور إلى قطع رفيعة قدر الإمكان، ويُملأ بالكحول بنسبة 70% بنسبة 1:5. يُحفظ مغلقًا لمدة أسبوع، ثم يُصفى. للعلاج، تناول 25 قطرة من المنتج ثلاث مرات يوميًا مع 50 مل من الماء.
- يُعدّ البرسيم علاجًا جيدًا وفعّالًا لتكهّف النخاع. تُغلى المواد الخام الطبية، بمقدار 3 ملاعق صغيرة، في 200 مل من الماء المغلي، وتُنقع تحت غطاء لمدة ساعتين. بعد التصفيّة، يُمكن تناول 50 مل من المنقوع أربع مرات يوميًا. كما يُمكن استخدام المواد الخام المصفّاة للعلاج، حيث تُستخدم في وضع كمادات على المناطق المُصابة من الجسم.
العلاج الجراحي
قبل فترة وجيزة، أجرى الجراحون تحويلة كيسية للمرضى المصابين بتكهف النخاع باستخدام جهاز سيليكوني، قادر على تصريف السوائل من التجويف الكيسي إلى التجويف البطني أو الجنبي، وكذلك إلى التجويف تحت العنكبوتية. أما اليوم، فقد تغير التدخل الجراحي بعض الشيء: إذ يسعى الأطباء إلى توجيه جهودهم نحو إزالة تثبيت الحبل الشوكي واستعادة دوران السائل الدماغي الشوكي، وعندها فقط يتخلصون من العواقب المؤلمة. [ 1 ]
لإجراء تحويلة نخاعية، يُجرى استئصال الصفيحة الفقرية أو قطع القوس الفقري، ثم تُفتح الأم الجافية، ويُجرى قطع النخاع على طول الشق الطولي الخلفي لمسافة 1-2 مم، ويُفتح تجويف السيرنغوميليك، ويُزرع جهاز تحويلة نخاعي في الاتجاه القحفي أو القحفي الذنبي بمسافة تقارب 4 سم. بعد ذلك، يُثبت القسطرة في الحيز تحت العنكبوتية أو يُخرج إلى التجويف (الجنبي، البطني). [ 2 ]
لإزالة تثبيت العمود الفقري واستعادة دوران السائل الدماغي الشوكي، يُجرى استئصال أو استئصال الصفيحة الفقرية العظمية عند مستوى تثبيت النخاع الشوكي، والذي يُحدد في مرحلة التحضير للجراحة. تُفتح الأم الجافية باستخدام شق خطي، مع إمكانية استخدام الموجات فوق الصوتية أثناء الجراحة. باستخدام معدات مجهرية، تُفصل الأم الجافية والأم العنكبوتية، مع تشريح الالتصاقات في وقت واحد. إذا لزم الأمر، تُزرع تحويلة سيرنجو-تحت العنكبوتية. [ 3 ]
تُقيّم حالة المريض قبل الجراحة وبعدها بناءً على معايير مثل وجود اضطرابات حسية وحركية، وجودة المشي، ووظائف أعضاء الحوض، ومتلازمة الألم. يُجرى هذا التقييم قبل الجراحة، وبعدها في مرحلة الفحص الداخلي، وبعد أربعة أشهر من الجراحة، ثم كل ستة أشهر (بمعدل حركة جيد - مرة واحدة سنويًا). [ 4 ]
في بعض الحالات، يُجري الجراحون فتحًا بسيطًا لتجويف الكيس دون تحويلة. في الواقع، تُعطي هذه العملية نتائج إيجابية سريعة، إلا أن التشخيص على المدى الطويل غالبًا ما يكون غير مُرضٍ.
بعد العلاج الجراحي، يتوقف تطور السيرنغومايليا لدى معظم المرضى. لا يعاني سوى عدد قليل من المرضى من الانتكاسات، وفي مثل هذه الحالة، يلزم إجراء مراجعة أو تدخل جراحي متكرر. [ 5 ]

