خبير طبي في المقال
منشورات جديدة
التواء الخصية
آخر مراجعة: 12.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
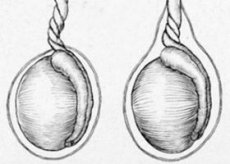
التواء الخصية هو التواء غير طبيعي للحبل المنوي يحدث بسبب دوران الغشاء الخصوي (الطية بين الخصية وملحقها)، مما يؤدي إلى اختناق أو نخر أنسجة الخصية.
علم الأوبئة
يحدث التواء الخصية بمعدل 1 لكل 500 مريض في العيادات البولية.
في السنوات العشر الأولى من العمر، يُلاحظ التواء الخصية في 20% من الحالات، وبعد 10 سنوات وقبل البلوغ في 50%. وبالتالي، فإن العوامل الميكانيكية، مثل التواء الخصية، هي السبب الرئيسي في حدوث أمراض الخصية الحادة لدى الأطفال.
الأسباب التواء الخصية
قد يكون العامل المُسبب لالتواء الخصية هو الصدمات والكدمات في كيس الصفن، والحركات المفاجئة، وتوتر البطن، مما يؤدي إلى انقباض انعكاسي للعضلة التي ترفع الخصية. يؤدي عدم التصاق الخصية الطبيعي بقاع كيس الصفن - وهو شذوذ يحدث خلال فترة التصاق البربخ بالخصية - إلى خلل في التثبيت المتبادل، مما يؤدي إلى انفصال هذين التكوينين. تتعرض الخصية للالتواء في حالة وجود عيوب نمو مرتبطة بخلل في انتقالها إلى كيس الصفن (عدم وجود الخصية).
طريقة تطور المرض
تدور الخصية حول المحور الرأسي. إذا تجاوز دوران الخصية مع الحبل المنوي 180 درجة، يضطرب دوران الدم في الخصية، ويحدث نزيف دموي متكرر، ويحدث تخثر في أوردة الحبل المنوي، ويحدث ارتشاح نزفي مصلي في تجويف الغشاء المحيط بالخصية؛ ويصبح جلد كيس الصفن متورمًا.
يحدث التواء الخصية خارج المهبل أو فوق الخصية مع أغشيتها. تقع الخصية في منتصف الصفاق بالنسبة للنتوء المهبلي للصفاق، ولا يتأثر تثبيتها. لا يكمن الدور الحاسم في تطور هذا النوع من التواء الخصية في عيبها التنموي، بل في عدم النضج المورفولوجي للحبل المنوي والأنسجة المحيطة به - فرط توتر العضلة التي ترفع الخصية، وارتخاء التصاق الأغشية ببعضها، وقصر القناة الإربية الواسعة ذات الاتجاه المستقيم تقريبًا.
يحدث التواء الخصية داخل المهبل، أو داخل الوتر، في تجويف الغشاء المهبلي. يُلاحظ لدى الأطفال فوق سن 3 سنوات، وخاصةً بين سن 10 و16 عامًا. في هذه الحالة، يحدث التواء الخصية على النحو التالي: عندما تنقبض العضلة التي ترفع الخصية، فإنها، مع الأغشية المحيطة بها، تُسحب لأعلى وتُحدث حركة دورانية. إن صلابة وكثافة التصاق الأغشية، بالإضافة إلى القناة الإربية، التي تُحيط بالحبل المنوي بشكل وثيق على شكل أنبوب (عند الأطفال الأكبر سنًا)، لا تسمح للخصية بالدوران الكامل حول المحور، لذا يتوقف الدوران عند نقطة معينة.
تستمر الخصية، ذات المساريقا الطويلة، وبالتالي حركتها العالية داخل تجويف الناتئ المهبلي للصفاق، في الدوران بفعل القصور الذاتي. ثم تسترخي ألياف العضلات. تُثبّت الخصية، المرتفعة إلى الجزء العلوي من تجويف الصفن، وتُثبّت أفقيًا بواسطة أجزائها المحدبة. مع مزيد من انقباض العضلة التي ترفع الخصية، يستمر الالتواء. كلما طالت المساريقا وزادت قوة انقباض العضلة التي ترفع الخصية، وزادت كتلة الخصية، زادت درجة الالتواء.
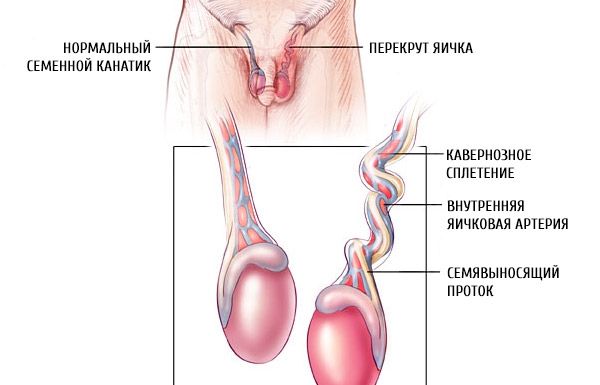
يُفسر الباحثون زيادة وتيرة الالتواءات المهبلية في فترتي ما قبل البلوغ والبلوغ بالزيادة غير المتناسبة في كتلة الخصية في هذا العمر. ويشير هذا إلى أن عدم التناسب في نمو الجهاز التناسلي يلعب دورًا في آلية الالتواء المهبلي، إلى جانب عوامل أخرى.
الأعراض التواء الخصية
لالتواء الخصية أعراض حادة. تظهر على شكل آلام حادة في الخصية، في النصف المقابل من كيس الصفن، تمتد إلى منطقة الأربية؛ وقد يصاحبها أحيانًا غثيان وقيء وانهيار.
تعتمد أعراض التواء الخصية على مدة المرض وعمر الطفل. عند حديثي الولادة، غالبًا ما يُكتشف التواء الخصية أثناء الفحص السريري الأولي على شكل تضخم غير مؤلم في نصف كيس الصفن. غالبًا ما يُلاحظ احتقان أو ابيضاض جلد كيس الصفن، بالإضافة إلى القيلة المائية. يعاني الرضع من الأرق والبكاء ورفض الرضاعة الطبيعية. يشكو الأطفال الأكبر سنًا من أعراض التواء الخصية مثل: ألم في أسفل البطن ومنطقة الأربية. يظهر تكوين مؤلم يشبه الورم في الحلقة الأربية الخارجية أو الثلث العلوي من كيس الصفن. لاحقًا، تبدو الخصية الملتوية مرتفعة، وعند محاولة رفعها أكثر، يزداد الألم (أعراض برين).
مضاعفات التواء الخصية والكيس المائي
تُعد الوقاية من أمراض كيس الصفن الحادة وتشخيصها وعلاجها في الوقت المناسب أمرًا بالغ الأهمية. أولًا، 77-87.3% من المرضى هم أشخاص في سن العمل تتراوح أعمارهم بين 20 و40 عامًا؛ ثانيًا، 40-80% من المرضى الذين يعانون من أمراض كيس الصفن الحادة يعانون من ضمور في الظهارة المنوية، وبالتالي العقم. ينتهي العلاج المحافظ لالتواء الخصية بضمور الخصية، ثم يُجرى العلاج الجراحي لإزالة الخصية أو الزائدة، أو ضمورها أيضًا.
أسباب ضمور الخصية بعد التهاب البربخ والخصية:
- التأثير الضار المباشر للعامل المسبب على النسيج الحشوي؛
- انتهاك الحاجز الدموي الخصوي مع تطور العدوان المناعي الذاتي؛
- تطور النخر الإقفاري.
أظهرت الدراسات السريرية والمورفولوجية أن جميع أشكال الأمراض الحادة في أعضاء كيس الصفن، تتشابه إلى حد كبير في عملياتها، وتتجلى في صورة سريرية مميزة وتغيرات عصبية ضامرة في الأنسجة. تُسبب أمراض كيس الصفن الحادة اضطرابات متطابقة في تكوين الحيوانات المنوية، تتمثل في خلل في تكوين الحيوانات المنوية، واضطراب في محتوى العناصر النزرة في السائل المنوي، وانخفاض في مساحة نواة ورأس الحيوانات المنوية، وانخفاض في محتوى الحمض النووي فيها.
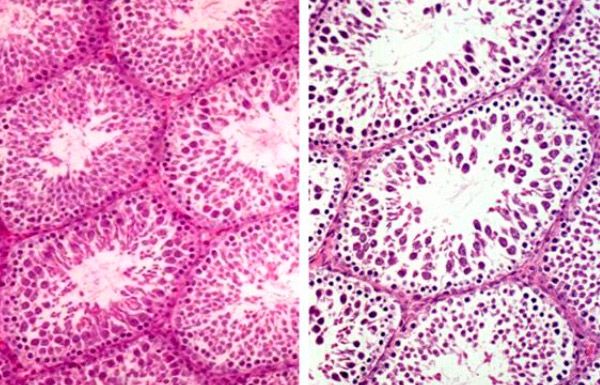
النخر الإقفاري هو نتيجة لتورم النسيج الحشوي (البرنشيم)، أي غلافه البروتيني. كل هذا يُبرر التوجه الذي ظهر في السنوات الأخيرة للعلاج الجراحي المبكر للأمراض الحادة في أعضاء كيس الصفن، إذ يسمح بالتخلص السريع من نقص التروية، والكشف المبكر عن المرض، وبالتالي الحفاظ على القدرة الوظيفية للخصية. يُنصح بالعلاج الجراحي المبكر في حالات الألم الشديد، وتطور القيلة المائية التفاعلية في الخصية، والالتهاب القيحي، والاشتباه في تمزق أعضاء كيس الصفن، والالتواء في الخصيتين، والكيس المائي وملحقاته.
أين موضع الألم؟
التشخيص التواء الخصية
يجب الحصول على تاريخ طبي شامل. يجب تسجيل أي إصابة حديثة في كيس الصفن، أو عسر التبول، أو وجود دم في البول، أو إفرازات من مجرى البول، أو النشاط الجنسي، والوقت المنقضي منذ ظهور الأعراض السريرية.
 [ 22 ]، [ 23 ]، [ 24 ]، [ 25 ]
[ 22 ]، [ 23 ]، [ 24 ]، [ 25 ]
التشخيص السريري لالتواء الخصية
من الضروري فحص تجويف البطن والأعضاء التناسلية وإجراء فحص شرجي. ويجب إيلاء اهتمام خاص لوجود أو عدم وجود إفرازات من مجرى البول، وموضع الخصية المصابة ومحورها، ووجود أو عدم وجود فتق مائي في الجانب المقابل، ووجود تصلب أو زيادة في الأنسجة في الخصية أو ملحقاتها، وتغيرات في لون كيس الصفن.
عادةً ما تُجسّ الخصية عند الحافة العلوية لكيس الصفن، وهو ما يرتبط بقصر الحبل المنوي. يكون كيس الصفن مؤلمًا بعض الشيء عند الجس. أحيانًا، مع الالتواء، تقع الزائدة أمام الخصية. يزداد سمك الحبل المنوي بسبب الالتواء. يُلاحظ لاحقًا تورم واحتقان في كيس الصفن. نتيجةً لضعف التصريف اللمفي، تحدث قيلة مائية ثانوية.
 [ 26 ]
[ 26 ]
التشخيص المختبري لالتواء الخصية
لاستبعاد وجود عدوى، لا بد من إجراء اختبار البول.
التشخيص الآلي لالتواء الخصية
باستخدام الموجات فوق الصوتية دوبلر، يمكن رؤية بنية الخصية وملحقاتها بوضوح؛ ويمكن للطبيب الخبير الحصول على دليل على وجود أو عدم وجود تدفق دم في الخصية.
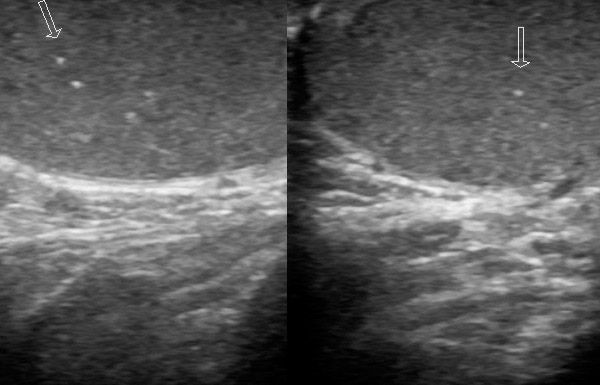
من الناحية التصويرية، يتميز التواء الخصية بعدم تجانس صورة النسيج الحشوي، مع تناوب عشوائي بين المناطق شديدة وقليلة الصدى، وزيادة سماكة أنسجة الصفن، وتورم الزائدة شديدة الصدى، وصغر حجم القيلة المائية. في المرحلة المبكرة، قد لا تُكتشف التغيرات بالتصوير بالموجات فوق الصوتية عند المسح الضوئي في وضع التدرج الرمادي، أو قد تكون غير محددة (تغير في كثافة الصدى). لاحقًا، يُسجل تغير في البنية (احتشاء ونزيف). أظهرت الدراسات المقارنة أن الخصية التي لم تتغير كثافة الصدى أثناء الجراحة تكون قابلة للحياة، بينما الخصية قليلة الصدى أو غير المتجانسة في الصدى تكون غير قابلة للحياة.
جميع العلامات الأخرى بالصدى (الحجم، وإمدادات الدم، وسمك جلد الصفن، ووجود قيلة مائية تفاعلية) غير ذات دلالة تشخيصية. من الضروري استخدام خرائط دوبلر للأنسجة (الطاقة). يجب إجراء الدراسة بشكل متماثل لتحديد التغيرات الطفيفة، مثل الالتواء غير المكتمل أو الالتئام التلقائي. في العضو المصاب، يكون تدفق الدم ضعيفًا ولا يُحدد تمامًا (مع الالتهاب، يزداد تدفق الدم). يؤدي التخلص التلقائي من الالتواء إلى زيادة تفاعلية في تدفق الدم، وهو أمر واضح مقارنةً بالدراسات السابقة.
من أجل تحديد طبيعة محتويات الأغشية (الدم، الإفرازات)، يتم إجراء تنظير الحجاب الحاجز والبزل التشخيصي.
 [ 30 ]
[ 30 ]
ما الذي يجب فحصه؟
تشخيص متباين
من الاتصال؟
علاج او معاملة التواء الخصية
العلاج غير الدوائي لالتواء الخصية
في 2-3% من المرضى، يمكن القضاء على الالتواء في الساعات الأولى من المرض عن طريق إجراء إزالة الالتواء يدويًا خارجيًا.
الالتواء اليدوي الخارجي للخصية
يُوضع المريض على ظهره، ويُجرى فك الالتواء في الاتجاه المعاكس لانقلاب الخصية. تجدر الإشارة إلى أن الخصية اليمنى تدور مع عقارب الساعة، واليسرى عكس عقارب الساعة. يُعدّ الدرز المتوسط لكيس الصفن مرجعًا مناسبًا لاختيار اتجاه فك الالتواء. تُمسك الخصية مع أنسجة الصفن وتُدار بزاوية 180 درجة في الاتجاه المعاكس للدرز المتوسط لجلد الصفن. في الوقت نفسه، يُجرى شد خفيف للخصية نحو الأسفل. بعد ذلك، تُخفض وتُكرر العملية عدة مرات.
في حال نجاح عملية إعادة الالتواء، يختفي الألم في الخصية أو يقل بشكل ملحوظ. تصبح الخصية أكثر حركة وتتخذ موضعها الطبيعي في كيس الصفن. إذا لم تُجدِ عملية إعادة الالتواء التقليدية نفعًا خلال دقيقة أو دقيقتين، يُوقف العلاج ويُجرى للمريض عملية جراحية. كلما أُجريت عملية إعادة الالتواء مبكرًا وكان الطفل أكبر سنًا، كانت نتيجة العملية أفضل.
 [ 40 ]، [ 41 ]، [ 42 ]، [ 43 ]، [ 44 ]
[ 40 ]، [ 41 ]، [ 42 ]، [ 43 ]، [ 44 ]
العلاج الجراحي لالتواء الخصية
إذا لم يكن من الممكن إجراء الموجات فوق الصوتية أو كانت النتائج غير واضحة، فيتم إجراء التدخل الجراحي.
في حالة متلازمة تورم كيس الصفن، فإن الجراحة العاجلة ضرورية، لأن الخصية حساسة للغاية للإقفار ويمكن أن تموت بسرعة (تحدث تغييرات لا رجعة فيها في غضون 6 ساعات).
يعتمد اختيار طريقة الوصول على نوع الالتواء وعمر الطفل. في حديثي الولادة والرضع، يُستخدم الوصول الإربي، نظرًا لأن الالتواء لديهم يكون غالبًا خارج المهبل. أما في الأطفال الأكبر سنًا والبالغين، فيسود الشكل المهبلي، لذا يكون الوصول عبر كيس الصفن أكثر ملاءمة.
تقنية جراحة التواء الخصية
في جميع الحالات، تُعرَّض الخصية للغلالة البيضاء، مما يسمح باستئصالها على نطاق واسع، ويُحدَّد شكل الالتواء. تُخلَع الخصية داخل الجرح، وتُجرى عملية إزالة الالتواء، وتُقيَّم قابليتها للحياة. لتحسين الدورة الدموية الدقيقة والتأكد من سلامة الخصية، يُنصح بحقن 10-20 مل من محلول بروكايين (نوفوكايين) بتركيز 0.25-0.5% مع هيبارين الصوديوم في الحبل المنوي. إذا لم تتحسن الدورة الدموية خلال 15 دقيقة، يُوصى باستئصال الخصية. لتحسين الدورة الدموية، تُستخدم كمادات حرارية مع محلول كلوريد الصوديوم متساوي التوتر لمدة 20-30 دقيقة. عند استعادة الدورة الدموية، تستعيد الخصية لونها الطبيعي.
تُزال الخصية فقط في حالة نخرها الكامل. إذا كان من الصعب تحديد مدى حيوية الخصية المصابة، يوصي كلٌّ من يا.ب. يودين، وأ.ف. ساخوفسكي بإجراء فحص الخصية بالضوء على طاولة العمليات. يشير ضوء الخصية إلى حيويتها. في حال عدم ظهور أعراض الضوء، يوصي الباحثون بإجراء شق في الغلاف البروتيني للخصية عند القطب السفلي؛ إذ يشير النزيف من أوعية هذا الغلاف إلى حيوية العضو.
الخصية الميتة، رغم التدابير المتخذة لتحسين توعيتها، لا يتغير لونها. لا يوجد نبض في الأوعية الدموية أسفل موقع الاختناق، ولا تنزف أوعية الغلاف البروتيني. تُخاط الخصية المحفوظة بالحاجز الصفني بغرزتين أو ثلاث غرز خلف الرباط السفلي للزائدة، دون شد أجزاء الحبل المنوي.
يتم إدخال أنبوب تصريف إلى الجرح كما في التهاب الخصية والبربخ الحاد ويتم الري المستمر بالمضادات الحيوية لمدة 2-3 أيام، اعتمادًا على شدة التغيرات المدمرة والعملية الالتهابية.
في حالة التواء الخصية في حالة اختفاء الخصية، تُتخذ الإجراءات المذكورة أعلاه بعد فتح الخصية. تُزال الخصية الضامرة، وتُنزل الخصية السليمة إلى كيس الصفن وتُثبّت.
مزيد من الإدارة
في فترة ما بعد الجراحة، يُوصف للمرضى مُحسِّسات، وعلاج طبيعي، وأدوية تُنظِّم الدورة الدموية الدقيقة في العضو المُصاب (مثل حصار نوفوكايين يومي للحبل المنوي، وإعطاء هيبارين الصوديوم، والريوبولي غلوسين، وغيرها). لتقليل نفاذية الحاجز الدموي الخصوي في فترة ما بعد الجراحة، يُوصف للمرضى حمض أسيتيل الساليسيليك (0.3-1.5 غرام يوميًا) لمدة 6-7 أيام.
إذا لزم الأمر، يمكن استخدام عملية تثبيت الخصية الوقائية من الجانب الآخر في الممارسة المستقبلية لمنع التواء الخصية.
وقد ثبت أنه إذا تم حفظ الخصية الميتة في المرحلة المتأخرة من المرض، تظهر أجسام مضادة للحيوانات المنوية في جسم المريض، وينتشر التواء الخصية إلى الخصية المقابلة، مما يؤدي في النهاية إلى العقم.

