خبير طبي في المقال
منشورات جديدة
لماذا نمت الشامة وماذا تفعل؟
آخر مراجعة: 12.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
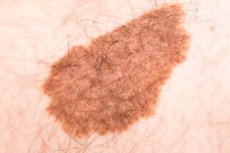
البشرة السليمة زينة أي إنسان. ولكن قد تظهر عليها أورام مختلفة، غالبًا ما تكون وحمات. لننظر في كيفية التصرف في مثل هذه الحالة، وكيف نكتشف هذه الحالة المرضية؟
لدى كل شخص تقريبًا وحمات، تختلف في اللون والحجم والموقع. في معظم الحالات، لا تُؤثر هذه الوحمات على مظهر الجلد، ونتعايش معها بهدوء. لكن هذا ليس صحيحًا دائمًا، ففي ظل ظروف معينة، قد يتغير لون وحجم هذه الزوائد، أي أنها قد تتطور إلى أورام خبيثة.
إذا لم تكن الشامة ظاهرة، ولم تُسبب أي إزعاج أو ضرر، فغالبًا ما لا تُنتبه لها. أما إذا ظهرت أي تغيرات في لونها أو حجمها، فهذا سبب وجيه للذهاب إلى المستشفى.
يمكن لطبيب الأمراض الجلدية أن يشرح لك سبب نمو الشامة وكيفية التعامل معها، وإذا لزم الأمر، يُحيلك إلى جراح أو أخصائي تجميل. على الرغم من أن خطر تحول الآفات الصبغية منخفض، إلا أن الزيارات الوقائية للطبيب تُساعد في الحد منه. بالإضافة إلى ذلك، يُوفر الاهتمام الطبي في الوقت المناسب والتشخيص المبكر للورم الميلانيني فرصة جيدة للقضاء عليه تمامًا.
الأسباب نمو الشامة
هناك العديد من العوامل والأسباب التي تُسبب نمو الخلايا الصباغية. ليس بالضرورة أن يكون سبب ذلك تحولها إلى خلايا خبيثة. في أغلب الأحيان، يرتبط نمو أو ظهور وحمة جديدة بصدمة جلدية، على سبيل المثال، أثناء العمليات التجميلية، وعوامل الغدد الصماء والهرمونات المختلفة، وغيرها الكثير.
هل يمكن أن ينمو الشامة؟
تُعتبر الوحمات الخلقية، بحق، زينة طبيعية للجلد. تظهر وتختفي طوال حياتنا. لذلك، إذا تساءلنا عن إمكانية نموّ وحمة لدى البالغين، فالجواب قاطع: نعم. تُعتبر الشامات الخلقية أقل خطورة، لأنها نادرًا ما تتحلل، على عكس تلك التي تظهر في سنّ متقدمة.
الورم الصبغيّ الطبيعيّ يكون صغير الحجم (أقل من 5 مم)، وحوافه متساوية، وشكله متماثل، وسطحه أملس. إذا ازداد حجمه باستمرار، فهناك خطر الإصابة بالأورام الخبيثة. هناك عدة أسباب، منها أسباب فسيولوجية، تُسبّب نموّه:
- الصدمة - الضرر الميكانيكي غالبًا ما يحدث مع نموّات تقع على طيات الجلد، أو في منطقة الصدر، أو على أربطة الملابس الداخلية. بسبب الاحتكاك المستمر، تتضرر طبقة رقيقة من البشرة، وعند استعادتها، يتشكل عليها نوع من النسيج المتصلب. هذا يؤدي إلى ازديادها تدريجيًا. الخطر الرئيسي في هذه الحالة هو احتمال الإصابة بالعدوى والأورام.
- التغيرات في مستويات الهرمونات - ارتفاع أو انخفاض حاد في الهرمونات أثناء الحمل، أو البلوغ، أو انقطاع الطمث، أو عند استخدام موانع الحمل الهرمونية، قد يُحفز نمو الشعر. في هذه الحالة، لا بد من استشارة طبيب أمراض جلدية، بالإضافة إلى طبيب غدد صماء.
- الأشعة فوق البنفسجية - يُعدّ التعرض المفرط لأشعة الشمس خطرًا، ليس فقط لنمو الشامات بشكل مفرط، بل أيضًا لأمراض جلدية مختلفة. الأشخاص ذوو الشعر الأشقر والبني والأحمر أكثر عرضة للخطر، لأن بشرتهم لا تتحمل الأشعة فوق البنفسجية جيدًا.
إن الفحص الذاتي المنتظم ومراقبة حالة الجلد يساعد على منع العملية المرضية وتجنب الذعر في حالة نمو الشامة.
الأسباب الرئيسية لنمو الشامات:
- التأثير الميكانيكي - تتزايد الأورام المصطبغة في الحجم وتتدهور في أجزاء الجسم التي تتعرض لصدمات منتظمة (أصابع القدم والرقبة والخصر ومنطقة الصدر والفخذين الداخليين وأخمص القدمين).
- الصدمة - أي صدمة للوحمة يمكن أن تتسبب في نموها بشكل أكبر أو انقسامها إلى عدة وحمة إضافية.
- الأشعة فوق البنفسجية - التعرض لأشعة الشمس له تأثير سلبي على الجلد. التعرض لأشعة الشمس لفترات طويلة يؤدي إلى ظهور عيوب جلدية موجودة وتعديلها. أصحاب البشرة الفاتحة معرضون للخطر.
- التغيرات الهرمونية في الجسم - ظهور الشامات أو تغيرات في حجمها غالبًا ما يتم ملاحظتها أثناء الحمل والبلوغ وانقطاع الطمث.
- يؤدي تناول الأدوية الهرمونية وموانع الحمل إلى زيادة ظهور بقع خلايا الميلانين، خاصةً على الوجه. ويُفسر ذلك حساسية بشرة الوجه الرقيقة والحساسة بشكل خاص لتأثيرات العوامل الخارجية والتقلبات الهرمونية.
يستغرق نمو الشامة وقتًا، أحيانًا سنوات، وأحيانًا بضعة أيام. على أي حال، فإن المراقبة المنتظمة لحالة الجلد ستُلاحظ أي تغيرات، وستُساعد في الوقاية من الأمراض الخطيرة.
طريقة تطور المرض
الوحمة الخلقية هي فرط تنسج خلايا الجلد من سلسلة الخلايا الصبغية. ترتبط آلية المرض بالخصائص الفردية لجسم الإنسان والاستعداد الوراثي. يمكن أن تظهر الشامات على أي منطقة من البشرة والأغشية المخاطية. في معظم الحالات، يكون لونها داكنًا بدرجات متفاوتة. يُفسر ذلك بتراكم الميلانين في بنية الخلية. كلما زاد تعرض هذا الورم للأشعة فوق البنفسجية، ازداد لونه قتامة. يحدث هذا بسبب تنشيط الخلايا الصبغية، التي تزيد من الصبغة بوجود هرمون الغدة النخامية.
يحدث نمو الصبغة أثناء تضخم الخلايا، أي أثناء انقسامها غير المنتظم. وهذا ممكن في حال وجود عوامل مُحفِّزة. لا تميل الشامة نفسها إلى النمو الديناميكي، وهو ما يُميزها الرئيسي عن الأورام الخبيثة. العديد من أنواع نمو الصبغة خلقية وتزداد بالتوازي مع نمو الجسم. أي أنه بحلول سن 20-25، يتباطأ نموها أو يتوقف تمامًا.
الأعراض نمو الشامة
هناك أنواع عديدة من الشامات (بيضاء، حمراء، شفافة، مسطحة، محدبة، إلخ)، وقد يُثير ظهورها القلق. لا تُصاحب أعراضها أي ألم أو علامات أخرى تُشير إلى نمو الشامة. الفحص الذاتي المنتظم للجلد هو وحده الكفيل بملاحظة أي نمو مُصطبغ جديد. تنشأ المشاكل عند إصابة الوحمة أو عند ازديادها بشكل حاد. في هذه الحالة، يجب استشارة طبيب أمراض جلدية لتصنيف الضرر وتحديد نوعه وإجراء التشخيص.
دعونا نلقي نظرة على الأعراض والعلامات الخارجية للشامات الشائعة:
- غير خطير (لا يوجد خطر من التطور إلى الورم الميلانيني)
- النمشة المسطحة: تتكون من الخلايا الصبغية في الطبقات العليا من الجلد. تكون دائرية أو بيضاوية الشكل، يتراوح حجمها بين 3 و5 سم، وقد تكون ناعمة أو ذات ملمس خشن، ولونها أغمق من النمش. لا تتأثر بالأشعة فوق البنفسجية، ولا تغمق، ولا يزداد حجمها. تظهر غالبًا على الوجه واليدين والرقبة.
- محدب - يتكون من الخلايا الصبغية في الطبقات العميقة من الجلد. غالبًا ما يكون به شعر، قطره حوالي سم واحد، وله سطح أملس أو متعرج.
- الورم الحليمي - غالبا ما يكون موضعيا في فروة الرأس، ويكون سطحه خشن مع وجود مخالفات وثآليل وأخاديد.
- الهالونيوس - حلقة منزوعة الصبغة تتشكل حول الصبغة، ويتم الضغط على مركزها للأسفل فوق الأنسجة المحيطة.
- البقعة المنغولية - يمكن أن تصل إلى أحجام كبيرة وتظهر في أي جزء من الجسم. يتراوح لونها بين الداكن عند الأطفال والشاحب عند البالغين.
- ليفي ظهاري - نمو دائري ذو حواف ناعمة، لونه وردي أو بني فاتح.
- الورم الدموي هو وحمة وعائية، حمراء أو وردية اللون. تتشكل على شكل عقيدات، أي الشامات المتدلية.
لا تسبب الأورام الصبغية المذكورة أعلاه أي ضرر خاص، ولا يتغير لونها مع تقدم العمر، ولا تنمو.
- الشامات الخطيرة (هناك خطر الإصابة بالأورام الخبيثة)
- أزرق - لونه أزرق أو أزرق فاتح، وأحيانًا بني. صغير الحجم، يصل إلى ٢ سم، ويرتفع فوق سطح الجلد. غالبًا ما يظهر على الوجه والأطراف والأرداف.
- ذو تصبغ حدودي - قد يكون بأشكال وألوان مختلفة. ميزته المميزة هي تغير مركزي في اللون من المحيط إلى المركز.
- صبغية عملاقة - تتميز بأبعاد كبيرة وحواف غير متساوية، وترتفع فوق الأنسجة المحيطة. غالبًا ما يكون هناك نمو شعر كثيف على هذه التكوينات.
- خلل التنسج - غير منتظم في الشكل مع حواف خشنة ولون غير متساوٍ.
- وحمة أوتا - تقع في تجويف العين، أو عظام الخدين، أو الفك العلوي. قد تظهر على الأغشية المخاطية للفم، أو الأنف، أو العينين.
جميع عيوب الجلد المذكورة أعلاه لها سمات تُمكّن من تمييزها عن بعضها وعن التكوينات الجلدية الأخرى. إذا تعذر التشخيص بعد الفحص البصري، يُجري الطبيب كشطًا جلديًا أو فحصًا نسيجيًا.
الشامة التي تمت إزالتها نمت مرة أخرى
تكرار ظهور الشامة الصباغية بعد إزالتها هو نمو مستمر لأنسجة لم تُزال بالكامل. إذا كبرت الشامة المُزالة وكانت حميدة وفقًا للفحص النسيجي، فإن تكرار ظهورها ليس خطيرًا. أما إذا كان هناك نمو سريع للصبغة وامتدادها خارج الندبة، فيلزم إعادة الاستئصال مع تكرار الفحص النسيجي لاحقًا.
تعتمد عواقب إزالة الشامات، أي خطر نموها، على عدة عوامل. من المهم جدًا مراعاة ردود فعل الجسم الفردية، والرعاية المناسبة بعد الجراحة، وبالطبع جودة عملية الإزالة. بعد العملية مباشرةً، يحدث شعور بعدم الراحة، قد يستمر من عدة أيام إلى شهر. تظهر قشرة في موقع الاستئصال، لا يمكن لمسها. لمنع أي عدوى محتملة، يجب تشحيم الجرح بمحلول برمنجنات البوتاسيوم أو الأخضر اللامع.
 [ 6 ]
[ 6 ]
نمت الشامة مرة أخرى بعد إزالتها
يواجه العديد من الأشخاص الذين يعانون من نمو الجلد الصبغيّ مشكلة عودة نمو الشامة بعد إزالتها. يحدث هذا نتيجة إجراء خاطئ، أي إزالة غير كاملة لخلايا الميلانين.
دعونا نلقي نظرة فاحصة على المضاعفات، بخلاف تكرار حدوثها، التي قد نواجهها عند استخدام طرق الإزالة المختلفة:
- إزالة الشامات بالليزر - تُقلل جميع المضاعفات إلى أدنى حد، وتتم عملية الشفاء دون أي عواقب. في حال علاج شامة صغيرة مسطحة، لا تترك أي ندوب على الجلد بعد الشفاء التام. أما الشامات المحدبة، فقد تظهر انخفاضات صغيرة وندوب في أماكن إزالتها. في حالات نادرة، يُلاحظ تغير في تصبغ الجلد.
- يُعدّ التدمير بالتبريد من أرخص الطرق وأكثرها توفرًا. وغالبًا ما يتبعه مضاعفات مختلفة. فنظرًا لاستحالة تحديد عمق الأنسجة المصطبغة عند استخدام النيتروجين السائل، هناك خطر عدم إزالتها بالكامل، مما يستدعي إعادة العملية. قد يُسبب الاستخدام غير الدقيق للنيتروجين السائل حروقًا في الأنسجة، مما يُطيل فترة الشفاء ويُخلّ ببنية الجلد السليم. ومن عيوب هذه الطريقة أيضًا تكوّن نتوء صغير في موقع الشامة غير المُزالة بالكامل، مما يتطلب علاجًا إضافيًا.
- سكين الراديو - يُشبه في فعاليته إجراء الليزر. قد يترك ندوبًا صغيرة، ولكنه لا يُستخدم لإزالة آفات الوجه.
- الاستئصال الجراحي - بعد التخدير الموضعي، يُزال الورم بمشرط ويُخاط. يتبع هذا الإجراء عملية شفاء تستغرق وقتًا أطول من الطرق الأخرى. له عواقب عديدة يجب أن يكون المريض على دراية بها: نزيف تحت الجلد، ندوب، ندوب الجدرة، عدوى الجرح، وبالطبع، انتكاس المرض.
- الإزالة الذاتية هي أخطر الطرق وأكثرها عواقب وخيمة. عند استخدامها، من الضروري إدراك أنه لا يمكن إزالة جميع الشامات، فهناك بعضها لا يمكن لمسه. في المنزل، يصعب الالتزام بجميع معايير النظافة، مما يزيد خطر إصابة الجرح بشكل كبير. بدون تشخيص مجهري خاص، يصعب تحديد مدى عمق اختراق الخلايا الصبغية، لذلك يُلاحظ انتكاس المرض في 90% من الحالات بعد العلاج الذاتي. ومن الظواهر الشائعة الأخرى الندوب.
يعتمد نمو الشامة مرة أخرى بعد إزالتها على طريقة العلاج المختارة، واحترافية الجراح، والالتزام بتوصيات العناية بالجروح.
لقد نمت شعرة على الشامة
بالنسبة للكثيرين، يُعدّ نمو الشعر على الشامة ظاهرةً مزعجةً. فهو يُسبب إزعاجًا جماليًا وقد يُسبب عقدًا نفسية. ولكن إذا لم تكن الشامة المغطاة بالشعر ظاهرةً ولا تُسبب أي إزعاج، يبقى السؤال: هل نمو الشعر خطير، وهل يُمكن إزالته؟
نمو الشعر عملية فسيولوجية طبيعية، وهو يدل على أن الورم الصبغيّ يتكون من خلايا ميلانينية سليمة وناضجة. وهو حميد ولا يُشكّل خطرًا. يعتقد بعض الناس خطأً أن الشعر على الوحمة علامة على الإصابة بسرطان الجلد، لكن هذا غير صحيح. على العكس، فإن خطر تحوّل نموّ مع الشعر أقل بكثير منه بدونه. أي أنه إذا نما الشعر على الشامات، فلا داعي للقلق. ولكن إذا أفسد مظهرها، فيمكن إزالتها.
هناك طريقتان تستخدمان للإزالة:
- التقليم الدوري بالمقص.
- إزالة.
أي أنه لا يمكنك إزالة الشعر بنفسك إلا بقصه بالمقص. قبل ذلك، يجب تطهير الأداة ببيروكسيد الهيدروجين أو الكحول. للتخلص من المشكلة نهائيًا، يجب عليك استشارة طبيب أمراض جلدية لاختيار الطريقة الأنسب لإزالة الشعر. إذا لم يكن الشعر يسبب إزعاجًا أو إزعاجًا جماليًا، فمن الأفضل عدم لمسه. مع ذلك، تذكر أن الشعر علامة واضحة على السلامة.
يُمنع نزع الشعر بالملقط، إذ قد يُسبب ذلك صدمة لبصيلات الشعر وتهيجها والتهابها. يُمنع حلاقة الشعر، لأن تلف الأنسجة قد يُسبب انحلالًا خبيثًا. في حال انتزاع الشعر، يُنصح باستشارة طبيب أمراض جلدية، خاصةً إذا ظهر ألم وحكة وحرقان بعد العملية. باستخدام تنظير الجلد والفحص البصري، يصف الطبيب علاجًا أو إزالة الورم. إذا تساقط الشعر، فهذا ليس عرضًا جيدًا، لأنه يزيد من خطر تحوله إلى سرطان. في هذه الحالة، يجب استشارة طبيب أورام جلدية.
 [ 7 ]
[ 7 ]
لقد نمت الشامة في عام واحد
يعاني الكثير من الناس من أورام جلدية مصطبغة، بعضها يُضفي على البشرة لمسة جمالية، بينما يُسبب البعض الآخر انزعاجًا واشمئزازًا. حتى لو وُلد الشخص بدون هذه العلامات المميزة، فستظهر حتمًا طوال حياته. إذا نمت الشامة خلال عام، وكان حجمها طبيعيًا ولا تُسبب أي ألم، فلا داعي للقلق. تنشط عملية النمو بشكل خاص في السنوات العشر الأولى من حياة الشخص، خلال فترة البلوغ والحمل.
تظهر أولى بقع خلايا الميلانين في عمر سنة واحدة، وهي قليلة العدد وغير ملحوظة تقريبًا. ويرتبط نموها بالإنتاج النشط للهرمونات أو التعرض المطول للأشعة فوق البنفسجية. أي أن الوحمة قد تكون عيبًا خلقيًا في نمو الجلد أو ورمًا حميدًا مكتسبًا. وتختلف في الحجم واللون والموقع والعمق في طبقات الجلد. فإذا نمت شامة آمنة، يكون شكلها دائريًا أو بيضاويًا، وحجمها أقل من 5 مم، ولا يتغير لونها.
من دواعي القلق ظهور عدد كبير من الشامات في فترة قصيرة. في هذه الحالة، يُنصح باستشارة طبيب أمراض جلدية لفحص الأورام وتحديد نوعها. في حال وجود خطر الإصابة بالأورام، يجب القضاء على هذا الخطر مبكرًا. فبدون رعاية طبية، حتى الشامة الصغيرة التي تبدو غير ظاهرة قد تتطور إلى ورم ميلانيني، مما يؤدي إلى انتشار الخلايا السرطانية في جميع أنحاء الجسم.
أظلمت الشامة ونمت
يواجه الكثيرون مشكلة اسمرار الشامة ونموها. قد يكون ذلك نتيجة التعرض للأشعة فوق البنفسجية، أو اختلال التوازن الهرموني، أو الصدمة. في هذه الحالة، لا يتحول الورم دائمًا إلى ورم خبيث. ولكن إذا أصبح الورم داكنًا ونمو في فترة قصيرة، فعليك توخي الحذر. فهذه التغيرات المفاجئة قد تؤدي في بعض الحالات إلى عواقب وخيمة.
الورم الخبيث هو الورم الميلانيني، وهو ينتشر بسرعة في جميع أنحاء الجسم عبر مجرى الدم. هناك عدد من الأعراض التي تشير إلى عملية مرضية:
- لقد تحول الصبغ إلى اللون الأسود
- ظهرت شوائب داكنة
- لقد تغيرت الخطوط العريضة
- أصبح التلوين غير متساوي
- لقد زاد الحجم
في هذه الحالة، من المهم جدًا استبعاد خطر الإصابة بالأورام. للقيام بذلك، يجب استشارة طبيب أمراض جلدية لتشخيص الأنسجة المتغيرة. بعد سلسلة من الفحوصات، يُطرح سؤال إزالة الورم، إذ يُعدّ الاشتباه في الإصابة بالسرطان مؤشرًا مباشرًا على هذا الإجراء.
ماذا تفعل إذا نمت الشامة أثناء الحمل
بعد الحمل، تحدث تغيرات خطيرة في جسم الأنثى. تشتكي العديد من الأمهات الحوامل من نمو شامة خلال فترة الحمل. يُعد ظهورها خلال هذه الفترة أمرًا طبيعيًا ومفهومًا تمامًا. في معظم الحالات، تكون حميدة ولا تسبب أي مضاعفات. بالإضافة إلى ظهور شامات جديدة، قد تتزايد أو تغمق الشامات الموجودة خلال هذه الفترة. ترتبط جميع هذه العمليات بزيادة إنتاج الميلانين (هرمون صبغة الجلد). وكما يتغير لون السرة، أو المنطقة المحيطة بالحلمات، أو الخط على البطن، تتغير الشامات أيضًا.
إذا لم تُسبب البقعة الجديدة أي ألم، أي لا تُسبب حكة أو التهابًا، فالأمر طبيعي. وينطبق هذا أيضًا على البقع الموجودة التي ازدادت سوادًا أو حجمًا. ولكن إذا ظهر واحد على الأقل من الأعراض المذكورة أعلاه، فعليك استشارة الطبيب. تذكر أن خطر الإصابة بالسرطان وارد، وإن كان ضئيلًا.
بخصوص أي تغيرات تطرأ على الشامات، ينبغي على المرأة الحامل استشارة طبيبة أمراض النساء. ستُحيلها طبيبة أمراض النساء إلى طبيبة أمراض جلدية، التي ستُشخص الأورام المُزعجة وتُقرر ما يجب فعله بها. لا يُنصح بإزالة الشامات أثناء الحمل، ولكنها ليست ممنوعة أيضًا. يُمكنكِ التخلص من تلك الأورام التي تتعرض لصدمات متكررة، أي تلك التي تُصنف ضمن الفئة الأكثر عُرضة للانحلال. يجب إزالة عيوب الجلد في منطقة العجان وقناة الولادة، لأنها قد تتضرر أو حتى تُصاب بالعدوى أثناء الولادة. في حال اكتشاف وحمة خبيثة لدى امرأة حامل، تُزال أيضًا.
ماذا تفعل إذا كان لدى طفلك شامة؟
ظهور الشامات لدى الأطفال ظاهرة شائعة، وفي معظم الحالات لا تستدعي القلق. لمعرفة سبب ظهور الشامة لدى الطفل، يُنصح بزيارة طبيب أمراض جلدية. سيجري الطبيب التشخيص، ويحدد نوع تكوين الجلد وسبب ظهوره (الوراثة، تراكم الخلايا الصبغية، العوامل البيئية غير المواتية).
قد تظهر الشامات بعد الولادة مباشرةً، وفي هذه الحالة تُصنف على أنها خلقية. تختلف ألوانها وأحجامها ومواقعها. عادةً ما يكون عددها قليلًا، من 3 إلى 10 قطع. مع التقدم في السن، يزداد حجمها ويزداد لونها قتامة، ويختفي بعضها، ويظهر بعضها الآخر.
- في أغلب الأحيان، يُشخَّص الأطفال بنموّات صبغية على الرأس وجسر الأنف ومؤخرة الرأس. وهي حالات خلقية، إذ تتشكل خلال فترة النمو داخل الرحم.
- النوع الثاني الأكثر شيوعًا من الوحمات هو الوحمات المسطحة. يزداد حجمها مع التقدم في السن، لكن لونها لا يتغير.
- الأورام الوعائية الدموية نادرة للغاية، وهي أورام محدبة بألوان مختلفة. في معظم الحالات، تنمو على الوجه، مسببةً إزعاجًا جماليًا.
يُثير العديد من الآباء مسألة إزالة هذه التكوينات بشكل مُلِحّ. قد يُعزى ذلك إلى خطر تحوّلها إلى أورام خبيثة، وتشوّه مظهر الطفل. تُستخدم نفس الطرق المُستخدمة في إزالة هذه التكوينات لدى البالغين: جراحة الليزر، أو التدمير بالتبريد، أو التخثير الكهربائي. ويُصدر طبيب الأمراض الجلدية القرار النهائي والموافقة على إزالتها بناءً على نتائج الفحوصات.
المضاعفات والنتائج
تُعدّ الوحمة، كأي ورم جلدي آخر، خطرًا مُحتملًا للإصابة بالأورام. وللوقاية من الأمراض، يُقرر العديد من أصحابها إزالتها. يُنذر الإجراء غير الصحيح بمخاطر جسيمة. وتتنوع عواقبه، من العدوى إلى الأورام الخبيثة. لتقييم العواقب المُحتملة لهذا الإجراء بموضوعية، دعونا نتناول أكثرها شيوعًا:
- في كثير من الأحيان، لا يمكن إزالة الورم تمامًا، لذا تُجرى عمليات جراحية متكررة. يؤدي هذا إلى إصابات خطيرة وترقق الجلد وظهور ندوب.
- تتضمن بعض العلاجات استخدام النيتروجين السائل، مما قد يُسبب حروقًا. في هذه الحالة، يحتاج المريض إلى فترة نقاهة طويلة.
- تترك العديد من الإجراءات آثارًا، بدءًا من الندبات الخفيفة التي تكاد تكون غير مرئية، إلى الندبات الخطيرة والندبات الجدرية.
- عند اللجوء إلى الإزالة الجراحية، هناك خطر الإصابة بالعدوى والنزيف.
- إن محاولات التخلص من ملامح الجلد بشكل مستقل باستخدام الطرق الشعبية والطرق المنزلية الأخرى تهدد بتطور الورم الميلانيني.
قبل اتخاذ قرار بشأن عملية الإزالة، من الضروري دراسة جميع الإيجابيات والسلبيات، إذ إن العواقب المذكورة أعلاه قد تُعقّد الوضع بشكل كبير.
لقد كبرت الشامة وتسبب الحكة
في بعض الحالات، تظهر أحاسيس مزعجة، بل ومؤلمة، في منطقة الشامة. قد يعود نمو الشامة والحكة إلى عوامل مختلفة. غالبًا ما يكون ذلك تهيجًا من الملابس الضيقة. ومن الأسباب الأكثر خطورةً للانزعاج الانقسام السريع لخلاياها، مما يؤدي إلى زيادة سريعة في الحجم، ويزيد من خطر الإصابة بسرطان الجلد.
هناك عدد من الأسباب التي يمكن أن تؤدي إلى الحكة والنمو:
- رد فعل تحسسي.
- إصابات وأضرار مختلفة في الجلد.
- التغيرات الهرمونية في الجسم أو استخدام الأدوية الهرمونية.
- تعزيز التدليك والتأثيرات الميكانيكية الأخرى.
- زيادة الأشعة فوق البنفسجية.
بغض النظر عن سبب الانزعاج، يجب عليك استشارة طبيب أمراض جلدية. سيصف لك الطبيب العلاج المناسب ويُقيّم درجة الخطورة. إذا لزم الأمر، سيتم إجراء عملية جراحية لإزالة الورم الجلدي.
لقد نمت الشامة وهي تؤلمني
يمكن أن تظهر الخلايا الميلانينية في أي جزء من الجسم، مُشكّلةً وحمة. غالبًا ما تكون هذه الأورام حميدة، ولكن في ظل ظروف معينة، قد تتطور إلى سرطان. إذا لاحظتَ نموّ شامة وشعورًا بالألم، فقد يُشير ذلك إلى بداية عملية مرضية. يتطلب هذا الأمر استشارة طبيب أمراض جلدية متخصص.
في معظم الحالات، يحدث الألم نتيجة إصابة. ولكن قد يكون السبب مرتبطًا بتأثير أي مُهيجات أخرى، مثل زيادة التعرض لأشعة الشمس. إذا كانت الشامة مؤلمة، فبالإضافة إلى الانزعاج وتسارع نموها، يُمكن ملاحظة عدم تناسق شكلها ونزيفها وتغير لونها. في هذه الحالة، يصف الطبيب إزالتها مع التشخيص والتحليل النسيجي. بناءً على نتائج الفحوصات، قد يُوصف علاج إضافي على شكل أدوية موضعية أو أقراص.
إذا نمت شامة على الجسم، فإنها في معظم الحالات لا تُشكل خطرًا. تنشأ المضاعفات عندما تتطور إلى ورم ميلانيني. يحدث هذا بسبب الصدمة، أو العمليات التي تحدث في الجسم (تغيرات في مستويات الهرمونات)، أو العلاج الدوائي، أو زيادة الأشعة فوق البنفسجية. بعض الشامات تكون خطيرة في البداية، لذا تتطلب عناية أكبر.
الفحص الذاتي المنتظم للجسم ومراقبة حالة الوحمات يساعدان على الوقاية من مختلف المضاعفات المهددة للحياة. عند ظهور أول أعراض مرضية (مثل تغير اللون، الحجم، عدم التناسق، النزيف، إلخ)، يجب استشارة طبيب أمراض جلدية. سيقوم الطبيب بفحص الورم وتشخيصه، وإذا لزم الأمر، إزالته، مما يمنع حدوث عواقب لا رجعة فيها.
التشخيص نمو الشامة
تتطلب الشامات، بغض النظر عن مصدرها، فحصًا طبيًا، خاصةً إذا بدأت في الازدياد بشكل حاد في الحجم، أو تغير لونها أو بنيتها أو شكلها. يبدأ التشخيص باستشارة طبيب أمراض جلدية. يفحص الطبيب النمو ويضع خطة بحث إضافية.
يتكون التشخيص من:
- جمع التاريخ المرضي والفحص البصري.
- تنظير الجلد الرقمي.
- البحوث المختبرية.
- خزعة اللكمة.
ينصب التركيز الرئيسي على نتائج تنظير الجلد. بعد ذلك، يمكن وصف الفحوصات والخزعات. أثناء الفحص، يُقيّم الطبيب حجم الشامة، ووجود أي عدم تناسق فيها، وبنيتها، ولونها. للبنية تصنيف مُحدد، مما يُتيح الحصول على معلومات شاملة عنها.
لتحديد عمق الخلايا الميلانينية، تُجرى دراسة ضوئية حاسوبية. يُسلط الضوء على النمو بعمق، لتحديد مستوى حدوثه. في حال الاشتباه في تحوله إلى ورم ميلانيني، يُنصح بإجراء دراسة بالنظائر المشعة (تشخيص غير جراحي). يحتاج المريض إلى شرب ثنائي فوسفات الصوديوم، ثم باستخدام قياس الإشعاع التلامسي، يُحدد مستوى النظائر في الورم والأنسجة السليمة.
يمكن أيضًا استخدام طريقة قياس الحرارة، التي يكمن جوهرها في تحديد الحالة المرضية من خلال اختلاف درجة حرارة الجلد. عادةً، يكون الفرق بين الجلد السليم والمصاب 4 درجات. يُعدّ علم الأنسجة ذا أهمية تشخيصية حاسمة. للقيام بذلك، يقوم الطبيب بإزالة الأنسجة وفحصها تحت المجهر. تُؤكّد نتائجه أو تُنفي خباثة العيب الجلدي.
الاختبارات
التشخيص المخبري في دراسة حالة الشامة له أهمية ثانوية. فحوصات الدم والبول ضرورية للكشف عن الأورام. تحدد فحوصات الدم مستوى إنزيم لاكتات ديهيدروجينيز. وتشير مستوياته المرتفعة إلى مقاومة الخلايا السرطانية للعلاج الكيميائي. كما يُعد التحليل الكيميائي الحيوي ضروريًا لتقييم حالة نخاع العظم والكلى والكبد، والتي قد تتأثر أيضًا بالخلايا السرطانية.
التحليل النسيجي بالغ الأهمية. لإجرائه، تُستأصل الشامة، وتُعالَج الأنسجة المُستخرَجة بمحاليل نسيجية خاصة، وتُفحَص تحت المجهر. بناءً على نتائجه، يُمكن تحديد ما إذا كان الورم حميدًا، أو ما قبل خبيث، أو خبيثًا. كما يُمكن استخدام هذه الدراسة لتقييم وجود العملية الالتهابية وشدتها (النوعية وغير النوعية).
التشخيص الآلي
بعد الفحص البصري ومجموعة من التحاليل المخبرية، يُحال المريض للتشخيص الآلي. لنستعرض أهم أساليب البحث الآلي:
فحص بسيط وغير مؤلم باستخدام جهاز خاص - منظار الجلد. يسمح لك بتقييم مرحلة تطور الورم وتحديد الورم الميلانيني. تعتمد الطريقة على زيادة مضاعفة بصرية. يتكون الإجراء من:
- يتم وضع جل على الجلد لزيادة شفافية البشرة ومنع الوهج.
- اتجاه الإضاءة الخاصة.
- الفحص باستخدام المنظار الجلدي الضوئي والتصوير الماكرو الخاص به.
- تسجيل حجم الشامة باستخدام مقياس خاص على الجهاز.
- تقييم الحالة والتشخيص.
يمكن استخدام تنظير الجلد لرسم خريطة للشامات. يُجرى هذا عادةً للمرضى الذين يعانون من عيوب جلدية متعددة تثير القلق.
تُؤخذ خزعة من الورم الصبغيّ وتُرسل للفحص النسيجي. يُجرى هذا الإجراء تحت التخدير الموضعي. يوجد اليوم عدة أنواع من الخزعات:
- شفرة حلاقة - مُخصصة للشامات ذات خطر التنكس المنخفض. في حال وجود خطر التحول إلى ورم، لا تُستخدم هذه الطريقة، لأن سُمك الجرح غير كافٍ لتحديد مدى اختراق السرطان للجلد.
- - الثقب - يتم أخذ عدة طبقات من الجلد للفحص (البشرة، الأدمة، الطبقة العليا والأنسجة الدهنية).
- يُعدّ الشق الجراحي والاستئصال الجراحي من أكثر الطرق تدخلاً للكشف عن الخلايا الصبغية في الطبقات العميقة من الجلد. تتضمن الطرق الاستئصالية إزالة الشامة بالكامل، بينما تتضمن الطرق الجراحية إزالة جزئية.
إذا كشفت الخزعة عن وجود خلايا سرطانية، تُفحص الأنسجة المجاورة والعقد اللمفاوية. يشمل ذلك خزعةً بإبرة دقيقة وجراحةً للعقد اللمفاوية. إذا انتشر الورم الميلانيني إلى أعضاء أخرى، فيجب فصله عن أنواع السرطان الأخرى.
بالإضافة إلى الإجراءات المذكورة أعلاه، يمكن استخدام تنظير الجلد الضوئي، والتشخيص الحاسوبي، وعلم الأنسجة، وغيرها من الطرق المعلوماتية.
ما الذي يجب فحصه؟
تشخيص متباين
لتحديد درجة خباثة الأورام الصبغية وخطر تدهورها، تتوفر للأطباء مجموعة واسعة من إجراءات البحث المختلفة. التشخيص التفريقي ضروري لتمييز نمو الجلد عن الظواهر ذات الأعراض المشابهة.
يتم تمثيل التمايز بالخوارزمية التالية:
- جمع التاريخ المرضي - يحدد طبيب الأمراض الجلدية متى ظهرت الشامة، وما إذا كان حجمها ولونها قد تغيرا، وما إذا كانت هناك أي أحاسيس غير سارة أو مؤلمة (حكة، تقشير، نزيف).
- الفحص البصري - يتم دراسة حالته والأنسجة المحيطة به والعقد الليمفاوية.
- فحوصات مخبرية - يُجري المريض فحوصات دم وبول. قد يكشف فحص الدم عن علامات الورم الميلانيني - بروتين S-100 وLDH. كما يُجرى فحص نسيجي للأنسجة الصبغية.
- البحث الجزيئي - بعد دراسة حالة جميع الأورام الموجودة، من الممكن تحديد حتى أصغر شامة مصابة بسرطان الجلد (RT-PCR).
- تنظير الجلد والمجهر البؤري – تكبير بصري ودراسة بنية الورم على المستوى الخلوي باستخدام الأشعة تحت الحمراء.
- يتم إجراء المسح بالنظائر المشعة بانتظام لمراقبة ديناميكيات التغييرات.
- التشخيص الحاسوبي – التصوير بالرنين المغناطيسي، والتصوير المقطعي المحوسب، والموجات فوق الصوتية وغيرها من الطرق للحصول على معلومات إضافية حول حالة الشامة والجسم.
يتم تمييز الشامة عن الثؤلول الشائع، والورم الليفي، والورم القاعدي، وغيرها من الأورام الشبيهة بالأورام. ويعتمد الفحص بشكل كبير على موقعها.
ما هو الطبيب الذي يجب أن أذهب إليه إذا زاد حجم الشامة؟
يتزايد انتشار الأمراض السرطانية يومًا بعد يوم. الأشخاص المصابون بأمراض جلدية مختلفة وشامات عديدة معرضون للخطر. إذا كنت تنتمي إلى هذه الفئة، فعليك معرفة الطبيب الذي يجب عليك زيارته في حال ظهور شامة.
لذا، إذا لاحظتَ نموًا مصطبغًا مثيرًا للريبة، فلا داعي للقلق. أول ما عليك فعله هو التواصل مع معالجك، الذي سيُحيلك إلى طبيب أمراض جلدية. طبيب الأمراض الجلدية هو من يُعنى بدراسة أورام الجلد وعلاجها. هناك عدد من الأعراض التي تتطلب تشخيصًا طبيًا للوحمة:
- تغير كامل في اللون، زيادة في التصبغ أو تغير في اللون.
- لون غير متساوي، احمرار.
- تشوه، ظهور عدم التماثل.
- ظهرت براعم جديدة سريعة النمو حول النمو.
- أصبحت الحدود غير واضحة ومبهمة.
- ظهرت الهالة، أي احمرار خفيف حول الصبغة.
- الألم، التقشر، الحكة، النزيف، الالتهاب.
- انتهاك السلامة وتكوين الشقوق والقروح.
قد تشير الظواهر المذكورة أعلاه إلى تحول الشامات الحميدة إلى ورم ميلانيني. وللاحتياط واكتشاف العملية المرضية مبكرًا، من الضروري إجراء سلسلة من الفحوصات لدى طبيب أمراض جلدية.
يُجري الطبيب تشخيصًا شاملًا. إذا لم تكشف النتائج عن وجود خلايا سرطانية، تُترك الشامة كما هي. وإلا، تُزال مع فحص نسيجي لاحق للأنسجة وعلاج. إذا كان العيب الجلدي آمنًا، ولكنه يُسبب إزعاجًا جماليًا أو يُعرّض لصدمات متكررة، يُزال أيضًا. لهذا الغرض، تُستخدم طرق حديثة وآمنة: جراحة الليزر، والتدمير بالتبريد، والإزالة بالموجات الراديوية، والاستئصال. بعد العملية، يُعطى المريض توصيات بفترة النقاهة. باتباع هذه التوصيات، لا تبقى أي ندوب أو عيوب أخرى في موقع العملية.
من الاتصال؟
علاج او معاملة نمو الشامة
بغض النظر عن موقع الشامات في الجسم، فإنها جميعها تتطلب مراقبة وتشخيصًا دقيقين. يُجري طبيب الأمراض الجلدية العلاج إذا كان هناك خطر من التنكس الخبيث أو إذا تحولت الشامة بالفعل إلى ورم ميلانيني. كما يُعد العلاج ضروريًا في حالة الصدمات المتكررة أو الانزعاج الجمالي الناتج عن الشامة.
لا يُستخدم العلاج الدوائي في معظم الحالات، إذ لا يُحدث تأثيرًا واضحًا على الأورام المُتشكّلة. يُنصح باتباع دورة علاجية إذا نشأ العيب الجلدي على خلفية أمراض أخرى. في حالات أخرى، يشمل العلاج الإزالة الكاملة للشامة.
ماذا تفعل إذا كبرت الشامة؟
يُعاني العديد من أصحاب الآفات الجلدية المُصطبغة من سؤال: ماذا تفعل إذا نمت الشامة؟ أولًا، عليك تحديد سرعة نموها. كلما زادت سرعة نمو الشامة، زادت خطورة التشخيص. في معظم الحالات، تزداد البقع الصبغية تدريجيًا، بمعدل 1-2 ملم سنويًا. يصعب ملاحظة هذه التغيرات بصريًا، خاصةً إذا كانت الشامة في منطقة غير ظاهرة. في هذه الحالة، يجب عليك استشارة طبيب أمراض جلدية لإجراء فحص شامل.
إذا لم يكن من الممكن زيارة الطبيب في الوقت الحالي أو لم تكن متأكدًا من أن الشامة قد كبرت، فمن المفيد الإجابة على عدد من الأسئلة:
- هل هناك أي حكة أو حرق أو تشقق أو تقشير؟
- هل تغيرت الحواف أو اللون أو الشكل؟
- هل هناك تورم في الصبغة نفسها أو الجلد المحيط بها؟
إذا لم تكن هناك إجابات إيجابية على الأسئلة السابقة، فمن المفيد مواصلة مراقبة حالة النمو. أما إذا ظهرت علامات تحذيرية، فالمساعدة الطبية ضرورية بشكل عاجل. ويرجع ذلك إلى أن النمو، بالتزامن مع أعراض مرضية أخرى، قد يكون علامة على التنكس. ولكن لا داعي للقلق مُسبقًا، ففي بعض الحالات، قد تُسبب العمليات الفسيولوجية غير الضارة (مثل الحمل، والبلوغ، وانقطاع الطمث) أو التعرض المُطول لأشعة الشمس تغيرات.
الأدوية
يهدف العلاج بمختلف الأدوية إلى تثبيط نمو البثور وإزالة الصبغة. غالبًا ما تُستخدم الأدوية الموضعية التي تُساعد على تدمير الأنسجة، ولها تأثير مضاد للالتهابات، ومُعالج، ويُسرّع تعافي الجلد.
دعونا نلقي نظرة على الأدوية الشائعة لتدمير الشامات:
- ستيفالين مرهم عشبي لعلاج أنواع عديدة من الشامات. تركيبته العشبية الغنية تتغلغل في طبقات الجلد العميقة، فتزيل الأورام المعقدة. يُوضع المنتج على الجلد لمدة 40-60 دقيقة مرة واحدة يوميًا حتى الحصول على النتيجة المرجوة.
- فيفيرون مرهم يُستخدم في معظم الحالات لإزالة الثآليل. ومع ذلك، ووفقًا لآراء المرضى، يُساعد هذا المنتج على إزالة بعض أنواع الشامات. يحتوي الدواء على الإنترفيرون، الذي يتميز بخصائص وقائية ومُجدِّدة. يُستخدم لمدة تتراوح بين 5 و30 يومًا حتى يختفي العيب تمامًا.
- بانافير علاج عشبي على شكل جل ذو خصائص مضادة للفيروسات. يُستخدم لإزالة الشامات الفيروسية. بعد وضعه على الجلد، يتغلغل في الأنسجة بعمق، ويدمر الخلايا الصبغية تمامًا، ويمنع ظهورها مجددًا.
- ألدارا كريم يحتوي على المادة الفعالة إيميكيمود. يُستخدم عادةً لإزالة الشامات في المناطق الحساسة. يُوضع الكريم على بشرة نظيفة مرتين إلى ثلاث مرات أسبوعيًا حتى الحصول على النتيجة المرجوة.
لا يُمكن استخدام الأدوية المذكورة أعلاه إلا بوصفة طبية مناسبة. قد يُؤدي استخدامها المُنفرد إلى عواقب غير متوقعة، قد تُؤدي إلى تنكس خبيث في الشامة.
العلاجات الشعبية
هناك طرق مختلفة لإزالة الشامات. يعتمد اختيارها على موقع الصبغة وحجمها وطبيعتها (حميدة/خبيثة). العلاج الشعبي هو أحد أساليب الطب البديل، ونتائجه مثيرة للجدل.
وصفات شعبية شعبية:
- نترات الفضة أو اللازورد مادة تُستخدم لكيّ وتطهير آفات الجلد. لإزالة الشامات، تُوضع على الجلد مرة أو مرتين يوميًا حتى تظهر علامات انخفاض التصبغ. إذا لم تظهر أي آثار إيجابية بعد شهر من هذا العلاج، فينبغي اختيار طريقة علاج أخرى.
- يُعدّ نبات بقلة الخطاطيف العلاج الأكثر شيوعًا لمكافحة نموّ الصبغات. يتميز بخصائص الكيّ والتطهير. يُوضع عصير النبات على سطح العيب الجلدي بطبقة رقيقة. تُجرى هذه العملية حتى يُفتّح الصبغ تمامًا. ولأنّ اللزوجة غير كافية، يُمكن خلط العصير مع الفازلين أو كريم الأطفال.
- خلاصة الخل - هذا العلاج أكثر فعالية بكثير من بقلة الخطاطيف واللازورد. بعد وضعه على الجلد، يُسبب ألمًا. وفقًا للمراجعات، يُمكنك التخلص من الشامة باستخدام الخل في غضون أسبوع.
- عصير الليمون - له تأثير كيّ. لإزالته، استخدم عصيرًا طازجًا غير مخفف، وضعه على الجلد 5-6 مرات يوميًا.
- زيت القنب - يعتمد مفعوله على إزالة الصبغة من الجلد. يُوضع المنتج على الجلد 3-4 مرات يوميًا لمدة شهر. ولأن الزيت لا يُتلف الأنسجة، فهو لا يُسبب أي ألم، مما يسمح باستخدامه للأطفال الصغار.
جميع الطرق المذكورة أعلاه فعّالة في 15% من الحالات. إضافةً إلى ذلك، يُهدّد استخدام الكيّ والأحماض المركزة بإلحاق أضرار جسيمة بالجلد والتهابه.
العلاج بالأعشاب
خيار آخر من الطب البديل هو العلاج بالأعشاب. لتفتيح الشامات وإزالتها، يمكنكِ استخدام الوصفات التالية:
- اسكب 30 غرامًا من أزهار الأقحوان الطازجة مع 350 مل من الماء البارد، واتركه ينقع لمدة ساعتين إلى ثلاث ساعات. يُصفى المنقوع الناتج ويُوضع ككمادة مرتين إلى ثلاث مرات يوميًا.
- لتفتيح الشامة، امزج عصير الليمون مع عصير جذر البقدونس بنسبة 1:1. استخدم المنتج ليلاً، ثم كل يومين لمدة شهر.
- خيار آمن آخر لتفتيح البشرة هو كمادات الخيار. خذ خيارة كبيرة، قشّرها وقطّعها باستخدام الخلاط أو مفرمة اللحم أو المبشرة. انقع قطعة شاش في المنقوع الناتج، ثم ضعها على الورم من 3 إلى 5 مرات يوميًا.
- خلال موسم إزهار نبات الصقلاب، قطف ساقين من النبات، واغسلهما وقطّعهما. ضع العصيدة الناتجة على البقعة لمدة 10-20 دقيقة. كرّر العملية 3-4 مرات يوميًا، وهكذا حتى تختفي الشامة تمامًا.
المعالجة المثلية
تُصنف الشامات كعيوب جلدية، وتُستخدم لإزالتها طرقٌ مختلفة. المعالجة المثلية هي طريقة علاج بديلة، وتُستخدم بكثرة لعلاج التنكس الخبيث للشامات. يختار الطبيب جميع الأدوية المناسبة بعد فحص شامل.
في أغلب الأحيان، يُوصف للمرضى معالجة المنطقة المصابة بكحول البوريك ورشها بمسحوق ستريبتوسيد مرة أو مرتين يوميًا. كما يمكن إجراء هذه الإجراءات بعد الجراحة. يُعد حمض النيتريك الدواء الأكثر فعالية لجميع أنواع الشامات، حيث يُقلل استخدامه تدريجيًا ويجفف النموات. يُستخدم أيضًا دواء Psorinum لإزالة الشامات غير المرغوب فيها، حيث يُوقف تطور الورم، ويُخفف الحكة والتقشير والألم. يُحدد المعالج المثلي الجرعة وطريقة الإعطاء ومدة العلاج لكل مريض على حدة.
العلاج الجراحي
في معظم الحالات، تُستخدم الطرق الجراحية لعلاج آفات الجلد المصطبغة. العلاج الجراحي ممكن لأسباب طبية وبناءً على طلب المريض، على سبيل المثال، في حالة وجود مشاكل تجميلية. أما بالنسبة للدواعي الطبية، فهي في المقام الأول علامات على وجود ورم خبيث. الإزالة ليست عملية خطيرة، لذا تُجرى في العديد من مراكز التجميل. شرطها الرئيسي هو استبعاد أي آفات خبيثة أو ورم ميلانيني. في حال الاشتباه في وجود ورم خبيث، يُجرى الإجراء فقط من قِبل طبيب أورام جلدية.
الطرق الرئيسية للعلاج الجراحي:
- الاستئصال بالليزر: يُستأصل النسيج بعناية باستخدام الليزر. بعد هذا الإجراء، لا تبقى أي ندوب أو علامات على الجلد.
- الاستئصال الجراحي - يُجرى الاستئصال باستخدام مشرط تحت تأثير التخدير الموضعي. تستغرق العملية بأكملها حوالي ساعة. تُوضع الغرز الجراحية في موقع الشامة. قد تترك هذه الطريقة ندوبًا وجدرة. إذا لم تكتمل الإزالة، فسيعود النمو.
- الجراحة الإشعاعية - تُستخدم موجات الراديو عالية التردد للعلاج. يُخدَّر موضع الجراحة، ولا تستغرق العملية بأكملها أكثر من 5-10 دقائق. ومن مزايا هذه الطريقة أنها لا تتطلب تلامسًا وتمنع النزيف.
- التدمير بالتبريد - يُعرَّض الورم الصبغيّ للنيتروجين السائل، الذي يُجمِّد خلايا الميلانين. في حال إجراء العملية بإهمال، قد تُلحق الضرر بالأنسجة السليمة. تتميز هذه الطريقة بفترة نقاهة طويلة، وقد تُسبِّب انتكاسات.
- التخثير الكهربائي - باستخدام تيار كهربائي عالي التردد، تُزال الأنسجة الصبغية. هذه الطريقة لا تُسبب نزيفًا، ولكنها قد تُسبب حروقًا حرارية وندوبًا.
لكلٍّ من الطرق المذكورة أعلاه مزاياها وعيوبها. لاختيار طريقة العلاج الأنسب، يُنصح باستشارة طبيب جلدية.
مزيد من المعلومات عن العلاج
الوقاية
الشامات زينة طبيعية للجسم، ولكن إهمالها قد يُسبب مشاكل عديدة. تهدف الوقاية في المقام الأول إلى منع تطور الورم الميلانيني. الأشخاص الذين يعانون من انخفاض مستوى الميلانين في الجلد معرضون للخطر، لأنه يحمي الأنسجة من الآثار المدمرة للأشعة فوق البنفسجية. كما يجب على أصحاب الشامات المتنوعة توخي الحذر، لأن إصابتها قد تُسبب عملية مرضية.
دعونا نفكر في التدابير الوقائية الرئيسية التي تهدف إلى منع التحول الخبيث للشامات:
- هناك العديد من الأمراض الجلدية التي قد تُشكّل عاملاً مُحفّزاً لتطور الورم الميلانيني. في حال ظهور طفح جلدي، أو حكة، أو احتقان، أو تقشر مجهول السبب على الجلد، يجب استشارة الطبيب.
- الأشعة فوق البنفسجية خطيرة بشكل خاص. قلل من وقت تعرضك للشمس، لأن حروق الشمس أو الاسمرار الشديد قد يسببان السرطان أيضًا.
- حافظي على رطوبة بشرتكِ المثالية. الجفاف يُهيئ لتغيرات الخلايا الخبيثة. استخدمي كريمات ومستحضرات ترطيب خاصة. لاختيارها، يمكنكِ استشارة أخصائي تجميل أو طبيب أمراض جلدية لتحديد نوع بشرتكِ وتقديم النصائح اللازمة للعناية بها.
- تُعدّ الإصابات الميكانيكية المختلفة، والاحتكاك، والتأثيرات الجسدية الأخرى على النموّ الصبغيّ من عوامل خطر الإصابة بالخباثة. إذا كانت لديك شامات كثيرة الإصابات، فيجب إزالتها وفحصها نسيجيًا.
- إذا ظهرت شامات على يديك، فمن الضروري جدًا حمايتها من التعرض للمواد الكيميائية المهيجة. قد تسبب المنظفات ومواد التنظيف الأساسية حكةً وألمًا وزيادةً في حجم الشامة.
من الضروري أيضًا الخضوع لاستشارات دورية مع طبيب أمراض جلدية. فالمراقبة المستمرة لحالة الشامات تساعد على منع أي مضاعفات مرضية.
توقعات
لماذا نمت الشامة وما يجب فعله؟ سؤالٌ لا يخلو من أهمية. سوء العناية بالشامات، وتعرضها المستمر للصدمات، بالإضافة إلى عوامل أخرى، قد يُسبب سرطان الجلد. يُصنف الورم الميلانيني في المرتبة التاسعة بين أنواع السرطانات المميتة. يعتمد تشخيص أي شامة على الكشف المبكر عن التغيرات المرضية. بمجرد ملاحظة ازدياد حجم الورم الصبغيّ، أو تغير لونه، أو تسببه في ألم، يجب عليك استشارة طبيب أمراض جلدية فورًا.
 [ 15 ]
[ 15 ]

