Alcaptonuria - علم الأمراض الأنزيمية الخلقية
آخر مراجعة: 23.04.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
أحد الاضطرابات الأيضية النادرة جدًا - الكابتونوريا - يشير إلى التشوهات الخلقية في عملية التمثيل الغذائي للحمض الأميني التيروزين.
أيضًا ، يمكن أن تسمى هذه المتلازمة نقص أوكسيديز homogentisate ، أو بيلة متجانسة ، أو ترقق وراثي ، أو مرض البول الأسود. [1]
علم الأوبئة
وفقًا للإحصاءات ، لا يوجد أكثر من تسع حالات من alkaptonuria لكل مليون من السكان. وفي معظم الدول الأوروبية - حالة واحدة لكل 100-250 ألف ولادة حية.
بين الدول الأوروبية ، الاستثناء هو سلوفاكيا (خاصة المنطقة الشمالية الغربية الصغيرة نسبيًا) ، حيث ينتشر مرض الكابتونوريا في حالة واحدة من 19 ألف مولود جديد. في جميع الاحتمالات ، يرجع هذا إلى حقيقة أن مستوى زواج الأقارب (الزيجات بين أبناء العمومة) هو الأعلى في أوروبا: 10-14٪ من بين أسر الغجر السلوفاكيين الذين يعيشون هناك. [2]
الأسباب بيلة الكابتون
تم تحديد الأسباب الدقيقة لبيلة الكابتون ، كاضطراب خلقي في التقويض (الانهيار الأيضي) للحمض الأميني ألفا التيروزين العطري (متجانسة الحلقة): هذا النوع من الاضطراب الأيضي هو نتيجة لطفرات متجانسة أو معقدة متغايرة الزيجوت لواحد من الآلاف من الجينات على الكروموسوم 3 ، وبشكل أكثر دقة ، الجين HqG21 في الموضع 3 -q23 على الذراع الطويلة للكروموسوم. يقوم هذا الجين بترميز تسلسل النوكليوتيدات لإنزيم homogentisate-1،2-dioxygenase في الكبد [3](يُسمى أيضًا أوكسيديز حمض homogentisic أو أوكسيديز homogentisate) ، وهو بروتين معدني يحتوي على الحديد مطلوب لإحدى مراحل انهيار التيروزين في الجسم. [4]و [5]
وبالتالي ، فإن alkaptonuria هو خلل في إنزيم homogentisate-1،2-dioxygenase ، بشكل أكثر دقة ، نتيجة نقصه المحدد وراثيًا أو غيابه التام. [6]
لكونه اعتلال تخمر خلقي ، فإن البيلة الكابتونية موروثة كصفة جسمية متنحية ، أي لكي تحدث البيلة الكابتونية عند الأطفال ، يجب أن يكون لدى كلا الوالدين جين معدل لهذا الإنزيم ، حيث ينقل كل منهما إلى الطفل نسخة واحدة فقط من البيلة الكابتونية. الجين من الاثنين المتاح.
وفقًا لأحدث البيانات ، هناك أكثر من مائتي نوع مختلف من تعديل جين HGD ، وغالبًا ما يتم ملاحظة الطفرات الخاطئة ، والانتقال والتضفير.
عوامل الخطر
عامل الخطر الوحيد لتطور هذا الاعتلال الخلقي هو التاريخ العائلي ووراثة نسختين معدلتين من جين HGD ، إذا لم يظهر الوالدان بيلة الكابتون (خطر انتقال الشذوذ هو 25 ٪) ، أو واحد من الوالدان يعانيان من هذا الاضطراب. [7]
طريقة تطور المرض
أهم دور يلعبه التيروزين في تخليق البروتينات ، وإنتاج البروتينات الصبغية - صبغة الجلد الميلانين ، وكذلك هرمونات الغدة الدرقية والناقلات العصبية الكاتيكولامين.
إن آلية تنظيم كمية التيروزين في الخلايا معقدة للغاية ، ويقوم الجسم بتطبيع محتواها الزائد عن طريق الانقسام. عملية تقويض التيروزين ، مثل جميع الأحماض الأمينية العطرية ، متعددة الخطوات وتستمر على عدة مراحل. علاوة على ذلك ، تحدث كل مرحلة من مراحل التحلل الأيضي للتيروزين بمشاركة إنزيم معين وتشكيل مركب وسيط.
لذلك ، أولاً ، يتم تقسيم الحمض الأميني إلى بارا هيدروكسي فينيل بيروفات ، والذي يتحول إلى ألكابون - 2،5-ثنائي هيدروكسي فينيل أسيتيك أو حمض homogentisic. علاوة على ذلك ، يجب تحويل الكابون إلى حمض ماليسيتيك ، لكن هذا لا يحدث. [8]
ويتكون التسبب في بيلة الكابتون في وقف التفاعلات الكيميائية الحيوية لتقويض التيروزين في مرحلة تكوين حمض الهوموجنتيسيك: ببساطة لا يوجد إنزيم ضروري لتحطيمه - أوكسيديز متجانس.
لا يستخدم الجسم حمض الهوموجنتيسيك ويمكن أن يتراكم مع إفرازه عبر الكلى. بالإضافة إلى ذلك ، يتأكسد إلى benzoquinoacetate (حمض benzoquinoneacetic) ، والذي ، من خلال الارتباط بجزيئات الأنسجة وسوائل الجسم ، يشكل مركبات البوليمر الحيوي الملونة مثل الميلانين.
يؤدي تراكم هذه المنتجات الوسيطة في الأنسجة إلى تعطيل بنية الكولاجين للأنسجة الغضروفية ، مما يؤدي إلى انخفاض مرونته - مع ظهور العديد من العلامات السريرية لداء الكابتون وتطور المضاعفات.
الأعراض بيلة الكابتون
يتجلى Alcaptonuria عند الأطفال حديثي الولادة والرضع من خلال سواد البول. عند ملامسته للهواء ، يتحول لون البول على الحفاضات والحفاضات والملابس الداخلية إلى اللون البني الداكن ؛ ويرجع ذلك إلى تراكم وإطلاق حمض الهوموجنتيسيك ، الذي يتأكسد إلى مادة البنزوكوينواسيتات. [9]
في حالة عدم وجود أعراض أخرى ، غالبًا ما لا يتم التعرف على البول الكابتوني عند الأطفال في سن مبكرة في الوقت المناسب ، لأنه بعد التبول قد يصبح لون البول داكنًا بعد بضع ساعات. وفقًا لبعض التقارير ، في ظروف العيادات ، يتم الكشف عن خمس الأطفال الذين تقل أعمارهم عن 12 شهرًا والذين ولدوا بهذا الاعتلال المخمر. لذلك ، من المهم جدًا أن ينتبه الوالدان لرعاية الطفل.
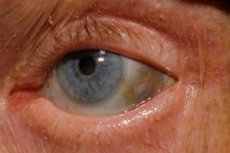
بالإضافة إلى ذلك ، تشمل العلامات المبكرة تصبغ (رمادي مزرق) لصلبة العين وغضاريف الأذنين والأنف ، وغالبًا ما يشار إليها باسم الترقق. [10]
مع مرور الوقت ، تظهر أعراض أخرى:
- تصبغ شديد للجلد على عظام الخد والإبطين والأعضاء التناسلية.
- صباغة الملابس عند ملامستها لأجزاء التعرق من الجسم ؛
- هجمات الضعف العام
- صوت أجش.
يجب أن يؤخذ في الاعتبار أن alkaptonuria و ochronosis ، كما هو مذكور أعلاه ، هما اسمان مترادفان لنفس الانتهاك لتقويض التيروزين.
مرض شراب القيقب والبيلة الكابتونية. يشير مرض شراب القيقب الخلقي أو داء اللوسين أيضًا إلى اضطرابات التمثيل الغذائي ، وله نفس النوع من الوراثة ، وحتى الطفرات تحدث على نفس الكروموسوم ، ولكنها تتعلق بالجين الذي يشفر مجمع الإنزيم لأحماض ألفا كيتو المتفرعة. لهذا السبب ، لا يستطيع الجسم تكسير بعض مكونات البروتين ، ولا سيما الأحماض الأمينية ليسين ، إيزولوسين وفالين. في هذه الحالة ، يكون للبول (وشمع الأذن) رائحة حلوة ؛ بالإضافة إلى ذلك ، في الصورة السريرية لهذا النوع من الحموضة العضوية ، لوحظ نقص التصبغ وتقلبات في ضغط الدم والتشنجات والقيء والإسهال وانخفاض مستويات الجلوكوز في الدم والحماض الكيتوني والهلوسة وما إلى ذلك. عالي؛ في البالغين دون علاج ، قد تحدث غيبوبة وموت بسبب وذمة دماغية.
المهق والبيلة الكابتونية "توحد" فقط التيروزين. المهق ، بما في ذلك المهق العيني الجلدي ، ناتج عن الطفرات الجينية التي تؤثر على إنتاج صبغة الميلانين. لوحظت التغييرات الخلقية في جين TYR على الكروموسوم 11 (11q14.3) ، والذي يشفر التيروزيناز ، وهو إنزيم يحتوي على النحاس في الميلانوسومات وهو ضروري لتكوين صبغة الجلد بناءً على منتجات استقلاب التيروزين. هذا المرض أكثر شيوعًا من البيلة الكابتونية.
المضاعفات والنتائج
تظهر عواقب ومضاعفات البيلة الكابتونية الناتجة عن عمل مستقلبات التيروزين الوسيطة - أحماض متجانسة وبنزكوينونيكسيتيك - بسبب ترسب البوليمرات المصطبغة التفاعلية ، وتدمير ألياف الكولاجين وتدهور حالة الغضروف (مع انخفاض في مقاومتها) للإجهاد الميكانيكي).
بعد سنوات ، في مرحلة البلوغ ، يتطور التهاب المفاصل التنكسي وهشاشة العظام في المفاصل الكبيرة (الورك والحرق العجزي والركبة) ؛ تضييق المساحات الفقرية (خاصة في العمود الفقري القطني والصدري) - مع تكلس وتشكيل نبتات عظمية ؛ تنخفض كثافة أنسجة الصفائح العظمية تحت الغضروف ، ويمكن أن تخضع العظام الأساسية لعملية إعادة تشكيل مرضية مع تكوين نمو وتشوه. [11]
قد يحدث تلف في صمامات القلب (الأبهر والتاجي) والشرايين التاجية ، مع ظهور علامات لأمراض القلب التاجية ، بالإضافة إلى تكون حصوات الكلى والبروستات نتيجة التكلس نفسه. [12]و [13]
التشخيص بيلة الكابتون
عادة ، يعتمد تشخيص الاضطرابات الأيضية الخلقية على دراسة سوائل الجسم.
على أساس ما الاختبارات وما هي ردود الفعل التي يمكن تشخيص بيلة الكابتون؟ اختبارات البول مطلوبة - للكشف عن حمض الهوموجنتيسيك وتحديد مستواه (طبيعي - 20-30 مجم يوميًا ، زيادة - 3-8 جم). يتم فحص عينة البول بواسطة كروماتوجرافيا الغاز أو قياس الطيف الكتلي باستخدام كروماتوجرافيا سائلة ؛ يمكن إجراء اختبار فحص لوجود كلوريد الحديديك في البول. [14]
هناك أيضًا طريقة تشخيص سريعة - تحديد نسبة الكابتون في بقع البول المجففة على الورق (حسب كثافة اللون).
عند توضيح التشخيص ، تتضمن التشخيصات الآلية (الأشعة السينية) تحديد علامات الأشعة السينية لهشاشة العظام وأمراض المفاصل الأخرى لدى المرضى.
يتم تأكيد التشخيص من خلال& طرق وراثية جزيئية مثل تشخيص الأمراض الوراثية ، مثل الاختبارات الجينية وتسلسل الحمض النووي. [15]
تشخيص متباين
يشمل التشخيص التفريقي داء ترسب الأصبغة الدموية والفشل الكبدي الحاد عند الأطفال حديثي الولادة ، بيلة الميلانين ، البورفيريا الحادة المتقطعة ، كثرة الكريات اللمفاوية بالبلعمة ، أمراض الميتوكوندريا الأولية ، التهاب المفاصل الروماتويدي ، التهاب الفقار اللاصق.
من الاتصال؟
علاج او معاملة بيلة الكابتون
العلاج الرئيسي لبيلة الكابتون هو تناول جرعات كبيرة (على الأقل 1000 مجم في اليوم) من حمض الأسكوربيك. في الأطفال ، يزيد هذا من إفراز حمض الهوموجنتيزيك في البول ، وعند البالغين يقلل من مستوى مشتقه ، حمض البنزوكوينونيكسيتيك ، في البول ويبطئ ارتباطه ببنية النسيج الضام للمفاصل والكولاجين. [16]
في عيادات أوروبا الغربية ، يتم اختبار عقار Nitizinone (Orfalin) ، وهو دواء من مجموعة من المستقلبات التي تثبط المرحلة الثانية من هدم التيروزين: تحويل بارا هيدروكسيفينيل بيروفات إلى حمض homogentisic. ومع ذلك ، فإن استخدام هذا العامل الدوائي يؤدي إلى تراكم التيروزين ويمكن أن يسبب آثارًا جانبية خطيرة ، بما في ذلك عتامة القرنية ورهاب الضوء ونزيف الأنف والمعدة وفشل الكبد وتغيرات في الدم وما إلى ذلك ، ومع ذلك ، في الولايات المتحدة ، نيثيزينون تمت الموافقة عليه من قبل إدارة الغذاء والدواء الأمريكية (FDA) لعلاج التيروزين الدم من النوع الأول. [17]و [18]
على هذا النحو ، يتم إجراء العلاج الطبيعي - العلاج بالتمارين الرياضية لزيادة قوة العضلات وزيادة حركة المفاصل ، والعلاج بالبالنيو وعلاج الجيوب للحد من الألم - لعلاج مشاكل المفاصل التي تسببها البيلة الكابتونية.
على الرغم من أن التيروزين لا يتم تزويده بالطعام فحسب ، بل يتم إنتاجه أيضًا في الجسم ، ينصح المرضى الذين يعانون من بيلة الكابتون باتباع نظام غذائي منخفض البروتين ويحد من تناول الأطعمة الغنية بالتيروزين ، ولحم البقر ولحم الخنزير بشكل أساسي ، ومنتجات الألبان (خاصة الجبن) والبقوليات ، المكسرات ، إلخ البذور.
الوقاية
الوقاية من الطفرات الجينية أمر مستحيل ، ولمنع ولادة الأطفال المعرضين لخطر كبير من الاضطرابات الخلقية ، هناك استشارات طبية ووراثية ، وهو أمر ضروري قبل الحمل المخطط لهؤلاء الأزواج الذين يوجد في تاريخ عائلاتهم أمراض وراثية طبيعة سجية. [19]
توقعات
هناك عدد قليل جدًا من الوفيات في سياق بيلة الكابتون ، ويمكن أن تحدث الوفاة بسبب مضاعفات خطيرة تؤثر على القلب والكلى. لذلك ، بالنسبة لمتوسط العمر المتوقع للأشخاص الذين يعانون من بيلة كابتونية ، فإن التشخيص مناسب.
لكن جودة الحياة تنخفض بسبب الألم الشديد في المفاصل أو العمود الفقري مع تقييد كبير في الحركة ، وغالبًا ما يكون تقدميًا.

