خبير طبي في المقال
منشورات جديدة
أوستيت
آخر مراجعة: 05.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب العظم (من الكلمة اليونانية osteon، والتي تعني "العظم") هو مرض يتميز بالعمليات الالتهابية في أنسجة العظام.
يمكن أن يتطور هذا الالتهاب فيه نتيجة التعرض لعوامل صادمة أو عدوى، ويرتبط بشكل رئيسي بالكسور أو التدخلات الجراحية غير الناجحة في العظم. هذا الالتهاب غير محدد. يحدث التهاب العظم المحدد نتيجة الانتشار الدموي لعدوى السل والزهري وغيرها. في كثير من الحالات، يشير التهاب العظم إلى آفات العظام التي تحدث مع مرض السل، وخاصةً التهاب المفاصل السلي.
مسار التهاب العظم يكون مزمنًا أو حادًا. في الحالة الحادة، يكون العظم عرضة للتلف، وفي حالة المرض المزمن، يُلاحظ انتشار عمليات التكاثر. عند حدوث مرض الزهري الخلقي والثالثي، يُطلق عليه التهاب العظم الزهري، والتعظمي، والتحللي.
يتطلب كل نوع من أنواع تلف أنسجة العظام المذكورة أعلاه علاجًا مناسبًا. لذلك، في حالة وجود التهاب عظمي محدد، ينصب تركيز الإجراءات الطبية بشكل أساسي على المرض الكامن. في حالات أخرى، قد يكون من الأنسب وصف العلاج الجراحي لتخفيف الالتهاب. يصاحب التدخل الجراحي استخدام أدوية مضادة للبكتيريا ومزيلة للحساسية ومحفزة للمناعة.
عندما يتم تشخيص التهاب العظم في الوقت المناسب ويتم البدء في العلاج العقلاني اللازم في أقرب وقت ممكن، يكون تشخيص مساره مواتياً مع احتمال كبير للشفاء التام.
 [ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ] ، [ 6 ]، [7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]
[ 1 ]، [ 2 ]، [ 3 ]، [ 4 ]، [ 5 ] ، [ 6 ]، [7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]
أسباب التهاب العظم
تتمثل أسباب التهاب العظم في مجموعتين رئيسيتين من العوامل التي تحدد حدوث هذا المرض.
أكثرها شيوعًا هو الخلل الرضحي في سلامة العظم الناتج عن ضربة أو كدمة أو كسر (مفتوح أو مغلق)، وكذلك نتيجة التدخل الجراحي. تُشكل الكسور خطر ظهور بكتيريا قيحية في الجرح بسببها.
فيما يتعلق بالبكتيريا الدقيقة، تجدر الإشارة إلى أن أنواعًا معينة منها، مثل الزهري والسل، يمكن أن تُسبب التهاب العظم. وتُسبب التهاب العظم الزهري والسل على التوالي. ويفسر ذلك أنه عند إصابة الشخص بالزهري أو السل، يمكن أن تنتشر العدوى في جميع أنحاء الجسم عبر مجرى الدم، مُؤثرةً على أنسجة العظام، من بين أمور أخرى.
وتشير الإحصائيات الطبية أيضًا إلى عدد محدود من الحالات التي حدث فيها التهاب العظم على خلفية أمراض مثل داء البروسيلات، والسيلان، والجذام، والحمى نظيرة التيفية، والتهاب المفاصل الروماتويدي.
وبالتالي، تُعزى أسباب التهاب العظم بشكل رئيسي إلى الصدمات الميكانيكية على العظم، بالإضافة إلى عوامل مسببة للأمراض المعدية. بناءً على ذلك، يتم اختيار طريقة العلاج المناسبة بناءً على سبب التهاب العظم المميز لالتهاب العظم.
أعراض التهاب العظم
يتم تحديد أعراض التهاب العظم ودرجة شدتها من خلال المسببات، ومدى العملية المرضية، والحالة العامة الموضوعية للمريض، وما إذا كانت أي أمراض مصاحبة واختلالات في الجسم قد ظهرت فيما يتعلق بالتهاب العظم.
يمكن أن يحدث تطور التهاب العظم في كثير من الأحيان دون الكشف عن وجوده مع أي مظاهر ملحوظة حتى يحدث تفاقم في مرحلة ما.
عادةً ما يصاحب التهاب العظم الحاد ظهور أعراض ألم موضعي. ويتبع ذلك تورم طفيف، وتغيرات سلبية في وظيفة المنطقة المصابة من الطرف أو العمود الفقري. ولا يُستبعد احتمال حدوث كسور مرضية أو تشوهات ثانوية. كما تحدث اضطرابات في وظائف الأعصاب والحبل الشوكي، وهو أمر شائع في التهاب الفقار، أي مرض السل في العمود الفقري. وفي حال تأثر السمحاق والأنسجة الرخوة بعمليات التهابية، تحدث ناسور والتهابات.
قد يكون التهاب العظم المزمن تطورًا إضافيًا لالتهاب دواعم السن المزمن. في هذه الحالة، يتجلى المرض بسماكة عظم الفك، سواءً كان أحادي الجانب أو ثنائي الجانب. في هذه الحالة، قد تتأثر مناطق كبيرة من الفك بهذه العملية، حتى أن الالتهاب قد يغطي نصفه الأيمن أو الأيسر بالكامل، حسب موقع التهاب العظم.
يُلاحظ حدوث تفاقمات في ظروف معينة نتيجةً لظروف غير مواتية، مثل نزلات البرد والظروف المجهدة، وغيرها. وتتشابه الصورة السريرية في هذه الحالة مع الحالة الحادة. أما بالنسبة لعامل الوقت، فيبدو أنه من الممكن تحديده فقط بناءً على التاريخ المرضي والصور الشعاعية.
قد تكون أعراض التهاب العظم غير ظاهرة تمامًا، وغالبًا ما يُكتشف وجود المرض فقط في مرحلة تفاقمه. وبناءً على ذلك، يُعد التشخيص المبكر لهذا الالتهاب العظمي بالغ الأهمية، إذ قد يؤدي عدم تلقي العلاج المناسب إلى انتشار الآفة بشكل كبير في جسم الإنسان.
أين موضع الألم؟
التهاب العظم الناتج عن لقاح BCG
استُخدم لقاح BCG لأول مرة عام ١٩٢٣. ويُمارس إعطاء الدواء تحت الجلد منذ عام ١٩٦٢، ولا يزال الوسيلة الوحيدة للتطعيم ضد مرض السل حتى يومنا هذا. BCG هو الاسم الروسي لـ BCG، وهو اختصار لـ Bacillum Calmette Guerin، وهو الاسم الذي يُطلق على هذه البكتيريا نسبةً إلى مخترعيها، العالمين الفرنسيين أ. كالميت و س. غيرين.
يساعد التطعيم بلقاح BCG على الوقاية من الإصابة بمرض السل في أشد أشكاله، بما في ذلك التهاب السحايا السلي والسل الخاطف. ويتلقى ما يصل إلى مائة مليون طفل هذا التطعيم سنويًا.
مع ذلك، لا يُمكن الجزم تمامًا بعدم تسبب هذا اللقاح في حدوث مضاعفات ما بعد التطعيم. ورغم أن هذه المضاعفات تُلاحظ بأعداد ضئيلة للغاية (0.004-2.5%)، إلا أنها تحدث.
إلى جانب العواقب السلبية الأكثر شيوعًا، والتي تتجلى في هزيمة الغدد الليمفاوية الإقليمية فوق الترقوة وتحت الترقوة والإبطية والعنقية، يُلاحظ حاليًا أيضًا أن التهاب العظم غالبًا ما يتطور بعد تطعيم BCG.
من المُسلَّم به عمومًا أن الأسباب الرئيسية لذلك هي احتمالية سوء سلوك الشخص المُجرِّب، مُخالفًا بذلك تقنية تطبيقه. قد يكون ذلك بسبب إدخال اللقاح بعمق كبير جدًا في الجلد أو جرعة تتجاوز الجرعة المُوصى بها. قد تُسبِّب هذه الإجراءات ردود فعل موضعية سلبية مُختلفة، مثل ظواهر نخرية في الأنسجة، وظهور قرح، والتهاب الغدد اللمفاوية، وخراج الجدرة والبرد، بالإضافة إلى الذئبة في مكان إعطاء اللقاح.
يمكن أن يحدث التهاب العظم الناتج عن لقاح BCG أيضًا بسبب التطعيم دون مراعاة موانع الاستعمال الموجودة، عندما يكون هذا التطعيم غير مقبول بسبب الخصائص الفردية لاستجابة الجهاز المناعي للطفل.
لا يمكن استبعاد التهاب العظم الناتج عن لقاح BCG، فضلاً عن العديد من ردود الفعل السلبية المحتملة الأخرى لجسم الطفل تجاه التطعيم، إلا إذا تم تكليف أخصائي مؤهل بالتطعيم.
 [ 18 ]، [ 19 ]، [ 20 ]، [ 21 ]، [ 22 ]
[ 18 ]، [ 19 ]، [ 20 ]، [ 21 ]، [ 22 ]
التهاب العظم السلي
يتميز التهاب العظم السلي بنوع معين من الالتهاب، والذي يحدث بشكل رئيسي في الهيكل العظمي البشري في تلك الأجزاء منه التي يوجد فيها كمية كبيرة من نخاع العظم الأحمر المكون للدم.
يحدث الضرر الأكبر في أجسام الفقرات، وفي عظام قصبة الساق والفخذ والعضد. كما أن عظام العانة والحرقفة والورك معرضة أيضًا للإصابة بهذا المرض.
يقع الالتهاب في الغالب في مكان واحد، ومع ذلك، في بعض الأحيان يمكن أن يحدث هذا النوع من الضرر في عدة أجزاء من الهيكل العظمي.
أما بالنسبة لعمر الشخص الذي يكون فيه احتمال ظهور هذا المرض مرتفعًا، فإن مجموعة الخطر تشمل فترة الطفولة والمراهقة.
غالبًا ما تُلاحظ بؤر الالتهاب بالقرب من المفاصل، والتي قد تُصبح، في ظروف معينة، عاملًا مُسببًا لاحتمالية انتشارها إلى مفصل قريب. في حال عدم العلاج المناسب، قد يتفاقم الوضع بظهور التهاب في الغشاء الزليلي لمحفظة المفصل. من ناحية أخرى، إذا كانت بؤرة الالتهاب في التهاب العظم السلي بعيدة عن المفصل، فإن تغليفها ممكن، ولكن هذا لا يحدث إلا إذا كان جسم الإنسان يتمتع بمقاومة جيدة.
يتميز التهاب العظم السلي بفترة طويلة من تطور وتطور العملية المرضية، ولا يصاحبه في مراحله المبكرة أي أعراض ألم ملحوظة، ولذلك لا يسبب غالبًا أي قلق للمريض. ولكن هنا يكمن الخطر الرئيسي لهذا المرض. ولهذا السبب، يؤجل الكثيرون بدء العلاج لفترة طويلة، مما يؤدي في النهاية إلى نتائج سلبية للغاية.
التهاب عظم الفك
التهاب عظم الفك هو مرضٌ تحدث فيه عمليات التهابية في أنسجة العظام. ومن الظواهر المصاحبة الشائعة التهاب السمحاق، وهو ما يُسمى التهاب السمحاق. بالإضافة إلى ذلك، قد تتشكل أورام فلغمونية ونواسير، وقد ينضم إليها التهاب نخاع العظم (التهاب العظم والنقي).
قد يُشير التهاب عظم الفك إلى ظهور ألم في جزء منه، ثم يُلاحظ تورم في ذلك المكان، مما يُسبب صعوبة في مضغ الطعام، ثم يُلاحظ ألم في الفك بأكمله.
يمكن أن ينجم هذا المرض عن أضرار ميكانيكية بالغة ناجمة عن ضربات أو إصابات أو كدمات، مما يؤدي إلى كسر في عظم الفك. كما يمكن أن تكون عواقب التدخل الجراحي غير الناجح سببًا لذلك.
يمكن أن يظهر التهاب العظم في الفك بسبب إصابة الجسم بأكمله بوسائل دموية بسبب عدد من الأمراض، على سبيل المثال مرض السل والزهري.
يعتمد العلاج على نهج شامل، ويتضمن تدخلاً جراحياً مع وصف أدوية مضادة للبكتيريا ومحفزة للمناعة. يتطلب وجود مرض مُعدٍ عام علاجاً أولياً.
التهاب عظم الفك هو مرض مزعج للغاية يمكن أن يحدث بسبب عوامل مؤلمة ومعدية، ويتطلب علاجه استخدام تدابير طبية جذرية إلى حد ما.
التهاب العظم الليفي
يُعد التهاب العظم الليفي أحد المضاعفات المحتملة المرتبطة بمسار مرض فرط نشاط الغدة جار الدرقية، حيث تتعرض العظام لللين والتشوه. يتميز فرط نشاط الغدة جار الدرقية بإنتاج هرمون الغدة جار الدرقية بكميات تفوق بكثير الكميات اللازمة لوظائف الجسم الطبيعية. ونتيجة لذلك، يتعطل أيض الكالسيوم والفوسفور، وتتكثف عمليات ناقضات العظم، التي يُطرح خلالها الفوسفور والكالسيوم من العظام. في الوقت نفسه، ونتيجة لانخفاض الامتصاص الأنبوبي وبدء إفراز الفوسفور بنشاط أكبر، يُلاحظ حدوث فرط فوسفات الدم ونقص فوسفات الدم.
تتضمن التغيرات التي تؤثر على أنسجة العظام ظهور لين العظام وهشاشة العظام.
تصبح العظام هشة، مما يسبب زيادة الاستعداد للكسور في الأطراف العلوية والسفلية، وكذلك لإصابات العمود الفقري.
وفقًا لنتائج فحوصات الدم خلال هذا المرض، سُجِّلت مستويات عالية من الكالسيوم والفوسفاتاز القلوي. كما وُجِد هرمون الغدة جار الدرقية بكميات كبيرة. وانخفضت مستويات الفوسفور. وكشف فحص الأشعة السينية عن ترقق العظام، وانتهاك سلامتها على شكل شقوق وكسور، وتَشَكُّل أكياس.
في معظم حالات التهاب العظم الليفي، لا يرتبط مساره بظهور أي أعراض محددة واضحة؛ فقد تظهر فقط في حالة حدوث مضاعفات. ومع ذلك، لا ينبغي أن يبعث هذا على الثقة بأنه إذا لم يُسبب التهاب العظم الليفي إزعاجًا أو يؤثر بشكل كبير على الصحة، فهو مرض لا يُشكل خطرًا على الصحة. فهو، كأي مرض آخر، يجب علاجه.
 [ 23 ]، [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]
[ 23 ]، [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]
التهاب العظم التكثيفي
التهاب العظم المُكثّف هو عملية التهابية تُصيب جميع أجزاء العظم في آنٍ واحد: العظم نفسه - التهاب العظم، والغشاء السمحاقي (التهاب السمحاق)، والتهاب النخاع - التهاب يتطور في نخاع العظم. وتتميز هذه الحالة بطابعها المُصلّب البؤري، ومسارها المُزمن.
يرتبط سبب التهاب العظم المكثف بحدوث رد فعل غير نمطي لأنسجة العظام لدى المرضى الذين لديهم مقاومة عالية أو درجة منخفضة من العدوى، خاصة في سن مبكرة.
غالبًا ما يتمركز هذا المرض في منطقة الضواحك السفلية. لا يؤدي خلع الأسنان إلى اختفاء مناطق التغيير المتصلبة. يحدث وجود حواف صغيرة من تصلب العظام أحيانًا نتيجةً لزيادة التحميل الإطباقي المُعوّض، وهو ليس مرتبطًا بعمليات التهابية سابقة في دواعم السن.
يمكن وصف التغيرات المرضية الشكلية الناجمة عن التهاب العظم التكثيفي بأنها إحدى المراحل المتعاقبة التي تتطور بها العملية المعقمة، مما يؤدي إلى هشاشة العظام، أي تدمير العظام، وتصلب العظام، حيث تزداد كثافة العظام.
بناءً على ما سبق، نستنتج أن التهاب العظم التكاثفي مرض مزمن يتميز بانتشار المرض في مناطق واسعة، مع إصابة كل من العظم نفسه ونخاع العظم والغشاء السمحاقي بعمليات تصلب. ولذلك، قد يتطلب وجوده علاجًا وقائيًا دقيقًا.
 [ 28 ]
[ 28 ]
تشخيص التهاب العظم
يتم تشخيص التهاب العظم بشكل أساسي على أساس المعلومات حول حالة العظام التي يتم الحصول عليها نتيجة الفحص بالأشعة السينية.
في الصور الشعاعية، يبدو التهاب العظم كبؤر لتغيرات مدمرة في المادة العظمية المضغوطة أو الإسفنجية، تختلف في شكلها. يبلغ حجم هذه البؤر عدة مليمترات ويمكن قياسها بالسنتيمتر. تكون حوافها إما واضحة أو غير محددة. في بعض الأحيان، يُكشف عن وجود تفاعل تصلب عظمي في أنسجة العظم المحيطة، ويُلاحظ وجود أثر للانحباس داخل البؤرة نفسها.
يتميز التهاب العظم السلي بظهور تفاعل إنتاجي ضعيف في أنسجة العظم، يشبه حافةً ضيقةً متصلبةً تحيط ببؤرة التدمير. في التهاب العظم السلي، يتكون حشو إسفنجي.
قد يكون التهاب العظام الناشئ في منطقة الكردوس، مع بؤرة شاذة، وخاصةً لدى الأطفال، شرطًا أساسيًا لتفاعل السمحاق الطبقي أو الخطي الذي يميز التهاب العظم السلي. في هذه الحالة، يُستخدم التصوير المقطعي للتشخيص الدقيق.
تشمل التدابير التشخيصية لالتهاب العظم فحص النويدات المشعة لتحديد موضع الالتهاب بدقة عندما تكون نتائج الأشعة السينية غير حاسمة. يساعد هذا في تحديد مكان إجراء خزعة أنسجة العظم.
يتم تشخيص التهاب العظم النوعي باستخدام الطرق المناعية والميكروبيولوجية.
إن تشخيص التهاب العظم ضروري للتفريق بين هذا المرض قدر الإمكان والتكوينات الكيسية التنكسية الضمورية، والفجوة القشرية، والنخر المعقم المحدود، وورم العظم العظمي، وورم الغضروف، والحبيبات الحمضية، وما إلى ذلك. إن إنشاء تشخيص دقيق لا لبس فيه هو عامل إيجابي لعملية علاج فعالة والشفاء الناجح.
 [ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]
[ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]
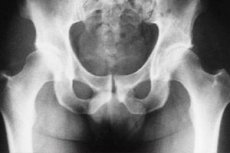
التشخيص بالأشعة السينية لالتهاب العظم السلي في مفصل الورك
يُعد مفصل الورك من أكثر الأماكن شيوعًا في جسم الإنسان التي يُصاب فيها العظم والمفاصل بالسل. لذا، من المهم تشخيص المرض في أبكر مرحلة ممكنة من تطوره، مما يُسهّل عملية العلاج بشكل كبير ويُقلّل من المضاعفات اللاحقة. تُجرى الإجراءات التشخيصية في كثير من الحالات باستخدام التصوير بالأشعة السينية، وتحديدًا تشخيص التهاب العظم السلي في مفصل الورك بالأشعة السينية.
وفقًا لبيانات الأشعة السينية، تكشف الفحوصات المبكرة عن علامات هشاشة العظام، ولا يمكن اكتشافها إلا بمقارنة صور تغطي مفصلي الورك. حتى في المرحلة التي تسبق التهاب العظم السلي، قد تُلاحظ تغيرات في الأنسجة الرخوة، تتجلى في تضخم ظلال الطبقات العضلية بين كبسولة المفصل والعضلات الوسطى والصغيرة للأرداف. قد يُلاحظ عدم تناسق عظام الحوض نتيجة اتخاذ الشخص وضعية غير صحيحة بسبب ضمور العضلات أو سماكة المفصل في الجانب المصاب، أو بسبب انكماش مؤلم.
بعد مرور شهر ونصف إلى شهرين، تكشف الأشعة السينية عن ظهور بؤر عمليات تدميرية في أنسجة العظام، حوافها غير متساوية وغير واضحة، ويلاحظ فيها وجود العديد من العوازل الإسفنجية.
يحدث التهاب العظم السلّي غالبًا في العظام التي تُشكّل الحُقّ، ويُكتشف هذا المرض بدرجة أقل في عنق عظم الفخذ، ونادرًا جدًا في رأس عظم الفخذ. وفيما يتعلق بهذا الأخير، تجدر الإشارة إلى أنه يُلاحظ بشكل أوضح في الصور الشعاعية التي يكون فيها عظم الفخذ مُبعدًا للخارج. في الحُقّ، يُسهّل الحصول على صور شعاعية خلفية اكتشاف بؤر تلف أنسجة العظم.
في بعض الحالات قد يعاني المريض من تشوه مبكر في النواة وتضخم في رأس الفخذ.
يتم إجراء التشخيص بالأشعة السينية لمرض التهاب العظم السل في مفصل الورك في مراحل مختلفة من المرض، مما يسمح لنا بتحديد ديناميكيات العملية المرضية، وبناءً على ذلك، إجراء تعديلات معينة على خطة العلاج، والتي تهدف إلى تحسين التشخيص وزيادة إمكانية العلاج الفعال.
ما الذي يجب فحصه؟
من الاتصال؟
علاج التهاب العظم
يتضمن علاج التهاب العظم مجموعة من الإجراءات الطبية التي تُختار لكل حالة على حدة بناءً على مسببات المرض وأسباب تطوره. عادةً، يُجرى التدخل الجراحي لإزالة الأنسجة المصابة التي خضعت لعمليات نخرية - استئصال النخر. يُنصح بهذه الطريقة الجراحية لعلاج التهاب العظم السلي. بالإضافة إلى ذلك، يُجرى استئصال الشظايا العظمية لإزالة شظايا العظام التي تُسمى الشظايا العظمية والتي انفصلت عن العظم بسبب المرض. قد يُنصح أيضًا باستئصال العظام قطعيًا وطوليًا، وعلاج تجاويفها بالشفط والموجات فوق الصوتية، واستخدام تصريف الشفط والتدفق.
تشمل التدابير العلاجية لالتهاب العظم استخدام المضادات الحيوية والسلفوناميدات. ويشمل العلاج الكيميائي استخدام مطهرات فعالة، بما في ذلك أنواع خاصة، عن طريق الحقن العضلي والوعائي، والداخلي والموضعي. وتُستخدم الإنزيمات المحللة للبروتين، مثل الباباين والكيموتريبسين، على نطاق واسع.
تلعب إجراءات التحصين والعلاج الطبيعي، السلبي والنشط، دورًا هامًا في علاج التهاب العظم. كما يجب تثبيت الطرف المصاب.
لذا، يُجرى علاج التهاب العظم بشكل رئيسي في المستشفى، ويُوصف بناءً على سبب المرض وطبيعته، بالإضافة إلى الحالة العامة للمريض. بناءً على هذه العوامل، يختار الطبيب أساليب علاجية مُحددة، ويضع خطة علاجية مناسبة وفعالة.
الوقاية من التهاب العظم
غالبًا ما يحدث التهاب العظم بشكله الخاص نتيجةً لوجود عدد من الأمراض لدى الشخص، مثل الزهري والسل، إلخ. في هذه الحالة، يتعرض الجسم بأكمله للعدوى عن طريق الدم عبر مجرى الدم في الجهاز الدوري. وعلى وجه الخصوص، تنتقل العدوى إلى أنسجة العظام، حيث تُسبب الالتهاب.
لذا، فإن الوقاية من التهاب العظم في هذه الحالة تقتضي اتخاذ التدابير الطبية اللازمة لعلاج هذا المرض المعدي الرئيسي. ومن الأهمية بمكان بدء العلاج في أسرع وقت ممكن بعد تشخيص الإصابة بالعدوى. فالعلاج المبكر يُسهم بشكل كبير في منع انتشاره على نطاق واسع.
ولمنع التهاب العظم الناتج عن الصدمة، يتطلب الأمر في المقام الأول العلاج الأولي للكسر المفتوح، فضلاً عن الالتزام الصارم بمبادئ الحفاظ على أقصى الظروف المعقمة أثناء عملية تثبيت العظم للكسور المغلقة.
لتلخيص الوقاية من التهاب العظم، نؤكد على مبدأين رئيسيين. أولًا، ضرورة العلاج الإلزامي للأشكال الحادة من المرض لمنع تحولها إلى شكل مزمن. ومن الشروط الأساسية الأخرى العلاج الصحي المناسب في حالة تلف سلامة العظام نتيجة الضربات والإصابات والكدمات والكسور، وخاصةً المفتوحة منها، وذلك لتجنب اختراق الكائنات الدقيقة المسببة للأمراض والعدوى.

