خبير طبي في المقال
منشورات جديدة
التهاب التأمور القيحي
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
قد تختلف آليات نشوء وتطور العمليات الالتهابية في التامور - الجراب التاموري - وتختلف في أساليب العلاج والتشخيص. ومع ذلك، فإن التهاب التامور القيحي هو الأكثر سوءًا: إذ تنتهي العديد من حالات هذا المرض بالوفاة. ويؤكد المتخصصون على أهمية إجراء التشخيص الجراحي في الوقت المناسب مع اتباع علاج مدروس بعناية. [ 1 ]
علم الأوبئة
التهاب التامور القيحي حالة نادرة تصيب أقل من 1% من مرضى القلب. ووفقًا لتقديرات أوروبا الغربية، غالبًا ما تُسبب المكورات العنقودية والعقدية والمكورات الرئوية هذه الحالة المرضية. ومن بين الآفات المصاحبة، تشيع الإصابة بالدبيلة والالتهاب الرئوي.
في المرضى الذين يعانون من نقص المناعة أو بعد التدخلات الجراحية الصدرية، تُعزل في أغلب الحالات بكتيريا المكورات العنقودية الذهبية (30%) والعدوى الفطرية (20%). ويمكن عزل مسببات الأمراض اللاهوائية من منطقة البلعوم الفموي.
تنتشر العوامل المعدية عن طريق الدم، إما من خلال منطقة خلف البلعوم، أو صمامات القلب، أو تحت الحجاب الحاجز.
يمكن للنيسرية السحائية أن تؤثر على التامور عن طريق إثارة انصباب معقم مرتبط بالمناعة، أو عن طريق العدوى المباشرة وتطور استجابة قيحية.
قد يكون النمط المجهري في المرضى الذين يعانون من تثبيط المناعة الناتج عن أسباب طبية أو بسبب فيروس نقص المناعة البشرية أكثر تنوعًا وغرابة.
بشكل عام، يُفهم التهاب التامور القيحي على أنه التهاب معدي (غالبًا جرثومي) نزفي في التامور، يصاحبه تراكم صديد نزفي في الجراب التاموري. يُعد التهاب التامور القيحي في معظم الحالات مرضًا ثانويًا، ويكون بمثابة مضاعفات لأمراض أخرى في القلب والأوعية الدموية، والجهاز التنفسي (الرئوي)، والجهاز الهضمي، والصدمات.
ومن بين الأنواع الأخرى من التهاب التامور، يحدث النوع القيحي في حوالي 8% من الحالات.
حتى الآن، كان هناك بعض الزيادة في العدد الإجمالي لالتهاب التامور، وفي الوقت نفسه انخفاض في عدد التهابات التامور القيحية.
يتميز المرض بتشخيص ضعيف في حالة عدم تقديم الرعاية الطبية في الوقت المناسب، وتشخيص جيد إلى حد ما في حالة العلاج المناسب في الوقت المناسب.
يصاحب التهاب التامور القيحي تراكم صديد نضحي، سواءً في جيب أنفي منفصل أو في كامل تجويف التامور. في الوقت نفسه، قد يختلف حجم الإفرازات - من 100 إلى 1000 مل. يمكن أن يُصاب المرضى من جميع الأعمار والجنسين بالمرض. [ 2 ]
الأسباب التهاب التأمور القيحي
التهاب التامور القيحي هو مرض ثانوي في الغالب يتطور عندما يدخل بعض العوامل المعدية - من بؤر أخرى للعدوى في الجسم - إلى تجويف التامور.
يمكن للعديد من الكائنات الدقيقة الموجودة في البيئة أن تعمل كعوامل مُعدية. وتشمل هذه الكائنات البكتيريا، واللولبيات، والريكتسيا، والفطريات الممرضة، والطفيليات الأولية، والفيروسات. يمكن أن يكون لهذه العوامل المُعدية تأثير ضار مباشر على التامور، أو أن تُسبب تغيرات سلبية في الجهاز المناعي، مما يؤدي إلى ضعف في دفاعات الجسم.
تُنظَّم وظائف الجهاز المناعي عن طريق آليات غدد صماء وعصبية. تُثير العديد من الضغوط النفسية والعوامل المُمرضة الأخرى اضطراباتٍ مناعية، مما يُضعف مناعة الجسم ضد تأثير العدوى. لذلك، غالبًا ما يتطور التهاب التامور القيحي على خلفية الضغوط النفسية والعاطفية الشديدة.
تتم عملية الدفاع المضاد للأمراض في الجسم ضد الغزوات المعدية من خلال نوعين من المناعة:
- يتم تحديد المناعة الفطرية عن طريق عامل وراثي؛
- يتم تكوين المناعة المكتسبة أثناء عملية الحياة.
في معظم المرضى، يحدث التهاب صديدي في التامور على خلفية التهاب الرئة، أو ورم جنبي، أو التهاب المنصف، أو خراج رئوي أو تحت الحجاب الحاجز، أو التهاب بطانة القلب وعضلة القلب. في هذه الحالة، يدخل العامل الممرض إلى الجراب التاموري من الأعضاء التشريحية المجاورة.
أحيانًا تنتشر العدوى من بؤر بعيدة مع تدفق الدم أو اللمف. يمكن ملاحظة ذلك في التهاب الصفاق أو التهاب العظم والنقي، وداء الجاودار وتسمم الدم، والدفتيريا والتهاب اللوزتين، وأمراض اللثة، والبلغم السني، وخراج اللوزتين أو الأنسجة الرخوة. في بعض الحالات، تنضم العدوى الميكروبية على خلفية انخفاض المناعة بسبب أمراض فيروسية (مثل جدري الماء، والإنفلونزا، والحصبة، وغيرها): فيتطور التهاب التامور القيحي المكوري. [ 3 ]، [ 4 ]
قد يكون تطور النتوء القيحي أحد مضاعفات ثقب التامور، أو التلاعبات الجراحية في القلب والصدر، أو الصدمات الميكانيكية للقلب. هناك حالات معروفة من الالتهاب الميكروبي الناجم عن وجود تمدد الأوعية الدموية الأبهري، أو ورم خبيث في المريء، أو أمراض فطرية. [ 5 ]
مسببات الأمراض المعدية التي تثير معظم حالات التهاب التامور القيحي:
- البكتيريا العنقودية، الكائنات الحية الدقيقة (-) جرام (بروتيوس، الزائفة الزنجارية، الكلبسيلة، الإشريكية القولونية)؛
- النيسرية السحائية (في المرضى المصابين بالتهاب السحايا)؛
- الفطريات والطفيليات الأولية (أقل شيوعا بكثير من البكتيريا).
العوامل المسببة لالتهاب التامور القيحي نادرة بشكل خاص:
- مسببات الأمراض الميكروبية (الفيلقية، والعصيات الشعاعية، والمستدمية النزلية، وداء الهستوبلازما، ومسببات الأمراض التولاريمية)؛
- مسببات الأمراض غير الميكروبية مثل داء الفطريات، داء الأميبا، داء الرشاشيات، داء النوكارديا، داء الكوكسيديا، داء المبيضات، داء المقوسات.
عوامل الخطر
التهاب التامور القيحي هو مرض نادر يصيب في الغالب الأشخاص الذين عانوا سابقًا من أمراض التامور، أو لديهم ضعف في المناعة - على سبيل المثال، بعد الخضوع لدورات العلاج الكيميائي.
قد تشمل عوامل الخطر الإضافية ما يلي:
- تاريخ من التدخلات التاجية؛
- غسيل الكلى؛
- قمع شديد للدفاعات المناعية؛
- الإدمان المزمن على الكحول، وإدمان المخدرات، والإجهاد الشديد؛
- العلاج الذاتي بالمضادات الحيوية؛
- إصابات الصدر، أمراض الرئة.
في السابق، قبل إدخال العلاج بالمضادات الحيوية في الطب، كان التهاب التامور القيحي غالبًا ما يؤدي إلى تعقيد أمراض مثل الالتهاب الرئوي والتهاب الشغاف والتهاب السحايا وغيرها من الأمراض المعدية والالتهابية، بما في ذلك التهاب العظم والنقي والتهاب الجلد والتهاب الأذن الوسطى.
من المهم إدراك أن العوامل وحدها لا تُسبب التهاب التامور القيحي، بل تُسهم بشكل كبير في حدوثه. من المهم إدراك هذه العوامل، إذ يُؤدي العديد منها إلى آثار جانبية تُهدد صحة المريض وحياته.
تعتمد شدة التهاب التامور وأعراضه ونتيجته النهائية على الحالة الصحية العامة، وحالة المناعة، وخصائص الجسم. الأشخاص الذين يتبعون نمط حياة صحي، ويتناولون طعامًا صحيًا، ويلتزمون بالمعايير الصحية، أقل عرضة للإصابة بمشكلة مثل التهاب التامور القيحي.
ليس سراً أن التوتر المتكرر، وتعاطي الكحول والمخدرات، وسوء التغذية، والإصابة بالأمراض المزمنة، كلها عوامل تُضعف مناعة الإنسان إلى أقصى حد، وتمنع الجسم من مقاومة العدوى بشكل كافٍ. يُعطّل الكحول والمخدرات الأداء الطبيعي للجهاز العصبي، ويُقلّلان من نشاطه، ويُعيقان سير العمليات الحيوية الأساسية. ونتيجةً لذلك، تتضرر الأعضاء الداخلية، ويزداد التسمم، ويفقد الجسم قدرته على الدفاع عن نفسه.
من الأمور الشائعة الأخرى الاستخدام غير المنضبط وغير المبرر والخاطئ للمضادات الحيوية، مما يؤدي إلى "تعود" الكائنات الدقيقة المسببة للأمراض وتدمير البكتيريا النافعة. نتيجةً للعلاج الذاتي بالمضادات الحيوية، يفقد الجهاز المناعي قدرته على مكافحة الغزو المعدي بشكل مستقل وفعال، وتزداد مخاطر ظهور عمليات قيحية في الجسم عدة مرات.
ولمنع حدوث الأمراض، من الضروري مراعاة قواعد ومعايير النظافة الشخصية والعامة بعناية، والتخلي عن العادات السيئة، وتجنب المواقف العصيبة والإصابات، وعلاج أي عمليات معدية والتهابية في الجسم في الوقت المناسب، وعدم العلاج الذاتي.
عوامل الخطر الشائعة التي يجب الانتباه إليها:
- ارتفاع مستويات الكولسترول والدهون الثلاثية في الدم؛
- ضغط دم مرتفع؛
- تدخين؛
- قلة النشاط البدني؛
- الوزن الزائد؛
- السكري.
يوجد خطر إضافي دائمًا لدى الأشخاص المصابين بأمراض القلب التاجية، وخاصة على خلفية التدخين، وتصلب الشرايين، وارتفاع ضغط الدم، وقلة النشاط البدني، والسمنة، وضعف المناعة بشكل حاد أو دائم. [ 6 ]
طريقة تطور المرض
يحدث التهاب التامور القيحي نتيجة دخول عامل مُعدٍ إلى تجويف التامور. تُنشّط العدوى عمليات إنتاج إفرازات قيحية - انصباب - في جراب التامور. غالبًا ما يكون المرض ثانويًا، أي أنه يتطور بسبب عمليات معدية أخرى في الجسم. أما المرض الأولي، فهو نادر جدًا.
يشير المتخصصون إلى وجود خمس آليات مسببة رئيسية لالتهاب التامور القيحي:
- تنتشر مسببات الأمراض المعدية من المناطق المجاورة - على سبيل المثال، المتواجدة داخل الصدر.
- تنتشر العدوى عن طريق الدم - حيث يصل مجرى الدم إلى التامور.
- تتسلل العدوى من عضلة القلب - على سبيل المثال، يمكن أن يؤدي التهاب عضلة القلب إلى تطور التهاب التامور القيحي.
- تساهم التدخلات الجراحية على القلب والأوعية الدموية والصدمات النافذة (الجروح) في دخول العوامل المعدية مباشرة إلى غلاف القلب أو الهياكل القريبة.
- تنتقل العدوى من الحجاب الحاجز إلى الحجاب الحاجز تحت الحجاب الحاجز والتأمور.
ينتشر البكتيريا الرئوية عادة من أعضاء الجهاز التنفسي، ولكن المكورات العنقودية الذهبية تهاجر في أغلب الأحيان عن طريق الدم.
تشمل الأشكال المرضية لالتهاب التامور القيحي مراحل ليفية، ومصلية، والتهابية صديدي. لا يؤثر الانصباب المعتدل على قدرة صفائح التامور على الشفط، لذا يُلاحظ في هذه المرحلة احمرار وتورم وتقشر الغشاء المتوسط، بالإضافة إلى ترسب الفيبرين بين صفائح التامور. يُؤدي وجود خيوط الفيبرين بين التامور والنخاب إلى ما يُسمى بـ"القلب المُشعر".
يصاحب الانصباب الشديد في الجراب التاموري تراكم إفرازات تحتوي على ألياف ليفية، وطبقة متوسطة مُتقشرة، وخلايا دموية. مع دخول العدوى إلى الجراب التاموري، تصبح الإفرازات قيحية: تظهر في تركيبها مسببات الأمراض، والطفيليات الأولية، والعدوى الفطرية، وغيرها.
في مرحلة تكوّن القيح وزيادة التندب، قد يحدث تكلس وتعظم للندبات، مما يُضعف وظيفة القلب بشكل كبير. قد تنتشر عمليات التندب ليس فقط إلى طبقات التامور والتامور، بل تشمل أيضًا الشغاف. تتأثر قوة وسعة انقباضات القلب، ويتحمل الحاجز بين البطينين العبء الرئيسي: التهاب التامور التضييقي. [ 7 ]
الأعراض التهاب التأمور القيحي
يبدأ التهاب التامور القيحي بشكل حاد، مصحوبًا بحمى وقشعريرة وضيق في التنفس. غالبًا ما يسبق المرض التهاب اللوزتين، والتهاب الرئتين، بالإضافة إلى تغيرات مدمرة في الرئتين، وتسمم الدم، وما إلى ذلك. غالبًا ما يُصاحب ذلك آلام في القلب، ونفخات في التامور. تتطور المضاعفات بسرعة (من المهم عدم تجاهلها): التهاب المنصف القيحي، وتقيح الجنبة. يزيد تفاقم المضاعفات بشكل كبير من احتمال الوفاة، حتى مع العلاج بالمضادات الحيوية. غالبًا ما يكون سبب وفاة المريض:
- انضغاط القلب؛
- التغيرات الانقباضية؛
- تسمم الجسم.
إذا تم علاج المرض الأساسي (السبب الجذري) بالمضادات الحيوية، فقد يبدأ التهاب التامور القيحي بطريقة غير واضحة وممحية، مما يجعل اكتشافه أكثر صعوبة.
العلامة الرئيسية لالتهاب التامور بشكل عام هي ألم شديد داخل الصدر وسعال. الصورة ليست دقيقة، لذا من الضروري الانتباه إلى أعراض أخرى محتملة - على سبيل المثال، يشعر المريض براحة أكبر إذا أمال جذعه إلى الأمام. بالإضافة إلى ذلك، قد تظهر الأعراض التالية:
- ضيق في التنفس، بما في ذلك أثناء الراحة؛
- - الشعور بعدم الراحة في الطرف الأيسر، والكتف، ولوح الكتف، والرقبة؛
- زيادة متلازمة الألم مع الاستنشاق أو الزفير العميق.
مع تطور العملية الالتهابية القيحية، ترتفع الحمى. هام: الحمى المصاحبة لعملية معدية أخرى مصاحبة قد تشتت الانتباه وتُخفي التهاب التامور القيحي. لذلك، يجب التعامل مع التشخيص بحذر قدر الإمكان.
تعتبر المظاهر السريرية الأساسية على النحو التالي:
- ارتفاع درجة الحرارة؛
- صعوبة في التنفس؛
- ألم داخل الصدر مع احتمال "الارتداد" إلى الجانب الأيسر من الجذع (خاصة إلى الطرف العلوي الأيسر أو لوح الكتف)؛
- نبض المفارقة؛
- تضخم الكبد؛
- زيادة الضغط الوريدي المركزي؛
- زيادة تراكم السوائل في تجويف البطن؛
- الاستماع: نفخات احتكاك التامور.
يُبلغ عدد كبير من المرضى عن حمى وحالة حموية، ويعاني الكثير منهم من صعوبة في التنفس. يُلاحظ ألم في الصدر لدى مريض واحد من كل اثنين تقريبًا، ويُلاحظ نبض غير منتظم وارتفاع في الضغط الوريدي المركزي لدى ثلاثة إلى أربعة من كل عشرة مرضى.
يمكن استكمال الأعراض السريرية من خلال صورة للأمراض المعدية المصاحبة، على وجه الخصوص:
- الالتهاب الرئوي (وخاصة الالتهاب الرئوي بالمكورات الرئوية)؛
- التهاب الأذن الوسطى؛
- العدوى الجلدية؛
- التهاب السحايا (المكورات السحائية بشكل أساسي)؛
- التهاب العظم والنقي (المكورات العنقودية)؛
- خراجات تحت الحجاب الحاجز.
العلامات الأولى
التهاب التامور القيحي غالبا ما يكون حادا وشديدا، ويصاحبه تسمم واضح، وحمى شديدة، وعلامات انضغاط القلب الوشيك في شكل حاد أو شبه حاد.
غالبًا ما يحدث النوع القيحي من هذا المرض نتيجةً لصدمة قلبية، مع تراكم صديد نضحي في الجراب التاموري. في هذه الحالة، لا يمكن للمريض النجاة إلا بفضل التشخيص والتدخل الجراحي في الوقت المناسب. كلما تطور الالتهاب القيحي بسرعة أكبر، كان تشخيص المريض أسوأ.
يبدأ الشكل الحاد من المرض بارتفاع في درجة الحرارة وظهور ألم مؤلم في منطقة أعلى القلب أو الثلث السفلي من القص. أحيانًا يكون هذا الألم حادًا، يُذكر باحتشاء عضلة القلب أو التهاب الجنبة. من الممكن أن يُشعَع الطرف الأيسر أو الكتف أو الرقبة، وكذلك المنطقة فوق المعدة.
لدى بعض المرضى، لا يكون الألم حادًا جدًا، بل يتجلى على شكل انزعاج شديد، وشعور بثقل وضغط في الصدر. يصبح التنفس صعبًا جدًا عند المشي أو الوقوف. ويخف ضيق التنفس قليلًا إذا جلس المريض وانحنى قليلًا إلى الأمام.
مع ضغط القيح على الجهاز التنفسي العلوي، يحدث سعال جاف نتيجة تهيج العصب الحجابي. ويحدث قيء لاإرادي لدى بعض المرضى.
مع تزايد كمية الإفرازات القيحية المتراكمة في الجراب التاموري، يحدث انصباب قلبي. يصاحب هذه المضاعفات ضعف في إمداد البطين الأيسر بالدم، وبالتالي قصور في الدورة الدموية الكبرى. تتجلى هذه المشكلة في ظهور وذمة، وتورم أوردة الرقبة، وتراكم السوائل في تجويف البطن، وتضخم الكبد.
في نفس الوقت أو قبله بقليل، تبدأ درجة الحرارة بالارتفاع. في البداية، تكون أقل من المعدل الطبيعي - حوالي 37.5 درجة مئوية، ثم ترتفع درجة الحرارة. يصبح النبض متناقضًا (ينخفض عند الاستنشاق)، وينخفض ضغط الدم.
العلامات المميزة لمعظم المرضى الذين يعانون من التهاب التامور القيحي:
- حمى شديدة مع قشعريرة رهيبة؛
- ضعف شديد وفقدان مفاجئ للطاقة؛
- التعرق الغزير؛
- فقدان الشهية.
مع خلل وظائف القلب، يظهر ازرقاق الأطراف، وضيق في التنفس، وخفقان، وثقل، وألم في القلب. غالبًا ما تُشبه هذه الحالة نوبة ذبحة صدرية.
يصاحب ضغط الهياكل القريبة تورم الأوعية الوريدية العنقية والسعال واضطرابات البلع.
يكشف الفحص عن اتساع منطقة خدر القلب على جميع الجوانب، وتضخم الحزمة الوعائية في الحيز بين الضلعين الثاني والثالث، وتغيرات في تكوين القلب.
عند الاستماع، تكون نغمات القلب مكتومة، ومن الممكن حدوث إيقاع "العدو" وعدم انتظام ضربات القلب، كما يتم ملاحظة خلل في القصبات الهوائية ونغمات التنفس القصبي.
يؤدي القرع إلى إصدار صوت غير حاد، والذي يقل إذا انحنى المريض إلى الأمام.
إذا لم يتم تقديم الرعاية في الوقت المناسب، يتحول التهاب التامور القيحي إلى نوع ليفي أو لاصق، مما يتطلب استئصال التامور. [ 8 ]
مراحل
في التصنيف الطبي الحديث، يتطور التهاب التامور عبر المراحل التالية:
- المرحلة التليفية (تتراكم الإفرازات بكمية صغيرة نسبيًا، ويلاحظ ترسب الفيبرين بين صفائح التامور، وتظل قدرة التامور على الشفط محفوظة)؛
- المرحلة المصلية (تتراكم الإفرازات بشكل أكثر كثافة، وتحتوي على عناصر متوسطة، وخلايا الدم، ورقائق الفيبرين)؛
- المرحلة القيحية (توجد في الإفرازات مسببات معدية، وقد تكون هناك عمليات تكلس وتندب، مما يحد من وظيفة القلب الانقباضية).
تبدأ العملية الالتهابية من الجزء الحشوي قرب قاعدة العضو. تُمتص كمية صغيرة من الإفرازات في الجهاز الدوري، ويبدأ ترسب الفيبرين على صفائح التامور. تدريجيًا، ينتشر الالتهاب في كامل التامور، مما يُصعّب امتصاص السوائل. يبدأ الإفراز بالتراكم. ثم تنضم العدوى، مصحوبة بحمى وعلامات تسمم. [ 9 ]
إستمارات
- النوع الانسيابي، السائل، النضحي من التهاب التامور.
أثناء العملية الالتهابية، تتراكم إفرازات نضحية في تجويف التامور. إذا اعتُبرت الكمية الطبيعية من هذا السائل من 15 إلى 50 مل، فإن هذا الحجم يرتفع إلى 0.5 لتر أو أكثر مع وجود أمراض. نتيجةً لذلك، يضغط السائل على هياكل القلب، وتتدهور وظيفته، وتظهر صعوبات في التنفس، وألم خلف القص، وزيادة في معدل ضربات القلب، وانخفاض في ضغط الدم. ويزداد احتمال الوفاة.
- التهاب التامور الحاد.
يحدث النوع الحاد من المرض نتيجةً لعملية معدية، تشمل تعفن الدم والروماتيزم والسل. ينتشر رد الفعل الالتهابي إلى صفائح التامور الخارجية والداخلية. في البداية، يتطور المرض من النوع "الجاف"، ثم يتحول إلى التهاب التامور النضحي.
- شكل مزمن.
في حال عدم العلاج في الوقت المناسب لأمراض التامور الحادة، تتحول الحالة إلى حالة مزمنة: تتكاثف صفائح التامور، ثم تلتصق ببعضها. ترتفع درجة الحرارة، ويشكو المرضى من ألم شديد داخل الصدر.
- شكل ضيق.
يُعدّ الشكل التضييقي أحد مضاعفات التهاب التامور النضحي الحاد. وغالبًا ما يُصيب هذا المرض المرضى الذين يعانون من أمراض كلوية أو دموية، أو السل، أو الروماتيزم، أو بعد إصابات سابقة. تكمن المشكلة في التصاق (التصاق) صفائح الجراب القلبي، مما يؤثر سلبًا على وظيفة هذا العضو الحيوي. يزداد سمك التامور، وتتراكم فيه أملاح الكالسيوم، وتبدأ عمليات التكلس، فيتشكل ما يُعرف بـ"قلب صدفي".
- شكل صادم.
يمكن أن تؤدي إصابات الصدر في منطقة القلب (سواءً كانت حادة أو نافذة أو طلقات نارية، إلخ) إلى تطور التهاب رضحي. الأعراض شائعة: ألم في القلب وضيق في التنفس.
- شكل صديدي.
غالبًا ما يكون التهاب التامور القيحي أحد مضاعفات جراحة القلب أو التهاب ما بعد الصدمة، ولكن في الغالبية العظمى من الحالات، يكون السبب عدوى - وتحديدًا المكورات العنقودية الذهبية واسعة الانتشار. يصاحب المرض تراكم صديد نضحي في الجراب التاموري. تظهر على المريض علامات تسمم، وحمى وضيق في التنفس، وألم شديد في القلب.
- شكل غير محدد.
تتطور العملية المرضية الجافة نتيجةً لرد فعل تحسسي أو معدي، وتستمر على شكل انتكاسات وهدأات متناوبة. خلال الانتكاسات، يعاني المريض من ارتفاع في درجة الحرارة، وألم في القلب، ونفخات احتكاكية في التامور.
- شكل ليفي.
الشكل الفبريني، أو الجاف، من هذا المرض هو أكثر شيوعًا في مرحلة الطفولة، وغالبًا ما يصيب مرضى الروماتيزم. جوهر المرض هو اختفاء الإفرازات تمامًا من جراب القلب، مما يُعقّد عمله بشكل كبير. يصاحب المشكلة ألم شديد وطعنات، وصعوبة في التنفس.
بحكم طبيعة الانصباب النضحي، يمكن أن يكون التهاب التامور مصليًا، أو ليفيًا، أو صديديًا، أو مختلطًا - على سبيل المثال، صديدي-ليفيني أو مصلي-صديدي.
يتجلى التهاب التامور القيحي الليفي من خلال تكثف الإفرازات مع تكوين جيوب قيحية.
في المقابل، فإن التهاب التامور القيحي المصلي هو حالة عابرة يتحول فيها الإفراز المصلي تدريجيًا إلى سائل قيحي، ويصبح الانصباب الشفاف أكثر عكارة: يتطور الالتهاب القيحي. [ 10 ]
المضاعفات والنتائج
بالتدخل في الوقت المناسب، يُمكن علاج التهاب التامور القيحي بنجاح. وإذا لم يُؤخَّر العلاج، يزول الالتهاب القيحي دون مضاعفات، ولا يُؤثِّر سلبًا على وظائف الجسم ونوعية الحياة.
تحدث تغيرات لا رجعة فيها في العضو ومضاعفات مختلفة إذا طلب المريض المساعدة الطبية في وقت متأخر، وكذلك في وجود أمراض الشريان التاجي المزمنة وغيرها.
ما الذي يمكن أن يؤدي إليه التهاب التامور القيحي:
- انضغاط القلب (تمتلئ الجراب التاموري بالصديد، ويتم الضغط على القلب إلى درجة التوقف الكامل عن نشاطه)؛
- لالتهاب طبقات أخرى - الشغاف، عضلة القلب؛
- إلى سماكة التامور الليفية والاختلال اللاحق في وظيفة الشريان التاجي؛
- - فشل القلب المصحوب بفشل شديد في الدورة الدموية يؤثر على جميع الأعضاء والأنظمة؛
- للمضاعفات الإنتانية.
يتطور الانسداد القلبي نتيجة تراكم كميات كبيرة من القيح في تجويف التامور وزيادة الضغط في الجراب. يؤدي هذا إلى انضغاط القلب وانهيار الدورة الدموية نتيجة انخفاض النتاج القلبي وركود الأوردة الجهازية. يتطور الانسداد بسرعة أو تدريجيًا، حسب معدل تراكم الإفرازات. تتراوح الصورة السريرية للمضاعفة من صعوبة التنفس وظهور وذمة محيطية إلى تطور انهيار الدورة الدموية. تشمل العلامات المبكرة خفقان القلب، ومشاكل تنفسية حادة، وذمة، وزيادة الضغط الوريدي، وانتفاخ الأوردة الوداجية، واتساع حدود تصلب القلب النسبي. قد ينخفض ضغط الدم إلى حالة شبيهة بالانسداد.
مع بداية الانسداد التدريجي، يجب الانتباه إلى أعراض عجز البطين الأيمن، وتضخم الكبد، والاستسقاء، والانصباب الجنبي، بالإضافة إلى تناقض النبض (انخفاض ملحوظ في ضغط الدم الانقباضي - أكثر من 10 ملم زئبق - عند الشهيق). [ 11 ]
التشخيص التهاب التأمور القيحي
يشمل التشخيص القياسي الفحص، ومقابلة المريض، والاستماع، والقرع. ومن بين الطرق المخبرية الرائدة:
- فحص دم عام لتحديد مستوى خلايا الدم البيضاء والترسيب؛
- درجة البروتين التفاعلي-سي؛
- تقييم تروبونين وكرياتين كيناز (بروتينات وأنزيمات خاصة بالقلب).
تظهر فحوصات الدم زيادة معدل ترسيب كريات الدم الحمراء وزيادة عدد الكريات البيضاء، ويتحول صيغة الكريات البيضاء إلى اليسار، وتزداد مستويات ألفا غلوبيولين والفيبرينوجين والهابتوجلوبين في البلازما.
يتم تمثيل التشخيص الآلي عادة بالإجراءات التالية:
- تخطيط كهربية القلب؛
- تخطيط صدى القلب؛
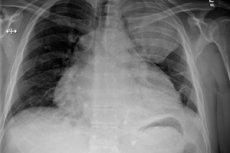
- مراجعة الأشعة السينية لأعضاء الصدر؛
- في بعض الأحيان يتم إجراء فحص التصوير المقطعي المحوسب أو التصوير بالرنين المغناطيسي.
تكشف الأشعة السينية عن مثل هذه التشوهات:
- اتساع محيط القلب؛
- تحويل الزاوية القلبية الرئوية الحادة إلى زاوية منفرجة؛
- فقدان محيط القلب؛
- انخفاض حاد في سعة نبضات محيط القلب (حتى فقدان كامل على خلفية الحفاظ على نبض الأوعية الكبيرة).
يظهر تخطيط القلب انخفاضًا في جهد مجمع QRS والسن T.
يُعد تخطيط صدى القلب الأكثر إفادة، إذ يساعد على تقييم طبيعة وحجم الإفرازات، والكشف عن رواسب الكالسيوم.
يتميز السائل داخل التامور بصبغة قيحية، ويحتوي على كميات كبيرة من البروتين، ويتجاوز مستوى الكريات البيضاء في الانصباب 10000/مل (ممثلة بشكل رئيسي بالبلعميات والحبيبات). ولا يرتفع مستوى إنزيم أدينوسين دياميناز.
يتم استخدام التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي لتحديد حجم ومدى الانتشار النضحي.
يتم إجراء بزل التامور في حالة تأكيد التهاب التامور القيحي.
في حال الاشتباه في وجود التهاب صديدي في التامور ذي أصل سلّي، يُفحص إفراز التامور مباشرةً. يمكن الكشف عن بكتيريا السل عن طريق اللطاخات، والزرع، والفحص النسيجي. [ 12 ]
تشخيص متباين
يُجرى التشخيص التفريقي لمختلف أنواع التهابات التامور، وكذلك للأمراض غير الالتهابية (استسقاء التامور، دم التامور، تضخم التامور). ويُجرى التفريق بالاستبعاد بناءً على نتائج الفحوص التشخيصية العامة.
يتم الاهتمام باحتمالية الإصابة بتضخم القلب الآخر:
- اعتلالات عضلة القلب ؛
- التهاب عضلة القلب المعزول؛
- من بعض عيوب القلب الخلقية؛
- متلازمة الوريد الأجوف العلوي في عمليات الورم المنصفية؛
- الانصباب الجنبي الأيسر (يتغير حجم الانصباب مع التنفس، ويتم اكتشافه من الخلف من البطين الأيسر وفي نفس الوقت يكون غائبًا أمامه، ولا يتراكم من الخلف من الأذين الأيسر)؛
- اعتلال القلب بسبب تليف الكبد.
يتم إجراء التشخيص التفريقي مع الأخذ بعين الاعتبار السمات الأعراضية، مع إشراك إجراءات التشخيص المختبري ودراسات التصوير.
يتطلب الانسداد الأولي تشخيصًا إضافيًا.
إذا تراكمت إفرازات غير التهابية في الجراب التاموري، فقد يكون هناك التهاب تاموري نضحي. يجب أخذ ذلك في الاعتبار عند التشخيص ووصف العلاج. وبالتالي، يُراقب احتمالية الإصابة بمثل هذه الحالات:
- استسقاء التامور - تراكم كمية كبيرة من إفرازات التامور الخالية من الفيبرين (ما يُسمى بالرشح) في الجراب القلبي. قد تحدث هذه المشكلة مع فشل البطين الأيمن الشديد، ويصاحبها وذمة محيطية، واستسقاء، وإفراز جنبي. لا يُلاحظ ألم في الصدر، أو نفخة احتكاك التامور، أو تغيرات في تخطيط كهربية القلب، وهي أعراض شائعة لالتهاب التامور.
- دم التامور - تراكم الدم في التجويف التاموري، كما هو الحال في حالة الجروح أو الصدمات، بعد جراحة القلب. يتطلب هذا الاضطراب بزل التامور بشكل عاجل.
- الكيلوس التاموري - يحدث عند التقاء تجويف التامور بالقناة اللمفاوية الصدرية. قد يحدث نتيجة صدمة، أو عيب خلقي، أو كمضاعفات لورم وعائي لمفي في المنصف، أو ورم وعائي، إلخ.
علاج او معاملة التهاب التأمور القيحي
تشمل التدابير العلاجية لالتهاب التامور القيحي ما يلي:
- الالتزام بالنظام الغذائي؛
- العلاج المضاد للالتهابات والأعراض والعلاج المسبب للمرض؛
- تقليل حجم القيح المفرز مع مزيد من التحكم في ديناميكياته؛
- بشكل فردي، وإذا لزم الأمر، علاج قصور القلب.
يوصى بالراحة في الفراش مع وضع نصف الاستلقاء الموصى به - خاصة أثناء فترة الحمى وفشل الدورة الدموية ومتلازمة الألم.
تتضمن التغييرات في التغذية اتباع نظام غذائي جزئي مع إزالة الملح وتطبيع الشرب.
يُنصح بإجراء تصريف طارئ لتجويف التامور للوقاية من انصباب القلب. تُعطى المضادات الحيوية عن طريق الحقن لمدة 14-28 يومًا على الأقل، بالإضافة إلى العلاج داخل التامور بالتزامن مع إجراءات إزالة السموم المكثفة، والعلاج المناعي، والعلاج العرضي.
عندما تتطور الحالة الإنتانية، تكون جرعات الأدوية المضادة للبكتيريا مماثلة لتلك الموصوفة لعلاج التهاب السحايا.
إذا تم التأكد من طبيعة المرض الفطرية، يتم إجراء استئصال التامور.
يُعالَج التهاب التامور القيحي البكتيري بالبنسلينات المحمية مع الأمينوغليكوزيدات. بعد تحديد السبب الدقيق للعملية الالتهابية القيحية، يُوصف علاج مُحدد للسبب (حسب العامل المسبب).
تتراوح مدة العلاج بالمضادات الحيوية بين 14 إلى 28 يومًا على الأقل.
يُجرى العلاج بالمضادات الحيوية الوريدية حتى زوال الحمى تمامًا وعودة مستوى كريات الدم البيضاء إلى مستواه الطبيعي. إذا كانت حالة المريض حرجة، أو تعذر إعطاء أدوية البنسلين، ففي حال عدم وجود مُمْرِض مُؤكَّد، تُوصف الفانكومايسين والفلوروكينولونات والسيفالوسبورينات من الجيل الثالث.
يستمر العلاج بالمضادات الحيوية تحت إشراف صورة التشخيص البكتريولوجي وفحص الإفرازات القيحية. [ 13 ]
العلاج الجراحي
الإجراء الجراحي الأكثر شيوعًا المستخدم لعلاج التهاب التامور القيحي هو بزل التامور، أو ثقب التامور، والذي يمكنه منع وعلاج الانسداد القلبي بسرعة وحتى توضيح سبب العملية الالتهابية.
يستحيل إجراء هذه العملية للمرضى المصابين باعتلالات تخثر الدم، وكذلك الذين يخضعون لعلاج فعال بمضادات التخثر. ومن موانع الاستعمال النسبية انخفاض عدد الصفائح الدموية عن ٥٠×١٠٩/لتر.
لا يمكن إجراء فحص غشاء التامور إذا كان المريض موجودًا:
- تمدد الأوعية الدموية الأبهري؛
- تمزق عضلة القلب بعد الاحتشاء؛
- نزيف التامور الرضحي.
هذه الحالات هي مؤشرات لإجراء جراحة القلب.
ينبغي على طبيب القلب مراجعة نتائج تصوير الصدر بالأشعة السينية وتخطيط صدى القلب قبل الشروع في عملية البزل. يمكن إجراء العملية بالوضع القياسي أو تحت مراقبة تخطيط كهربية القلب.
لضمان حركة كافية للصديد النضحي في الجراب التاموري، ينبغي على المريض الجلوس نصف جلوس. كما يُفحص ضغط الدم ومستويات تشبعه.
الأجهزة المطلوبة لإجراء بزل التامور:
- إبر داخل الإبرة؛
- أداة توسيع؛
- أداة موصلة؛
- قسطرة منحنية معتمة للأشعة السينية؛
- محول أنبوب متعدد الاتجاهات.
نقطة ثقب التامور (في حال استخدام طريقة لاري) هي قمة الزاوية الممتدة من قوس الضلع الأيسر إلى قاعدة النخاع. أما في حال استخدام طريقة مارفان، فيُجرى الثقب عند قاعدة النخاع الأيسر.
يُعدّ بزل التامور عمليةً معقدةً تنطوي على مخاطر تلف الأنسجة التاجية والأوعية الدموية التاجية. من بين المضاعفات الأكثر خطورةً ثقب أو تمزق الشريان التاجي أو عضلة القلب، إلا أن هذه المشاكل نادرة جدًا. تشمل المضاعفات المحتملة الأخرى ما يلي:
- استرواح الصدر؛
- تكوين الانسداد الهوائي؛
- اضطرابات في نظم القلب؛
- ثقب الأعضاء البطنية؛
- الوذمة الرئوية؛
- تكوين ناسور الشريان الثديي الداخلي.
من المهم أن ندرك أن إجراء بزل التامور في المرضى الذين يعانون من التهاب التامور القيحي هو إجراء ضروري، وبدونه هناك خطر الموت.
في بعض الحالات، قد يلزم استئصال غشاء التامور - وهو إزالة جراحية أو استئصال واسع للصفائح الجدارية والحشوية. يُنصح بهذا الإجراء للمرضى الذين يعانون من كميات كبيرة من الإفرازات القيحية، مع تكرار الانتكاسات، ومقاومة العلاج الدوائي، وكذلك في حال عدم فعالية بزل غشاء التامور المتكرر.
الوقاية
تتكون الوقاية من التهاب التامور القيحي من مجموعة من التدابير ذات الطبيعة العامة، حيث لم يتم تطوير تدابير وقائية محددة.
أولاً وقبل كل شيء، من الضروري معالجة أي عمليات معدية والتهابية في الجسم في الوقت المناسب، دون انتظار تفاقم المشكلة وانتشار العوامل المعدية في جميع أنحاء الجسم.
يُنصح بممارسة الرياضة باعتدال، واتباع نمط حياة نشيط، والمشي لمسافات طويلة في الهواء الطلق، والسباحة وركوب الدراجات، ورحلات المشي. يُنصح تقريبًا بأي نشاط بدني يُشعر الشخص بالمتعة ويُخفف التوتر العصبي.
من المناسب أن تعتاد على إجراءات التصلب: يعطي الاستحمام المتباين أو الغمر، والمشي حافي القدمين على العشب أو الماء أو الثلج، والفرك الرطب واللف تأثيرًا ترميميًا ممتازًا.
لا ينبغي إغفال أهمية الحصول على قسط كافٍ من الراحة. مدة النوم الكافية للشخص السليم هي 8 ساعات على الأقل (ويفضل 9 ساعات) يوميًا. ولا ينبغي لبعض الأشخاص النشطين بشكل خاص إهمال فرصة الراحة خلال النهار.
تلعب التغذية دورًا هامًا في الإصابة بالعديد من الأمراض، بما في ذلك التهاب التامور. من المعروف منذ زمن طويل أن تناول الأطعمة الدهنية والمالحة والحارة بانتظام يؤثر سلبًا على الجهاز القلبي الوعائي: إذ يُصاب الشخص بالسمنة، وتتدهور مرونة الأوعية الدموية، وتضعف الدورة الدموية، ويعاني من مشاكل في ضغط الدم. إضافةً إلى ذلك، فإن تناول كميات كبيرة من الملح في النظام الغذائي يؤثر سلبًا على وظائف الكلى، مما يؤدي إلى الوذمة، ويزيد من ضغط القلب. كما أن تناول الشاي والقهوة القوية والمشروبات الكحولية بانتظام أمر غير مرغوب فيه.
ينبغي مناقشة التدابير الوقائية الخاصة في حال وجود عمليات التهابية معدية أو كبت مناعي مع الطبيب المعالج - طبيب القلب، طبيب الباطنة، أخصائي الأمراض المعدية، أخصائي الروماتيزم، أخصائي المناعة. لا ينبغي تجاهل التدابير الوقائية، لأن أي مشكلة أسهل في الوقاية. لا ينبغي بأي حال من الأحوال تناول المضادات الحيوية "للوقاية". يجب أن يصف طبيب مختص أي علاج بالمضادات الحيوية بناءً على دواعي الاستعمال.
توقعات
يتطلب التهاب التامور القيحي تدخلاً طبياً عاجلاً ومراقبة مستمرة للمريض. بدون علاج مناسب في الوقت المناسب، تكون النتيجة مميتة. إذا تم التعرف على المرض في الوقت المناسب وتم تنفيذ جميع الإجراءات العلاجية اللازمة، فإن 85% من المرضى يتعافى دون حدوث عواقب وخيمة طويلة المدى. يجب أن يبدأ العلاج بالمضادات الحيوية الوريدية تجريبياً حتى لحظة الحصول على المعلومات البكتريولوجية التشخيصية. ومن الخطوات المهمة الأخرى، بالإضافة إلى العلاج بالمضادات الحيوية، استخدام التصريف. يصرف القيح النضحي ويتراكم بسرعة في كثير من الأحيان. يُستخدم إذابة الخثرة داخل التامور لمنع تصريف الإفرازات: يُستخدم هذا العلاج الدوائي حتى اتخاذ القرار النهائي بشأن التدخل الجراحي. في بعض الحالات، يكون فغر التامور تحت الترقوة وغسل التامور التجويف مناسبين. تسمح هذه الإجراءات بتصريف أكثر اكتمالاً للقيح.
إن عدم تلقي علاج فعال يضمن الوفاة للمريض المصاب بالشكل القيحي من المرض: تحدث الوفاة نتيجةً لزيادة التسمم وتطور انصباب القلب. مع العلاج الدوائي المناسب وفي الوقت المناسب، تزداد فرص الحصول على نتيجة إيجابية بشكل كبير. يساعد العلاج المعقد، الذي يُجريه أخصائيون مؤهلون في قسم أو عيادة متخصصة لأمراض القلب، على خفض معدل الوفيات بنسبة تتراوح بين 10% و15%.
إن الإصابة بالتهاب التامور القيحي وحتى علاجه بنجاح هو مؤشر لمزيد من التسجيل مع أخصائي في أمراض القلب أو جراحة القلب.

