خبير طبي في المقال
منشورات جديدة
البكتيريا في البول: التشخيص والعلاج
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
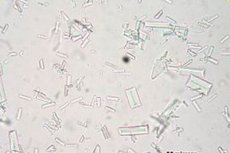
يُعدّ وجود البكتيريا في البول علامةً خطيرةً للغاية، إذ يُشير إلى عملية التهابية ومعدية شديدة تُصيب الكلى والمسالك البولية، وربما حتى الدم وأنظمة الجسم الأخرى. عادةً ما يكون البول معقمًا، أي أنه لا يحتوي على أي كائنات دقيقة. يُعدّ ظهور البكتيريا في البول علامةً مرضية. وحسب عدد البكتيريا، قد يُشير هذا إلى إصابة معدية شديدة في الجهاز البولي، وتطور تجرثم الدم (تسمم الدم). [ 1 ]
التشخيص البكتيريا في البول
لتشخيص الحالة، يجب زيارة طبيب أمراض الكلى، أو طبيب المسالك البولية إن لم يكن لديك طبيب. وكحل أخير، يمكنك زيارة طبيبك المعالج الذي سيحيلك إلى الطبيب المختص. يعتمد التشخيص على تحديد نوع البكتيريا الموجودة في البول، بالإضافة إلى مؤشراتها الكمية. بشكل غير مباشر، وبناءً على الصورة السريرية، يمكنك تخمين نوع البكتيريا الموجودة في البول بشكل تقريبي، ولكن الطريقة الوحيدة للتشخيص هي نتائج الفحوصات المخبرية، والتي ستحدد نوع البكتيريا المكتشفة واسمها العلمي، وتركيزها الدقيق، محسوبًا لكل مل من البول (فحص بكتيري، مزرعة بكتيرية). [ 2 ]
الاختبارات
الطريقة الرئيسية لتشخيص البكتيريا في البول هي تحليل البول. تُستخدم أنواع مختلفة من تحاليل البول:
- التحليل السريري أو العام للبول – يسمح بالكشف عن الصورة العامة للأمراض، واتجاه العمليات الرئيسية، ويشير إلى الأمراض والتحولات الواضحة.
- تحليل البول حسب نيشيبورينكو – حساب عدد الكريات البيض في البول، يسمح لنا بالحكم على شدة وتعبير العملية الالتهابية البكتيرية.
- الفحص البكتريولوجي (زراعة البول حسب جولد) - وهو تحليل يسمح بتحديد الخصائص الكمية والنوعية للبكتيريا الدقيقة، العامل المسبب للمرض،
- الفحص المجهري للرواسب البولية – يسمح بتحديد الهياكل الإضافية والشوائب في البول، وكذلك الكشف عن الخلايا (كريات الدم الحمراء، أو الكريات البيضاء، أو الصفائح الدموية)، والتي يمكن أن يكون لها أيضًا قيمة تشخيصية.
وتستخدم أيضًا طرق أخرى، ولكننا سنركز فقط على الطرق الأكثر شيوعًا، والتي يتم من خلالها إجراء الأبحاث في العيادات العادية، دون مراعاة الأقسام المتخصصة والمستشفيات. [ 3 ]، [ 4 ]
لا تزال الطرق الرئيسية تُعتبر طرقًا بكتيرية (الزراعة البكتيرية)، حيث يُؤخذ البول ويُزرع في بيئات غذائية مختارة. ثم يُوضع في ظروف مثالية (ترموستات)، وتُحضن المزرعة، ويُعزل مستعمرة نقية (مُمْرِض)، ويُحدد تركيزها (كميتها). باستخدام تحليل حساسية المضادات الحيوية، يُختار علاج إضافي للكائن الحي المعزول، بهدف القضاء على هذا المُمْرِض. لا يقتصر اختيار الدواء نفسه على تحديد جرعته المثلى فحسب، بل يُمكّن أيضًا من تحقيق أقصى فعالية ممكنة للعلاج. [ 5 ]
التشخيص الآلي
نادرًا ما يُستخدم. تُستخدم طرق الفحص الآلي فقط في حال وجود أمراض أو مضاعفات مصاحبة. على سبيل المثال، إذا تسببت البكتيريا في التهاب، أو عملية قيحية-إنتانية، أو غيرها. أو إذا افترض وجود بؤر ومصادر عدوى أخرى يرغب الطبيب في اكتشافها واتخاذ الإجراءات اللازمة في الوقت المناسب. عندئذٍ، يمكن تنويع الطرق:
- الريوجرافيا
- الأشعة السينية
- التصوير المقطعي المحوسب
- التصوير بالرنين المغناطيسي
- الموجات فوق الصوتية.
أما بالنسبة للبكتيريا في البول، فيتم التأكد من وجودها عن طريق الاختبارات البكتريولوجية. [ 6 ]
قياس التدفق الخلوي
هذه طريقة فحص معملية دقيقة وفعّالة للغاية، تُمكّنك من فحص عينة بول واردة من المختبر. بعد استلام العينة، يختار فني المختبر بنفسه الطريقة التي سيُجري بها الدراسة. يُفضّل هذا الاختيار الطريقة التي تُمكّنك من إنجاز المهام المطلوبة بشكل أسرع وأكثر فعالية. جميع الطرق مُوحّدة، والتقنيات مُحدّدة بدقة. يُنصح باستخدام قياس التدفق الخلوي الفلوري لفحص عينات البول المشتبه في إصابتها بعدوى بكتيرية. هذه الطريقة أسرع بكثير من المزرعة البكتيرية، حيث لا تحتاج إلى انتظار نمو المزرعة. مع ذلك، فإنّ احتمالية الخطأ في هذه الطريقة أعلى بكثير، ومؤشرات موثوقية أقلّ قليلاً. أسرع. تُتيح هذه الطريقة الحصول على نتائج أولية في حال عدم وجود وقت لانتظار المزرعة البكتيرية. إن أمكن، يُفضّل تأكيد التشخيص باستخدام المزرعة. [ 7 ]
تشخيص متباين
لإجراء تشخيص تفريقي، يكفي عادةً استشارة طبيب أمراض الكلى أو طبيب بكتيريا. سيجري الطبيب فحصًا ويراجع التحاليل. من الضروري أولًا التمييز بين العدوى البكتيرية وأنواع الأمراض الأخرى. هذا سهل للغاية - تشير نتائج التحليل إلى نوع الكائن الدقيق واسمه العلمي (أي ما إذا كان فيروسًا أم بكتيريا). هذه هي المرحلة الأولى من التشخيص التفريقي.
المرحلة الثانية هي تحديد المؤشرات الكمية للكائنات الدقيقة. وهذه أيضًا مهمة فني المختبر الذي يُجري التحليل. ستُشير النتائج إلى الخصائص الكمية (تركيز البكتيريا في مليلتر واحد من البول). عند الضرورة، سيُحيلك الطبيب إلى استشارة إضافية مع أخصائيين آخرين. عند الضرورة، يمكن وصف طرق بحث إضافية: تصوير الجهاز البولي التناسلي بالأشعة السينية، والكلى، والتصوير الحاسوبي، والتصوير بالرنين المغناطيسي. ستساعد البيانات في توضيح التشخيص، وتمييزه في حال وجود أي شكوك.
من الاتصال؟
علاج او معاملة البكتيريا في البول
العلاج هو العلاج القياسي بالمضادات الحيوية. أي أن المضادات الحيوية تُستخدم لقمع أو إيقاف نمو وتكاثر البكتيريا في البول تمامًا. ولهذا الغرض، تُستخدم مجموعات مختلفة من المضادات الحيوية. يجب على الطبيب تحديد المواعيد. [ 8 ]، [ 9 ]
من الأهمية بمكان وقف العملية الالتهابية والمعدية والصدفية الإنتانية، ومنع تكوّن بؤر عدوى جديدة وانتشارها في جميع أنحاء الجهاز البولي التناسلي. ومن المهم بشكل خاص منع انتقال العدوى إلى الكلى والأعضاء الداخلية الأخرى.
يُستخدم أيضًا علاج الأعراض بهدف القضاء على الأعراض الحالية: تسكين الألم، والتورم، والالتهاب، واحتقان الدم. تُستخدم الأدوية المضادة للالتهابات، والمسكنات، ومزيلات الاحتقان. هناك أدوية جهازية تستهدف الجسم بأكمله، وأدوية موضعية، وأدوية ذات تأثير موضعي مُستهدف. تشمل هذه الأدوية، على سبيل المثال، مُطهِّرات المسالك البولية، التي تُوقف العملية المعدية والالتهابية فقط على مستوى الجهاز البولي التناسلي والكلى، وتعمل بطريقة مُستهدفة وانتقائية. تُظهر هذه الأدوية نشاطًا عاليًا ضد البكتيريا المُسببة لأمراض الجهاز البولي التناسلي، ولا تؤثر على البكتيريا الأخرى.
ماذا تفعل إذا وجدت البكتيريا في البول؟
إذا وُجدت بكتيريا في البول، فإن أول ما يجب فعله هو مراجعة طبيب (طبيب كلى، طبيب مسالك بولية، طبيب بكتيريا). بالطبع، من الأفضل الاتصال بطبيب بكتيريا فورًا، فهو متخصص في علاج الالتهابات البكتيرية، سواءً في البول أو في أي سوائل وأجهزة بيولوجية أخرى. ولكن ليس كل العيادات لديها طبيب كهذا.
بعد استشارة الطبيب، سيُطلع على نتائج الفحوصات، ويُجري فحصًا إضافيًا، ويستخلص النتائج، ويصف العلاج المناسب. أولًا، يُستخدم العلاج الدوائي (المضادات الحيوية، والأدوية المضادة للبكتيريا، ومطهرات المسالك البولية). يُعدّ العلاج بالنباتات إضافة ممتازة وفعالة لطرق العلاج الدوائي. تُستخدم العديد من مغلي الأعشاب، والحقن، والغسول المهبلي، والحمامات الطبية، والكمادات، للاستخدام الداخلي لتخفيف الالتهاب، والقضاء على العدوى، وتحفيز المناعة. [ 10 ]
الأدوية
تُستخدم المضادات الحيوية لعلاج الالتهابات البكتيرية. وهي الوسيلة الرئيسية والوحيدة للقضاء على العدوى. أما الأدوية الأخرى، مثل مسكنات الألم ومضادات الالتهاب، فلا تُستخدم إلا كأدوية مساعدة.
- التتراسيكلين
الجرعة: من 500 ملغ إلى 2 جرام يوميا، اعتمادا على شدة العملية المرضية وتركيز البكتيريا في البول.
احتياطات: استخدم بحذر في المرضى الذين يعانون من أمراض الكلى والكبد، حيث أن الدواء سام لهذه الأعضاء.
الآثار الجانبية: أمراض الكلى والكبد.
- أموكسيسيلين (ربما الاسم التجاري - فليموكسين)
الجرعة: قرص واحد (500 ملغ) مرة واحدة يوميا لمدة 3-5 أيام.
احتياطات: قد يُسبب الحساسية. قد يُسبب صدمة تأقية لدى الأشخاص الذين يُعانون من ردود فعل تحسسية شديدة. وقد وُصفت حالات مميتة من الصدمة التأقية نتيجة تناول الدواء.
الآثار الجانبية: ردود الفعل التحسسية، الحساسية المفرطة، وذمة كوينك.
- سيبروفلوكساسين (الأسماء التجارية - تسيبروباي، تسيفران، تسيبرينول، سيبروفلوكساسين)
الجرعة: قرص واحد (500 ملغ) مرة واحدة يوميا لمدة 5-7 أيام.
احتياطات: لا يصف للمرضى الذين يعانون من القرحة، التهاب المعدة التقرحي، نزيف المعدة.
الآثار الجانبية: تفاقم التهاب المعدة، ثقب القرحة.
- بيسيبتول
الجرعة: ٤٨٠ ملغ يوميًا (مقسمة على جرعتين). في حالة الالتهاب الشديد، يمكن مضاعفة الجرعة إلى ٩٦٠ ملغ يوميًا.
احتياطات: لا تتناوله أثناء الحمل أو الرضاعة.
الآثار الجانبية: لا يوجد.
- ستربتوميسين
الجرعة: 500-1000 ملغ يوميا لمدة 7 إلى 10 أيام.
احتياطات: سام للأذن، لا تتناوله إذا كنت تعاني من أمراض الأذن أو ضعف السمع.
الآثار الجانبية: ضعف السمع، وحتى الصمم الكامل.
- فوراماج
المادة الفعالة هي فيورازيدين (٥٠ ملغ). يُوصف كعامل مضاد للميكروبات. ينتمي إلى مجموعة النيتروفوران. يتميز بنشاط مضاد للميكروبات عالي، يُخفف التشنجات، ويُزيل الالتهاب، ويمنع المضاعفات. تتطور المقاومة ببطء شديد. يُوصف لعلاج التهابات الجهاز البولي التناسلي، وعند اكتشاف البكتيريا في البول، وأمراض النساء وبعض الأمراض التناسلية، والتهابات الأنسجة الرخوة. يُنصح بتناول ٥٠-١٠٠ ملغ يوميًا للبالغين. الأطفال من ٥ إلى ١٨ عامًا: ٢٥-٥٠ ملغ. مدة العلاج من ٧ إلى ١٠ أيام. في حالة العدوى الشديدة، يمكن تمديد مدة العلاج إلى ١٤-١٥ يومًا.
أقراص للبكتيريا في البول
يتم وصف ثلاث مجموعات من الأقراص المضادة للبكتيريا لعلاج البكتيريا الموجودة في البول:
- السلفوناميدات
- النيتروفوران
- المضادات الحيوية.
كل مجموعة لها مزاياها وعيوبها.
أدوية السلفانيلاميد مشتقات من حمض السلفانيليك، ولها تأثير مضاد للبكتيريا على الجسم. وهي مساحيق ضعيفة الذوبان في الماء. وهي فعالة ضد العقديات، والمكورات العنقودية، والمكورات البنية، والمكورات السحائية. وهي غير فعالة بمفردها، ولكن عند استخدامها مع أدوية أخرى، يمكن أن يكون لها تأثير مضاد للبكتيريا قوي. اليوم، إما أنها لا تُستخدم في الطب أو تُستخدم مع أدوية أخرى مضادة للبكتيريا. تشمل هذه المجموعة أدوية مثل الستربتوسيد، والنورسلفازول، والإنجاليبت، والفثالازول. [ 11 ]، [ 12 ]
تشمل مجموعة النيتروفورانول مواد ذات تأثير مضاد للبكتيريا، فعالة ضد أنواع مختلفة من المكورات، والتريكوموناس، واللامبليا. تُستخدم هذه المواد على نطاق واسع في العلاج المركب، وهي فعالة بشكل خاص في علاج أمراض الجهاز البولي التناسلي، حيث تعمل على إزالة البكتيريا من البول. وتشمل هذه الأدوية أدوية مثل الفوراسيلين، والفورابلاست، والفاستين.
المجموعة الثالثة - المضادات الحيوية - هي الأكثر عددًا وتنوعًا. وتشمل عددًا كبيرًا من الأدوية المضادة للبكتيريا ذات التأثيرات الدوائية المتنوعة، مثل البنسلين، والماكروليدات، والتتراسيكلينات، ومجموعة الستربتومايسين، وأدوية أخرى.
المضادات الحيوية للبكتيريا في البول
الطريقة الرئيسية لعلاج بكتيريا البول هي تناول المضادات الحيوية. فهي تقضي على البكتيريا تمامًا أو تمنع تكاثرها، وتُقلل أعدادها. لنلقِ نظرة على الأدوية الرئيسية.
- كوتريموكسازول
الجرعة: 80 ملغ يوميا لمدة 10-14 يوما.
احتياطات: يُمنع تناوله أثناء الحمل والرضاعة والأطفال دون سن ١٢ عامًا. له تأثير مضاد للتخثر، ويُميّع الدم، ويُثبّط عملية الأيض في الكبد (يُوصف مع مضادات التخثر).
الآثار الجانبية: تسييل الدم، انخفاض لزوجة الدم، اضطرابات الكبد.
- أمبيسيلين
الجرعة: 500 ملغ يوميا لمدة 3 أيام.
احتياطات: قد يسبب ردود فعل تحسسية.
الآثار الجانبية: الحساسية.
- ليفوميسيتين
الجرعة: 1-2 قرص يوميا لمدة 7 أيام على الأقل.
احتياطات: لا تتناوله أثناء الحمل أو الرضاعة.
الآثار الجانبية: الصداع، الغثيان.
- إريثروميسين
الجرعة: من 500 ملغ إلى 1 جرام يوميا.
احتياطات: لا تتناوله أثناء الحمل أو الرضاعة الطبيعية أو للأشخاص الذين تقل أعمارهم عن 3 سنوات.
الآثار الجانبية: خلل التوازن الجرثومي، اضطرابات الجهاز الهضمي، اضطرابات الأمعاء، فقدان الشهية.
- أموكسيسلاف كويكتاب
الجرعة: قرص واحد (500 ملغ) مرة واحدة يوميا لمدة 5-7 أيام.
احتياطات: يحتوي المستحضر على مواد تحمي المعدة. يُنصح به للأشخاص الذين يعانون من أمراض الجهاز الهضمي (بعد استشارة طبيب الجهاز الهضمي).
الآثار الجانبية: اضطرابات الجهاز الهضمي، الحساسية.
- كوتريموكسازول (الاسم التجاري - بيسبتول، باكتريم، سيبتريل)
الجرعة: 80 ملغ يوميا لمدة 10-14 يوما.
الاحتياطات: لا يُستخدَم أثناء الحمل والرضاعة والأطفال دون سن ١٢ عامًا. له تأثير مضاد للتخثر (يُميّع الدم، ويمنع تجلطه، ويُقلل من تخثره). يُؤخذ بحذر لدى الأشخاص الذين يُعانون من انخفاض تخثر الدم، أو أي أمراض في الجهاز الدوري والقلب. يُمنع استخدام الدواء بشكل قاطع في حالات الهيموفيليا، والميل إلى النزيف التلقائي، وقرحة المعدة، وفي فترة ما بعد الجراحة. يُنصح بتجنب تناوله للنساء أثناء الدورة الشهرية، وكذلك بعد التدخلات الجراحية أو التشخيصية.
الآثار الجانبية: تسييل الدم، انخفاض لزوجة الدم، اضطرابات تخثر الدم، ضعف الحالة الوظيفية للكبد والقلب.
- أمبيسيلين
الجرعة: 500 ملغ يوميا لمدة 3 أيام.
احتياطات: قد يسبب ردود فعل تحسسية.
الآثار الجانبية: الحساسية.
- الكلورامفينيكول (الاسم التجاري - ليفوميسيتين)
الجرعة: 1-2 قرص يوميا لمدة 7 أيام على الأقل.
احتياطات: لا تتناوله أثناء الحمل أو الرضاعة.
الآثار الجانبية: الصداع، الغثيان، القيء، التسمم.
- دوكسيسيكلين (الاسم التجاري: فيبراميسين)
الجرعة: من 500 ملغ إلى 1 جرام يوميا، اعتمادا على تركيز البكتيريا في البول.
احتياطات: يُستخدم بحذر لدى مرضى الكلى والكبد، إذ يُعدّ الدواء سامًا لهاتين العضوين. يُنصح بتناوله مع أدوية حماية الكبد. في حال ظهور آثار جانبية، يُنصح بتقليل الجرعة.
الآثار الجانبية: أمراض الكلى، أمراض الكبد، القيء، الإسهال، حرقة المعدة.
- كلاريثروميسين (كلاسيد)
الجرعة: قرص واحد (500 ملغ) مرة واحدة يوميا لمدة 5-7 أيام.
احتياطات: لا يصف هذا الدواء إذا كنت تعاني من قرحة أو أمراض الكبد أو قصور القلب.
الآثار الجانبية: تفاقم التهاب المعدة، ثقب القرحة، زيادة معدل ضربات القلب، عدم انتظام ضربات القلب، أمراض الكبد والمرارة.
- كانيفرون
كانيفرون علاجٌ يحتوي على عشبة القنطريون، وأوراق اللوفاج، وإكليل الجبل (محلول مائي كحولي). يُصنف كعامل مُدرّ للبول. له تأثير مضاد للالتهابات والعدوى في الجسم، ويُخفف التشنجات. يُوصف لعلاج أمراض الكلى والمسالك البولية الحادة والمزمنة. يُوصف للبالغين 50 قطرة، وللأطفال من 12 إلى 18 عامًا 25-30 قطرة، وللأطفال من 1 إلى 12 عامًا 15 قطرة. يُذاب في كمية صغيرة من الماء أو يُشرب مع الغسل. مدة العلاج 3-4 أسابيع على الأقل، والأفضل 28 يومًا كاملة (دورة بيوكيميائية كاملة). يُوصف ثلاث مرات يوميًا.
الفيتامينات
في حال وجود بكتيريا في البول، يُمنع تناول الفيتامينات. وذلك لأن أي فيتامين يعمل كركيزة غذائية، أي كعامل نمو للبكتيريا الدقيقة. أي أنه، على العكس، يُحفز نمو وتكاثر البكتيريا. لذلك، إذا تناولنا الفيتامينات، فسيؤدي ذلك إلى تفاقم العدوى.
يُستثنى من ذلك فيتامين ج (حمض الأسكوربيك)، إذ يمنع هذا الفيتامين، على العكس، نمو وتكاثر الكائنات الدقيقة. كما أن له تأثيرًا إيجابيًا على الكائنات الحية الدقيقة (البشرية)، إذ يُحفز جهاز المناعة، ويزيد من قدرة الجسم على التحمل والمقاومة. يُنصح بتناول فيتامين ج بجرعة مضاعفة - ١٠٠٠ ملغ يوميًا.
العلاج الطبيعي
نادرًا ما يُستخدم. ومع ذلك، يُمكن استخدام العلاج الطبيعي كجزء من علاج مُركّب، مما يُعزز تأثير العلاج الرئيسي أو يُعززه. يُستخدم الرحلان الكهربائي، والعلاج الضوئي (الموجات فوق الصوتية، والميكروويف، والتردد فوق العالي، والأشعة تحت الحمراء) كوسائل رئيسية. كما يُستخدم العلاج الحراري. في بعض الأحيان، تُستخدم فرص الترفيه في البيئة الطبيعية والقوى الطبيعية. على سبيل المثال، يُوصف العلاج بالملح، والعلاج بالمياه المعدنية، والعلاج بالطين، والتدليك، والتدليك الفراغي. تُستخدم هذه الوسائل بشكل أساسي أثناء العلاج في المنتجعات الصحية أو في مرحلة التعافي بعد المرض. يُشير معظم الخبراء إلى أن العلاج الطبيعي فعال كجزء من علاج مُركّب، ولكنه غير فعال كعلاج مُستقل.
العلاجات الشعبية
لقد تم استخدام الطب التقليدي منذ فترة طويلة لعلاج البكتيريا ليس فقط في البول، ولكن أيضًا في السوائل البيولوجية الأخرى.
- الوصفة رقم 1.
أضف ملعقة كبيرة من أزهار الخلود، وأوراق البرسيم، والنعناع، والشمر إلى الكحول (٢٠٠-٢٥٠ مل). اتركه منقوعًا لمدة ساعة على الأقل، ثم اشربه بكمية ٣٠-٤٠ غرامًا مرتين يوميًا، مع إضافة نصف ملعقة صغيرة من جذر الزنجبيل المطحون أو المبشور ناعمًا إلى قاع الكوب.
- الوصفة رقم 2.
لتحضير المرق، خذ ملعقة كبيرة من طحلب أيسلندا، وأوراق المريمية، والنخالة، واسكبها مع 500 مل من البيرة (داكنة اللون). اغلي المزيج، ثم اتركه جانبًا لمدة 3-4 ساعات على الأقل، ثم صفِّه، واستخدمه في الكمادات والمستحضرات.
- الوصفة رقم 3.
خذ كميات متساوية من السكر البني والفجل الأسود و200 غرام من شحم الخنزير المذاب. صبّ كوبًا من الحليب الدافئ واتركه حتى يغلي. اطبخه على نار هادئة لمدة 5-10 دقائق. ارفعه عن النار، وغطِّه، واتركه ينقع لمدة ساعة إلى ساعتين. استخدم ملعقة كبيرة يوميًا.
- الوصفة رقم 4.
يُستخدم الماء المغلي (أو المقطر) كأساس. يُغلى المزيج، ثم تُضاف إليه ملعقة كبيرة تقريبًا من المكونات التالية: الشيح، وقشور الموز المفرومة ناعمًا، ودهن الإوز. يُغلى المزيج على نار هادئة لمدة 3-5 دقائق. يُقلب، ثم يُترك جانبًا لينقع. لزيادة قدرة الجسم على التحمل، يُشرب ملعقة كبيرة من مرة إلى خمس مرات يوميًا.
العلاج بالأعشاب
الطريقة الفعالة لإزالة البكتيريا من البول هي العلاج بالأعشاب.
أوراق البتولا وبراعمها (مغلي) لها خصائص مطهرة ومضادة للالتهابات. اشرب ٥٠ مل يوميًا.
عنب الثعلب (عصير، مغلي أوراق) يُعزز المناعة المحلية، ويُنظّم الحالة الصحية، وله خصائص مضادة للفيروسات والبكتيريا. يُشرب كشاي.
حشيشة السعال تُحسّن المناعة المحلية، وتُحسّن حالة الأغشية المخاطية، وتُساعد في القضاء على العدوى. استخدم مغليًا (50 مل).
المعالجة المثلية لها آثار جانبية (الحساسية، أمراض الكلى والكبد)، لذلك من المهم اتخاذ الاحتياطات - استشارة الطبيب دائمًا.
- الوصفة رقم 5.
لتحضيره، يُخلط دهن الخنزير والشوفان والشعير (حوالي 100 غرام)، ثم يُضاف إليه حوالي 500 مل من الماء المغلي، ويُغلى لمدة 10-15 دقيقة، ويُترك لمدة ساعتين إلى ثلاث ساعات على الأقل. يُتناول كوب منه يوميًا، مع إضافة ملعقة صغيرة من اللوز المر وملعقة كبيرة من العسل مسبقًا. يُعزز هذا المزيج المناعة، ويزيد من قدرة الجسم على التحمل، ويقضي على البكتيريا بشكل ملحوظ.
- الوصفة رقم 6.
خذ كميات متساوية من الهندباء البرية والقهوة السوداء. خذ حوالي 2-3 ملاعق كبيرة من كل مكون، وأضف 300 مل من عصير الفجل المر، وحرك حتى يذوب تمامًا، واتركه لمدة ساعة ونصف إلى ساعتين على الأقل. اشرب 100 مل يوميًا، مع إضافة العسل حسب الرغبة.
- الوصفة رقم 7.
كأساس، خذ حوالي ٢٥٠-٣٠٠ مل من زيت نبق البحر. ثم أضف حوالي ملعقة كبيرة من المكونات التالية: رأس ثوم مبشور ناعم، صفار بيضة، نعناع، وعشبة لبلاب (ملعقة كبيرة من كل منهما). اخلط المكونات واتركها لمدة ساعة على الأقل. أتناول ملعقة كبيرة مرتين يوميًا.
- الوصفة رقم 8.
أضف ١٠٠ مل من الروم إلى الحليب مع العسل (٥٠٠ مل)، ثم أضف ملعقة كبيرة من الزنجبيل المطحون والقرفة. اغلي المزيج لمدة ٥-١٠ دقائق، ثم اشرب ٥٠ مل قبل النوم.
العلاج الجراحي
تُستخدم طرق العلاج الجراحي عند عدم فعالية العلاج الدوائي، وهو أمر نادر جدًا. وتُلجأ إليه عادةً في حالات الطوارئ، عند اكتشاف بؤرة التهابية قيحية (مناطق نخر، التهاب الصفاق). خاصةً إذا كان هناك خطر تمزق أو إصابة تجويف البطن بأكمله (التهاب الصفاق). ويمكن ملاحظة ذلك لدى المرضى المصابين بأمراض خطيرة، أو المصابين بنقص المناعة، أو في حالات الإصابات أو التلف.
الوقاية
تعتمد الوقاية على إزالة عوامل الخطر:
- الالتزام بقواعد النظافة
- الكشف في الوقت المناسب عن جميع بؤر العدوى
- الفحوصات الوقائية والاختبارات.
بالإضافة إلى ذلك، من الضروري اتباع نظام غذائي سليم وتناول الفيتامينات والمعادن. تجنب الإفراط في التبريد.
توقعات
يعتمد مسار المرض وتوقعاته على سرعة التشخيص والعلاج. يمكن علاج البكتيريا الموجودة في البول بالمضادات الحيوية. ولكن من المهم إدراك أن الحالات المتقدمة لا يمكن علاجها، فقد تتطور إلى التهاب الصفاق، وتجرثم الدم، وتسمم الدم. وهناك حالات معروفة انتهت بالوفاة.