خبير طبي في المقال
منشورات جديدة
قيراتوغلوبوس
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
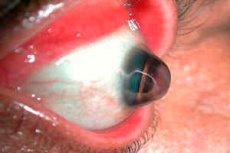
القرنية الكروية حالة نادرة تتميز بانحناء وترقق قرنية العين. تنتمي هذه الحالة إلى مجموعة ضمور القرنية، وغالبًا ما ترتبط بانتفاخ (بروز) القرنية تدريجيًا.
القرنية الكروية هي نوع من القرنية المخروطية ، وهي حالة أكثر شيوعًا تكون فيها القرنية رقيقة ومنتفخة ولكنها مخروطية الشكل. في حالة القرنية الكروية، يكون النتوء أكثر انتشارًا، وعادةً ما يشمل القرنية بأكملها، والتي تصبح كروية الشكل. [ 1 ]
علم الأوبئة
القرنية المخروطية مرض نادر نسبيًا يصيب القرنية، ولذلك لا تزال وبائياته الدقيقة غير مفهومة تمامًا. وعلى عكس القرنية المخروطية، الشائعة نسبيًا والتي تتميز بنمط وبائي واضح، فإن البيانات المتعلقة بانتشار القرنية المخروطية محدودة.
تردد الحدوث
نظرًا لندرة هذه الحالة، لا توجد إحصائيات دقيقة حول معدل الإصابة بها، ولكن يُجمع الجميع على أن تشخيصها أقل بكثير من تشخيص القرنية المخروطية. يمكن أن تحدث هذه الحالة في أي عمر، ولكن غالبًا ما تُشخص في مرحلة الطفولة أو المراهقة.
التوزيع حسب الجنس والعمر
لا تتوفر بيانات موثوقة كافية حول توزيع الكيراتوغلوبس حسب الجنس والعمر، لكن بعض المصادر تشير إلى أن الحالة قد تكون موزعة بالتساوي بين الذكور والإناث. قد تظهر هذه الحالة في مرحلة الطفولة المبكرة، وغالبًا ما تُشخص لدى المراهقين.
التوزيع الجغرافي
المعلومات المتعلقة بالتوزيع الجغرافي للكيراتوغلوبس محدودة أيضًا. ولا يوجد دليل واضح على أن الكيراتوغلوبس أكثر شيوعًا في مناطق معينة من العالم أو بين مجموعات عرقية معينة.
الارتباط بأمراض أخرى
يرتبط الكيراتوغلوبس أحيانًا بأمراض النسيج الضام الجهازية النادرة، مثل متلازمة مارفان ومتلازمة إهلرز-دانلوس. في مثل هذه الحالات، قد يعكس توزيع الكيراتوغلوبس ووبائياته مدى انتشار هذه الحالات الكامنة. [ 2 ]
الأسباب كيراتوغلوبوس
الأسباب الدقيقة لظهور الكيراتوغلوبس غير مفهومة تمامًا. ومع ذلك، طُرحت عدة نظريات حول الأسباب المحتملة وعوامل الخطر، استنادًا إلى الملاحظة والدراسات السريرية.
العوامل الوراثية
يُعتبر العامل الوراثي أحد الأسباب المحتملة لظهور الكيراتوغلوبس. ترتبط هذه الحالة أحيانًا بأمراض النسيج الضام الجهازية الوراثية، مثل:
- متلازمة إهلرز دانلوس.
- متلازمة مارفان
- متلازمة داون
قد يعاني المرضى المصابون بهذه الأمراض من خلل في بنية ألياف الكولاجين والإيلاستين، مما قد يؤثر على سلامة بنية القرنية.
اضطراب في ميكانيكا حيوية القرنية
قد يكون ترقق القرنية وانتفاخها في الكيراتوغلوبس ناتجًا عن خلل في الاستقرار البيوميكانيكي للقرنية. قد يكون هذا ناتجًا عن خلل في التفاعلات بين الخلايا وتركيب المصفوفة خارج الخلية للقرنية.
العمليات الالتهابية
يرى بعض الباحثين أن احتمالية وجود التهاب في القرنية هي إحدى الآليات المؤدية إلى ظهور الكيراتوغلوبس. ومع ذلك، قد يكون وجود الالتهاب نتيجة لأمراض أو حالات أخرى، وليس السبب الكامن وراء ظهور الكيراتوغلوبس.
التعرض البيئي
قد تساهم بعض العوامل البيئية ونمط الحياة، مثل الأشعة فوق البنفسجية أو التعرض الميكانيكي للعين، في تطور أو تقدم الكيراتوجلوبس، على الرغم من أن دورها لم يتم تحديده بدقة.
العدوى والإصابات
قد ترتبط إصابات العين أو جراحاتها أيضًا بتطور الكيراتوجلوبس. في بعض الحالات، يرتبط تطور الكيراتوجلوبس بالتهابات العين، مما قد يسبب ترقق القرنية وضعفها.
أمراض أخرى
نادرًا ما يحدث ذلك، ولكن قد يرتبط الكيراتوجلوبس بأمراض عيون أخرى تؤثر على بنية القرنية ووظيفتها.
لأن الكيراتوغلوبس مرض نادر ومحدودية الأبحاث، لا تزال جوانب عديدة منه غير مفهومة جيدًا. قد تكشف الأبحاث المستقبلية عن عوامل جديدة تساهم في الكيراتوغلوبس، وتساعد في تطوير استراتيجيات علاجية ووقائية جديدة. [ 3 ]
طريقة تطور المرض
لم يتم فهم آلية تطور مرض الكيراتوجلوبس بشكل كامل، ولكن هناك نظريات تعتمد على التغيرات التشريحية والكيميائية الحيوية في القرنية والتي قد تلعب دورًا في تطور هذه الحالة.
عدم الاستقرار البيوميكانيكي للقرنية
أحد السمات الرئيسية للكيراتوجلوبس هو عدم الاستقرار البيوميكانيكي للقرنية، والذي يمكن أن يكون ناجمًا عن مجموعة متنوعة من العوامل:
- ضعف ألياف الكولاجين: تنخفض كمية ونوعية ألياف الكولاجين في القرنية مما يقلل من قوتها ومرونتها.
- تشوهات المصفوفة خارج الخلوية: تحتوي القرنية على مصفوفة خارج خلوية توفر الدعم الهيكلي وتنظم الوظائف الخلوية. قد تؤدي أي تغيرات في تركيب وتنظيم المصفوفة خارج الخلوية إلى ترقق القرنية وتضخمها.
العوامل الوراثية
يشير وجود حالات عائلية من الكيراتوغلوبس إلى أن العوامل الوراثية قد تلعب دورًا في تطور المرض. ويمكن أن تؤدي الطفرات في بعض الجينات التي تنظم تركيب وبنية الكولاجين ومكونات النسيج الضام الأخرى إلى تطور الكيراتوغلوبس.
الأمراض الجهازية المصاحبة
قد يرتبط الكيراتوغلوبس بأمراض النسيج الضام الجهازية، مثل متلازمة مارفان أو متلازمة إهلرز-دانلوس. تؤثر هذه الأمراض على الكولاجين، وقد تؤدي إلى تشوهات هيكلية في القرنية.
الاضطرابات الأنزيمية
تشير بعض الدراسات إلى أن نشاط بعض الإنزيمات التي تُحلل مكونات المصفوفة خارج الخلوية قد يزداد في قرنية مرضى الكيراتوغلوبس. يؤدي ذلك إلى تدهور ألياف الكولاجين والمكونات الهيكلية الأخرى للقرنية.
العمليات الالتهابية
على الرغم من أن الالتهاب ليس موجودًا دائمًا في التسبب في مرض القرنية الكروية، إلا أن دوره قيد الدراسة كعامل مساهم محتمل قد يعزز العمليات التنكسية للقرنية.
الإجهاد التأكسدي
يمكن أن يؤدي الإجهاد التأكسدي المتزايد في القرنية إلى تلف الخلايا والمصفوفة، مما قد يساهم أيضًا في تطور وتقدم الكيراتوجلوبس.
من السمات الشائعة في مسببات مرض الكيراتوغلوبس ترقق القرنية وضعفها، مما يؤدي إلى انتفاخها غير الطبيعي. قد تشمل الآليات المسببة للمرض تشوهات هيكلية وكيميائية حيوية في القرنية ناجمة عن أسباب خلقية أو مكتسبة. ومع ذلك، لا يزال هناك حاجة إلى مزيد من البحث لفهم مسببات مرض الكيراتوغلوبس بشكل كامل. [ 4 ]
الأعراض كيراتوغلوبوس
يتميز مرض الكيراتوغلوبس بعدد من العلامات والأعراض السريرية التي تتراوح بين الخفيفة والشديدة. أهم أعراض هذا المرض هي:
الأعراض البصرية:
- انخفاض حدة البصر: قد تصبح الرؤية غير واضحة أو مشوهة بسبب تشوه شكل القرنية.
- قصر النظر والاستجماتيزم: التغيير المرضي في انحناء القرنية يؤدي غالبًا إلى ظهور أو تفاقم قصر النظر والاستجماتيزم غير المنتظم.
- رهاب الضوء: حساسية للضوء بسبب رقة وشفافية القرنية.
الأعراض الجسدية:
- انتفاخ القرنية: قد يتغير مظهر العين بسبب انتفاخ القرنية إلى الأمام.
- - ترقق القرنية: قد يظهر فحص المريض ترقق الأجزاء المركزية والطرفية من القرنية.
- مؤشر الصلبة: قد يصبح محيط القرنية رقيقًا جدًا بحيث يمكن رؤية الصلبة (الجزء الأبيض من العين) من خلال القرنية.
أعراض أخرى:
- تهيج العين: قد يعاني المرضى من تهيج مستمر أو إحساس بوجود جسم غريب في العين.
- التهاب الملتحمة المتكرر: قد تحدث عمليات التهابية بسبب التهيج المستمر والصدمات الميكانيكية للقرنية.
- خطر تمزق القرنية: في حالات نادرة، يمكن أن تؤدي القرنية الرقيقة جدًا إلى تمزق تلقائي أو مؤلم.
يمكن لتقنيات التشخيص مثل تنظير قاع العين وقياس سمك القرنية وتصوير القرنية أن تكشف عن درجة ترقق القرنية ومدى تشوه القرنية.
يمكن أن تتفاقم أعراض الكيراتوجلوبس بمرور الوقت، وغالبًا ما يحتاج المرضى المصابون بهذه الحالة إلى تصحيح الرؤية (من خلال العدسات اللاصقة الخاصة أو الجراحة) والمراقبة الطبية المستمرة. [ 5 ]
مراحل
قد لا تكون مراحل القرنية المخروطية واضحة المعالم كما هو الحال في أمراض العيون الأخرى التي دُرست بشكل أفضل، مثل القرنية المخروطية. ومع ذلك، يمكن تمييز مراحل معينة من تطور المرض بناءً على درجة ترقق القرنية وشدة الأعراض.
المرحلة الأولية:
- انتفاخ القرنية الخفيف: قد يكون هناك تشوه طفيف في الرؤية، والذي يتجاهله المرضى في كثير من الأحيان أو يعوضونه بالنظارات أو العدسات اللاصقة اللينة.
- قصر النظر والاستجماتيزم الخفيف: ظهور أو تفاقم قصر النظر والاستجماتيزم الخفيف.
المرحلة المتوسطة:
- ترقق وتضخم القرنية بشكل معتدل: تصبح التغييرات في شكل العين أكثر وضوحًا وتتدهور حدة البصر حتى مع التصحيح.
- زيادة اللابؤرية: تصبح اللابؤرية غير المنتظمة أكثر وضوحًا ويصعب تصحيحها.
المرحلة المتأخرة:
- انتفاخ شديد وترقق القرنية: يمكن أن يؤدي الترقق الشديد إلى ظهور الصلبة من خلال القرنية (مؤشر الصلبة).
- قصر النظر الشديد والاستجماتيزم الشديد: مشاكل كبيرة في الرؤية لا يمكن تصحيحها بالطرق التقليدية.
- رهاب الضوء والتهيج وألم العين: قد تتفاقم هذه الأعراض.
المرحلة الحرجة:
- خطر تمزق القرنية: قد تكون الأجزاء الرقيقة من القرنية معرضة لخطر التمزق حتى مع الصدمات البسيطة.
- ضعف البصر المفاجئ ومتلازمة الألم: انخفاض كبير في حدة البصر وزيادة الألم.
المضاعفات والنتائج
يمكن أن يؤدي الكيراتوغلوبس إلى عدد من المضاعفات التي تؤثر على رؤية المريض ونوعية حياته. فيما يلي بعض المضاعفات المحتملة المرتبطة بالكيراتوغلوبس:
- استسقاء القرنية: دخول مفاجئ للرطوبة داخل العين، مما يسبب تورم القرنية وتغيمها. قد يؤدي هذا إلى انخفاض مفاجئ في الرؤية وألم.
- تمزقات القرنية العفوية: بسبب ترقق القرنية وانتفاخها، يمكن أن تحدث تمزقات القرنية العفوية، مما قد يسبب أضرارًا خطيرة في الرؤية ويتطلب تدخلًا جراحيًا عاجلاً.
- تصلب القرنية: يمكن أن يؤدي ترقق القرنية إلى ظهور الصلبة البيضاء من خلال القرنية.
- اللابؤرية غير المنتظمة العالية: يمكن أن يؤدي تشوه انحناء القرنية إلى اللابؤرية المعقدة التي يصعب تصحيحها باستخدام النظارات العادية أو العدسات اللاصقة.
- قصر النظر الشديد: قد يؤدي تطور ترقق القرنية إلى زيادة قصر النظر.
- التهاب الملتحمة المزمن: يمكن أن يؤدي تهيج العين المستمر إلى الإصابة بأمراض العين الالتهابية المتكررة.
- الألم وعدم الراحة: قد يصاب المرضى بألم مزمن بسبب التهيج المستمر وإجهاد العين.
- مشاكل العدسات اللاصقة: بسبب الشكل غير المعتاد للقرنية، قد يكون من الصعب تركيب العدسات اللاصقة وارتدائها.
- المشاكل النفسية: يمكن أن يؤدي ضعف البصر والتشوهات المرئية في العين إلى مشاكل عاطفية ونفسية، بما في ذلك انخفاض احترام الذات والاكتئاب.
- الحاجة إلى الجراحة: في الحالات الشديدة، قد تكون هناك حاجة إلى عملية زراعة القرنية أو إجراءات جراحية أخرى لاستعادة وظيفة القرنية.
التشخيص كيراتوغلوبوس
يتضمن تشخيص القرنية الكروية عدة خطوات وطرق فحص تساعد أطباء العيون على تحديد التغيرات المحددة في بنية وشكل القرنية، والتي تُميز هذه الحالة. فيما يلي بعض الطرق الرئيسية لتشخيص القرنية الكروية:
- التاريخ: قم بجمع التاريخ الطبي والعائلي الكامل، بما في ذلك أي شكاوى تتعلق بتغيرات الرؤية، أو ألم العين، أو رهاب الضوء، أو أمراض العين السابقة.
- فحص العين الخارجي: فحص مقلة العين بحثًا عن أي تشوهات في الشكل والبنية.
- تنظير قاع العين: يستخدم لتقييم الجزء الخلفي من العين وحالة الشبكية والقرص البصري.
- قياس الانكسار: قياس التشوهات البصرية في العين، مثل قصر النظر والاستجماتيزم، والتي غالبا ما ترتبط بالكيراتوجلوبس.
- الفحص المجهري باستخدام مصباح الثلج: فحص مفصل للجزء الأمامي من العين باستخدام مجهر متخصص للكشف عن ترقق القرنية والتشوهات الأخرى.
- قياس انحناء القرنية: قياس انحناء القرنية الذي يمكنه الكشف عن قيم عالية بشكل غير طبيعي تشير إلى انتفاخ القرنية.
- طبوغرافيا القرنية: طريقة تقييم متقدمة تقوم ببناء خريطة لانحناء القرنية وشكلها، وتحديد المناطق غير المعتادة من الترقق والانتفاخ.
- قياس سمك القرنية: قياس سمك القرنية الذي يساعد على تقييم درجة ترقق القرنية، وهو معيار مهم في تشخيص القرنية المترققة.
- التصوير المقطعي البصري للجزء الأمامي من العين (OCT): تقنية تصوير غير جراحية متطورة توفر شرائح مفصلة من الجزء الأمامي من العين والقرنية.
يتيح الجمع بين هذه الطرق للأطباء تشخيصًا دقيقًا وتمييز القرنية المخروطية عن حالات مشابهة أخرى، مثل القرنية المخروطية أو غيرها من حالات ضمور القرنية. في الحالات التي لا توفر فيها طرق الفحص القياسية صورة كاملة، يمكن استخدام اختبارات إضافية لتقييم سلامة بنية القرنية وخطر تمزقها. [ 6 ]
ما الذي يجب فحصه؟
تشخيص متباين
التشخيص التفريقي للكيراتوجلوبس هو عملية استبعاد الحالات الأخرى التي قد تُحاكي أو تُشبه الكيراتوجلوبس، وذلك لوضع تشخيص دقيق. الأمراض والحالات الرئيسية التي يجب مراعاتها هي:
- القرنية المخروطية: هي الحالة الأكثر شيوعًا، حيث ترقق القرنية وتبرز للأمام لتتخذ شكلًا مخروطيًا. يختلف القرنية المخروطية عن القرنية الكروية في توزيع الترقق وشكل الانتفاخ، بالإضافة إلى أن تطورها يكون أبطأ وأكثر شيوعًا لدى الشباب.
- القرنية الكروية الضخمة: حالة نادرة تكبر فيها القرنية في الحجم ولكنها لا تصبح رقيقة، ويكون تركيبها أكثر استقرارًا من القرنية الكروية.
- الزوائد اللحمية: نمو غشاء من النسيج الضام يمكن أن يؤدي إلى تشويه القرنية ولكن له طبيعة وعلاج مختلفين.
- التهاب القرنية بسبب الأميبا الشوكية: مرض معدٍ يصيب القرنية ويمكن أن يسبب ترقق القرنية وإعادة تشكيلها، ولكنه مصحوب بالتهاب وأعراض أكثر تحديدًا.
- توسع القرنية المتوسع (ما بعد عملية الليزك): ترقق وانتفاخ القرنية بعد جراحة تصحيح الرؤية، مثل ما بعد عملية الليزك، والذي قد يشبه القرنية المتوسعة في الأعراض.
- ضمور القرنية: يمكن أن تسبب ضمور القرنية الوراثي المختلفة تغييرات في بنية القرنية وشفافيتها والتي يجب تمييزها عن الكيراتوجلوبس.
- أمراض القرنية الالتهابية: على سبيل المثال، التهاب القرنية من أسباب مختلفة يمكن أن يؤدي إلى ترقق القرنية وإعادة تشكيلها.
- صدمة العين: يجب أيضًا مراعاة آثار الصدمة التي تؤدي إلى ترقق القرنية أو إعادة تشكيلها في التشخيص التفريقي.
تُعدّ الدراسات الآلية، مثل تضاريس القرنية، وقياس سمك القرنية، والتصوير المقطعي البصري، والتي تُمكّن من قياس سُمك القرنية وشكل الانتفاخ بدقة، ذات أهمية بالغة في التشخيص التفريقي. كما ينبغي تدوين التاريخ المرضي بدقة، مع مراعاة عمر بداية المرض، والتاريخ العائلي، وجراحات العيون أو الصدمات السابقة. [ 7 ]
من الاتصال؟
علاج او معاملة كيراتوغلوبوس
يعتمد علاج الكيراتوغلوبس على مرحلة المرض وشدته. تشمل خيارات العلاج ما يلي:
- النظارات أو العدسات اللاصقة: يمكن استخدام النظارات أو العدسات اللاصقة اللينة لتصحيح تغيرات الرؤية الطفيفة الناتجة عن القرنية الكروية. قد تتطلب انحناءات القرنية الأكثر شدة عدسات لاصقة صلبة منفذة للغاز تساعد على تشكيل السطح الأمامي للعين، مما يُحسّن الرؤية.
- العدسات الصلبة: نوع خاص من العدسات اللاصقة لا تلامس القرنية، بل تستقر على الصلبة (بياض العين). تُفيد هذه العدسات مرضى القرنية المخروطية، إذ توفر رؤية أكثر استقرارًا وراحة.
- ربط الكولاجين القرني: يُقوّي هذا الإجراء ألياف الكولاجين في القرنية، مما يُساعد على منع ترققها وتضخمها. قد تكون هذه الطريقة فعّالة في المراحل المبكرة من القرنية المخروطية.
- حلقات القرنية داخل السدى (ICR أو INTACS): يمكن زراعتها لتحسين شكل القرنية وتصحيح الأخطاء الانكسارية.
- زرع القرنية: في حالات ترقق القرنية الشديد وانتفاخها، أو عندما تكون العلاجات الأخرى غير فعالة أو عندما يكون هناك خطر تمزق القرنية، قد يكون زرع القرنية الجزئي (الرقائقي) أو الكامل (النافذ) هو الإجراء المناسب.
- العلاج الجراحي: في الحالات النادرة التي يكون فيها خطر ثقب القرنية، قد يكون العلاج الجراحي ضروريا.
- العلاج الدوائي: قد تُوصف أدوية لتخفيف أعراض مثل الألم أو الالتهاب. قد تشمل هذه الأدوية قطرات مرطبة، أو مضادات حيوية للوقاية من العدوى، أو أدوية مضادة للالتهابات.
- المتابعة الدورية: ينصح المرضى الذين يعانون من القرنية المخروطية بالمتابعة الدورية مع طبيب العيون لمراقبة التغيرات في القرنية وتعديل العلاج إذا لزم الأمر.
يجب أن تُصمم جميع العلاجات بشكل فردي، وأن تُناقش مع طبيب عيون. ونظرًا لاحتمالية تطور حالة القرنية، فمن المهم مراقبة الحالة باستمرار وتعديل العلاج وفقًا لتغيرات بنية القرنية.
الوقاية
تقتصر الوقاية من الكيراتوغلوبس على التدابير الرامية إلى منع تطوره وتقليل خطر حدوث مضاعفاته، إذ إن الأسباب الدقيقة لهذا المرض غير معروفة ولا توجد وسائل للوقاية من حدوثه. فيما يلي بعض التوصيات العامة للمرضى المصابين بالكيراتوغلوبس أو المعرضين لخطر كبير للإصابة به:
- المتابعة الطبية الدورية: من المهم مراجعة طبيب العيون بشكل دوري لمراقبة حالة القرنية والرؤية.
- تجنب إصابات العين: إن حماية عينيك من الإصابة، وخاصة أثناء ممارسة الرياضة وغيرها من الأنشطة الخطيرة المحتملة، يمكن أن يساعد في منع تدهور حالتك.
- السيطرة على أمراض العين الالتهابية: يمكن أن يساعد العلاج في الوقت المناسب لأمراض العين الالتهابية مثل التهاب الملتحمة والتهاب القرنية في تقليل خطر حدوث المضاعفات المرتبطة بالكيراتوجلوبس.
- استخدام القطرات المرطبة: ينصح باستخدام الدموع الاصطناعية لتخفيف أعراض الجفاف وعدم الراحة.
- السيطرة على ردود الفعل التحسسية: يمكن أن تساعد السيطرة على الحالات التحسسية في تجنب فرك العين المفرط، وهو أمر مهم لمنع تطور الكيراتوجلوبس.
- الحماية من الأشعة فوق البنفسجية: ارتداء النظارات الشمسية لحماية القرنية من الأشعة فوق البنفسجية يمكن أن يمنع حدوث أضرار إضافية.
- تجنب احتكاك العين النشط: يمكن أن يساهم احتكاك العين في زيادة ترقق القرنية وتشوهها ويجب تجنبه.
- التغذية الكافية: تشير بعض الدراسات إلى أن نقص بعض العناصر الغذائية قد يساهم في الإصابة بأمراض القرنية، لذا فإن اتباع نظام غذائي متوازن قد يكون مهمًا.
- إبلاغ طبيب العيون بأي تغييرات: عند أول علامة على تغيرات في الرؤية أو عدم الراحة أو أي تغييرات أخرى في عينيك، يجب عليك الاتصال بطبيبك على الفور.
على الرغم من أن مرض الكيراتوجلوبس نادرًا ما يمكن الوقاية منه، إلا أن هذه التدابير يمكن أن تساعد في تقليل خطر تطور المرض وتحسين نوعية حياة المرضى.
توقعات
يمكن أن يختلف تشخيص القرنية المخروطية ويعتمد على عدة عوامل، بما في ذلك درجة ترقق القرنية وانتفاخها، ومعدل تطور المرض، ووجود مضاعفات، وتوقيت العلاج وفعاليته.
في الحالات الخفيفة، عندما يتطور المرض دون تطور سريع ومضاعفات خطيرة، يكون التشخيص عادةً إيجابيًا. قد يكفي تصحيح البصر بالنظارات أو العدسات اللاصقة لعيش حياة طبيعية.
مع ذلك، في حال تطور المرض، قد يتفاقم ضعف البصر، وقد لا يُصحَّح بالكامل بالطرق التقليدية. في مثل هذه الحالات، قد تتطلب علاجات أكثر تعقيدًا، بما في ذلك الجراحة، مثل زراعة حلقة قرنية داخل النسيج الضام، أو ربط القرنية بالكولاجين، أو زراعة القرنية.
يمكن أن تنطوي عملية زرع القرنية على مخاطر عالية من الرفض ومضاعفات أخرى، لذلك عادة ما تعتبر الملاذ الأخير للأشكال الشديدة من الكيراتوجلوبس.
في الحالات التي يرتبط فيها الكيراتوجلوبس بأمراض أو متلازمات جهازية أخرى، مثل متلازمة مارفان أو متلازمة إهلرز دانلوس، قد يكون التشخيص أكثر تعقيدًا ويتطلب نهج علاج متكامل.
من المهم الإشارة إلى أن أساليب التشخيص والعلاج الحديثة قد حسّنت بشكل ملحوظ تشخيص معظم مرضى الكيراتوغلوبس. تساعد المتابعة الدورية مع أخصائي والالتزام بالتوصيات في السيطرة على المرض والحفاظ على جودة البصر.
الأدب المستخدم
"القرنية المخروطية والقرنية الكروية" هو جزء من كتاب القرنية، الطبعة الثالثة، تحرير كراشمر جيه إتش، مانيس إم جيه، هولاند إي جيه
"القرنية المخروطية والقرنية الكروية" في القرنية (الطبعة الثالثة) - مارغريت س. ماكدونالد، مايكل بيلينكي، تشارلز شيفيلد
"طب العيون" - المؤلف: مايرون يانوف، جاي إس. دوكر، سنة الطبعة الأخيرة: 2018.
"طب العيون العام لفون وأسبري" - المؤلفون: بول ريوردان-إيفا، إيميت تي. كانينغهام، سنة الإصدار الأخير: 2017.
"طب العيون السريري: نهج منهجي" - المؤلف: جاك جيه كانسكي، سنة النشر الأخيرة: 2019.
"طب العيون: استشارة الخبراء: عبر الإنترنت والطباعة" - المؤلف: مايرون يانوف، جاي إس. دوكر، سنة الإصدار الأخير: 2018.

