المسامير في الرئة اليسرى واليمنى: الجنبي ، الليفي
آخر مراجعة: 23.04.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
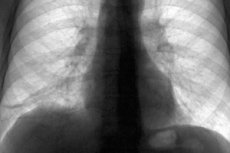
مضاعفات خطيرة بعد أمراض الجهاز التنفسي هو ارتفاع في الرئتين. النظر في المرضية وأسباب ظهورها ، والأعراض الرئيسية ، وأساليب العلاج والوقاية.
الرئتين عبارة عن عضو مزاوج في الصدر مسؤول عن عملية التنفس. إن الرئة اليمنى أكثر من الرئة اليسرى بنسبة 10٪ ، لأن قلب الإنسان ينزاح إلى اليسار. حجم الجسم حوالي 3 لترات. على جميع جوانب الرئتين مغطاة بغشاء الجنبي. بعد الالتهاب الرئوي واسعة النطاق والآفات الالتهابية أو المعدية الأخرى ، يمكن أن تشكل الفصوص بين الفصوص ، أي الندبات الداخلية الغريبة.
- يعتمد مظهر التصاقات على العضو الذي تشكلت فيه. يمكن أن تكون رقيقة مثل فيلم بلاستيكي أو نمو ليفي سميك.
- في معظم الأحيان ، يتم تحديد فروعها بين الأغشية المصلية للتجويف الجنبي ، ويتم اكتشافها أيضا في منطقة الحجاب الحاجز.
- في حالات النمو الشديدة بشكل خاص ، كل أجزاء غشاء الجنب تستهلك ، مما يسبب التصاق الغشاء البِلّوري (الشراشف الجنبي) والنمو الكامل للتجاويف.
يمكن أن يؤثر المرض اللاصق على أي أعضاء حيث يوجد نسيج ضام. هذا المرض له تأثير سلبي على عمل الجسم كله وخاصة الجهاز التنفسي. في مرحلة النمو ، تقطع المراسي الأوعية الدموية ، وتعطل الدورة الدموية وتسبب عدم الراحة أثناء التنفس ، وفشل الجهاز التنفسي.
ما هي المسامير الخطرة في الرئتين؟
في معظم الحالات تتشكل المراسي الرئوية خلال الآفات الالتهابية والمعدية. خطر الالتصاقات هو أن العملية المرضية مخفية. في كثير من الأحيان ، يتم تغطية علامات الالتصاق تحت أعراض ARVI وأمراض الجهاز التنفسي الأخرى. مع نمو النمو ، تمزق خيوط النسيج الضام إمدادات الدم في الرئتين ويمكن أن تتسبب في تشكل التجويف الجنبي.
خطر آخر من shvart هو الفشل الرئوي والقلب. هذه العمليات المرضية تؤدي إلى تطور التهاب الرئة ، وهذا هو ، استبدال الأنسجة العضوية السليمة مع الضام. المرض يهدد بمثل هذه المضاعفات:
- تشوه في الرئتين والشعب الهوائية.
- تعطيل تبادل الغازات في الجهاز التنفسي.
- تجويع الأوكسجين.
- ارتفاع ضغط الدم الرئوي.
- الانضمام للعدوى الثانوية.
جميع العوامل المذكورة أعلاه تؤثر سلبًا على الصحة العامة وعمل الكائن الحي بأكمله. دون التشخيص والعلاج في الوقت المناسب ، هناك خطر الموت.
علم الأوبئة
كما تظهر الإحصاءات ، فإن ظهور التصاقات في الرئتين يرتبط في الغالب بالتدخلات الجراحية ، والصدمات ، والأمراض الالتهابية.
وفقا للدراسة ، يمكن أن النمو في الغشاء المحيط بالرئه الغشاء التقدم لسنوات عديدة ولا تكشف عن نفسها. 20٪ فقط من التصاقات الرئة تؤدي إلى انصهار الأوراق الجنبي، فشل في الجهاز التنفسي وغيرها من المضاعفات التي تهدد الحياة.
الأسباب التصاقات في الرئتين
التصاقات هي النسيج الضام أو النسيج الليفي متضخمة. في كثير من الأحيان هم من مضاعفات ذات الجنب أو التهاب رئوي حاد من أي المسببات.
الأسباب الرئيسية لالتصاقات في الرئتين هي:
- التهاب القصبات: حاد مزمن.
- التهاب في الرئتين.
- الإصابات الطفيلية: ascaridosis، echinococcosis، amEpiasis، paragonism.
- عدوى الرئتين بعصا من كوتش.
- العمليات الخبيثة.
- الساركويد.
- التشوهات الخلقية في الجهاز.
- احتشاء الرئة.
- إصابات رضحية.
- نزيف داخلي.
- المخاطر المهنية (استنشاق الغبار والمواد الكيميائية).
- وضع بيئي سيء في محل الإقامة.
- العادات السيئة.
- تدخلات جراحية على الصدر.
- ردود الفعل التحسسية والاستنشاق المتكرر للحساسية.
إذا كانت البرعم نقطة أو مفردة ، فلا توجد أحاسيس مؤلمة ، ولكن إذا كانت المراسي واسعة النطاق ، فسيكون ذلك مصحوبًا بظهور أعراض مرضية واضحة. وجود العديد من الالتصاقات يؤدي إلى استبعاد الضوء من عملية تبادل الغازات. بسبب هذا ، يتطور جوع الأكسجين ، فشل الجهاز التنفسي وتدهور الصحة العامة.
بغض النظر عن سبب المنشأ ، يمكن أن يصاب الانصهار النسيج الضام مع الأمراض التنفسية المتقدمة. وبسبب هذا ، فإن التغييرات الوراثية تشدد وتشوه الرئتين ، مما يتسبب في حدوث مخالفات خطيرة في أدائها.
المسامير في الرئة بعد الجراحة
حتى الآن ، هناك تقنيات جراحية قليلة التدخل تسمح بإجراء عمليات على الرئتين من خلال شقوق صغيرة. ولكن حتى التدخل بالمنظار يمكن أن يسبب التصاقات بعد العملية الجراحية.
تنقسم جميع العمليات التي تتم على عمليات الضوء إلى مجموعتين حسب الحجم:
- استئصال الرئة (استئصال الرئة) - إزالة كاملة من الرئة. يوصف للآفات الخبيثة والعديد من الآفات المرضية.
- الاستئصال هو إزالة جزء من العضو.
إزالة الرئة ، الجزء أو الفص يسبب تغييرات مرضية خطيرة في بنية أنسجة الرئة. إذا كانت عملية ما بعد الجراحة معقدة بسبب التفاعلات الالتهابية ، عندها يتم تشكيل الألتهاب.
يؤدي المرض اللاصق إلى تعطيل إمدادات الأكسجين إلى الجسم. هناك ضيق في التنفس ، وزيادة الضعف ، وآلام في الصدر ، ومشاكل القلب والأوعية الدموية ، والدوخة. فترة ما بعد الجراحة تفرض بصمة سلبية على الجسم بأكمله. هناك تهجير الأعضاء الداخلية ، وتغيير إمدادات الدم.
التصاق الغشاء المحيط بالرئه تحد من الأبعاد الخطية للأجزاء المتبقية من الرئة. وبسبب هذا ، يتم تعطيل عملية التنفس. إذا أصيبت العدوى ، على سبيل المثال ، بسبب البرد ، فإنه يؤدي إلى تسمم الجسم. لمنع مضاعفات ما بعد الجراحة ، سيكون لدى المرضى فترة إعادة تأهيل طويلة مع دورة من إجراءات العلاج الطبيعي.
عوامل الخطر
العصابات الرئوية النسيجية الضامة الموسعة ، وتقع في الغالب بين الأغشية المصلية للتجويف الجنبي. أنها تنشأ بسبب مجموعة متنوعة من الأسباب ، وهناك أيضا عدد من عوامل الخطر لظهور هذا المرض:
- آفات التهابية معدية مزمنة في الجهاز التنفسي.
- إصابات ميكانيكية.
- الأمراض الخِلقية والوراثية.
- الإشعاع المشع.
- ردود الفعل التحسسية.
- الزهري.
- السل.
- العمليات.
ثقيلة هناك أي توطين ، فإنها تنشأ في المكان الذي يوجد فيه النسيج الضام. يمكن أن تكون هزيمة غشاء الجنب الكلية ، وتؤثر على جميع أجزاء الجهاز وقطعة واحدة مستوية. في الحالات الشديدة بشكل خاص ، هناك مزيج من أوراق الجنبي.
طريقة تطور المرض
آلية تطوير مرض لاصق له أساس كيميائي حيوي. يحدث التطعيم بعد الأمراض الالتهابية والمعدية والإصابات والتدخلات الجراحية. قبل النظر في التسبب في تشكيل خيوط في الرئتين ، من الضروري التعرف على خصوصيات بنية هذا الجهاز التنفسي:
- يتم تغطية الرئتين وتجويف الصدر مع غشاء الجنب. إنه غشاء مائي لخلايا الظهارية مع إطار ليفي مرن. يحتوي الإطار على النهايات العصبية والأوعية اللمفاوية والأوعية الدموية.
- يتكون غشاء الجنب من طبقتين: الجداري والحشوي. الأول هو الغلاف الخارجي للسطح الداخلي من تجويف الصدر ، ويوفر حرية حركة الرئتين في الصدر.
- تغلف الطبقة الحشوية كل رئة إلى زلة طبيعية بالنسبة لبعضها البعض. كلا الجزئين من غشاء الجنب متصلين ببعضهما البعض. الجزء الحشوي لديه إمداد دم مزدوج ، يستقبل الدم من الشرايين الرئوية والشعب الهوائية.
- يقوم التجويف الجنبي وأوراقه بعمل تنفس. تحتوي التجاويف على سائل يضمن انزلاق الشراشف عند استنشاقه وزفيره. يتم الحفاظ على ضيق الجهاز عن طريق الضغط.
التصاقات الجنبي غالبا ما تكون بمثابة مضاعفات للأمراض المنقولة: الالتهاب الرئوي ، التهاب الشعب الهوائية ، الإصابة الطفيلية. في هذه الحالة ، تساعد عملية الالتصاق الجسم على توطين المنطقة الملتهبة. يحدث تشكيل الخيوط مع الإصابات الميكانيكية ، أي إصابات الصدر وبعد التدخلات الجراحية.
تشققات النسيج الضام يعطل الدورة الدموية في الأنسجة المصابة. هذا يؤدي إلى تغييرات في بنية الرئتين ويثير الأحاسيس المؤلمة ، والأعطال في أداء الجهاز. يمكن أن تكون المراسي مفردة أو متعددة. ظهورهم يهدد بانتهاكات تبادل الهواء ، وتجويع الأكسجين ، وأمراض الشعب الهوائية التي لا تتوقف.
الأعراض التصاقات في الرئتين
في معظم الحالات ، لا تجعل العصابات النسيج الضام الموسع على الرئتين تشعر بها. تتجلى الأعراض التي تسمح لهم بالاشتباه في حدوث مضاعفات مختلفة. كذلك ، تعتمد الأعراض على موقع التفرعات ، لذلك فإن الاضطرابات متنوعة تمامًا:
- صعب وسريع في التنفس.
- فشل تنفسي وضيق في التنفس.
- خفقان القلب.
- الدوخة وفقدان الوعي.
- انخفاض ضغط الدم.
- الحركات المتناقضة للصدر بمشاركة عضلات الجهاز التنفسي المساعدة.
ويرافق حالة مؤلمة تدهور في الرفاه العام وزيادة الضعف. مظهر الأعراض المذكورة أعلاه هو السبب في طلب المساعدة الطبية على الفور للحصول على تشخيص.
 [20]
[20]
العلامات الأولى
في المراحل الأولى ، لا تظهر حالة المرض علامات سريرية واضحة. يحدث الانزعاج مع مجهود بدني متزايد ، عندما تبدأ آليات التعويض في النفاد. لاحظ العديد من المرضى ظهور مثل هذه الأعراض:
- ضيق في التنفس.
- ألم في الصدر.
- الدوخة.
- صعوبة في استعادة التنفس.
- خفقان القلب.
إذا كان ظهور التصاقات يحدث مع عدوى ثانوية ، ثم يظهر البلغم قيحي ، وزيادة السعال وضيق في التنفس ، وزيادة درجة حرارة الجسم. ومن الممكن أيضًا تطوير فقر الدم مع شحوب واضحة للجلد.
كما يزيد نمو خيوط الأنسجة الضامة أعراض مؤلمة:
- هناك تحريض نفسي.
- اكتساب الجلد والأغشية المخاطية ظلًا مزرقيًا.
- انخفاض ضغط الدم.
- احتمال فقدان الوعي.
إذا كانت التصاقات هي سبب التصاق الغشاء البِلّوري ، تكون الأعراض حادة وواضحة. إن علامات المرحلة النهائية من فشل الجهاز التنفسي مع اختلال تبادل الغازات في الرئتين والنقص الحاد في الأكسجين يسببان اضطرابات خطيرة في عمل الأجهزة والأنظمة الأخرى.
المسامير في الرئة اليسرى واليمنى
تختلف الرئة اليسرى عن الرئة اليمنى بأحجام وأشكال أصغر. هو أطول قليلا وبالفعل الصحيح. يتكون الجهاز من فرعين: الفصوص العلوية والسفلية ، والتي لها حجم متساو تقريبا. حجم القصبة الهوائية اليسرى أقل من اليمين ، في حين أن طوله هو ضعف الحجم الصحيح.
يتم تشكيل المسامير في الرئة اليسرى لنفس الأسباب كما في اليمين. ويمكن نقله وإطلاق الآفات الالتهابية ، ومرض الانسداد المزمن ، والعمليات التليفية ، والصدمات النفسية وعدد من الأمراض الأخرى. تتميز أعراض آفة الجانب الأيسر بعدم الراحة على الجانب الأيسر ، والتي يمكن أن تؤثر على نظام القلب والأوعية الدموية.
إن حجم الرئة اليمنى أكبر من حجم الرئة الأيسر بنسبة 10٪ ، ولكنه يحتوي على أبعاد خطية أصغر. وترتبط مثل هذه الاختلافات بتهجير العضلة الرئيسية للجسم (القلب) في الجانب الأيسر ، لذلك توجد مساحة أكبر على الجانب الأيمن. بالإضافة إلى ذلك ، يوجد على الجانب الأيمن من التجويف البطني الذي يقع فيه الكبد ، والذي يضغط على القص من الأسفل ، مما يقلل من ارتفاعه.
يحتوي الجهاز على ثلاثة أجزاء ، أي أجزاء مكافئة وظيفيا لبعضها البعض. يحتوي كل منها على عناصر هيكلية لتبادل الغاز والعمل على نطاق واسع. في هذه الحالة ، تختلف الحصة العليا عن الباقي ، ليس فقط في التعريب ، ولكن أيضًا في الحجم. أصغر في الفص الأوسط ، وأكبر في القاع. يمكن أن تحدث المسامير في الرئة اليمنى على أي من فروعه.
إستمارات
اعتمادا على موقع ومدى الانتشار ، تتميز عدة أنواع من الانصهار النسيج الضام في الرئتين:
- Plyevroapikalinyye.
- Pevropulmonalnye.
- Plyevrodiafragmalinyye.
تصنف أنواع الالتصاقات وفقًا لمسببات أصلها:
- العدوى / غير المعدية.
- صدمة.
- ما بعد الجراحة.
- نضحي.
- الأورام الليفية.
- خلقي.
المراعي محلية ، محورية ومتعددة. المحلية هي منطقة محورة محدودة من أنسجة الرئة. انهم لا يسبب أعراض مؤلمة. يتم تحديد المناطق البؤرية في أجزاء متعددة من غشاء الجنب ، وتغطي العديد من أجزاء الرئة بشكل متعاكس.
يتم إنشاء نوع من المرض لاصقة أثناء التشخيص. تعتمد شدة الآفة وشدة الأعراض المرضية على شكل العلاج.
التصاقات Pleuroapical في الرئتين
غشاء الجنب من القمة الرئوية هو التصاقات pleuroapical. يمكن أن تشير هذه التقسيمات إلى عمليات التهابية حديثة. ولكن في معظم الأحيان تنشأ المراسي بسبب عدوى السل ، أي أنها تعمل كمضاعفات. تعزل التراكيب الموصلة المنطقة المصابة من الأنسجة السليمة.
كقاعدة عامة ، يتم الكشف عن انتشار الأنسجة أثناء التصوير بالأشعة. من تلقاء نفسها ، ليست الخيوط المرض ، لذلك فهي لا تتطلب آثار علاجية. إذا تسببت في ألم في الصدر وضيق في التنفس وأعراض غير سارة أخرى ، عندئذ تحتاج إلى مساعدة طبية.
التصاقات pleuropulmonary
ظهور حبال pleuropulmonary في الرئتين ، يشير إلى العمليات الالتهابية المنقولة سابقا مع آفات الأنسجة البِلّورية. يرجع الانصهار النسيج الضام إلى ضعف وظائف الجهاز التنفسي والدورة الدموية. تقوم المراسي بترتيب الأنسجة المتأثرة من الأنسجة السليمة ، وبالتالي استعادة الأداء الطبيعي للجهاز.
وتحيط الرئتين من التجويف الجنبي. عادة ، تحتوي هذه المنطقة على حوالي 5 مل من السائل الزليلي ، الذي يعمل بمثابة امتصاص الصدمات لعملية التنفس الطبيعي. إذا كان العضو مريضًا ، تظهر الإفرازات الالتهابية ، والتي تثير تطور الجنب. في عملية المرض ، يترسب الفيبرين على جدران الجهاز. أثناء الانتعاش ، يزول الالتهاب ويذوب السائل المتراكم. ولكن يمكن أن يبقى الفيبرين في غشاء الجنب ويسبب التصاقات. في الحالات الشديدة خاصة ، وهذا يؤدي إلى انصهار غشاء الجنب.
وكقاعدة عامة ، يتم الكشف عن التكوينات الجنبية الرئوية خلال تصوير التألق. في معظم الحالات ، لا يتطلب هذا الدليل الشعاعي معاملة خاصة. الحاجة للعلاج تحدث مع تطور فشل الجهاز التنفسي وغيرها من الأعراض المؤلمة.
التصاقات pleurodiaphragmatic
النسيج الضام على حدود الأغشية المصلية للتجويف الجنبي هو مراسي الجسيمات. في الرئتين ، يتم تشكيلها بسبب العمليات الالتهابية والمعدية ، فضلا عن الإصابات الصادمة والعيوب الخلقية. يمكن أن تكون المسامير الكلية ، تنمو في جميع أنحاء غشاء الجنب بالكامل وحيدة.
إذا تسبب الالتصاقات في ألم أثناء التنفس وضيق في التنفس وأعراض غير سارة أخرى ، يجب استشارة طبيب أمراض الرئة. سيقوم الطبيب بوصف تشخيص شامل.
- إذا ارتبط النمو بالعمليات الالتهابية ، فهناك زيادة في عدد خلايا الدم البيضاء في البلغم ، وهو تغير في البروتين التفاعلي C في الدم.
- عند دراسة البلغم ، يتم تحديد مستوى البلاعمات السنخية ، الظهارة القصبي ، وجود كريات الدم الحمراء وغيرها من المؤشرات. إذا أظهر التحليل ظهارة ، فعند اعتماد نوع الخلايا السائدة ، يوجه الطبيب استنتاجات حول مدى الجهاز التنفسي.
- كما يتم تنفيذ العلاج الإشعاعي باستخدام جهاز قصبي لتحديد وظائف التنفس الخارجي.
يعتمد العلاج على شدة التصاقات وسبب ظهورها. إذا كان هناك خطر كبير من عدم كفاية الرئة وأمراض أخرى تهدد الحياة ، ثم يتم إجراء التدخل الجراحي. في حالات أخرى ، يتم وصف المرضى دواء ومسار للعلاج الطبيعي.
التصاقات حجابية
يمثل الحجاب الحاجز عضلة طائرة ، تتكون من عدة حزم عضلية. وهي تقع بين عظم الصدر والتجويف البطني ، وهذا هو ، تحت الرئتين ، في اتصال مع غشاء الجنب. غالباً ما يرتبط ظهور التصاقات الحجاب الحاجز بمشاركة غشاء الجنب في العملية الالتهابية. وبالتالي ، عزل طبقات الجنبي المناطق المتضررة.
كقاعدة عامة ، لا يتسبب إرساء الرئة في إحساسات مؤلمة. ولكن في بعض الحالات ، هناك أعراض مثل:
- السعال غير المنتج.
- علامات الفشل التنفسي.
- عدم الراحة أثناء التنفس وأحاسيس مؤلمة أخرى.
مثل هذه الأعراض هي سبب طلب المساعدة الطبية وتمرير التشخيص. تم اكتشاف انتشار الأنسجة بمساعدة التصوير بالأشعة السينية ودراسة الأشعة السينية. إذا كانت التصاقات البطانية متكلسة ، فهذا يسهل اكتشافها.
في الصور ، تبدو السلاسل مثل الأجزاء المظلمة من الحقل الرئوي بنمط نسيج ضام متصل بالوعاء. مع العديد من الآفات ، يتم تحديد التعتيم المنتشر. ومن الممكن أيضًا تقليل ارتفاع الأضلاع الدائمة ، وتقليل المساحة الوربية وتشريد الأعضاء.
يعتمد العلاج على نتائج التشخيص. إذا أصبحت تغيرات الندوب بسرعة أكثر كثافة وتعطيل وظيفة الرئة الطبيعية ، عندها يتم إجراء التدخل الجراحي مع دورة العلاج الدوائي. يتم إعطاء المريض أيضًا علاجًا طبيعيًا. تعتبر التدابير الوقائية ذات أهمية خاصة للوقاية من مرض التصاق. وهي تتكون في العلاج في الوقت المناسب من أي أمراض وزيادة الخصائص الوقائية لجهاز المناعة.
 [27], [28], [29], [30], [31], [32], [33]
[27], [28], [29], [30], [31], [32], [33]
التصاقات الأساسية
إن خيوط النسيج الضام المتضخمة في قاعدة الرئتين ، أي في المنطقة القاعدية ، هي التصاقات القاعدية. تشكيل التمزقات في هذه المنطقة أمر نادر للغاية. الأسباب الرئيسية لظهور shvarts هي:
- العمليات الالتهابية المزمنة.
- انسداد الشعب الهوائية.
- الصدمة الميكانيكية للجهاز التنفسي.
- الأمراض الوراثية والخلقية.
- استنشاق الغبار والغازات لفترات طويلة.
- التهاب الأسفنج الأرجي.
- الأمراض البكتيرية والفيروسية.
تشكيل التصاقات القاعدية في الرئة ممكن مع تجلط في الشرايين الرئوية ، وعدم وجود البطين الأيسر من القلب ، وانتهاك تدفق الدم في الدورة الدموية الرئوية. وهذا هو ، تندب غشاء الجنب هو نتيجة لتغيرات التصنع. تتكاثر الأنسجة الضامة ، وتشوّه بنية العضو.
خطر وجود حالة مؤلمة هو أن المسامير تملأ الفضاء بين الخلايا. وبسبب هذا ، يصبح النسيج الرئوي أكثر كثافة ويقل حجم الهواء المهوى ، تضيق اللمانات السنخية. على هذه الخلفية يمكن أن تتطور التهاب الرئة. العلامة الرئيسية للحالة المرضية هي فشل الجهاز التنفسي. بدون رعاية طبية ، يمكن أن تتطور الأعراض المؤلمة ، مما يؤدي إلى تفاقم الانزعاج. يؤثر نقص الأكسجين سلبًا على عمل الجسم بأكمله.
 [34], [35], [36], [37], [38], [39]
[34], [35], [36], [37], [38], [39]
مسامير ليفية في الرئتين
النسيج الليفي هو نوع من النسيج الضام الذي يحل محل الفضاء الحر في الجسم. تظهر المراسي الليفية على غشاء الجنب في الرئتين في أغلب الأحيان في مثل هذه الحالات:
- بعد الجراحة.
- مع إصابات اختراق الصدمة.
- بعد العمليات المعدية والالتهابات الحادة (الالتهاب الرئوي ، السل).
كما هو الحال مع واحد ، ومع التصاقات ليفية متعددة ، هناك أعراض مشابهة لمشاكل القلب:
- ألم في الصدر.
- صعوبة في التنفس.
- زيادة الضعف وضيق التنفس.
- عدم انتظام دقات القلب.
الأنسجة الليفية تدريجيًا تظهر العصب والأوعية الدموية. يمكن أن تكون مشربة المسامير مع أملاح الكالسيوم ، وهذا هو ، متحجر. هذا يؤدي إلى تقييد تحركات الرئتين ، مما يعطل أداءها. التوسع المفرط في التزامن أمر خطير من خلال لصق التجاويف الرئوية وتضخيمها. يصاحب علم الأمراض أعراض حادة: ألم شديد في التنفس وفشل تنفسي حاد. هذه الحالة تتطلب العلاج الجراحي العاجل.
في المراحل المبكرة ، لا تسبب الالتصاقات الليفية في الرئتين إحساسًا مؤلمًا. ولكن مع ظهور العلامات الأولى لحالة مؤلمة والالتصاق المشتبه به ، من الضروري استشارة أحد المتخصصين.
المضاعفات والنتائج
تشكل النشويات النسيجية الضامة في الرئتين عواقب وخيمة خطيرة ، والتي تؤثر سلبًا على عمل الكائن الحي بأكمله. يمكن أن تسبب المراسي الرئوية مثل هذه المضاعفات:
- فشل في الجهاز التنفسي.
- تجويع الأوكسجين.
- عدوى الشقوق بين الفقرات والجوف الجنبي.
- سماكة الغشاء المحيط بالرئه بسبب تغييرات متعددة cicatricial.
- التليف الرئوي.
- تقييد حركة قبة الحجاب الحاجز.
آخر اختلاط خطير بدلا من الالتصاقات الرئوية هو ظهور ورم الخلايا الكيسي. في المراحل المبكرة من التليف الكيسي يعاني من أعراض غير واضحة:
- تدريجيا ترتفع درجة حرارة الجسم.
- انتهكت إيقاع التنفس.
- تكتسب الأطراف والأغشية المخاطية لونًا مزرقًا.
- التنفس يسبب ألم شديد ويصاحبه أزيز.
بالإضافة إلى المشاكل المذكورة أعلاه ، synggia تسوء نوعية الحياة. مظهرهم يساهم في تطوير ليس فقط الرئوية ، ولكن أيضا فشل القلب. من الممكن أيضًا إلحاق عدوى ثانية ، وهي مميتة.
التشخيص التصاقات في الرئتين
الأعراض التنفسية المؤلمة هي السبب الرئيسي للاشتباه في الالتصاقات في الرئتين. يقوم الطبيب بفحص شكاوى المرضى ، ويقوم بتجميع سوائب المريض ويقوم بتعيين مجموعة من التدابير التشخيصية.
تنقسم الإجراءات التشخيصية إلى مجموعتين: لتحديد الصحة العامة للمريض وتحديد مضاعفات عملية اللصق. لتقييم وظيفة التنفس ، وتظهر هذه الدراسات:
- الفحص البدني - فحص الصدر وجس الأنسجة والعقد اللمفاوية الإبطية والغفل. قرع من التجويف الصدري وتسمع مع stethophonendoscope. أيضا ، يقيس الطبيب النبض ومعدل التنفس ودرجة حرارة الجسم وضغط الدم. استنادا إلى البيانات التي تم الحصول عليها ، أعدت خطة تشخيصية إضافية.
- مجمع الدراسات المختبرية - تحليل الدم والبول ، تركيبة الغاز الدم ، التركيب البكتريولوجي للبلغم.
- الأساليب الآلية - التصوير الشعاعي ، التصوير الشعاعي ، التصوير بالرنين المغناطيسي ، التصوير الشعاعي ، CT ، خزعة من أنسجة الرئة.
التشخيص هو المعالج وطب الرئة. بناءً على نتائج التحاليل ، يتم وضع خطة علاجية.
تحليل
التشخيص المختبري هو عنصر إلزامي لفحص الجسم إذا كان الاشتباه في الالتصاقات في الرئتين مشتبهاً به. يتم إجراء التحاليل ليس فقط في مرحلة التشخيص ، ولكن أيضًا أثناء العلاج.
- اختبار الدم - إذا كان البلع قد تسبب في قصور في الجهاز التنفسي ، ولكن لوحظت تغييرات في تكوين الدم. ممكن زيادة في الكريات البيض ، كريات الدم الحمراء وزيادة في معدل ترسب كريات الدم الحمراء ، مما يشير إلى عمليات التهابات في الجسم. أيضا ، قد يكون هناك زيادة في الهيموجلوبين ، زيادة في الهيماتوكريت ، فرط الحمضات.
- تحليل البول - يسمح لتقييم الحالة العامة للجسم ووجود مضاعفات من نمو الأنسجة الضامة. في البول ، يمكن الكشف عن الخلايا الظهارية الاسطوانية ، والبروتين ، والكريات الحمر.
- يتم إجراء التحليل البكتريولوجي للبلغم في حالة أن تغيرات ندبة في الأجهزة التنفسية تؤدي إلى فشل تنفسي حاد أو مزمن. تشكيل البلغم مع شوائب من القيح يشير إلى ضرر الرئة الناجم عن الكائنات الدقيقة المسببة للأمراض.
تتيح نتائج التحاليل وضع خطة علاجية أو وضع دراسات تشخيصية إضافية. على سبيل المثال ، بعد الاختبارات البكتريولوجية ، يتم عمل مضاد حيوي لتحديد مدى حساسية البكتيريا للمضادات الحيوية واختيار الدواء الفعال.
 [57], [58], [59], [60], [61], [62]
[57], [58], [59], [60], [61], [62]
التشخيص الآلي
في كثير من الأحيان يتم اكتشاف طفرات في الرئتين خلال مرور التصوير الشعاعي ، والذي يشير إلى طرق التشخيص الآلي. يتم تضمين هذا النوع من البحوث في إلزامية لأية أعراض مرضية على جزء من الجهاز التنفسي.
لنفكر في الأساليب الأساسية للكشف عن نمو النسيج الضام في الرئتين:
- التصوير الشعاعي - يحدد بؤر مظلمة واحدة ومتعددة تحدث مع ذات الجنب ، والالتهاب الرئوي واسعة النطاق ، واحتشاء الرئة. مع تضخم الرئة واسعة النطاق ، يتم حجب حجم الجسم بأكمله. هذه الطريقة لا تظهر آفات الجهاز التنفسي والعظام التنفسية.
- قياس التنفس - تقييم التنفس الخارجي وحجم الانقباض القسري وسرعة الهواء القصوى. ويتيح الكشف عن قصور الجهاز التنفسي المزمن والعمليات المرضية التقدمية.
- التركيب الغازي للدم - لإجراء التحليل على الإصبع ، يتم وضع المريض على جهاز يحتوي على مستشعر طيفي. يقرأ الجهاز البيانات على تشبع الأكسجين في الدم ويسمح لك بتقييم درجة فشل الجهاز التنفسي. الإجراء لا يسبب الأحاسيس المؤلمة وليس له موانع.
- تنظير القصبات هو طريقة تشخيص معقدة ، حيث يتم إدخال الكاميرا في تجويف الشعر. ونتيجة لذلك ، من الممكن فحص الغشاء المخاطي للقصبات الهوائية والقصبة الهوائية ، ولتحديد تصاقات الغشاء الجديد. إذا كانت هناك علامات على فشل تنفسي حاد ، فلن يتم إجراء الدراسة. يتم تنفيذ الإجراء مع تخدير مبدئي من الغشاء المخاطي الحنجري.
- تخطيط كهربية القلب - هذه الطريقة ضرورية لتقييم أداء نظام القلب والأوعية الدموية. إذا كان الالتصاق يحدث في شكل مهملة ، فإن لهذا تأثير سلبي على حالة عضلة القلب. خلال الدراسة ، يمكن التعرف على مختلف أمراض القلب: اضطراب النظم ، نوبة قلبية ، القلب الرئوي.
مجمع الدراسات المذكورة أعلاه يتيح لك إجراء تشخيص نهائي لوجود shvart في التجويف الجنبي واختيار التكتيكات من علاجهم.
ما الذي يجب فحصه؟
تشخيص متباين
إن العصابات النسيجية الضخمة المتضخمة ، في أعراضها ، لا تشبه فقط اضطرابات الجهاز التنفسي ، ولكن أيضا أمراض القلب والأوعية الدموية ، فضلا عن انتهاكات من قبل العديد من الأجهزة الأخرى.
يتم تمييز مرض لاصق مع pleurisies ، تصلب الرئة ، واحتشاء الرئة. لتحديد المرض الحقيقي ، يتم استخدام أساليب التشخيص المختلفة: التصوير الشعاعي ، CT والتصوير بالرنين المغناطيسي من الرئتين ، والموجات فوق الصوتية للقلب ، والتحليلات السريرية العامة. في معظم الحالات ، تكون نتائج التصوير الفلوري هي التي تجعل التشخيص النهائي ممكناً.
من الاتصال؟
علاج او معاملة التصاقات في الرئتين
السبب الرئيسي لتشخيص وعلاج shvarts الرئة والأحاسيس المؤلمة وضوحا. معالج أو طبيب أمراض الرئة يتعامل مع خطة العلاج. العلاج معقد ويعتمد على شدة الالتصاقات ، ولكن في معظم الحالات يكون عرضًا.
الوقاية
يتم تقليل جميع التدابير الوقائية لالتصاقات في أنسجة الرئة للوقاية من أمراض الجهاز التنفسي. لهذا الغرض ، يوصى بالأنشطة التالية:
- الصرف الصحي من بؤر مزمنة من العدوى / التهاب في الجسم.
- أسلوب حياة صحي واتباع نظام غذائي متوازن.
- الوقاية من الآثار السلبية على الجسم من العوامل البيولوجية والسامة والجسدية.
- الرفض من العادات السيئة.
- استخدام الفيتامينات.
- النشاط البدني وتصلب الجسم.
لا توجد خيارات أخرى للوقاية من نمو النسيج الضام. لا يستطيع أي طبيب أن يضمن عدم تشكل المراسي بعد الشفاء التام من الأمراض الالتهابية أو المعدية. أيضا للكشف في الوقت المناسب من التصاقات الجنبي وأمراض أخرى على جزء من الأجهزة التنفسية ، فمن الضروري إجراء الفلكي كل سنة.
توقعات
تعتمد شدة العملية المرضية ، وحجم الأنسجة المصابة ووجود المضاعفات ، على تنبؤات شفارت في أنسجة الرئتين. إذا كانت التغيرات التليفية لها شكل بؤري ، فعندئذ بشرط خضوعها للعلاج الذي يعينه الطبيب ، فإن حياة المريض ليست مهددة. إذا كانت المسامير متعددة ، فإن التنبؤ يعتمد على معدل تطور الجهاز التنفسي وفشل القلب.
أسوأ التكهن ممكن مع مثل هذه المضاعفات:
- الانضمام للعدوى الثانوية.
- تقلص الصفائح الجنبي.
- التليف الرئوي.
- القلب الرئوي.
- تجويع الأوكسجين.
- ارتفاع ضغط الدم الرئوي.
العواقب المذكورة أعلاه تسوء بشكل ملحوظ التكهن لاسترداد وتهدد نتيجة مميتة. في أي حال ، إذا كان المريض يعاني من تشنجات في الرئتين ، وأنها تسبب أعراض مؤلمة ، ثم كل 3-4 أشهر ، أوصى الفحص من قبل طبيب أمراض الرئة. يسمح التشخيص في الوقت المناسب والتدابير الوقائية المنتظمة بتجنب تطور المضاعفات التي تهدد الحياة.
 [69]
[69]

