خبير طبي في المقال
منشورات جديدة
أعراض خلل التنسج العنقي
آخر مراجعة: 08.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
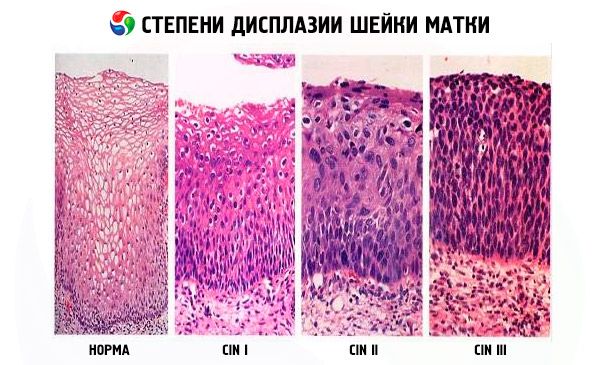
يُعد خلل التنسج العنقي من أكثر الأمراض النسائية خطورةً، إذ قد يُحفز تطور السرطان. ولا يُمكن الوقاية من الأورام ومنح المريضة فرصةً للشفاء إلا بالتشخيص المبكر والعلاج المُختار بعناية. ومع ذلك، في الحالات المتقدمة، يزداد احتمال الإصابة بسرطان الرحم بشكل ملحوظ. ومن الضروري التمييز بين مفهومي "خلل التنسج" و"التآكل"، إذ يُشير المصطلح الأول إلى اضطرابات هيكلية في الغشاء المخاطي لعنق الرحم، بينما يُشير المصطلح الثاني إلى انتهاكات لسلامته.
في معظم الحالات، لا تظهر أعراض خلل تنسج عنق الرحم إلا في مراحل متقدمة. قد تعاني النساء من نزيف مهبلي وألم في أسفل البطن، بما في ذلك أثناء الجماع. لتشخيص دقيق، من الضروري إجراء فحص نسائي باستخدام فحوصات طبية ومخبرية وسريرية.
إذا تحدثنا عن أسباب خلل التنسج، فإن الأسباب الأكثر شيوعًا تشمل:
- إصابة الجسم بفيروس الورم الحليمي؛
- التدخين (يزيد من خطر الإصابة بالمرض عدة مرات)؛
- النظام الغذائي غير السليم والتوتر المستمر، مما يؤدي إلى اضطرابات خطيرة في عمل الجهاز التناسلي.
يشير مفهوم "خلل التنسج" بحد ذاته إلى تغيرات هيكلية في الغشاء المخاطي لعنق الرحم نتيجة عمليات تدميرية مختلفة، مما يؤدي إلى حالة ما قبل السرطان. ويتفاقم مسار المرض بسبب الأمراض الفيروسية، وكذلك البكتيريا والكائنات الدقيقة.
العلامات الأولى
عادةً ما تكون أعراض خلل التنسج العنقي نادرة، لذا قد لا تشك المرأة في وجود مرض خطير. ورغم اختلاف منشأه، يصاحب خلل التنسج دائمًا تغيرات في الظهارة على المستوى الخلوي. لا توجد لهذا المرض صورة سريرية مستقلة، وغالبًا ما يُخفى في صورة أمراض نسائية أخرى (مثل التآكلات). لذلك، لا يمكن اكتشاف المرض إلا من خلال الفحص الوقائي وبمساعدة دراسات إضافية (تحليل مسحة عنق الرحم). الشكل الأولي للمرض يكاد يكون بدون أعراض.
ترتبط العلامات الأولى لخلل التنسج بالمظاهر التالية:
- ألم أو انزعاج في أسفل البطن؛
- حرقة وحكة في منطقة الأعضاء التناسلية (تزداد سوءًا بشكل خاص أثناء الجماع)؛
- إفرازات مهبلية مختلطة بالدم؛
- إفرازات بيضاء غزيرة (عادة ما تكون بيضاء اللون) بدون رائحة كريهة؛
- نزيف التلامس (بعد الاتصال الجنسي أو الفحص النسائي أو الغسل المهبلي).
في كثير من الأحيان، تظهر أعراض خلل التنسج عندما تنضم عدوى ثانوية (التهاب عنق الرحم، التهاب القولون) إلى العملية المرضية.
للوقاية من تطور المرض، من المهم التذكير بضرورة إجراء فحص دوري لدى طبيب أمراض النساء مرتين سنويًا على الأقل. يعتمد اختيار طرق العلاج على عمر المرأة وأهمية الحفاظ على جهازها التناسلي. إذا لم يُعالج هذا المرض، فسوف يتفاقم، وبعد فترة، يتطور خلل التنسج إلى المرحلة الثالثة (الشديدة)، يليها تطور سرطان الخلايا الحرشفية.
أعراض خلل التنسج العنقي من الدرجة الأولى
تظهر أعراض خلل تنسج عنق الرحم عادةً في المرحلة الأخيرة (المرحلة الثالثة) من تطور المرض، عندما تُصاب كامل ظهارة الغشاء المخاطي لعنق الرحم. وللأسف، لا يُظهر المرض أي أعراض في المرحلة الأولية، ولا تُدرك الكثيرات حتى وجود مشكلة صحية خطيرة لديهن.
قد تظهر أعراض خلل التنسج العنقي من الدرجة الأولى على خلفية العمليات الالتهابية أو العدوى النسائية. في هذه الحالة، قد يُلاحظ ألم في أسفل البطن، وغزارة في إفرازات المهبل، وانزعاج. تتميز الدرجة الخفيفة بتلف ثلث سمك الظهارة فقط. في هذه الحالة، تُلاحظ تغيرات غير ظاهرة في بنية الخلايا الظهارية للطبقة القاعدية. من علامات التلف الناتج عن عدوى فيروس الورم الحليمي البشري داء الكيلوسيتوسيس وخلل التقرن.
مع الكشف المبكر عن خلل التنسج في المرحلة الأولى من تطوره، يُمكن في معظم الحالات (أكثر من 70%) تحقيق نتائج إيجابية في العلاج. مع ذلك، يجب أن يكون العلاج طويل الأمد (حوالي 5 سنوات)، مع مراقبة مستمرة وفحص نسائي للمرأة. يؤدي إزالة فيروس الورم الحليمي البشري من الجسم في الغالبية العظمى من الحالات (57%) إلى الشفاء التام. ووفقًا للإحصاءات، فإن 1% فقط من النساء المصابات بخلل التنسج من الدرجة الأولى تتطور لديهن العملية المرضية إلى مراحل أكثر شدة (CIN 2، CIN 3).
أعراض خلل التنسج العنقي من الدرجة الثانية
تكون أعراض خلل التنسج العنقي المتوسط (CIN 2) أكثر وضوحًا، وغالبًا ما تكون على شكل ألم مزعج في أسفل البطن، وألم أثناء الجماع، وإفرازات مهبلية غزيرة (في بعض الحالات مصحوبة بخطوط دموية)، وحكة وحرقان في منطقة الأعضاء التناسلية (خاصةً عند وجود عدوى). في هذه المرحلة من المرض، تُلاحظ تغيرات أكثر وضوحًا في بنية الخلايا الظهارية، مع تلف نصف سمك الطبقة الظهارية. يكشف الفحص عن عدد كبير من الخلايا المتغيرة (ثلثي سمك الغشاء المخاطي لعنق الرحم).
تشير أعراض خلل التنسج العنقي في المرحلة الثانية إلى خطورة المرض، إذ قد يؤدي التشخيص المبكر وعدم العلاج إلى الانتقال إلى المرحلة الثالثة والأخيرة، متبوعًا بتطور السرطان. ووفقًا لدراسات طبية مختلفة، تُصاب امرأة واحدة تقريبًا من كل خمس نساء بخلل التنسج في المرحلة الثانية، ثم يتطور إلى المرحلة الثالثة. ومن العوامل المهمة في فعالية العلاج التخلص من فيروس الورم الحليمي البشري، مما يُعطي نتيجة إيجابية في أكثر من 40% من الحالات.
تجدر الإشارة إلى أنه في الطب الحديث، يُستخدم مصطلح "الورم الظهاري العنقي داخل الظهارة" بشكل أكثر شيوعًا بدلًا من مصطلح "خلل التنسج" المعتاد، مما يشير إلى تكوّن عناصر خلوية جديدة في ظهارة عنق الرحم، وهي غير شائعة في هذا النسيج. يشمل علاج الورم الظهاري العنقي من الدرجتين 2-3 استخدام الطرق الجراحية: الكي، والتدمير بالتبريد (التجميد)، والعلاج بالموجات الراديوية أو بالليزر، والاستئصال المخروطي. تشمل أساليب العلاج أيضًا المراقبة الديناميكية لحالة المريضة لمدة تصل إلى عامين من تاريخ التشخيص، وإجراء فحوصات خلوية سنوية، وتنظير مهبلي منتظم، وتصحيح اضطرابات الغدد الصماء.
أعراض خلل التنسج العنقي من الدرجة الثالثة
تشتد أعراض خلل التنسج العنقي الشديد نتيجةً للتغيرات الهيكلية الواضحة (ظهور انقسامات مرضية، ونوى خلايا ضخمة مفرطة الصباغ). تشغل الخلايا المتغيرة كامل سمك الغشاء المخاطي لعنق الرحم تقريبًا. في نصف الحالات فقط، يختفي خلل التنسج من الدرجة الثالثة من تلقاء نفسه؛ وفي حالات أخرى، يتطور إلى سرطان.
تشمل أعراض خلل التنسج العنقي من الدرجة الثالثة ألمًا متواصلًا في أسفل البطن، وإفرازات مهبلية دموية، وسيلًا أبيض غزيرًا (غالبًا ما يكون برائحة كريهة)، وألمًا في الأعضاء التناسلية أثناء الجماع، وفحصًا نسائيًا، وما إلى ذلك. في كثير من الحالات، يصاحب هذا المرض عدوى وعمليات التهابية، مما يزيد من سوء حالة المريضة ويؤدي إلى مسار حاد للمرض. عند اكتشاف خلل التنسج من الدرجة الثالثة ، يُوصف للمريضة علاج جراحي، ويتم اختيار أسلوب العلاج بناءً على شدته، وخصائصها الدستورية، ونتائج فحصها. غالبًا ما يكون هذا العلاج هو الكي أو التجميد (التدمير بالتبريد)، بالإضافة إلى التخثير الحراري، والعلاج بالليزر، والاستئصال المخروطي، أو بتر عنق الرحم بالمشرط. بفضل هذه الطرق العلاجية، يمكن الحفاظ على الوظيفة الإنجابية، ولا يمكن اللجوء إلى الاستئصال، أي إزالة الرحم، إلا في الحالات الشديدة من المرض.
مضاعفات خلل التنسج العنقي
تشير أعراض خلل التنسج العنقي إلى تغيرات مرضية في الغشاء المخاطي لعنق الرحم على المستوى الخلوي. قد تشمل هذه الأعراض إحساسًا بالحرقة، أو الحكة، أو الوخز، أو ألمًا مؤلمًا في أسفل البطن. تعتمد نسبة خطر الإصابة بسرطان عنق الرحم على درجة خلل التنسج. يُقلل الكشف المبكر عن المشكلة واستخدام أساليب علاج فعالة في المراحل المبكرة من خطر الإصابة بالأورام الخبيثة. تُحدد درجة خلل التنسج بناءً على نتائج الفحص النسيجي.
تشمل مضاعفات خلل تنسج عنق الرحم بعد العلاج الجراحي (التدمير بالتبريد، الكي، الاستئصال بالليزر، إلخ) حدوث ألم مؤلم في أسفل البطن، ونزيف، وإفرازات مهبلية غزيرة، وارتفاع حاد في درجة الحرارة. في مثل هذه الحالات، يجب على المريضة مراجعة الطبيب المعالج فورًا.
وتشمل المضاعفات الأكثر خطورة للتدخل الجراحي ما يلي:
- تشوه ندبي في عنق الرحم؛
- اضطرابات الدورة الشهرية؛
- حدوث انتكاسات للمرض؛
- تفاقم الأمراض الالتهابية في الأعضاء التناسلية الأنثوية؛
- العقم.
إذا أُجريت العملية الجراحية بشكل صحيح على يد أخصائي ذي خبرة، فعادةً ما لا تحدث مضاعفات. يُنصح المرأة بالامتناع عن الجماع لمدة 4-6 أسابيع، والحد من النشاط البدني، والامتناع عن استخدام السدادات القطنية، والغسول المهبلي، والاستحمام، والذهاب إلى الحمامات العامة، أو حمامات السباحة، أو الساونا.
موانع استخدام طرق العلاج الجراحية هي:
- وجود الأمراض المنقولة جنسيا؛
- الحمل؛
- سرطان الغدة الدرقية؛
- العمليات الالتهابية في الأعضاء الأنثوية.
يُنصح النساء الحوامل بإجراء تنظير مهبلي مع خزعة مُستهدفة. تحدث الولادة تلقائيًا، ولا يُلجأ إلى الولادة القيصرية إلا في حالات الضرورة التوليدية.
تختفي أعراض خلل التنسج العنقي تمامًا بعد العلاج الناجح، ولا تعود تُزعج المرأة إذا التزمت بجميع توصيات الطبيب. بعد شهرين إلى ثلاثة أشهر من العلاج، يُجرى تنظير مهبلي للفحص، بالإضافة إلى فحص خلوي للطاخة. يُعدّ الكشف المبكر عن خلل التنسج واستخدام أساليب علاجية فعّالة الإجراءين الرئيسيين للوقاية من الأورام الخبيثة.


 [
[