خبير طبي في المقال
منشورات جديدة
متلازمة ما بعد التهاب الوريد في الأطراف السفلية
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
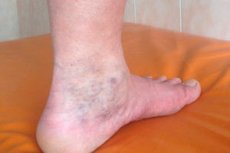
المتلازمة هي مجموعة أعراض تظهر في ظروف معينة على خلفية أمراض صحية قائمة. على سبيل المثال، على خلفية دوالي الأوردة وجلطات الأوردة، قد تتطور مجموعة أعراض تُسمى "متلازمة ما بعد التهاب الوريد الخثاري" (PTFS). من سمات متلازمة ما بعد التهاب الوريد الخثاري أن الأعراض الشديدة المميزة لها تظهر بعد فترة من نوبة تخثر حاد، وتكون مكافحتها أصعب من المرض الأساسي.
الأسباب متلازمة ما بعد الجلطة
عند دراسة أسباب الأمراض المختلفة، عادةً ما نواجه حالةً تجتمع فيها عدة عوامل تُسبب مرضًا محددًا. في حالة متلازمة ما بعد التهاب الوريد الخثاري، يكمن سبب الأعراض المزعجة للغاية في جلطة دموية في أوعية الأطراف السفلية واضطرابات الدورة الدموية الناتجة عنها.
من المعروف أن أي عائق أمام تدفق الدم يُقلل من شدته، مما يُسبب ضررًا للأعضاء التي يغذيها الوعاء الدموي المصاب. أما في الأطراف السفلية، فيُعتبر مرضان من أكثر أسباب اضطرابات الدورة الدموية شيوعًا فيها:
- الخثار الوريدي، حيث يبدأ تكوين الخثرة في الأوردة الرئيسية العميقة الممتدة بين أنسجة العضلات،
- التهاب الوريد الخثاري، والذي يعد في أغلب الحالات أحد مضاعفات الدوالي، عندما تتكون جلطات الدم في الأوردة السطحية الموجودة بالقرب من الدهون تحت الجلد.
متلازمة ما بعد التهاب الوريد الخثاري هي مجموعة من الأعراض المميزة لخثار الأوردة العميقة (الخثار الوريدي)، والتي تُشخَّص، وفقًا للإحصاءات، لدى 10-20% من سكان العالم. ويُلاحظ حوالي 2-5% من الأشخاص، بعد عدة سنوات من نوبة حادة من الخثار الوعائي، أعراضًا واضحة لمتلازمة ما بعد التهاب الوريد الخثاري، والتي تظهر على خلفية تطور القصور الوريدي المزمن.
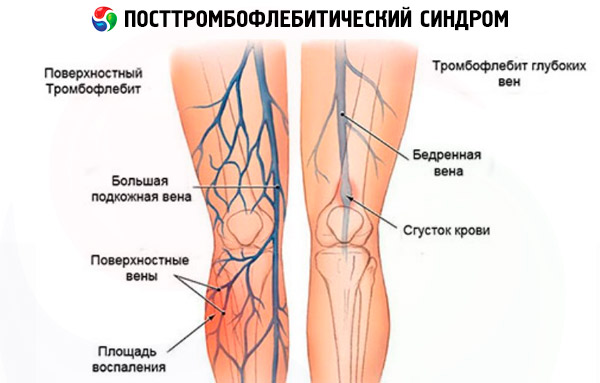
على الرغم من أن متلازمة ما بعد التهاب الوريد الخثاري تُشخَّص بشكل رئيسي لدى مرضى الخثار الوريدي، إلا أن أي أمراض وريدية تُشكِّل خطر تكوُّن الخثرات وانسداد الأوردة (مثل الدوالي والتهاب الوريد الخثاري) تُعَدُّ من عوامل خطر الإصابة بمتلازمة ما بعد التهاب الوريد الخثاري. في هذه الحالة، تُعَدُّ الخثار الوريدي أحد مضاعفات الأمراض المذكورة أعلاه. من ناحية أخرى، تتميز متلازمة ما بعد التهاب الوريد الخثاري بحدوث تمدد وريدي ثانوي وضعف في تغذية الأنسجة الرخوة نتيجةً لذلك.
طريقة تطور المرض
لذا، فإن سبب أعراض متلازمة ما بعد التهاب الوريد الخثاري هو جلطة دموية (خثرة)، تتشكل في تجويف الوعاء الدموي، ويمكن أن تنتقل عبره وتزداد حجمًا، مسببةً في النهاية اضطرابًا حادًا في الدورة الدموية في الأطراف السفلية. تعتمد آلية تطور متلازمة ما بعد التهاب الوريد الخثاري على سلوك الخثرة داخل الوريد.
إن الجلطة الدموية الناتجة لها طريقان لتحقيق الذات:
- تحلل أو إذابة الخثرة (كلما حدث ذلك في وقت أبكر وأسرع، كلما كانت العواقب السلبية التي يسببها أقل)،
- تغير في بنية الخثرة غير المذابة مع تكوين نسيج ضام كثيف، والذي ينمو، ويسد تجويف الوعاء، مما يعطل الدورة الدموية فيه (انسداد الأوعية الدموية).
وستعتمد النتيجة على العملية السائدة: تحلل الخثرة أو استبدالها بالنسيج الضام.
في معظم الحالات، يحدث انحلال الخثرة تحت تأثير الإنزيمات والأدوية في وقت قصير، ويعود تجويف الأوردة العميقة إلى حالته الطبيعية. هذا لا يستبعد تكرار تكوّن الخثرة، ولكن لا تُلاحظ أعراض متلازمة PTFS أيضًا.
يحدث ألا تُمتص الخثرة كليًا، بل جزئيًا فقط، مما يُعيق تدفق الدم، ولكنه ليس خطيرًا لدرجة أن يُسبب اضطرابات تغذية نسيجية لا رجعة فيها. مع ذلك، لا يُستبعد حدوثها مع مرور الوقت، لأنه إذا لم يُزل الالتهاب في الأنسجة الوعائية، فسيكون من الصعب تجنب تدمير الهياكل المسؤولة عن حركة الدم عبر الأوردة.
إذا لم تتحلل الخثرة لفترة طويلة، لسببٍ ما، مما يعيق تدفق الدم ويسبب اضطرابات في الدورة الدموية، فإن الوعاء نفسه والأعضاء التي تغذيها تعاني. عادةً، يبدأ انحلال الخثرة بعد شهرين من تكوينها. ويحدث ذلك على خلفية عملية التهابية في جدران الأوردة، وكلما طالت مدة الالتهاب، زاد خطر تكوين الأنسجة الليفية.
في هذه الحالة يحدث نمو مفرط للنسيج الضام، وتدمير الصمامات القريبة للأوردة الرئيسية، والتي تنتشر على طول الأوعية وتعمل على مبدأ المضخة، وتوجه الدم نحو القلب، واضطراب خطير لا رجعة فيه في الدورة الدموية فيها.
الحقيقة هي أن العملية الالتهابية تترك أثرها على حالة جدران وصمامات أوردة الأطراف السفلية. تتلف الصمامات تدريجيًا، على مدى عدة أشهر أو سنوات، بالتوازي مع تغيرات الخثرة. يؤدي تلف الصمامات إلى ارتفاع ضغط الدم في الأوعية، فتفيض، وتعجز جدران الأوردة المتصلبة، التي أضعفتها العملية الالتهابية، عن تحمل هذا الضغط والتمدد. ويحدث ركود دموي في الأوعية الوريدية العميقة.
عادةً، يتدفق الدم في الأطراف السفلية من الأسفل إلى الأعلى، ويدخل الدم إلى الأوعية العميقة من الأوعية السطحية، وليس العكس. عند تلف صمامات الأوردة العميقة وتدفق الدم منها، تشارك الأوردة المثقبة، التي تُعتبر بمثابة نقاط انتقال بين الأوعية الوريدية السطحية والعميقة، في هذه العملية أيضًا. لا تستطيع الأوردة المثقبة احتواء ضغط الدم في الأوردة العميقة والسماح له بالتدفق في الاتجاه المعاكس.
يؤدي فشل الأوردة الرئيسية وعدم قدرتها على ضخ الدم بفعالية إلى تسرب الدم إلى أوعية صغيرة غير مصممة لتحمل هذا الضغط الشديد، مما يؤدي إلى تمددها بشكل مفرط. تُسمى هذه الظاهرة دوالي الأوردة، وهي في هذه الحالة ثانوية لمتلازمة PTFS.
جميع أوردة الأطراف السفلية متورطة في هذه العملية المرضية، مما يسبب اضطرابات هيموديناميكية خطيرة، ومعها، العمليات الحيوية للأنسجة المحيطة. ففي النهاية، تتلقى هذه الأوردة العناصر الغذائية والأكسجين مع تدفق الدم، ولكن إذا ركد الدم، فلن يُغذّى بالمواد المفيدة والأكسجين. تبدأ الأنسجة الرخوة، التي يتعطل فيها التمثيل الغذائي، في المعاناة أولاً.
يؤدي القصور الوريدي الشديد إلى تورم الساقين وتكوين قرح غذائية طويلة الأمد غير قابلة للشفاء على جلد الأطراف السفلية. يحدث تورم الساقين نتيجة زيادة الضغط في الأوعية الدموية، مما يؤدي إلى تدفق الجزء السائل من الدم جزئيًا إلى الأنسجة المحيطة. يؤدي هذا إلى انخفاض حجم الدم المتبقي في الأوعية، ويمنع التورم نفسه إطلاق المغذيات من الدم واختراقها إلى الطبقات العميقة من الأنسجة الرخوة. يؤدي هذا إلى تكوين قرح جلدية، وفي الحالات الشديدة، تغيرات غرغرينية في الأنسجة العميقة.
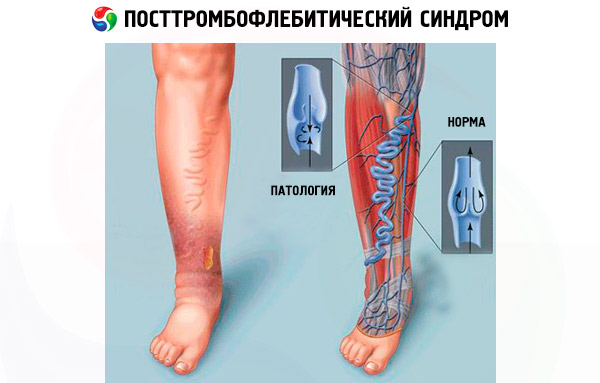
يصل ضغط الدم في أوعية الأطراف السفلية إلى ذروته عند الوقوف. لذا، ليس من المستغرب أن يعاني مرضى متلازمة PTFS، حتى مع الوقوف لفترة قصيرة، من تورم شديد في الساقين وشعور بثقل مؤلم فيها.
بما أن السبب وراء ما يحدث يُعتبر جلطة دموية، فمن المفيد ذكر العوامل التي قد تؤدي إلى تكوّنها. من بين الأسباب الشائعة لتجلط الدم داخل الأوعية الدموية، يمكننا تسليط الضوء على:
- الأمراض التي تؤدي إلى زيادة لزوجة الدم، بما في ذلك الأمراض الشديدة في القلب والرئتين،
- العمليات الجراحية التي يحدث خلالها تلف للأوعية الدموية،
- التثبيت طويل الأمد، مما يسبب ركود الدم والعمليات الالتهابية في الأوعية،
- تلف الجدران الداخلية للأوعية الدموية بسبب مسببات الأمراض أو المواد الكيميائية، بما في ذلك الأدوية،
- إصابات مختلفة في الأطراف.
الوزن الزائد، وداء السكري، وسرطان الحوض، والأدوية الهرمونية (الكورتيكوستيرويدات، وموانع الحمل)، والحمل والولادة، لها تأثير سلبي على حالة أوردة الأطراف السفلية. هذه العوامل بحد ذاتها لا تُسبب متلازمة ما بعد التهاب الوريد الخثاري، ولكنها قد تُسبب أمراضًا وريدية وتخثرًا، والتي تُصبح أحيانًا من مضاعفات متلازمة ما بعد التهاب الوريد الخثاري.
الأعراض متلازمة ما بعد الجلطة
يُصنّف بعض الباحثين متلازمة ما بعد التهاب الوريد الخثاري (PTFS) مرضًا، لأن أعراضها المميزة تُشير إلى قصور وريدي، مما يُؤدي إلى مشاكل صحية خطيرة. وليس من قبيل الصدفة أن تُصنّف متلازمة ما بعد التهاب الوريد الخثاري كحالة مرضية يصعب علاجها، لأنها تتميز بمسار مزمن مع تفاقم الأعراض.
يمكن اعتبار العلامات الأولى لمتلازمة PTFS المظاهر التالية، والتي تستحق الاهتمام بها دون انتظار ظهور أعراض أكثر تميزًا:
- ظهور شبكة شفافة من الشعيرات الدموية أو الأوردة العنكبوتية أو تكاثفات صغيرة على شكل درنات على جلد الساقين تتشكل على طول الأوردة (وفقًا لمصادر مختلفة، يتم ملاحظة الدوالي الثانوية للأوردة السطحية في 25-60٪ من المرضى الذين يعانون من متلازمة ما بعد التهاب الوريد الخثاري)،
- تورم شديد وطويل الأمد ومستمر في أنسجة الأطراف السفلية، غير مرتبط بأمراض الكلى (هذه الأعراض نموذجية لجميع المرضى، على الرغم من أن شدتها قد تختلف)،
- الشعور بتعب الساقين وثقل فيهما حتى مع الأحمال الخفيفة (على سبيل المثال، كان على الشخص الوقوف في طابور لمدة 10-15 دقيقة)،
- نوبات من تقلصات الساق غير المرتبطة بالتواجد في الماء البارد (غالبًا ما تحدث في الليل، مما يؤدي إلى اضطراب نوم المرضى)،
- ضعف حساسية أنسجة الأطراف السفلية،
- حدوث شعور باهتزاز الساقين نتيجة الوقوف أو المشي لفترات طويلة.
بعد ذلك بقليل، يظهر ألم وشعور بتمدد في الساقين، ولا يمكن علاجه إلا برفع الطرف فوق مستوى الأفق، مما يضمن تدفق الدم. يحاول المرضى الاستلقاء أو الجلوس على الأقل، مع الحفاظ على وضعية أفقية للطرف المؤلم، مما يُخفّض ضغط الدم في الأوعية الدموية. في هذه الحالة، يشعرون براحة ملحوظة.
تجدر الإشارة إلى أن ظهور الأعراض الأولى لمتلازمة PTFS لا يدل على بداية المرض. القصور الوريدي مرضٌ مُتفاقم يبدأ مع انحلال الخثرة، ولكن لا تظهر أعراضه الأولى إلا بعد عدة أشهر، وغالبًا بعد 5-6 سنوات. لذلك، في السنة الأولى بعد نوبة حادة من الخثار الوعائي، لا تظهر أعراض PTFS إلا لدى 10-12% من المرضى. ويتزايد هذا الرقم باطراد مع اقترابه من حد الست سنوات.
العرض الرئيسي لمتلازمة ما بعد التهاب الوريد الخثاري هو تورم واضح في قصبة الساق. لماذا تعاني قصبة الساق؟ يتدفق الدم في الأوردة من الأسفل إلى الأعلى، وبغض النظر عن مكان انسداد الأوعية الدموية بالخثرة، سيُلاحظ احتقان في المنطقة الواقعة أسفلها، وهي قصبة الساق، ومنطقة عضلة الساق والكاحل.
نتيجةً لارتفاع ضغط الدم، تتراكم السوائل في العضلات، فلا تجد مكانًا تذهب إليه حتى يُعاد تأهيل تجويف الوعاء المصاب. ويزداد الوضع تعقيدًا بسبب اضطراب تدفق اللمف، وهو سمة من سمات القصور الوريدي. ونتيجةً للحاجة إلى إزالة كميات كبيرة من السوائل، يحدث توسع تعويضي للأوعية اللمفاوية، مما يؤثر سلبًا على قوتها، ويُضعف وظائف الصمامات، ويُسبب فشل الجهاز اللمفاوي.
متلازمة الوذمة في متلازمة PTFS منتشرة ومستمرة. بعد عدة أشهر، تتكون أنسجة ليفية كثيفة وغير مرنة مكان الأنسجة الرخوة المتورمة في قصبة الساق والكاحل، مما يضغط على الألياف العصبية والأوعية الدموية، مما يزيد الحالة تعقيدًا، ويسبب اضطرابات في حساسية الساق وألمًا.
أكثر أماكن التورم شيوعًا هي أسفل الساق: قصبة الساق والكاحل، ولكن في بعض الحالات، إذا كانت الخثرة مرتفعة (أي تأثرت الأوردة الحرقفية أو الفخذية)، فقد يُلاحظ التورم أيضًا في أسفل الفخذ والركبة. مع مرور الوقت، قد تقل شدة التورم قليلًا، ولكنه لا يزول تمامًا.
يُشبه الوذمة في متلازمة ما بعد التهاب الوريد الخثاري بشكل ملحوظ الأعراض نفسها في دوالي الساقين. تزداد شدة الوذمة مساءً، مما يُسبب صعوبة في ارتداء الأحذية وإغلاق سحاباتها. عادةً ما تكون الساق اليمنى أقل معاناة من اليسرى.
بسبب تورم الأنسجة الرخوة خلال النهار، يمكنك بحلول المساء رؤية خطوط وانبعاجات على الجلد نتيجة ضغط الشريط المطاطي للجوارب والأحذية الضيقة.
في الصباح، يكون تورم الساق المصابة أقل، ولكن حتى بعد ليلة من الراحة، لا يزول الشعور بتعب الساقين وثقلهما. قد يعاني المريض من ألم خفيف أو شديد في الطرف، يخف قليلاً مع الحركة. قد تكون هناك رغبة في تمديد الساق في القدم، ولكن قد تحدث تشنجات. قد تظهر التشنجات أيضًا عند إرهاق الطرف المصاب، أو عند اضطرار المريض للوقوف أو المشي لفترات طويلة.
الألم المصاحب لمتلازمة PTFS ليس حادًا، ولكن هذا لا يقلل من شدته. إنه ألم خفيف، مصحوب بشعور بالتمدد نتيجة فيضان الأوعية الدموية وتورم الأنسجة الرخوة. لا يمكن الشعور بالراحة إلا برفع الساق فوق الأفق، ولكن هذا حل مؤقت لمشكلة الألم.
لكن وجود الألم، على عكس متلازمة الوذمة، ليس شرطًا أساسيًا لمتلازمة PTFS. يشعر بعض المرضى بالألم فقط عند الضغط على أنسجة الساق المؤلمة في منطقة عضلات الساق أو الحافة الداخلية لباطن القدم.
مع تفاقم القصور الوريدي، تبدأ جروح طويلة الأمد غير قابلة للشفاء - قرحات غذائية - بالظهور على الجانب الداخلي من الكاحلين والساقين. يُلاحظ هذا العرض لدى كل مئة مريض مصاب بمتلازمة ما بعد التهاب الوريد الخثاري. لكن هذه الجروح لا تظهر فجأة. هناك بعض العلامات التي تسبق عملية التقرح:
- ظهور مناطق فرط تصبغ في الجزء السفلي من منطقة الساق والكاحل، تُحيط بالساق بشكل يشبه الحلقة. قد يكتسب الجلد لونًا ورديًا فاتحًا أو محمرًا، ويُفسر ذلك بتسرب خلايا الدم الحمراء من الأوردة المصابة إلى الطبقة تحت الجلد.
- وبعد ذلك يتغير لون الجلد في هذه المنطقة، فيصبح أغمق مع مسحة بنية.
- تتغير أيضًا الخصائص اللمسية للأنسجة الرخوة. يصبح الجلد والعضلات أكثر كثافة، وقد تظهر مناطق التهاب الجلد والآفات الأكزيمائية النازفة على الجسم، وقد يحدث حكة جلدية.
- وإذا قمت بالحفر بشكل أعمق، يمكنك رؤية وجود بؤر التهابية في الأنسجة السطحية والعميقة في الأطراف السفلية.
- نتيجة لاضطرابات الدورة الدموية المزمنة، ضمور الأنسجة الرخوة وتغير لونها إلى اللون الأبيض.
- في المرحلة الأخيرة من PTFS، تتكون جروح محددة في موقع توطين التغيرات التنكسية في أنسجة العضلات والأنسجة تحت الجلد، والتي يتم إطلاق الإفرازات منها باستمرار.
تجدر الإشارة إلى أن متلازمة ما بعد التهاب الوريد الخثاري قد تتطور بشكل مختلف لدى مختلف الأشخاص. فبعض المرضى تظهر أعراضهم بسرعة وكاملة، بينما قد لا يشتبه آخرون في إصابتهم بالمرض.
إستمارات
يمكن أن تظهر متلازمة ما بعد التهاب الوريد الخثاري بأشكال مختلفة. وأكثرها شيوعًا هي الأشكال الوذمية والدوالي الوذمية. في الحالة الأولى، يكون العرض الرئيسي هو تورم شديد في الأطراف، بينما في الحالة الثانية، تظهر أعراض دوالي الأوردة، التي تتميز بتورم الأنسجة الذي يزداد في المساء، وظهور شبكات وعائية على الجسم، وتجمعات على طول الأوردة العميقة.
وفقًا للتصنيف العالمي الشهير الذي طوره العالمان GH Pratt و MI Kuzin في منتصف الستينيات من القرن الماضي، هناك 4 أنواع من متلازمة ما بعد التهاب الوريد الخثاري، وهو مرض يعد نتيجة بعيدة للتخثر الوريدي الحاد:
- الوذمة والألم. أعراضها الرئيسية هي تورم الساقين، والشعور بثقل وانتفاخ وألم في الساقين، خاصةً عند الوقوف أو المشي لفترات طويلة، وتشنجات في الأطراف السفلية.
- الدوالي. في هذه الحالة، تكون متلازمة الوذمة أقل وضوحًا، ولكن أعراض الدوالي الثانوية تكون واضحة.
- مختلط. يتميز بمزيج من أعراض الأشكال السابقة من المرض.
- التقرحي. النوع الأقل شيوعًا من PTFS، والذي يتميز بظهور قرح غذائية على الساقين.
كما ذكرنا سابقًا، فإن اضطراب ما بعد الصدمة هو مرض تقدمي يمر بثلاث مراحل رئيسية في تطوره:
- المرحلة الأولى - متلازمة ثقل الساقين، عندما تسود أعراض مثل تورم الطرف المصاب في نهاية اليوم، والألم فيه، والشعور بالانتفاخ والتعب عند أدنى جهد.
- المرحلة الثانية - التغيرات التنكسية في الأنسجة الناجمة عن الاضطرابات الغذائية: متلازمة الوذمة المستمرة واسعة النطاق، ضغط الأنسجة، تغير لون الجلد، ظهور بؤر أكزيمائية والتهابية.
- المرحلة الثالثة – تكوين القرح الغذائية.
هناك تصنيف آخر يعود لعام ١٩٧٢، وضعه الجراح السوفيتي ف. س. سافيليف. ووفقًا له، تُقسّم متلازمة ما بعد التهاب الوريد الخثاري إلى الأنواع والأشكال التالية:
- حسب موقع المنطقة المصابة:
- الفخذي الركبي أو الشكل السفلي (يكون التورم موضعيًا بشكل أساسي في منطقة الساق والكاحل)،
- الشكل الحرقفي الفخذي أو الأوسط (قد يشمل الوذمة الجزء البعيد من الفخذ أو منطقة الركبة أو الساق)
- الشكل العلوي (يتأثر الوريد الأجوف السفلي، وقد ينتفخ الطرف بأكمله).
- حسب حجم المنطقة المصابة:
- الشكل الشائع،
- شكل موضعي.
- حسب الشكل (الأعراض):
- وذمي،
- دوالي وذمية.
يحدد VS Savelyev المراحل التالية لمتلازمة ما بعد الخوف من التخثر:
- مرحلة التعويض،
- مرحلة التعويض دون ظهور اضطرابات غذائية،
- مرحلة التعويض مع اختلال التغذية النسيجية وظهور القرح.
وفقًا للتصنيف الذي طوره العالمان الروسيان LI Klioner و VI Rusin في عام 1980، يتم تقسيم متلازمة ما بعد التهاب الوريد الخثاري إلى:
- عن طريق تحديد موقع الوريد المصاب:
- الوريد الأجوف السفلي (جذعه وأجزائه)،
- الوريد الحرقفي،
- الأوعية الحرقفية الفخذية،
- أجزاء الفخذ من الأوعية الوريدية.
- وفقا لحالة نفاذية الأوعية:
- انسداد أو انسداد كامل للأوردة،
- إعادة فتح الأوعية الدموية (استعادة جزئية أو كاملة لنفاذية الأوعية الوريدية).
- حسب درجة اضطراب تدفق الدم:
- شكل معوض
- نموذج التعويض الفرعي
- الشكل غير المعوض من PTFS.
نظرًا لأن PTFS هو مظهر سريري للقصور الوريدي المزمن، فإن الأطباء غالبًا ما يستخدمون التصنيف الدولي للقصور الوريدي المزمن وفقًا لنظام CEAP، الذي تم تطويره في عام 1994. ووفقًا له، يمكن اعتبار الدرجات التالية من القصور الوريدي:
- يتميز بغياب تام لأعراض المرض التي تم اكتشافها أثناء الفحص البدني أو الجس،
- ظهور أوردة العنكبوت (توسع الشعيرات الدموية) والأوعية الشفافة التي يصل قطرها إلى 3 مم على شكل خطوط داكنة أو شبكة،
- الدوالي (ظهور العقد الداكنة والناعمة إلى حد ما والأوردة المنتفخة)،
- الوذمة (تسرب الماء والشوارد من الأوعية المريضة إلى الأنسجة المحيطة)،
- ظهور أعراض جلدية تتوافق مع الأمراض الوريدية:
- تغير لون الجلد إلى البني والأسود نتيجة تسرب وتدمير خلايا الدم الحمراء، وإطلاق الهيموجلوبين، مما يسبب اللون الداكن للجلد،
- ضغط الأنسجة الرخوة الناجم عن نقص الأكسجين وتنشيط الكريات البيضاء (تصلب الجلد الدهني)،
- ظهور بؤر التهابية مع طفح جلدي أكزيمائي وعملية تآكلية، ناجمة عن تباطؤ تدفق الدم وتنشيط الوسطاء الالتهابيين.
- ظهور قرحة غذائية على خلفية أعراض جلدية موجودة، والتي تلتئم لاحقًا،
- اضطرابات شديدة في التغذية النسيجية، مما أدى إلى ظهور قرحات غذائية طويلة الأمد غير قابلة للشفاء.
يوجد في هذا النظام أيضًا مقياس يمكن للمريض بموجبه الحصول على الإعاقة:
- 0- لا توجد أعراض للمرض،
- 1- الأعراض الموجودة تسمح للمريض بالبقاء قادرًا على العمل دون الحاجة إلى تدابير داعمة خاصة،
- 2- أن لا تمنع أعراض المرض الشخص من العمل بدوام كامل مع توافر الإجراءات الداعمة.
- 3- الإجراءات الداعمة والعلاج المستمر لا تسمح للمريض بالعمل بشكل كامل، ويعتبر عاجزاً.
المضاعفات والنتائج
متلازمة ما بعد التهاب الوريد الخثاري هي مرض مزمن متفاقم، يُعتبر في معظم الحالات من مضاعفات أمراض وريدية موجودة ذات طبيعة التهابية-تنكسية. تجدر الإشارة إلى أن متلازمة ما بعد التهاب الوريد الخثاري ليست من المضاعفات الخطيرة كانفصال وهجرة الخثرة في حالات الخثار الحاد في أوردة الأطراف السفلية. تتميز هذه المتلازمة بمسار حاد نسبيًا وصورة سريرية مزعجة، ولكنها في حد ذاتها لا تُسبب وفاة المريض، على الرغم من أنها تُعقّد حياته بشكل كبير.
من المستحيل التخلص تمامًا من متلازمة PTFS. العلاج الفعال وتصحيح نمط الحياة لن يُسهما إلا في الحد من تطور الاضطرابات الغذائية. يُسبب الوذمة طويلة الأمد اضطرابات في تدفق اللمف وتكوين الوذمة اللمفية، وهي تورم شديد في أنسجة الساق ناتج عن ركود في الجهاز اللمفاوي. في هذه الحالة، يزداد حجم الطرف بشكل كبير، ويصبح كثيفًا، وتضعف حركته، مما قد يؤدي في النهاية إلى الإعاقة.
يرتبط تكوّن الوذمة اللمفية أيضًا باضطرابات التغذية في الأنسجة الرخوة. يؤدي ضمور الأنسجة الرخوة إلى انخفاض في توترها، وضعف حساسية الأطراف، وبالتالي إلى تقييد النشاط الحركي، مما يؤدي إلى فقدان جزئي أو كلي للقدرة على العمل.
مع مرور الوقت، قد تظهر قرح على الجسم تتسرب منها السوائل ولا ترغب في الشفاء، لأن قدرة الأنسجة على التجدد تنخفض بشكل ملحوظ. ويمكن اعتبار أي جرح مفتوح عامل خطر لتطور عملية معدية. إن دخول العدوى أو الغبار أو الأوساخ إلى الجرح محفوف بتسمم الدم أو تطور عملية قيحية نخرية (الغرغرينا). قد يفقد الشخص أحد أطرافه ببساطة إذا كانت حياته تعتمد على ذلك.
على أي حال، فإن تطور متلازمة ما بعد الصدمة، بغض النظر عن شكل المتلازمة، يؤدي في النهاية إلى الإعاقة. ويعتمد مدى سرعة حدوث ذلك على التدابير المتخذة لإبطاء تطور المرض. من المهم جدًا إدراك أن القصور الوريدي ليس مجرد عيب تجميلي يتمثل في تورم الأطراف وتورم الأوردة فيها، بل هو مشكلة خطيرة تؤثر على جودة حياة المريض وقدراته المهنية، وهو أمر مهم للأشخاص في سن العمل. ورغم أن هذه العملية لا رجعة فيها، إلا أن هناك دائمًا فرصة لإيقافها وتأخير ظهور الإعاقة.
التشخيص متلازمة ما بعد الجلطة
متلازمة ما بعد التهاب الوريد الخثاري هي مجموعة أعراض مرتبطة بمراحل مختلفة من تطور القصور الوريدي، والذي قد ينشأ لأسباب مختلفة. من المهم جدًا لطبيب الأوردة تحديد هذه الأسباب والسعي لتخفيف حدة الأعراض التي تؤثر سلبًا على حياة المرضى من خلال العلاج الموصوف.
تساعد الصورة السريرية للمرض، أي الأعراض التي تُكشف أثناء الفحص السريري والجس والاستفسار من المريض، على وضع تشخيص أولي. ومع ذلك، في كثير من الحالات، لا يشكو المرضى من أي شيء ولا يتذكرون نوبة تخثر حاد في أوعية الأطراف السفلية. أما في حالة انسداد الأوعية الكبيرة، فقد يظهر ألم شديد وثقل وشعور بالتمدد في الساق، ووذمة الأنسجة، وارتفاع درجة حرارة الجسم، وقشعريرة. أما تخثر الأوردة الصغيرة فقد لا يظهر بأي شكل من الأشكال، لذلك قد لا يتذكر الشخص حتى مثل هذه الحالة التي لها عواقب وخيمة.
لا تكشف التحاليل الموصوفة في هذه الحالة (فحص الدم العام وتخطيط تخثر الدم) إلا عن وجود التهاب وزيادة تخثر الدم، وهو عامل مُهيئ لتكوين جلطات الدم. بناءً على ذلك، يمكن للطبيب افتراض وجود إحدى الحالات المرضية التالية: التهاب الوريد الخثاري، أو دوالي الأوردة، أو تخثر الأوعية الدموية، أو مضاعفاتها - مرض ما بعد التهاب الوريد الخثاري.
إذا كان المريض قد لجأ سابقًا إلى العلاج لأمراض الأوعية الدموية، فمن الأسهل على الطبيب افتراض تطور متلازمة PTFS. ولكن في الزيارة الأولى، يصعب فهم أسباب الأعراض المزعجة، والتي تتشابه مع الأمراض المذكورة أعلاه. وهنا يأتي دور التشخيصات الآلية، التي تساعد في تقييم سلامة الأوعية الدموية، واكتشاف بؤر الدوالي، واستخلاص استنتاجات حول وجود تلف في الأنسجة الغذائية مخفي.
في السابق، كانت تُشخَّص أمراض الأوردة باستخدام فحوصات. ومن بينها اختبار "المشي" لديلبه-بيرثيس، حيث تُربط ساق المريض بضمادة في منطقة الفخذ، ويُطلب منه المشي لمدة 3-5 دقائق. واستُخدم انهيار وتورم الأوعية الدموية تحت الجلد لتقييم مدى سلامة الأوردة العميقة. إلا أن هذا الاختبار كان يُعطي العديد من النتائج الخاطئة، مما أثار الشكوك حول أهميته.
يُستخدم اختبار برات رقم 1 أيضًا لتقييم حالة الأوعية الدموية العميقة. لإجرائه، يُقاس محيط قصبة الساق للمريض من مركزها. ثم تُربط الساق بإحكام بضمادة مرنة في وضعية الاستلقاء لضغط الأوعية الدموية تحت الجلد. بعد وقوف المريض وتحركه بنشاط لمدة 10 دقائق، يُطلب منه التعبير عن مشاعره وتقييم حجم قصبة الساق بصريًا. يشير الشعور السريع بالتعب والألم في منطقة عضلات الساق، بالإضافة إلى زيادة محيط قصبة الساق، والذي يُقاس بمتر، إلى وجود أمراض في الأوردة العميقة.
يمكن تقييم أداء وحالة صمامات الأوردة المثقبة بإجراء اختبار برات رقم 2 باستخدام ضمادة مطاطية وربطة عنق، واختبار شينيس بثلاث ربطات عنق، ونسخة معدلة من هذا الاختبار طورتها شركة تالمان. ويُستخدم اختبارا ترويانوف وجاكنبروك لتقييم حالة الأوردة السطحية.
تُوفر هذه الدراسات معلومات كافية للطبيب في حال عدم إمكانية إجراء دراسات آلية. صحيح أن معظم المؤسسات الطبية اليوم مُجهزة بالمعدات اللازمة، ولا يقتصر الأمر على أجهزة الموجات فوق الصوتية (التصوير بالموجات فوق الصوتية). تجدر الإشارة إلى أن محتوى المعلومات ودقة نتائج أساليب البحث الآلية أعلى بكثير من نتائج اختبارات التشخيص المذكورة.
في الوقت الحاضر، يُجرى تشخيص دقيق لأمراض الأوردة باستخدام المسح بالموجات فوق الصوتية المزدوجة (USDS). تُمكّن هذه الطريقة من تشخيص وجود جلطة دموية في الأوردة العميقة، وتضييق تجويف الأوعية الدموية نتيجة تراكم الكتل الخثارية فيها، أو تكاثر النسيج الضام أثناء انحلال الخثرة. تُمكّن المعلومات المعروضة على شاشة الكمبيوتر الطبيب من تقييم شدة الحالة المرضية، أي مدى إعاقة الكتل الخثارية لتدفق الدم.
لا تقل أهميةً عن ذلك في متلازمة ما بعد التهاب الوريد الخثاري طريقةُ دوبلروغرافيا (UZGD) لتشخيص أمراض أوردة الأوعية الدموية السفلية. تتيح هذه الدراسة تقييم انتظام تدفق الدم، وتحديد سبب خلله، وتقييم قابلية الصمامات الوريدية للحياة، والقدرة التعويضية للسرير الوعائي. عادةً، يجب أن يرى الطبيب جدران الأوردة ملساء خالية من الشوائب الغريبة داخل الأوعية، وأن تتذبذب الصمامات بانتظام مع التنفس.
أصبح رسم خرائط دوبلر الملون شائعًا بشكل خاص في حالات متلازمة ما بعد الصدمة (PTFS)، حيث يُكشف من خلاله عن المناطق التي يغيب فيها تدفق الدم بسبب انسداد الوريد بالكتل الخثارية. يمكن الكشف عن مسارات تدفق دم متعددة (مسارات جانبية) في موقع تمركز الخثرة. لا يستجيب تدفق الدم هذا أسفل منطقة الانسداد للحركات التنفسية. أما فوق الوريد المسدود، فلا يستقبل الجهاز إشارة منعكسة.
يُجرى تصوير الأوردة الديناميكي الوظيفي (إحدى طرق تقييم حالة الأوعية) باستخدام التباين في متلازمة PTFS بشكل أقل تكرارًا. يُمكّن هذا التصوير من اكتشاف أي اختلالات في محيط الأوعية الوريدية، وانعكاس تدفق الدم من الأوردة العميقة إلى السطحية عبر الأوردة المثقوبة المتوسعة، ووجود أوردة جانبية. عند ممارسة المريض لبعض التمارين، يُلاحظ تباطؤ في إزالة التباين من الأوعية الوريدية، وغيابه في منطقة الانسداد الوريدي.
تتيح طرق التشخيص، مثل تصوير الأوردة بالكمبيوتر والرنين المغناطيسي، تحديد انسداد الأوعية الدموية. إلا أنها لا توفر معلومات عن الحالة الديناميكية للجهاز الوريدي.
من طرق تشخيص أمراض الأوردة الأخرى قياس ضغط الدم الوريدي، الذي يُمكّن من قياس الضغط الوريدي. وباستخدام تصوير الأوردة بالنويدات المشعة، يُحدد طبيعة واتجاه تدفق الدم، ليس فقط في الأطراف السفلية، بل في الجهاز الوريدي بأكمله.
تشخيص متباين
يتيح التشخيص التفريقي لمتلازمة ما بعد التهاب الوريد الخثاري التمييز بين متلازمة ما بعد التهاب الوريد الخثاري (PTFS) والأمراض ذات الأعراض المشابهة. من المهم جدًا فهم طبيعة الحالة التي يتعامل معها الطبيب: دوالي الأوردة الناتجة عن الوراثة أو نمط حياة المريض، أو دوالي الأوردة الثانوية، وهي سمة مميزة لأمراض ما بعد التخثر. تتطور متلازمة ما بعد التهاب الوريد الخثاري نتيجةً لتجلط وريدي، وقد يُشار إليها في تاريخ الحالة. أو قد يتضح ذلك من خلال حالات مثل "توزع" دوالي الأوردة، وهو أمر شائع لدى معظم المرضى، وشدة الاضطرابات الغذائية، وعدم الراحة في الساقين عند ارتداء الجوارب المطاطية، والجوارب الطويلة، والجوارب الطويلة، ووضع ضمادة مرنة - في حالات انضغاط الأوردة السطحية.
يتميز الخثار الوريدي الحاد، الذي يُشبه أعراضه أيضًا متلازمة ما بعد التهاب الوريد الخثاري، بألم شديد ضاغط في الساقين ، يُدخل المريض في حالة ذهول. إضافةً إلى ذلك، لا تستمر الفترة الحادة من المرض لأكثر من أسبوعين، وبعدها تهدأ الأعراض دون ظهور أي تغيرات غذائية. وبعد عدة أشهر وسنوات، قد يشعر الشخص مجددًا بأحاسيس مزعجة في الساقين، مما قد يُشير إلى تطور متلازمة ما بعد التهاب الوريد الخثاري.
يمكن أيضًا ملاحظة زيادة في حجم الأطراف السفلية مع وجود ناسور خلقي مضاد للورم. ولكن في هذه الحالة، قد يزداد طول الساقين أيضًا، وتُلاحظ عليها أعراض متعددة لدوالي الأوردة، ونمو الشعر المفرط، وبقع داكنة مشوهة متناثرة بترتيبات مختلفة.
قد يشكو مرضى الفشل القلبي والكلوي أيضًا من تورم واضح في الساقين. ومع ذلك، في هذه الحالة، نتحدث فقط عن التورم، ولا يُصاحبه أي ألم أو تغيرات غذائية. بالإضافة إلى ذلك، في حالة متلازمة ما بعد الصدمة (PTFS)، غالبًا ما تعاني إحدى الساقين، حيث تكونت الخثرة، بينما في حالة الفشل القلبي أو الكلوي، يُلاحظ تورم في كلا الطرفين في آن واحد.
من الأمراض الوعائية الأخرى التي تُشابه أعراض متلازمة PTFS التهاب باطن الشريان المُدمِّر وتصلب الشرايين في أوعية الأطراف السفلية. ولكن في هذه الحالة، لا نتحدث عن تلف الأوعية الوريدية، بل عن تلف الأوعية الشريانية الطرفية الكبيرة والصغيرة، والذي يُمكن ملاحظته أثناء التشخيص الآلي.
من الاتصال؟
علاج او معاملة متلازمة ما بعد الجلطة
اقرأ المزيد عن العلاج في هذه المقالات:
الطب التقليدي وعلاج متلازمة ما بعد التهاب الوريد الخثاري بمساعدة الأدوية والجراحة.
الوقاية
كما نرى، يُعد علاج متلازمة ما بعد التهاب الوريد الخثاري مهمة شاقة. وربما يتفق العديد من مرضى جراحي الأوعية الدموية مع القول بأن الوقاية من المرض أسهل من التعامل مع عواقبه. لكن الوقاية من متلازمة ما بعد التهاب الوريد الخثاري تتمثل في منع نوبات الخثار الوريدي الحاد، وهو في الواقع أقرب إلى متطلبات نمط حياة صحي.
القواعد الأساسية للوقاية من الجلطات الوعائية ومضاعفاتها هي التالية:
- الامتناع عن العادات السيئة، سواءً كانت شرب الكحول أو التدخين أو اضطرابات الأكل. إدمان الكحول والتدخين لهما تأثير سام على الجسم، مما يؤثر سلبًا على جودة الدم وحالة الأوعية الدموية. كما أن الإفراط في تناول الطعام يُسبب زيادة الوزن وزيادة الضغط على الأطراف السفلية وجميع هياكلها (الأوعية الدموية، العظام، الغضاريف، العضلات، إلخ).
- يُفضّل اتباع نظام غذائي متوازن. يجب أن يحتوي النظام الغذائي على كمية كبيرة من المنتجات الغنية بالفيتامينات والمعادن والأحماض الأمينية والبيوفلافونويدات، وهي جميعها مواد تُساهم في بناء الخلايا الحية وعملياتها الحيوية. مع ذلك، يجب الحد من تناول الأطباق الغنية بالدهون والكربوهيدرات، خاصةً إذا كان الشخص يُعاني من زيادة الوزن أو داء السكري.
- في فصل الربيع والشتاء، عندما لا يحصل جسمنا على ما يكفي من العناصر الغذائية من الطعام، نحتاج إلى مساعدته في الحفاظ على وظائفه عن طريق تناول مجمعات الفيتامينات والمعادن من الصيدلية.
- من المهم الانتباه إلى نظام شربك. غالبًا ما يؤدي قلة شرب السوائل إلى زيادة لزوجة الدم. ينصح الأطباء بشرب ما لا يقل عن لترين من الماء يوميًا، بما في ذلك السوائل الموجودة في المشروبات والوجبات الأولى والعصائر.
في حالة وجود مشاكل في الجهاز الهضمي مصحوبة بالإسهال والقيء، فمن الضروري إجراء علاج الجفاف، الذي سيمنع تكاثف الدم وتكوين جلطات الدم.
- يُعدّ ضعف النشاط البدني خيرَ مُساعدٍ لأيّ ركودٍ دمويّ، بما في ذلك القصور الوريدي. يُؤدي نمط الحياة الخامل والعمل المُتقطّع إلى تباطؤٍ في عملية الأيض الخلوي، ما يُؤدّي إلى زيادة الوزن، واضطرابات الأيض، وضعف الأوعية الدموية، وغيرها.
بالإضافة إلى مجموعة يومية من التمارين البدنية، يجب عليك تضمين المشي في الهواء الطلق، وركوب الدراجات، والسباحة، واليوغا في حياتك.
عند العمل على الكمبيوتر أو القيام بأي عمل آخر يتطلب الجلوس، من الضروري أخذ فترات راحة، حيث يوصى خلالها بالنقر بكعبيك على الأرض، والمشي على أصابع قدميك، والتدحرج من الكعب إلى أصابع القدم، ورفع ركبتيك، وما إلى ذلك.
- إذا كنت تعاني من اضطرابات تخثر الدم، فمن المهم تناول مضادات التخثر حسب وصف الطبيب وعلاج الأمراض الوريدية الناشئة دون انتظار أن تبدأ في إظهار نفسها مع كل أنواع المضاعفات.
لا جدوى من اعتبار متلازمة ما بعد التهاب الوريد الخثاري مرضًا مستقلًا، لأنها لا تحدث بمفردها، بل هي نتيجة لتخثر وعائي حاد. ولكن التخثر ليس سوى نتيجة لنمط حياة غير صحي. وهو مرض كان من الممكن تجنب حدوثه في معظم الحالات. ولكن في حياتنا، غالبًا ما نهتم بصحتنا فقط عند ظهور أعراض المرض، وتصبح الوقاية غير ذات أهمية، مما يفسح المجال لإجراءات العلاج.
توقعات
على الرغم من تعدد طرق العلاج التقليدية والجراحية لمتلازمة ما بعد التهاب الوريد الخثاري، واستخدام أساليب علاجية غير تقليدية متنوعة لهذه الحالة المرضية، إلا أن تشخيص المرض لا يزال غير مُرضٍ. حتى طرق العلاج الجراحية الفعالة لا تُعطي نتائج جيدة إلا إذا كان المريض صغيرًا في السن ولم يصل المرض إلى مرحلة متقدمة. مع تلف الصمام الوريدي، يُصبح الأمل في الحصول على نتيجة إيجابية ضئيلًا، لأن الصمامات الاصطناعية لا تزال في مرحلة التطوير.
متلازمة PTFS مرض وريدي متفاقم، والشيء الوحيد الذي يُمكن تحقيقه اليوم هو شفاء طويل الأمد، وهو أمر ممكن إذا أُمكن إبطاء عملية تدمير الأوعية الوريدية وصماماتها. في هذه الحالة، لا يُمكن تحقيق شفاء مستقر إلا باتباع المريض لجميع تعليمات وتوصيات الطبيب بانتظام.
حتى لو اختفت الأعراض المزعجة لمتلازمة ما بعد التهاب الوريد الخثاري وشعر المريض بتحسن ملحوظ، فمن السابق لأوانه إيقاف العلاج. ففي النهاية، لا يزال خطر تكرار الجلطات الوعائية قائمًا، ولمنع انتكاس المرض، سيحتاج المرضى إلى تناول مضادات التخثر لفترة زمنية معينة، مما يساعد على ترقيق الدم ومنع تراكم الصفائح الدموية.
قد تختلف مدة العلاج بمضادات التخثر باختلاف مرحلة المرض والأسباب المسببة له. يُحدد الطبيب المعالج، الذي يُسجل المريض لديه طوال حياته، مدة تناول المريض للأدوية المذكورة أعلاه وعدد مرات تكرار العلاج. عادةً، تستغرق مدة العلاج ستة أشهر على الأقل، وفي حالة تكرار الخثار، تُوصف مضادات التخثر بشكل دائم مدى الحياة. إذا لم يُتخذ أي إجراء، فسيتفاقم المرض وسرعان ما يُصبح الشخص عاجزًا.
أسوأ تشخيص هو لمرضى القرحات الغذائية، لأن الجروح طويلة الأمد التي لا تلتئم تُسبب عدوى بكتيرية، مما يُسبب تقرحات قيحية ونخرًا في الأنسجة. في بعض الحالات، تتطور الغرغرينا، مما يستدعي بتر الساق. وحتى لو لم يحدث ذلك، فإن العملية الالتهابية المزمنة في الجسم تُحدث تغييرات في صحة الشخص ورفاهيته، مُسببةً اضطرابات في جهاز المناعة وتطور الحساسية.


 [
[