خبير طبي في المقال
منشورات جديدة
متلازمة المقصورة
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
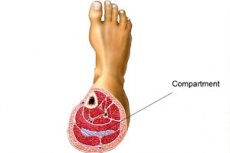
متلازمة الحيز هي حالة مرضية تتطور على خلفية زيادة الضغط داخل مساحة محدودة. قد تتعدد الأسباب، لكن جوهرها يكمن في زيادة الضغط الجزئي داخل تجويف معين، مما يؤدي إلى الضغط على جدرانه، مما يؤدي إلى تمدد ميكانيكي للأغشية وطبقة العضلات، وظهور الألم، واضطرابات وظيفية وبنيوية مختلفة. يُدرك المريض في المراحل الأولية شعورًا بالضغط والتمدد في منطقة تجويف معين، ثم تنضم إليه أعراض مرضية أخرى. غالبًا ما يتطلب الأمر تدخلًا جراحيًا. ومع ذلك، هناك أيضًا طرق علاج تقليدية. [ 1 ]
متلازمة الضغط البطني في الجراحة
هو مجموعة من العوامل، تشمل عمليات هيكلية وفسيولوجية مرضية في الجسم، تؤدي إلى زيادة الضغط في منطقة البطن. وتُعتبر الحالة الأشد خطورة هي الزيادة الحادة في الضغط داخل البطن. في هذه الحالة، يشعر الشخص بضغط متزايد على جدران تجويف البطن، وعلى الأعضاء الداخلية. في البداية، يكون الضغط فقط، مصحوبًا بعدم الراحة، ثم تزداد الأعراض تدريجيًا ويظهر الألم.
هذه الحالة خطيرة لاحتمال تمزق التجويف، بالإضافة إلى اضطرابات جهازية في الدورة الدموية وضغط الدم، قد تصل إلى السكتة الدماغية والنخر. تُسمى هذه الحالة جراحيًا بمتلازمة ضغط البطن، لأن المرض يتركز في تجويف البطن. يمكنك تجربة طرق العلاج التقليدية، ولكنها غالبًا ما تكون غير فعالة، لذا يجب اللجوء إلى طرق علاج جذرية. [ 2 ]
علم الأوبئة
وفقًا للإحصاءات، تُشخَّص متلازمات اللفافة العضلية والبطنية في أغلب الأحيان. تُلاحظ الأولى في حوالي 45% من الحالات، والثانية في 50%. يُميز بعض الباحثين والأطباء أشكالًا أخرى من متلازمة الحيز، لكنها لا تُمثل أكثر من 5%. في حوالي 30% من الحالات، يكون السبب أمراضًا داخلية مُختلفة، وعوامل مُهيِّئة. في 15%، يكون السبب أورامًا، وتجمعات دموية، ووذمة شديدة. حوالي 40% من الحالات المرضية ناتجة عن صدمات مُختلفة، وإصابات، وضغط ميكانيكي على التجويف أو العضلات. أما الـ 15% المتبقية فتعود إلى أسباب أخرى مُختلفة، والتي قد تكون مُتعددة، مثل زيادة الضغط على خلفية ارتفاع ضغط الدم، واضطرابات في وظائف الكلى والكبد والطحال والقلب. [ 3 ]
تشير الإحصائيات إلى أن حوالي 40% من الحالات المرضية تنتهي بمضاعفات مختلفة، وفي 10% منها التهاب الصفاق واضطرابات شديدة في وظائف الكبد والجهاز الهضمي. وفي 9% من الحالات، تتطور أمراض الكبد والكلى، والتي غالبًا ما تتطور وتؤدي إلى الوفاة. ويتطور قصور القلب المزمن في حوالي 11% من الحالات، وفي حوالي 12% منها أمراض الكبد، وفي 8% أمراض الطحال، وفي 10% الفشل الكلوي. وغالبًا ما تتطور هذه الأمراض بشكل معقد. وفي جميع الحالات، يتطور خلل في التوازن الداخلي، واختلال في وظيفة حاجز الأغشية المخاطية. [ 4 ]، [ 5 ]
الأسباب متلازمة الحيز
هناك العديد من الأسباب التي قد تؤدي إلى ظهور متلازمة الحيز. أولًا، يُحددها شكل المرض. لذا، يتطور الشكل البطني بشكل رئيسي نتيجة شلل الأمعاء، وتطور الانسداد، واختلال وظائفها، وضعفها. غالبًا ما يتطور كأثر جانبي بعد إجراءات علاجية وتشخيصية جراحيّة مختلفة، مثل تنظير البطن، خاصةً إذا أُجريت في حالات الطوارئ، دون تحضير مسبق للمريض. كما أنه غالبًا ما يحدث بسبب العلاج بالتسريب الوريدي الغزير، مما يؤدي إلى زيادة حجم السائل الخلالي.
غالبًا ما يكون سبب تطور متلازمة الحيز هو الصدمة، وخاصةً الصدمات المتعددة لتجويف البطن، الناتجة عن ضغط جدرانه. غالبًا ما تتسبب حوادث السيارات والحوادث الصناعية في تراكم السوائل في التجويف خلف الصفاق وزيادة الضغط. كما يمكن أن يؤدي تلف الحجاب الحاجز والعمود الفقري والأعضاء الداخلية المحيطة ومنطقة الحوض إلى تطور متلازمة الحيز. وهناك أيضًا العديد من العوامل الخلقية والتشريحية التي تُهيئ لتطور هذه الأمراض.
في الشكل العضلي اللفافي من متلازمة الحيز، يكمن السبب عادةً في التحميل غير السليم للعضلة، أو الصدمة، أو التلف الميكانيكي. بالإضافة إلى ذلك، قد يكون الضرر ناتجًا عن عوامل وراثية، أو استعداد وراثي، أو إصابات خلقية. غالبًا ما يؤدي الاستخدام غير الصحيح للعاصبة، أو الضمادة، أو الجبيرة، إلى زيادة الضغط داخل العضلة. يجب مراعاة أن الضغط قد يستمر في الارتفاع حتى مؤشرات محددة ومحدودة، وبعدها يتمزق التجويف. لتقليل التأثير المؤلم، تُستخدم أدوية خاصة. في حال عدم فعاليتها، يُلجأ إلى العلاج الجراحي.
يمكن أن يحدث الضغط أيضًا بسبب الورم، أو الورم الدموي، أو الأنسجة التالفة المحيطة، أو العظام النازحة والمخلوعة، أو التورم الشديد. [ 6 ]
عوامل الخطر
تُعتبر جميع العوامل التي قد تُسبب ضغطًا على جسم الإنسان عوامل خطر رئيسية. وتشمل هذه العوامل الميكانيكية التي تُلامس هياكل الجسم مباشرةً (مثل العاصبات، والمشدات، والضمادات الضاغطة، والعظام المُنزوعة).
يمكن أن تُشكل العوامل الخارجية التي تُسبب ارتفاع ضغط الدم، ومن ثم ضغط سوائل الجسم الأخرى، عامل خطر أيضًا. ومن هذه العوامل الضغط تحت الماء (الذي غالبًا ما يعاني منه غواصو السكوبا، والغواصون، ومنقذو الحياة، والغواصون على أعماق كبيرة). غالبًا ما يُصاب جميع من يمارسون الغوص في أعماق البحار، أو الغوص على أعماق كبيرة، أو ممارسة الرياضات الخطرة، بهذا المرض.
تجدر الإشارة إلى أن الضغط الجزئي للسائل قد يرتفع في مناخ المرتفعات، وقلة الهواء، وانعدام الوزن. ويُعتبر هذا المرض مرضًا مهنيًا يصيب الطيارين، وطياري المقاتلات، ومتسلقي الجبال، ورواد الفضاء، ومختلف المختبرين. وغالبًا ما يتطور في ظروف المختبرات لدى العاملين في محطات الطاقة النووية والحرارية.
الأشخاص الذين خضعوا مؤخرًا لتدخلات بطنية أو عضلية، مثل الجراحة أو الإجراءات التشخيصية أو العلاجية بالمنظار، معرضون للخطر أيضًا. قد تُشكل بعض الأدوية والمستحضرات الصيدلانية القوية عوامل خطر. كما تزداد المخاطر بشكل ملحوظ لدى الأشخاص الذين يتلقون العلاج الكيميائي، والمرضى المصابين بأورام الجهاز الهضمي، واضطرابات توتر الأوعية الدموية، وضغط الدم، وأمراض القلب، وأمراض الكلى، والوذمة. [ 7 ]
طريقة تطور المرض
يُعتقد حاليًا أن آلية المرض تعتمد على اضطراب ضغط الدم، بالإضافة إلى اضطراب الضغط في تجاويف بعض الأعضاء. ويختلف هذا باختلاف شكل المرض. ففي الشكل البطني، تحدث اضطرابات في تجويف البطن. أما في الشكل العضلي اللفافي، فيزداد ضغط السوائل في العضلات. تبدأ العملية نتيجة زيادة الضغط بما لا يقل عن 15 وحدة، وبعد ذلك تتفاقم العمليات المرضية وتتفاقم، وتتفاقم الحالة.
ارتفاع الضغط فوق 30 وحدة دولية خطير للغاية، إذ قد تتطور اضطرابات أخرى، قد تصل إلى فشل أعضاء متعددة. من الخطورة الحفاظ على ضغط مرتفع داخل البطن ليوم واحد، إذ يؤدي ذلك إلى اختلال في وظائف الأعضاء، ونخرها، واضطراب تدفق الدم الجهازي، وإمدادها بالدم. كما قد تتطور ظواهر مثل متلازمة الشريان التاجي الحادة (ACS) واحتشاء عضلة القلب (IAH)، مما يُحفز عددًا من التغيرات المرضية الأخرى في الجسم، والتي تؤثر على الجسم بأكمله، وجميع أجهزة الجسم. وكقاعدة عامة، تتطور الأعراض تدريجيًا، مع ارتفاع الضغط وتدهور العمليات الأيضية.
أولاً، هناك اضطرابات موضعية. قد تكون هذه اضطرابات في طبقة العضلات أو في تجويف البطن. يرتفع الضغط، ويضعف تدفق الدم الموضعي. يتدهور التبادل بين سوائل الأنسجة والدم واللمف. يؤدي هذا إلى بقاء نواتج الأيض في سوائل الأنسجة، مما يُسمّم الجسم. كما يزداد نقص الأكسجين، ويصاحبه فرط ثاني أكسيد الكربون (نتيجةً لانخفاض حاد في الأكسجين وزيادة في مستوى ثاني أكسيد الكربون، أولاً في سوائل الأنسجة، ثم في الدم، أي في إجمالي تدفق الدم الجهازي).
تجدر الإشارة إلى أنه مع ارتفاع ضغط الدم، تظهر متلازمة الألم تدريجيًا. تنتشر هذه العملية خارج التجويف المصاب عبر الشرايين والأوردة المجاورة، مما يؤدي إلى اضطراب إمداد الأنسجة المحيطة بالدم، واضطراب حالة الأغشية المخاطية، وانخفاض مستوى الأكسجين في الجسم.
يُشكل هذا المرض خطرًا بالغًا على تجويف البطن، إذ يُسبب اضطرابًا فوريًا في حركة الأمعاء، ويحدث ركود، وينخفض مستوى الحموضة في تجويف المعدة والأغشية المخاطية. هذا يُقلل من تفاعلية الأمعاء والمستقبلات، ويُعيق العمليات الهضمية. حتى لو لم تُلاحظ الأمراض الواضحة بعد، ولم تتدهور الحالة الصحية، فإن التسبب في المرض واضح تمامًا من الناحية النسيجية.
أولاً، يُلفت الانتباه إلى أن انخفاض الحموضة يزيد من خطر الإصابة بالسرطان، مما قد يؤدي إلى ظهور أورام خبيثة (سرطانية)، والتي غالبًا ما تكون غير قابلة للعلاج جراحيًا، خاصةً عند تواجدها في منطقة المعدة. يؤدي الانخفاض التدريجي في حركة الأمعاء وحركة التمعج، وتطور الاحتقان، إلى زيادة خطر الإصابة بالاحتقان، مما يؤدي إلى تفاقم الحالة وزيادة الضغط داخل البطن.
تتطور عمليات قيحية صديديّة مُعْتِنَة، والتي قد تتطور إلى نخر الأنسجة والتهاب الصفاق. يرتبط التهاب الصفاق بتطور الالتهاب، الذي يُصيب تجويف البطن بأكمله. غالبًا ما ينتهي بتسمم الدم (تسمم الدم)، ويؤدي إلى موت الأنسجة المحيطة. ويصاحبه تسمم حاد، تنتشر فيه السموم الداخلية والخارجية في جميع أنحاء الجسم.
نتيجةً لذلك، تتطور عمليات مرضية تؤثر على جميع أجزاء الأمعاء، بما في ذلك الأمعاء الدقيقة والغليظة. كل هذا يستلزم زيادة العبء على أعضاء الجهاز البولي، والكبد، الذي يتوقف عن التعامل مع الكمية المتزايدة من السموم الداخلية، مدعومًا بعملية مرضية معدية وصديدي-إنتانية. يزداد التسمم، مما يزيد العبء على الكبد والأجهزة الأخرى المعنية بتحييد السموم.
تجدر الإشارة إلى أن هناك تطورًا مصاحبًا لأمراض الكبد، وأمراض المناعة الذاتية، وتضخم الكبد، وتضخم الطحال. لدى العديد من المرضى، يتطور تضخم الكبد والطحال معًا. قد تكون المرحلة الأخيرة من المرض قصورًا كلويًا وكبديًا حادًا، مما يؤدي إلى ضعف النتاج القلبي، وفشل القلب، واضطرابات في أعضاء متعددة. وهذا يُمثل بالفعل معيارًا تشخيصيًا سلبيًا، وقد يؤدي إلى الوفاة إذا لم تُتخذ التدابير المناسبة. [ 8 ]
الأعراض متلازمة الحيز
في المراحل الأولى من تطور متلازمة الحيز، يشعر الشخص بانزعاج من شعور بضغط داخلي ينشأ في تجويف الأعضاء الداخلية. غالبًا ما يؤثر هذا المرض على الجهاز الهضمي والعضلات. تدريجيًا، ومع تفاقم الحالة المرضية، يزداد الشعور بالتمدد والضغط الداخلي. يلاحظ الكثيرون شعورًا بأنهم على وشك الانفجار من الداخل، أو كأنهم "ينفجرون كالبالون". ثم يتطور الألم، وقد ينتشر في جميع أنحاء المنطقة المصابة. غالبًا ما يحدث تلف جهازي في الأوعية الدموية وارتفاع عام في ضغط الدم والضغط الوريدي.
من الأعراض الشائعة لمتلازمة الحيز اضطراب نظم القلب. يتجلى ذلك بضيق في التنفس، مصحوبًا بارتفاع ضغط الدم، وعدم انتظام ضربات القلب، وتسرع القلب، وفي حالات نادرة، بطء القلب. قد يُلاحظ أيضًا ألم في منطقة الكلى والكبد والقلب. تتعطل وظيفة الجهاز التنفسي، ويصعب الزفير بشكل خاص. قد يُصاب المريض بضيق في التنفس، وقد ينخفض معدل حركات التنفس. تحدث تغيرات رئيسية في الجهازين التنفسي والقلب والأوعية الدموية، حيث يرتفع الضغط داخل الصدر.
أول علامة تُشير إلى تطور المرض هي الشعور بضغط على جدران الأعضاء المجوفة من الداخل. يُسبب هذا الشعور انزعاجًا يزداد تدريجيًا، ويصاحبه أحاسيس مزعجة مختلفة، حتى ظهور متلازمة الألم.
مراحل
تمر العملية المرضية بعدة مراحل. في المرحلة الأولى، تظهر العلامات والأعراض المبكرة، مما يشير إلى ارتفاع ضغط الدم وتجمع السوائل في تجاويف الجسم (حسب منطقة الإصابة). في الوقت نفسه، لا تُشعر الأحاسيس بالراحة، بل هي مزعجة للغاية، وتميل إلى التزايد والتفاقم.
في المرحلة الثانية من متلازمة الحيز، يضطرب التوازن الداخلي وتبدأ العملية المرضية بالانتشار. قد لا تزال الأعراض غير واضحة أو محسوسة بشكل كافٍ، وقد يكون العرض الوحيد هو الضغط. ولكن في التحاليل المخبرية، تظهر بالفعل علامات على اضطرابات في الكيمياء الحيوية للدم، وهي علامات مبكرة لتسمم الدم الداخلي.
بالفحص البصري، يُلاحظ تورم واحتقان واضح في الأنسجة. كما يُلاحظ عند الجس سماكة والتهاب في الغدد الليمفاوية، مع ألم. يزداد تدفق الدم بمعدل يتراوح بين 10 و20 وحدة، وهذا خطير جدًا على الجسم. ويؤدي ذلك تحديدًا إلى إجهاد الكبد بشكل لا يُطاق، ويؤدي إلى تلف نخري فيه، حيث يموت حوالي 15% من خلايا الكبد، وهو أمر خطير جدًا على الكبد. يتضح هذا بوضوح في التحاليل الكيميائية الحيوية، ويتم تشخيصه أولًا بارتفاع مستوى إنزيمي AlAT والفوسفاتاز القلوي.
في حال عدم علاج المرض، تحدث المرحلة الثالثة من العملية المرضية. مع العلاج في الوقت المناسب، وخفض الضغط على مؤشرات الحالة الفسيولوجية للشخص، غالبًا ما تعود الحالة إلى طبيعتها. ولكن في حالة موت خلايا الكبد، لا يُلاحظ تعافيها. تُستبدل الخلايا الكبدية التالفة بنسيج ضام، مما يزيد بشكل كبير من خطر الإصابة بتليف الكبد، ويزيد العبء على الكلى والقلب والجهاز التنفسي.
ترتبط المرحلة الثالثة من متلازمة الحيز باضطرابات في وظائف الكلى والكبد والقلب والرئتين. ونتيجةً لذلك، يزداد احتمال الإصابة بقصور في هذه الأعضاء بشكل حاد. كما تبدأ خلايا القلب والكبد والكلى بالموت. ويصاحب موت نسبة كبيرة من الخلايا اختلال في الحالة الفسيولوجية الطبيعية لهذه الأعضاء. وتجدر الإشارة أيضًا إلى أن المرحلة الثالثة تنتهي في معظم الحالات بفشل أعضاء متعددة.
المرحلة الرابعة هي الأكثر شدة، وغالبًا ما تنتهي بالوفاة. وهكذا، يتوقف الكبد عن التعامل مع السموم، وتزداد أعراض التسمم. يستمر ضغط الدم في الارتفاع، وتتفاقم الحالة، وتستمر الصورة السريرية للتسمم في النمو. يظهر نخر الأنسجة. يزداد الحمل على الأنسجة التي بقيت على قيد الحياة بشكل كبير، مما يؤدي إلى زيادة خطر الفشل. في الكلى، يضطرب الترشيح الأنبوبي، وتتطور عمليات نخرية في الكلى، ونتيجة لذلك يمكن أن تفشل الكلى. تزداد الأمراض تدريجيًا، وهذا يؤدي بالفعل إلى فشل متعدد الأعضاء، حيث يضطرب التنظيم الهرموني أيضًا. على وجه الخصوص، يضطرب نظام الرينين-الألدوستيرون، ووظيفة نظام الألدوستيرون. ينخفض إدرار البول وأحيانًا يختفي تمامًا. قد يدخل الشخص في غيبوبة أو يموت.
المرحلة الخامسة من متلازمة الحيز، بحد ذاتها، غير موجودة، لكن بعض الأطباء يميزونها. عادةً ما تكون هذه المرحلة حادة وغير قابلة للشفاء، مصحوبة بتسمم حاد وفشل أعضاء متعددة. قد يفقد الشخص وعيه، ويدخل في غيبوبة. تتطور وذمة في الدماغ والرئتين، وينتهي كل شيء بالوفاة. إذا كان الشخص في هذه المرحلة الخامسة، فلا توجد حالات شفاء. إذا استثنينا الحالات التي يكون فيها الشخص على أجهزة الإنعاش الاصطناعي. [ 9 ]
إستمارات
هناك عدة أنواع من متلازمة الحيز. غالبًا ما يعتمد التصنيف على الصورة السريرية والأعراض الأساسية التي تُشكل الشكاوى الرئيسية لدى الشخص، بالإضافة إلى خصائص المرض والأعضاء المصابة.
أكثر أنواع متلازمة الحيز شيوعًا هو متلازمة البطن، التي تصاحبها زيادة في الضغط داخل البطن، بالإضافة إلى اضطرابات في تدفق الدم الجهازي. تجدر الإشارة أيضًا إلى أن هذا النوع من الأمراض غالبًا ما يؤدي إلى الوفاة، إذ يُسبب خللًا في الجهاز الهضمي بأكمله، ويُساهم في تكوّن أورام خبيثة في المعدة. وينتج عن ذلك احتقان يُشكل مصدرًا للعدوى والسموم، ويصاحب ذلك تسمم الجسم، وضمور الطبقة العضلية، وشلل الأمعاء، والتهاب الصفاق.
الشكل الثاني، وهو شائعٌ جدًا في الممارسة الطبية، هو الشكل العضلي اللفافي، الذي يصاحبه اضطراباتٌ في الجهاز العضلي. يزداد الضغط داخل العضلة، وتضطرب حالة أليافها. ومن السمات المميزة أن هذه المتلازمة غالبًا ما تكون مصحوبةً بألمٍ شديدٍ في منطقة العضلة، ويتفاقم الألم تدريجيًا حتى يصيب الجهاز العضلي الهيكلي بأكمله. ومن السمات المميزة أيضًا انخفاضٌ تدريجيٌ في قوة العضلات، قد يؤدي في النهاية إلى شللٍ فيها، وفشلٍ تامٍّ في الأطراف.
أخطر نقطة هي تلف العضلات الملساء، حيث تنخفض قوة العضلات الملساء التي تُشكل الأعضاء الداخلية والطبقات المخاطية وتحت المخاطية. وتجدر الإشارة أيضًا إلى أنه في هذه الحالة، قد تحدث وفاة مفاجئة نتيجة سكتة قلبية أو توقف تنفسي، نتيجة شلل كامل لعضلات الجهاز التنفسي.
النوع الأقل شيوعًا من متلازمة الحيز هو الشكل داخل الصدر، حيث يزداد الضغط في منطقة القص، في التجويف الجنبي. والنتيجة السلبية الرئيسية هي زيادة الضغط داخل الجمجمة. ويرجع ذلك إلى أن زيادة الضغط في التجويف الصدري تؤدي إلى ضغط على المناطق بين الأضلاع، والعمود الفقري الصدري، والحبل الشوكي. ويزداد الضغط تدريجيًا على العمود الفقري العنقي، والهياكل تحت الأضلاع، مما يؤدي إلى زيادة الضغط داخل الجمجمة.
غالبًا ما تُلاحظ العملية العكسية، حيث يصاحب الصدمة الدماغية زيادة في الضغط داخل الجمجمة. ويصاحب هذه العملية ضغط على هياكل الجذع وأجزاء مختلفة من النخاع الشوكي. كما يزداد الضغط داخل التجويف الصدري، مما يؤدي إلى وذمة في الدماغ والحبل الشوكي، وانسداد في القشرة المخية، ويزداد خطر الإصابة بإصابات دماغية إقفارية.
مع الإصابات المشتركة في الدماغ والبطن والأعضاء الداخلية، يزداد الضغط في تجويف الصدر. يزداد الوذمة ويتعرض الدماغ لمزيد من التغيرات الوظيفية. يبدأ الضغط بالارتفاع في كل من منطقة الدماغ والصفاق. في الوقت نفسه، يزداد الضغط في منطقة القص. يصاحب ذلك إصابات قلبية وعائية واضحة، يستمر فيها ازدياد الوذمة. تُعد الوذمة الرئوية خطيرة للغاية، حيث تؤدي في أغلب الأحيان إلى الوفاة.
من النادر جدًا وجود أنواع من الأمراض مثل متلازمة الحيز في قصبة الساق، والفخذ، والأرداف، والساعد، والمرفق. في معظم الحالات، تكون الإصابة مصحوبة بإصابة في الجهاز العضلي. لا يُصنف معظم الباحثين هذه الأنواع في فئة منفصلة، بل يُحيلونها جميعًا إلى متلازمة اللفافة العضلية.
متلازمة الحيز البطني
متلازمة الحيز البطني هي آفة بطنية مصحوبة بارتفاع شديد في الضغط في منطقة الصفاق. يصاحبها أحاسيس مزعجة، مثل الشعور بضغط داخل تجويف البطن. هذه الحالة شديدة وخطيرة للغاية، وخاصةً مضاعفاتها. تتطور بسرعة مضاعفات تؤثر على الكبد والكلى والقلب. ويتطور فشل أعضاء متعددة، مصحوبًا بغيبوبة ووفاة.
غالبًا ما يكون العلاج بالأدوية والطرق التقليدية، ولكن قد تُلجأ أيضًا إلى طرق جذرية. وهذه إجراءات متطرفة تُستخدم عند عدم فعالية الطرق الأخرى. يهدف العلاج بشكل رئيسي إلى تقليل الضغط في تجويف البطن، وتقليل الوذمة، وتسكين الألم. [ 10 ]
متلازمة الحيز في قصبة الساق
غالبًا ما يُقصد بمتلازمة الحيز أسفل الساق الشكل العضلي اللفافي لهذه المتلازمة، والذي يصاحبه زيادة في الضغط على العضلات المُشكّلة للكاحل. كما يُصاب مفصل الكاحل بتشوّه كبير. يهدف العلاج إلى تقليل الضغط، والتخلص من الألم والتورم، والوقاية من الشلل وارتخاء العضلات. [ 11 ]
متلازمة الحيز الألوي
هي إصابة في عضلات الألوية، حيث يزداد الضغط اللفافي داخل ألياف العضلة. وينتج هذا عن مجموعة من العوامل المصاحبة لمجموعة من التغيرات، وهي ظواهر مرضية تحدث في مساحة عضلية محدودة. وعادةً ما تبدأ بإصابة موضعية في عضلة واحدة وزيادة في الضغط فيها، مصحوبة بنقص تروية وارتفاع ضغط الدم، مع شلل تدريجي وشلل جزئي.
هذه الحالة خطيرة جدًا نظرًا لضعف تروية العضلات وتطور وذمة شديدة وارتفاع ضغط الدم. يتضخم جزء من العضلات، بينما يفقد جزء آخر قوته بشكل تدريجي ومتسارع. غالبًا ما تتطور متلازمة الحيز في عضلة الألوية نتيجة تلف رضحي في كل من العضلة نفسها وطبقتها اللفافية.
تشمل الأعراض الشائعة ظهور وذمة ما بعد الصدمة، وارتفاع ضغط الدم الشديد، والورم الدموي، والوذمة، والضغط الموضعي. غالبًا ما يضغط ورم متطور وسريع النمو على العضلة، مما يؤدي إلى ارتفاع ضغط الدم فيها. أي أن السبب الكامن وراء ذلك هو ضغط موضعي تدريجي للعضلة، مع بقاء حجمها ثابتًا. لا تستطيع العضلة تحمل هذا الانقباض التدريجي إلا إلى حدود معينة. في الوقت نفسه، يستمر ارتفاع ضغط الدم حتى تمزق العضلة أو حدوث نخر نخري.
الأعراض الرئيسية هي الألم، المصحوب بشعور بالضغط والانضغاط ونبض مستمر متزايد. يزداد الألم في المساء وينخفض قليلاً في الصباح. كما يتعرض المفصل التالف لضرر كبير، فيقل حركته، وتضطرب تغذيته، وتنخفض كمية المادة الزلالية المزلقة المسؤولة عن سلامة المفصل وسلامته. ومن السمات المميزة أيضاً أن الألم ينخفض بشكل ملحوظ مع الحركات النشطة للمنطقة المصابة، ويزداد بشكل ملحوظ مع الحركات السلبية، وخاصة عند شد العضلة وضغطها. كما يزداد الألم عند تغيير وضع الركبة بالنسبة للأرداف. ومن الظواهر المزعجة التي يصفها المرضى بتوتر متزايد، وتورم، وانثناء، وخدر، وفرط الحساسية. كما تزداد حساسية الجلد. [ 12 ]
متلازمة الحيز في الساعد
في كثير من الأحيان، بعد حوادث وكوارث مختلفة، تتطور متلازمة الحيز في الساعد. وهي حالة تُضغط فيها العضلة أو تتضرر ميكانيكيًا، ويصاحبها ضغط متزايد في اللفافة العضلية. ومن السمات المميزة لهذه الحالة الألم متوسط الشدة، بالإضافة إلى التطور السريع للعملية المرضية، التي تؤثر بسرعة على أجزاء أخرى من الجسم. على سبيل المثال، غالبًا ما تشمل العملية المرضية كلاً من قسم الكتف وحزام الأطراف العلوية بأكمله. وبالتالي، فإن إحدى مضاعفات أمراض الساعد هي متلازمة الحيز في الكتف والترقوة، وأحيانًا منطقة الصدر. [ 13 ]
متلازمة الحيز في التهاب الصفاق
غالبًا ما تصاحب متلازمة الحيز التهاب الصفاق، كما أن التهاب الصفاق غالبًا ما يُسبب هذه المتلازمة. لذلك، مع زيادة الضغط في تجويف البطن، غالبًا ما يحدث ركود، وتضطرب الحركة الدودية والحركية، مما يؤدي إلى انخفاض التوتر، ويزيد من خطر حدوث مضاعفات، مثل الالتهابات والعمليات المعدية. وقد يتطور التهاب الصفاق كمرحلة أخيرة من الضرر الشديد الذي يصيب الصفاق.
من الشائع أيضًا رؤية حالات يتطور فيها التهاب الصفاق (مثل الالتهاب الشديد، ركود البراز، شلل الأمعاء، الانسداد). في هذه الحالة، يؤدي التهاب الصفاق إلى زيادة مفاجئة في الضغط في تجويف البطن، مما يؤدي إلى متلازمة الحيز. ومن السمات المميزة أن هذه العملية تتطور بسرعة. ففي الحالة الأولى، تكون العملية تدريجية للغاية، مصحوبة بزيادة تدريجية في الضغط. أما في الحالة الثانية، فتتطور العملية بسرعة كبيرة، مصحوبة بارتفاع حاد في الضغط في الصفاق. [ 14 ]
المضاعفات والنتائج
تتطور المضاعفات والعواقب السلبية المختلفة بسرعة كبيرة. وهي شديدة، وغالبًا ما تؤدي إلى الوفاة. على سبيل المثال، في متلازمة الحيز البطني، يتطور بسرعة انخفاض في التمعج والحركة وانخفاض الحموضة. ويتعطل الأداء الكامل للجهاز الهضمي: يحدث احتقان، وضعف في الأمعاء الغليظة والدقيقة، وعمليات التهابية ومعدية، والتهاب الصفاق. وعلى خلفية انخفاض الحموضة، غالبًا ما تتطور الأورام الخبيثة. وتُعتبر الأورام الموضعية في المعدة أخطر هذه الأورام، لأن معظمها غير قابل للعلاج جراحيًا.
تُعتبر مضاعفات متلازمات الحيز العضلي اللفافي خطيرة أيضًا. غالبًا ما تكون هذه المضاعفات نتيجة اضطرابات في توتر العضلات، وزيادة الضغط في اللفافة. لذا، فإن الحالة التي ينخفض فيها توتر عضلات الجهاز التنفسي خطيرة للغاية. في النهاية، قد يؤدي هذا إلى شلل في مركز الجهاز التنفسي، وتوقف العمليات التنفسية، وتوقف التنفس. كما تتطور في كثير من الأحيان أمراض تتعلق بنشاط القلب، واضطراب في الأداء الطبيعي للكلى والكبد والطحال. كما يضطرب التنظيم الهرموني للجسم، ويضطرب الجهاز المناعي، وتنخفض شدة الأيض.
غالبًا ما تصاحب متلازمة الحيز وذمة رئوية ودماغية. ويمكن اعتبار أخطر عواقبها فشلًا قلبيًا وتنفسيًا وكلويًا وكبديًا، والذي يتطور في النهاية إلى فشل في عدة أعضاء، ويؤدي إلى الغيبوبة والارتباك والوفاة.
متلازمة الحيز هي حالة مرضية خاصة، حيث يزداد الضغط في تجاويف الأعضاء. في هذه الحالة، تتمدد جدران الأعضاء، وتتهيج المستقبلات، ويتطور عدد من الأمراض المصاحبة. يتمثل العرض الرئيسي في الشعور المستمر بالضغط، والذي يزداد بالضرورة. مع تطور المرض، يتطور الألم. وحسب شكل المتلازمة، يمكن أن تؤثر العملية المرضية على العضلات أو تجويف البطن. السبب الأكثر شيوعًا هو الصدمة أو التلف الميكانيكي، مما يؤدي إلى ضغط المنطقة المصابة. ولكن قد تكون هناك أسباب أخرى أيضًا.
تعتمد آلية المرض على زيادة ضغط السوائل الداخلية على جدران الأعضاء المجوفة. على سبيل المثال، زيادة الضغط داخل البطن والصدر والضغط الجنبي. تتطلب هذه الحالة تشخيصًا وعلاجًا فوريين، نظرًا لخطورة مضاعفاتها. من أهم هذه المضاعفات شلل الأمعاء (في البطن)، وشلل العضلات (في اللفافة العضلية). كما أن التهاب الصفاق، والتسمم، والسكتات الدماغية، ونخر الأنسجة، الذي يؤدي إلى فشل أعضاء متعددة، والغيبوبة، والوذمة الدماغية والرئوية، والوفاة، من المضاعفات الشائعة أيضًا. [ 15 ]
التشخيص متلازمة الحيز
لتشخيص متلازمة الحيز، يُنصح باستشارة طبيب عام، والذي بدوره سيُحيلك إلى الطبيب المختص المناسب. في حال حدوث حالة حادة، يجب استدعاء سيارة إسعاف. كلما تم التشخيص وتقديم الرعاية الطارئة في أسرع وقت، كانت الحالة أكثر أمانًا، وانخفض خطر الوفاة. في حالة الصدمة، يُجري التشخيص طبيب صدمات.
تُحدد طرق تشخيص متلازمة الحيز بشكل أساسي بناءً على شكل المرض. في حالة متلازمة اللفافة العضلية، يُجرى فحص بدني قياسي، تُستخدم خلاله طرق الفحص القياسية، مثل التسمع والجس والقرع. يُمكّن هذا من تحديد الوذمة، والورم الدموي، واحتقان الدم، واحتمالية التمزق، وسماكة الأنسجة. من المهم تتبع معدل تطور الوذمة وزيادة الأعراض. في متلازمة الحيز الرضحية، يُلاحظ أقصى قدر من الوذمة بعد 5-12 ساعة من الإصابة. كما يُحدد مدى تطور متلازمة الحيز بناءً على مدة استخدام العاصبة (إن وجدت).
التحليلات
الاختبارات السريرية القياسية لا تُقدم معلومات كافية، ونادرًا ما تُستخدم. ومع ذلك، حتى الاختبارات السريرية للبول والدم والبراز تُقدم معلومات مهمة للطبيب المُختص. على سبيل المثال، يُمكنها تحديد الاتجاه التقريبي للعمليات المرضية المُلاحظة في الجسم. وبواسطتها، يُمكن الحكم على التغيرات المستقبلية، والتنبؤ بنتائج المرض، وتقييم فعالية العلاج، وتحديد خطة البحث المُستقبلي.
التشخيص الآلي
تتوفر حاليًا طرق خاصة لقياس الضغط تحت اللفافة، مما يسمح بتحديد مستوى الضغط بدقة. ويُستخدم لهذا الغرض جهاز ريفا-روتشي، وهو مقياس ضغط زئبقي خاص مزود بإبرة حقن. ويتوفر في الطب الحديث العديد من الطرق المبتكرة التي تتيح مراقبة الضغط تحت اللفافة وداخل البطن على المدى الطويل. ولا شك أن طرق التشخيص الآلية لا تزال الأكثر موثوقية.
ارتفاع ضغط الدم لمرة واحدة أو من حين لآخر، أو ارتفاع طفيف، لا يُشكل أساسًا لتشخيص متلازمة الحيز. ولتشخيص هذا، يجب أن يرتفع ضغط الدم بمقدار 40 وحدة. في هذه الحالة، يجب تقديم الرعاية الطارئة فورًا، لأنه إذا استمر هذا الضغط لمدة 5-6 ساعات، ستتعرض العضلات لإصابات إقفارية، يعقبها نخر الأنسجة.
هناك أيضًا طرق مفتوحة لقياس الضغط داخل البطن. تُتاح هذه الطرق في حالة وجود تجويف مفتوح، كإصابة بالغة مثلاً، أو عند إجراء تنظير البطن والإجراءات الجراحية الأخرى. كما يُمكن استخدام طرق القياس المباشرة في حالة وجود أنابيب تصريف، أو عند إجراء غسيل الكلى البريتوني. لا شك أن هذه الطرق هي الأكثر دقة، لكنها خطيرة أيضًا. لذلك، نادرًا ما تُستخدم، وفقط إذا كان استخدامها مبررًا ومناسبًا. تجدر الإشارة إلى أن هذا الإجراء يتطلب دقة ومهارة عالية من الطبيب المُختص الذي سيُجريه. من الضروري دائمًا مراعاة ارتفاع خطر حدوث مضاعفات. لذلك، في حال وجود مثل هذا الاحتمال، يُجرى التشخيص غير المباشر.
في حالة متلازمة الحيز البطني، يعتمد التشخيص على قياس ضغط المثانة. ويرجع ذلك إلى أن الضغط ينتشر إلى جميع نقاط تجويف البطن دون تغيير (وفقًا لقانون باسكال). وبالتالي، يكون الضغط متساويًا في المثانة وفي جميع نقاط البطن وخلف الصفاق، وكذلك في الوريد الأجوف السفلي. ويُعتبر قياس ضغط المثانة يوميًا الطريقة الأكثر فعالية ودقة في الفحص. كما أنه آمن وغير ضار، ولا يُسبب أي آثار سلبية على الصحة.
لإجراء هذه المراقبة، يُستخدم جهاز قياس ضغط البول، وهو نظام مغلق مزود بجهاز قياس وفلتر مدمج كاره للماء. إلا أن لهذه الطريقة موانعها الخاصة. على سبيل المثال، لا يمكن استخدامها في حالة تلف المثانة أو ضغطها بسبب ورم دموي أو ورم. في هذه الحالة، يُستخدم أنبوب معدي لقياس الضغط داخل المعدة. في الحالات القصوى، عندما يتعذر استخدام طرق أخرى، يُقاس الضغط داخل البطن عن طريق قسطرة الوريد الأجوف السفلي. تُدخل القسطرة عبر الوريد الفخذي.
تشخيص متباين
يعتمد التشخيص التفريقي على ضرورة التمييز بين أعراض متلازمة الحيز وأعراض الحالات المرضية المشابهة. يُعد الألم معيارًا تشخيصيًا مهمًا، كما يُقيّم من خلال العديد من خصائص مسار المرض. يُشير الألم النابض، الذي يُلاحظ بعمق في الطبقات الداخلية للعضلة أو العضو، إلى تطور متلازمة الحيز. في الإصابات العادية، يكون الألم سطحيًا عادةً ولا يُشعر به. كما يُشير الألم الناتج عن التمدد والضغط السلبيين إلى زيادة الضغط. مع الحركات النشطة، ينخفض الألم بشكل ملحوظ، وتتحسن الحالة. على العكس، مع التثبيت، ينخفض الألم.
متلازمة زوديك
هي حالة مرضية تحدث نتيجة ضغط أو صدمة. وغالبًا ما تكون نتيجة رعاية طارئة غير مناسبة، أو في غياب رعاية مؤهلة لكسور الأطراف. في هذه المتلازمة، يتطور ضمور عصبي، يليه ضعف وموت إضافي لطبقة العضلات.
غالبًا ما تُلاحظ متلازمة زوديك بعد الكسور (بعد إزالة الجبيرة). قد لا يلتحم العظم بشكل صحيح، مما يضغط على الأنسجة المحيطة. تتمثل الأعراض الرئيسية في ظهور تورم، وألم، وتقشّر الجلد، وبرودة المنطقة المصابة. على العكس، قد ترتفع درجة حرارة المنطقة المصابة. غالبًا ما يكون هناك وخز، وحرقان، وحكة في المنطقة المصابة.
في المستقبل، يتطور نخر في ألياف العضلات، وتموت الأنسجة العضلية. قد تنتهي الحالة بالشلل. كما تتطور على خلفية هشاشة العظام، والعمليات الضمورية والنخرية. في المقام الأول، يعتمد التسبب في المرض على اضطراب عصبي، حيث يحدث خلل في التوصيل العصبي، وانخفاض في الحساسية والتفاعل والاستجابة للمنبهات.
تشمل طرق التشخيص الموجات فوق الصوتية والتصوير الشعاعي وقياس درجة حرارة الجسم باستخدام جهاز تصوير حراري. يهدف العلاج إلى تخفيف متلازمة الألم، والقضاء على التورم، ومنع موت الأنسجة. في حال ظهور أي أعراض لمتلازمة زوديك، يجب مراجعة الطبيب في أسرع وقت ممكن، وإجراء العلاج اللازم. وإلا، فإن المرحلة الثالثة غير قابلة للعلاج عمليًا، وتنتهي بالوفاة.
متلازمة الاصطدام
هو مرض يحدث نتيجة تأثير قوي واحد على العضلات نتيجة عوامل رضحية مختلفة. في هذه الحالة، يحدث تدمير حاد لأنسجة العضلات مع إطلاق نواتج تحللها (الميوغلوبين، نواتج أيضية خلوية) في الدم. كل هذا مصحوب بتسمم حاد. تُسمى هذه الظاهرة انحلال الربيدات. في هذه الحالة، يحدث تسمم ناتج عن تحلل أنسجة العضلات. يحدث فشل تدريجي في الكلى مع تطور الفشل الكلوي، بسبب زيادة الحمل عليها وعلى الجهاز البولي بأكمله بشكل ملحوظ. تزداد أعراض التسمم، ويحدث فشل في العديد من الأعضاء، ويحدث الموت.
السبب الأكثر شيوعًا لمتلازمة الاصطدام هو تأثير ضار واحد شديد الشدة. تحدث حوالي 50٪ من جميع الحالات في المناطق التي تشهد أعمال عدائية، والصراعات المحلية، والتفجيرات، والهجمات الإرهابية، والانفجارات. كما يُلاحظ غالبًا في منطقة حالات الطوارئ والكوارث (الزلازل، والتسونامي، والفيضانات، والحرائق الجماعية، والانهيارات، وتحت المباني المدمرة). قد لا يعتمد التسبب في المرض فقط على انتهاك سلامة الأنسجة العضلية، ولكن أيضًا على انسداد الأوعية الدموية، أو انسدادها، أو ضغطها، أو تجلطها، مما يؤدي إلى ضعف الدورة الدموية، وعدم حصول الأنسجة العضلية على التغذية اللازمة. يتطور التسمم، والضمور، ونقص الأكسجين مع فرط ثاني أكسيد الكربون. بعد تدمير الأنسجة، يتم إطلاق العناصر الهيكلية في الدم، وتنتشر في جميع أنحاء الجسم، وتضطرب الحالة الهيكلية والوظيفية للكائن الحي بأكمله.
متلازمة الضغط المطول
نتيجةً لضغط العضلة لفترات طويلة، قد تتطور متلازمة تُسمى متلازمة الضغط المطول. وكما يتضح من الاسم نفسه، فإن آلية المرض تعتمد على خلل في التغذية العضلية، والذي يتطور نتيجةً لتعرض ألياف العضلات للضغط لفترات طويلة. كما تتعطل عمليات الدورة الدموية وتغذية العضلات. ويتعطل تدفق نواتج الأيض الثانوية من الجسم، مما يعيق وصول الأكسجين والمغذيات إلى أنسجة العضلات.
نتيجةً لذلك، يزداد محتوى ثاني أكسيد الكربون في الأنسجة العضلية، وتتراكم المنتجات الأيضية، ويضطرب إمداد العضلات بالدم والتغذية. كما تتعرض الأوعية الدموية للانسداد والتغيرات الضمورية. ونتيجةً لذلك، تحدث تغيرات وظيفية، ثم هيكلية، في الأنسجة العضلية، وصولًا إلى تفكك العناصر الهيكلية ونخر الأنسجة. تُفرز بقايا الأنسجة العضلية في مجرى الدم، وتُنقل إلى جميع أنحاء الجسم، مما يؤدي إلى مزيد من تلف الأعضاء الداخلية بسبب المواد السامة.
الأعراض هي خدر، واحمرار في المنطقة المصابة، وألم، وخفقان. في البداية، هناك ارتفاع موضعي في درجة الحرارة، وتورم، واحتقان. ثم يبدأ الجلد بالتحول إلى اللون الأزرق، وتظهر حكة. يصبح الجلد باردًا، مما يدل على خلل خطير في العمليات الأيضية، وانخفاض في تدفق الدم إلى العضلات. تتعطل الحساسية، والعمليات الغذائية، وتزداد أعراض التسمم. إلى جانب ذلك، تتطور أيضًا أمراض الأعضاء الداخلية.
تجدر الإشارة إلى أن متلازمة الضغط المطولة قد تؤدي إلى الشلل والإعاقة، ما يتطلب عناية طبية عاجلة. من الضروري إزالة التورم في أسرع وقت ممكن، وتطبيع التغذية والدورة الدموية في الأنسجة، ثم التخلص من أعراض التسمم.
علاج او معاملة متلازمة الحيز
يُعد العلاج السببي لمتلازمة الحيز الأكثر فعالية. وهذا يعني، أولاً وقبل كل شيء، ضرورة القضاء على السبب الذي يُسبب الضغط ويزيد من ضغط التجويف. من الضروري استعادة الدورة الدموية المضطربة في أسرع وقت ممكن، وتطبيع توصيل الأنسجة العضلية. للقيام بذلك، دلك المنطقة المصابة بحركات خفيفة وسريعة. ابدأ بحركات سطحية خفيفة مع الهز. قد تكون الحركات العميقة خطيرة، لأنها قد تُسبب ضرراً لسلامة الأوعية الدموية المتضررة. انزع جميع الضمادات، وقم بتشريح الجبيرة إذا لزم الأمر، وأزل أو فك معدات الجر الهيكلي. يُوضع الطرف على مستوى القلب. لتطبيع العمليات الأيضية والدورة الدموية.
بعد استعادة الدورة الدموية، تُطبّق العلاجات التي تحافظ على المستوى الأمثل لتغذية الأنسجة المتضررة. من المهم ضمان الدورة الدموية الطبيعية، مما يسمح بالتخلص من النواتج الثانوية والمستقلبات من الجسم في الوقت المناسب، بالإضافة إلى الحفاظ على مستوى مثالي من الأكسجين والتغذية الطبيعية. لتحقيق ذلك، تُستخدم مضادات التخثر ومضادات التشنج، مما يُسهم في القضاء على فرط التخثر وتشنج الأوعية الدموية. بالإضافة إلى ذلك، تُوصف الأدوية التي تُحسّن الخواص الريولوجية للدم. غالبًا ما يُوصف ريوسوربيلاكت وبنتوكسيفيلين. في حالة الألم الشديد، تُستخدم عوامل التخدير. أولًا، تُوصف المسكنات المخدرة. عادةً ما تستمر الحاجة إلى هذه الأدوية لمدة 3 أيام بعد الإصابة. تدريجيًا، مع انخفاض الضغط، يخف الألم. يُمكنك الانتقال إلى المسكنات غير المخدرة.
من الضروري استخدام وسائل لتخفيف الوذمة، إذ إنها تُفاقم الحالة باستمرار بتعطيل الدورة الدموية. ويُجرى علاجٌ للقضاء على الحماض باستخدام بيكربونات الصوديوم ووسائل أخرى.
يبدأ العلاج في أغلب الأحيان بالطرق التقليدية. وفي حال عدم فعاليته، يُلجأ إلى أساليب جذرية.
بالإضافة إلى ذلك، تُستخدم الأدوية وطرق العلاج الطبيعي والعلاجات الشعبية والمعالجة المثلية والعلاج بالنباتات. وفي حالات نادرة، يُستخدم أيضًا العلاج بالفيتامينات والعلاج الهرموني.
قد يلزم العلاج بالمضادات الحيوية أو مضادات الفيروسات. من المهم أيضًا اتباع نظام غذائي سليم، وممارسة نشاط بدني كافٍ، والالتزام بالروتين اليومي.
الأدوية
عند استخدام أي دواء، يجب مراعاة الاحتياطات بدقة. وينطبق هذا بشكل خاص في حال ظهور ارتفاع في ضغط الدم. وكإجراء احترازي أساسي، ينبغي مراعاة ضرورة استشارة الطبيب دائمًا واتباع توصياته. ومن المهم أيضًا، قبل بدء العلاج، القضاء على السبب المسبب لمتلازمة الحيز. هذه قاعدة أساسية، فبدونها لن يكون أي علاج فعالًا، وهناك خطر حدوث مضاعفات وآثار جانبية. تتمثل الآثار الجانبية الرئيسية في تفاقم الحالة، وزيادة الألم، وانتشاره إلى مناطق أخرى، وتطور التورم، وضعف الحساسية، والحماض. أما الآثار الجانبية الأكثر شدة فهي الاضطراب الغذائي، ونخر الأنسجة، والتسمم.
العلاجات الموضعية التي تهدف إلى تخفيف الألم والالتهاب موضعيًا فعالة جدًا. على سبيل المثال، يُستخدم مرهم شوندروتن عند وجود ألم شديد، مع خطر الإصابة بعمليات معدية والتهابية. يُستخدم حتى 5-6 مرات يوميًا، ويعتمد ذلك على شدة متلازمة الحيز ودرجة تطورها. تجدر الإشارة إلى أن مدة العلاج تتراوح في المتوسط بين 10 و15 يومًا. يُستخدم في جميع مراحل العملية المرضية، ولكن يُحقق أكبر تأثير في علاج المراحل المبكرة، عندما لا يكون هناك اضطراب حاد في الدورة الدموية أو اغتذاء.
تُوصف مسكنات ألم متنوعة لتخفيف الألم. يُعتبر أنالجين الأكثر فعالية وأمانًا. يُوصف قرص واحد مرتين إلى ثلاث مرات يوميًا. تتراوح مدة العلاج من 3 إلى 7 أيام، حسب شدة الحالة المرضية، وشدة الألم، ومتلازمة التورم. يُنصح بتوخي الحذر عند تناوله مع المرضى الذين يُعانون من نزيف، لأن أنالجين يُميّع الدم بشدة. لا يُستخدم مع مضادات التخثر.
يُستخدم سبازمالجون لتخفيف التشنجات، وتقلصات العضلات، والألم. تناول قرصًا أو قرصين (50-100 ملغ) 3-4 مرات يوميًا. تتراوح مدة العلاج من 7 أيام إلى شهر.
في حالة الوذمة الموضعية الشديدة، أو احتقان الأنسجة، أو ضعف الدورة الدموية الموضعية، يُوصف مينوفازين. يتوفر على شكل جل، أو بخاخ، أو مرهم. يختار الطبيب شكل الدواء، وله تأثير مسكن ومضاد للالتهابات. يفضل العديد من المتخصصين استخدام البخاخ، لأنه يُرش على سطح الجسم في المناطق التي تُلاحظ فيها أقصى شدة لمتلازمة الحيز. بعد الاستخدام، انتظر حتى يمتص البخاخ، ثم يمكنك تطبيق حرارة جافة على السطح. يُعد هذا العلاج الأنسب للاستخدام في حالات مختلفة، ويُستخدم في حالات زيادة الألم، وكذلك في النوبات الشديدة عند الحاجة. علاوة على ذلك، لا يتطلب البخاخ فركًا أو تحضيرًا خاصًا للجسم. تتراوح مدة العلاج من 5 إلى 60 يومًا.
الفيتامينات
يساعد على تخفيف أعراض التسمم، وتسكين الألم، واستعادة قوة العضلات. للتخلص من متلازمة الحيز، يلزم تناول ما لا يقل عن 60 ملغ يوميًا من فيتامينات ب المختلفة، و1000 ملغ من فيتامين ج، و420 ملغ من فيتامين أ، و45 ملغ من فيتامين هـ.
يُعد فيتامين ج مهمًا بشكل خاص لأنه يُخفف الألم والتشنجات والتسمم وآثار انحلال الربيدات والتسمم الحاد. وهو ضروري بشكل خاص خلال مرحلة التعافي أو في المراحل الحادة من تطور المرض.
العلاج الطبيعي
تُستخدم طرق علاج طبيعي متنوعة. تُحسّن هذه الطرق التغذية، وتُنظّم عمليات الأيض، وتُعيد الإحساس، وتُنظّم الدورة الدموية. وهي فعّالة بشكل خاص في العلاجات المعقدة، وكذلك خلال فترة النقاهة. ومن أهم طرق العلاج الطبيعي: العلاج بالموجات فوق الصوتية، والتيارات الدقيقة، والموجات ذات الأطوال المختلفة، والرحلان الكهربائي.
تُجدي هذه الإجراءات نفعًا إذا تناوبت مع جلسات التدليك والعلاج اليدوي. الهدف الرئيسي منها هو السيطرة على الألم، وضمان الاسترخاء التام للمناطق المتوترة من الجسم، وتقوية المناطق المتوترة والمسترخية، وزيادة قدرة العضلات على الاستجابة للمنبهات والأحاسيس اللمسية. ومن المهم استعادة حساسية المستقبلات الحسية العميقة.
يُستخدم الرحلان الكهربائي، حيث تُحقن الأدوية مباشرةً في الأنسجة المتضررة. ويُنظَّم عمق اختراقها بواسطة تيار كهربائي دقيق. وتُستخدَم أيضًا إجراءات التبريد والحرارة. وفي بعض الأحيان، تُستخدم الإجراءات الكهربائية. يُعدّ التحفيز الكهربائي العضلي مهمًا، حيث تزيد التيارات الكهربائية الدقيقة من النشاط الكهربائي للعضلات الهيكلية والعضلات الملساء، وتُعيد الجهد الكهربائي وتفاعلية ألياف العضلات إلى وضعها الطبيعي.
للوخز بالإبر خصائص مماثلة. فهو يُحسّن الدورة الدموية الدقيقة بشكل ملحوظ، ويُنظّم عمليات الأيض في الأنسجة. لا يُجدي أي إجراء نفعًا دون ممارسة التمارين العلاجية، والتمارين الرياضية النشطة والسلبية. تُمكّن هذه الطرق من تحقيق الحالة المطلوبة للعضلات، وتوفير الحركة والتغذية، وتطبيع عمليات الأيض في الأنسجة المحيطة، والدورة الدموية، والتغذية العصبية.
يمكن أيضًا استخدام علاجات العلاج الطبيعي الأخرى، اعتمادًا على وصفة الطبيب.
العلاج الشعبي
- الوصفة رقم 1.
يُستخدم مرهم منزلي الصنع لتليين وفرك المنطقة التي يكون فيها الألم أو التورم أو انخفاض الحساسية أكثر وضوحًا. وغالبًا ما يُستخدم هذا المرهم أثناء التدليك بدلًا من زيت التدليك. ويتحقق التأثير الرئيسي بفضل تأثيره الدافئ والمنشط.
لتحضير مرهم، يجب تحضير القاعدة مسبقًا. يمكن استخدام سمكة بيلوجا عادية تُباع في الصيدليات. تُعزز بإضافة مكونات إضافية: القليل من إكليل الجبل والأوكالبتوس. يُقلب المرهم حتى يصبح متجانسًا ومتجانسًا. ثم يُستخدم للاستخدام الخارجي.
- الوصفة رقم 2.
طريقة استخدام المرهم: في زجاجة كحول سعة لتر، صبّ ببطء مسحوق النباتات المطحونة: سيتوسيرا ملتحية، فوقس حويصلي، نبتة سانت جون، لحاء البلوط، عشبة طائر الجبل، أزهار اللافندر. يُسكب كل هذا في الكحول، ويُترك لمدة 3-4 أيام على الأقل. لا تستخدم أكثر من 50 غرامًا يوميًا.
- الوصفة رقم 3.
غالبًا ما تُوضع كمادات ومستحضرات على المناطق المصابة. في هذه الحالة، تُستخدم التركيبة التالية: يُضاف 5-10 غرامات من بذور الحنطة السوداء، وبذور اليقطين، وبذور اليقطين، وبذور اليقطين، وبذور القراص، إلى لتر من الماء المغلي، ويُغطى الوعاء.
العلاج بالأعشاب
في جميع الأوقات، كان علاج متلازمة الحيز فعالاً بالعلاج بالأعشاب. لذا، تُساعد المريمية على تخفيف الألم والالتهاب الشديدين. يُعدّ مغليها الطريقة الأمثل. النسبة التقريبية هي ١:١٠٠ مع الماء المغلي، أي جزء واحد من النبات، و١٠٠ جزء من الماء.
يمكنكِ التخلص من التورم بمغلي البابونج. تُستخدم أزهاره كمادة خام طبية. حضّري مغليًا بنفس تركيز المريمية. تناولي ملعقتين إلى ثلاث ملاعق كبيرة من الأزهار لكل كوب من الماء المغلي. يمكنكِ شربه نقيًا، أو إضافة العسل (حسب الرغبة). اشربي الكمية كاملةً يوميًا.
الخزامى - تأثير مهدئ، مسؤول عن تخفيف التهيج والألم. تُسكب ملعقة كبيرة من أزهاره في كوب من الماء المغلي. يُستخدم مغلي، يُسكب الكحول على أزهار وأوراق وجذور الخزامى، ويُترك لمدة 24 ساعة، ويُشرب ملعقة كبيرة ثلاث مرات يوميًا. يُشرب مغلي الخزامى كوبًا واحدًا يوميًا. يمكن أيضًا استخدام المغلي في تحضير المستحضرات، خاصةً عند ظهور الألم والتورم.
العلاج الجراحي
تُستخدم طرق العلاج الجراحي فقط إذا لم تُجدِ الطرق التقليدية نفعًا. الطريقة الرئيسية للعلاج الجراحي هي بضع اللفافة. الهدف من العملية هو تقليل الضغط داخل التجويف.
استئصال اللفافة لعلاج متلازمة الحيز
عند إجراء بضع اللفافة كطريقة جراحية لعلاج متلازمة الحيز، فإن أول ما يجب مراعاته هو التشريح الطبيعي. على سبيل المثال، عادةً ما تُقسّم العضلة بواسطة اللفافة إلى أجزاء منفصلة. في متلازمة الحيز، يزداد الضغط في العضلة. يهدف بضع اللفافة إلى تشريح اللفافة، مما يؤدي إلى زيادة مساحة السطح وانخفاض الضغط. تُجرى العملية تحت التخدير العام.
الوقاية
أساس الوقاية هو منع زيادة الضغط في تجاويف الأعضاء والعضلات. ولتحقيق ذلك، من الضروري تجنب الصدمات، وتلف العظام والعضلات، والالتهابات، وانخفاض حرارة الجسم، والتيارات الهوائية. ومن أهم وسائل الوقاية ممارسة الرياضة بانتظام، ونمط حياة نشط، والالتزام بقواعد النظافة، والعمل والراحة. كما يجب الخضوع لفحوصات طبية دورية. وفي حال اكتشاف أعراض مبكرة، يجب اتخاذ التدابير العلاجية في أسرع وقت ممكن. ومن المهم أيضًا اتباع نظام غذائي صحي، وتناول الكمية اللازمة من الفيتامينات والمعادن.
توقعات
إذا تم تحديد سبب متلازمة الحيز في الوقت المناسب، وتلقّي العلاج اللازم، فسيكون التشخيص مُرضيًا. مع ذلك، من الضروري اتباع توصيات الطبيب اللازمة. في حال تأخر التشخيص والعلاج، قد يكون التشخيص غير متوقع. في حال عدم تلقي العلاج، غالبًا ما تنتهي متلازمة الحيز بالإعاقة، بل وحتى الوفاة.

