خبير طبي في المقال
منشورات جديدة
المبيض
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
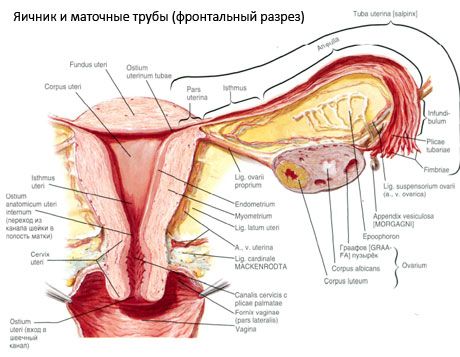
المبيض (Ovarium؛ يونانية: oophoron) عضو مزدوج، غدة تناسلية أنثوية، تقع في تجويف الحوض خلف الرباط العريض للرحم. في المبيضين، تتطور وتنضج الخلايا التناسلية الأنثوية (البويضات)، وتتشكل الهرمونات الجنسية الأنثوية التي تنتقل إلى الدم واللمف. للمبيض شكل بيضاوي، مفلطح نوعًا ما في الاتجاه الأمامي الخلفي. لون المبيض وردي. تظهر على سطح مبيض المرأة التي أنجبت انخفاضات وندوب - آثار الإباضة وتحول الجسم الأصفر. يزن المبيض من 5 إلى 8 غرامات. أبعاد المبيض هي: الطول 2.5-5.5 سم، العرض 1.5-3.0 سم، السمك - حتى 2 سم. للمبيض سطحان حران: السطح الإنسي (facies medialis)، المواجه لتجويف الحوض، والمغطى جزئيًا بقناة فالوب، والسطح الجانبي (facies lateralis)، المجاور للجدار الجانبي للحوض، إلى تجويف بارز قليلًا - الحفرة المبيضية. تقع هذه الحفرة في الزاوية بين الأوعية الحرقفية الخارجية المغطاة بالصفاق في الأعلى، والشريان الرحمي والشريان السدادي في الأسفل. خلف المبيض، يمر الحالب من الجانب المقابل خلف الصفاق من الأعلى إلى الأسفل.
تمر أسطح المبيض عبر حافة حرة محدبة (خلفية) (margo liber)، ومن الأمام عبر الحافة المساريقية (margo mesovaricus)، المتصلة بواسطة طية قصيرة من الصفاق (مساريقا المبيض) بالوريقة الخلفية للرباط العريض للرحم. على هذه الحافة الأمامية للمبيض، يوجد انخفاض أخدودي - سرة المبيض (hilum ovarii)، الذي تدخل من خلاله الشرايين والأعصاب إلى المبيض، وتخرج منه الأوردة والأوعية اللمفاوية. للمبيض أيضًا طرفان: الطرف الأنبوبي العلوي المستدير (extremitas tubaria)، المواجه لقناة فالوب، والطرف الرحمي السفلي (extremitas utenna)، المتصل بالرحم بواسطة الرباط المبيضي (lig. ovarii proprium). هذا الرباط، على شكل حبل مستدير يبلغ سمكه حوالي 6 مم، يمتد من الطرف الرحمي للمبيض إلى الزاوية الجانبية للرحم، الواقعة بين ورقتي الرباط العريض للرحم. يشمل الجهاز الرباطي للمبيض أيضًا الرباط المعلق للمبيض (lig.suspensorium ovarii)، وهو طية من الصفاق تمتد من جدار الحوض الصغير إلى المبيض وتحتوي على الأوعية المبيضية وحزم الألياف الليفية في الداخل. يتم تثبيت المبيض بواسطة مساريقا قصيرة (mesovarium)، وهي مضاعفة للصفاق تمتد من الوريقة الخلفية للرباط العريض للرحم إلى الحافة المساريقية للمبيض. لا يغطي الصفاق المبيضين أنفسهما. يتم ربط أكبر هامش مبيضي لقناة فالوب بالطرف الأنبوبي للمبيض. يعتمد شكل المبيض على وضع الرحم وحجمه (أثناء الحمل). والمبيضان عضوان متحركان للغاية في تجويف الحوض الصغير.
أوعية وأعصاب المبيض
يتم توفير إمداد الدم للمبيضين من خلال aa. et vv. ovaricae et uterinae. ينشأ كلا الشريانين المبيضين (aa. ovaricae يمينًا ويسارًا) من السطح الأمامي للشريان الأورطي أسفل الشرايين الكلوية مباشرةً؛ ينشأ الشريان الأيمن عادةً من الشريان الأورطي، والأيسر من الشريان الكلوي. يتجه كل شريان مبيضي لأسفل وبشكل جانبي على طول السطح الأمامي لعضلة القطنية الكبرى، ويعبر الحالب في الأمام (معطيًا فروعًا إليه)، والأوعية الحرقفية الخارجية، وخط الحدود ويدخل تجويف الحوض، حيث يقع هنا في الرباط المعلق للمبيض. باتباع الاتجاه الإنسي، يمر الشريان المبيضي بين أوراق الرباط العريض للرحم تحت قناة فالوب، معطيًا فروعًا له، ثم إلى مساريقا المبيض؛ يدخل إلى سرخة المبيض.
تتفاغر فروع الشريان المبيضي على نطاق واسع مع فروع الشريان الرحمي المبيضية. يتدفق الدم الوريدي من المبيضين بشكل رئيسي إلى الضفيرة الوريدية المبيضية، الواقعة في منطقة سرّة المبيض. من هنا، يمر الدم في اتجاهين: عبر أوردة الرحم والمبيض. الوريد المبيضي الأيمن مزود بصمامات ويتدفق إلى الوريد الأجوف السفلي. أما الوريد المبيضي الأيسر فيتدفق إلى الوريد الكلوي الأيسر، على الرغم من عدم وجود صمامات فيه.
يتم تصريف اللمف من المبيضين عبر الأوعية اللمفاوية، وخاصةً بغزارة في منطقة بوابة العضو، حيث تتواجد الضفيرة اللمفاوية تحت المبيض. ثم يُصرّف اللمف على طول الأوعية اللمفاوية المبيضية إلى العقد اللمفاوية المجاورة للأبهر.
تعصيب المبايض
متعاطف - يتم توفيره بواسطة ألياف ما بعد العقدة من الضفيرة البطنية (الشمسية)، والضفيرة المساريقية العلوية، والضفيرة تحت المعدة؛ نظير متعاطف - يتم توفيره بواسطة الأعصاب العجزية الحشوية.
بنية المبيض
يُغطى سطح المبيض بظهارة جرثومية أحادية الطبقة. وتوجد تحتها طبقة بروتينية كثيفة من النسيج الضام (الغلالة البيضاء). يُشكل النسيج الضام للمبيض سدى المبيض (ستروما المبيض)، الغني بالألياف المرنة. ينقسم نسيج المبيض، وهو نسيجه الحشوي، إلى طبقتين خارجية وداخلية. تُسمى الطبقة الداخلية، الواقعة في مركز المبيض، بالقرب من بوابته، بالنخاع (نخاع المبيض). تحتوي هذه الطبقة، ذات النسيج الضام الرخو، على العديد من الأوعية الدموية واللمفاوية والأعصاب. أما الطبقة الخارجية للمبيض - القشرة (قشرة المبيض) - فهي أكثر كثافة. أنه يحتوي على الكثير من الأنسجة الضامة، والتي تقع فيها بصيلات المبيض الأولية الناضجة (Folliculi ovarici primarii)، والبصيلات الثانوية (الحويصلات) (Folliculi ovarici secundarii، s.vesiculosi)، وكذلك البصيلات الناضجة، بصيلات Graafian (Folliculi ovarici maturis)، وكذلك الأجسام الصفراء والرتقية.
يحتوي كل جريب على بويضة أنثوية تناسلية، أو خلية بيضية. يصل قطر البويضة إلى 150 ميكرومتر، وهي مستديرة الشكل، وتحتوي على نواة وكمية كبيرة من السيتوبلازم، الذي يحتوي، بالإضافة إلى العضيات الخلوية، على شوائب بروتينية دهنية (صفار البيض) وجليكوجين، وهي ضرورية لتغذية البويضة. عادةً ما تستهلك البويضة مخزونها من العناصر الغذائية خلال 12-24 ساعة بعد الإباضة. إذا لم يحدث الإخصاب، تموت البويضة.
تُغطي البويضة البشرية غشائين. داخلها غشاء سيتوبلازمي، وهو الغشاء السيتوبلازمي للبويضة. خارجها، توجد طبقة من الخلايا الجُريبية، التي تحمي البويضة وتؤدي وظيفة تكوين الهرمونات، حيث تُفرز هرمون الإستروجين.
يتم توفير الوضع الفسيولوجي للرحم وقناتي فالوب والمبيضين من خلال أجهزة التعليق والتثبيت والدعم التي تربط الصفاق والأربطة وأنسجة الحوض. يتكون جهاز التعليق من تشكيلات مزدوجة، ويشمل الأربطة المستديرة والعريضة للرحم، والأربطة الداخلية والأربطة المعلقة للمبيضين. تُثبت الأربطة العريضة للرحم، والأربطة الداخلية والأربطة المعلقة للمبيضين الرحم في وضعية متوسطة. تسحب الأربطة المستديرة قاع الرحم للأمام وتوفر ميلانه الفسيولوجي.
يضمن جهاز التثبيت (التثبيت) وضع الرحم في مركز الحوض الصغير، ويمنعه عمليًا من الحركة إلى الجانبين ذهابًا وإيابًا. ولكن بما أن الجهاز الرباطي ينطلق من الرحم في قسمه السفلي، فإن ميلان الرحم في اتجاهات مختلفة أمر ممكن. يتضمن جهاز التثبيت أربطة تقع في النسيج الرخو للحوض، وتمتد من القسم السفلي للرحم إلى الجدران الجانبية والأمامية والخلفية للحوض: أربطة عجزية سحرية، وأربطة رئيسية، وأربطة رحمية مثانية، وأربطة مثانية عانة.
بالإضافة إلى الميزوفايوم، يتم تمييز الأربطة المبيضية التالية:
- الرباط المعلق للمبيض، المعروف سابقًا بالرباط القمعي الحوضي. وهو طية من الصفاق، تمر عبرها الأوعية الدموية (أ. و. و. أوفاريكا) والأوعية اللمفاوية وأعصاب المبيض، ويمتد بين الجدار الجانبي للحوض، واللفافة القطنية (في منطقة انقسام الشريان الحرقفي المشترك إلى خارجي وداخلي)، والطرف العلوي (الأنبوبي) للمبيض.
- يمر الرباط الخاص بالمبيض بين ورقتي الرباط الرحمي العريض، أقرب إلى الورقة الخلفية، ويربط الطرف السفلي للمبيض بالحافة الجانبية للرحم. يتصل الرباط الخاص بالمبيض بالرحم بين بداية قناة فالوب والرباط المستدير، خلف الأخير وفوقه. يمر في سمك الرباط الشريان الرحمي rr. ovarii، وهما الفرعان الطرفيان للشريان الرحمي.
- الرباط الزائدي المبيضي: يمتد هذا الرباط من مساريقا الزائدة الدودية إلى المبيض الأيمن أو الرباط العريض للرحم على شكل طية في الصفاق. هذا الرباط غير ثابت، ويُلاحظ لدى نصف إلى ثلث النساء.
يتمثل الجهاز الداعم في عضلات وأنسجة قاع الحوض، مقسمة إلى طبقات سفلية ومتوسطة وعلوية (داخلية).
أقوى هذه الطبقات هي الطبقة العضلية العلوية (الداخلية)، والمُمثلة بالعضلة المزدوجة التي ترفع فتحة الشرج. تتكون هذه الطبقة من حزم عضلية تتفرع من العصعص إلى عظام الحوض في ثلاثة اتجاهات (العضلة العانية العصعصية، والعضلة الحرقفية العصعصية، والعضلة الإسكية العصعصية). تُسمى هذه الطبقة العضلية أيضًا الحجاب الحاجز الحوضي.
تقع الطبقة العضلية الوسطى بين عظمة الارتفاق وعظمة العانة وعظمة الإسك. تشغل الطبقة العضلية الوسطى - الحجاب الحاجز البولي التناسلي - النصف الأمامي من مخرج الحوض، الذي يمر من خلاله مجرى البول والمهبل. في القسم الأمامي، توجد بين صفائحها حزم عضلية تُشكل العضلة العاصرة الخارجية لمجرى البول، وفي القسم الخلفي حزم عضلية تمتد عرضيًا - العضلة العاصرة العميقة للعجان.
تتكون الطبقة السفلية (الخارجية) من عضلات قاع الحوض من عضلات سطحية، يشبه شكلها الرقم 8. وتشمل هذه العضلات العضلة البصلية الكهفية، والعضلة الإسكية الكهفية، والعضلة العاصرة الشرجية الخارجية، والعضلة العجانية المستعرضة السطحية.
نشوء المبايض
تبدأ عملية نمو الجريبات وتضييقها في الأسبوع العشرين من الحمل، وبحلول وقت الولادة، يتبقى ما يصل إلى مليوني بويضة في مبيض الفتاة. وبحلول بدء الحيض، ينخفض عددها إلى 300 ألف. وخلال فترة الحياة الإنجابية بأكملها، لا يصل إلى مرحلة النضج والإباضة أكثر من 500 بويضة. لا يعتمد النمو الأولي للجريبات على تحفيز هرمون FSH، وهو محدود، ويحدث التضييق بسرعة. يُعتقد أنه بدلاً من الهرمونات الستيرويدية، فإن الببتيدات المحلية الذاتية/النظيرة الصماوية هي المنظم الرئيسي لنمو وتضييق الجريبات الأولية. يُعتقد أن عملية نمو الجريبات وتضييقها لا تنقطع بأي عمليات فسيولوجية. تستمر هذه العملية في جميع الأعمار، بما في ذلك فترة ما داخل الرحم وانقطاع الطمث، وتنقطع بسبب الحمل والإباضة وانقطاع الإباضة. لا تزال الآلية التي تحفز نمو الجريبات وعددها في كل دورة محددة غير واضحة.
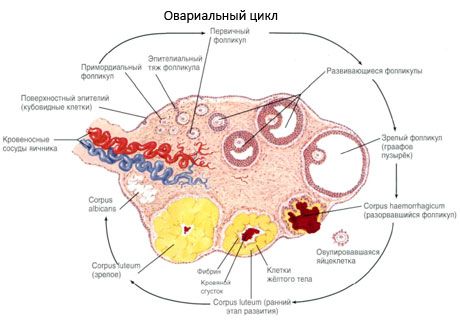
خلال نموه، يمر الجريب بعدة مراحل. تنشأ الخلايا الجرثومية البدائية من الأديم الباطن للكيس المحي، أي السقاء، وتهاجر إلى المنطقة التناسلية للجنين في الأسبوع الخامس إلى السادس من الحمل. ونتيجةً للانقسام المتساوي السريع، الذي يستمر من الأسبوع السادس إلى الثامن حتى الأسبوع السادس عشر إلى العشرين من الحمل، يتكون ما يصل إلى 6-7 ملايين بويضة في مبيضي الجنين، محاطةً بطبقة رقيقة من الخلايا الحبيبية.
الجريب قبل البطانة الداخلية - تُحاط البويضة بغشاء (المنطقة الشفافة). تبدأ الخلايا الحبيبية المحيطة بالبويضة بالتكاثر، ويعتمد نموها على الغدد التناسلية ويرتبط بمستوى الإستروجين. تُعدّ الخلايا الحبيبية هدفًا لهرمون FSH. في مرحلة الجريب قبل البطانة الداخلية، تكون الخلايا الحبيبية قادرة على تخليق ثلاثة أنواع من الستيرويدات: تُحفّز بشكل رئيسي نشاط إنزيم الأروماتاز، وهو الإنزيم الرئيسي الذي يُحوّل الأندروجينات إلى إستراديول. يُعتقد أن الإستراديول قادر على زيادة عدد مستقبلاته الخاصة، مما يُمارس تأثيرًا انقساميًا مباشرًا على الخلايا الحبيبية بشكل مستقل عن هرمون FSH. يُعتبر عاملًا باراكرينيًا يُعزز تأثيرات هرمون FSH، بما في ذلك تنشيط عمليات الأروماتة.
تظهر مستقبلات FSH على أغشية الخلايا الحبيبية فور بدء نمو الجريب. يؤدي انخفاض أو زيادة FSH إلى تغيير في عدد مستقبلاته. يتم تعديل هذا التأثير بواسطة عوامل النمو. يعمل FSH من خلال البروتين G، وهو نظام أدينيلات سيكليز. على الرغم من أن FSH ينظم بشكل رئيسي تكوين الستيرويدات في الجريب، إلا أن العديد من العوامل تشارك في هذه العملية: القنوات الأيونية، ومستقبلات التيروزين كيناز، ونظام فوسفوليباز للرسل الثانوية.
دور الأندروجينات في النمو المبكر للجريب معقد. تحتوي الخلايا الحبيبية على مستقبلات الأندروجين. هذه المستقبلات ليست مجرد ركيزة لعملية تحويل هرمون FSH إلى هرمون الإستروجين، بل يمكنها أيضًا تعزيز عملية تحويله إلى هرمونات الإستروجين بتركيزات منخفضة. عند ارتفاع مستويات الأندروجين، تفضل الخلايا الحبيبية السابقة للغدة الدرقية مسار تحويل هرمون الإستروجين إلى الأندروجين، بل مسار الأندروجين الأبسط عبر إنزيم 5-ألفا ريدكتاز، وذلك للتحويل إلى أندروجين لا يمكن تحويله إلى هرمون الإستروجين، مما يُثبط نشاط إنزيم الأروماتاز. كما تُثبط هذه العملية تكوين مستقبلات FSH وLH، مما يُوقف نمو الجريب.
في عملية الأروماتة، تخضع الجريبات ذات مستويات الأندروجين العالية لعمليات تضييق. يعتمد نمو الجريبات وتطورها على قدرتها على تحويل الأندروجينات إلى إستروجينات.
في وجود FSH، تكون المادة المهيمنة في السائل الجريبي هي الإستروجينات. في غياب FSH - الأندروجينات. عادةً ما يكون LH غائبًا في السائل الجريبي حتى منتصف الدورة. بمجرد أن يرتفع مستوى LH، ينخفض النشاط الانقسامي للخلايا الحبيبية، وتظهر تغيرات تنكسية ويزداد مستوى الأندروجين في الجريب. يكون مستوى الستيرويدات في السائل الجريبي أعلى منه في البلازما ويعكس النشاط الوظيفي لخلايا المبيض: الخلايا الحبيبية والخلايا القشرية. إذا كان الهدف الوحيد لـ FSH هو الخلايا الحبيبية، فإن LH لديه العديد من الأهداف - الخلايا القشرية والخلايا السدوية واللوتينية والخلايا الحبيبية. تتمتع كل من الخلايا الحبيبية والخلايا القشرية بالقدرة على تكوين الستيرويدات، ولكن نشاط الأروماتاز هو السائد في الخلايا الحبيبية.
استجابةً للهرمون الملوتن، تنتج الخلايا الثيكا الأندروجينات، والتي يتم تحويلها بعد ذلك بواسطة الخلايا الحبيبية إلى هرمون الاستروجين من خلال الأروماتة المستحثة بواسطة هرمون FSH.
مع نمو الجريب، تبدأ الخلايا الثيكا في التعبير عن الجينات لمستقبلات LH، وP450 sec و3beta-hydroxysteroid dehydrogenase، وعامل النمو الشبيه بالأنسولين (IGF-1) بشكل تآزري مع LH مما يزيد من التعبير الجيني، لكنه لا يحفز تكوين الستيرويد.
يعتمد تكوين الستيرويدات المبيضية دائمًا على الهرمون الملوتن. مع نمو الجريب، تُفرز خلايا ثيكا إنزيم P450c17، الذي يُكوّن الأندروجين من الكوليسترول. لا تحتوي الخلايا الحبيبية على هذا الإنزيم، وتعتمد على خلايا ثيكا لإنتاج الإستروجين من الأندروجينات. على عكس تكوين الستيرويدات، يعتمد تكوين الجريب على هرمون FSH. مع نمو الجريب وزيادة مستويات الإستروجين، تُفعّل آلية تغذية راجعة - يُثبّط إنتاج FSH، مما يؤدي بدوره إلى انخفاض نشاط إنزيم الأروماتاز في الجريب، وفي النهاية إلى رتق الجريب من خلال موت الخلايا المبرمج (الموت الخلوي المبرمج).
آلية التغذية الراجعة للإستروجينات وهرمون FSH تُثبّط نمو الجريبات التي بدأت بالنمو، ولكن ليس الجريب السائد. يحتوي الجريب السائد على عدد أكبر من مستقبلات FSH، مما يدعم تكاثر الخلايا الحبيبية وتحويل الأندروجينات إلى إستروجينات. بالإضافة إلى ذلك، يعمل المساران الباراكريني والذاتي كمنسق مهم لنمو الجريب الغاري.
يتكون المنظم الذاتي/النظير الصمّاوي من ببتيدات (إنهبين، أكتيفين، فوليستاتين)، تُصنّعها الخلايا الحبيبية استجابةً لهرمون FSH، وتدخل السائل الجريبي. يُخفّض الإنهبين إفراز FSH؛ ويُحفّز الأكتيفين إطلاقه من الغدة النخامية، ويُعزّز تأثيره في المبيض؛ بينما يُثبّط الفوليستاتين نشاط FSH، ربما عن طريق الارتباط بالأكتيفين. بعد الإباضة ونمو الجسم الأصفر، يكون الإنهبين تحت سيطرة LH.
يتأثر نمو وتمايز خلايا المبيض بعوامل النمو الشبيهة بالأنسولين (IGE). يؤثر عامل النمو الشبيه بالأنسولين-1 (IGF-1) على الخلايا الحبيبية، مما يؤدي إلى زيادة مستويات أحادي فوسفات الأدينوزين الحلقي (cAMP)، والبروجسترون، والأوكسيتوسين، والبروتيوغليكان، والإنهيبين.
يؤثر عامل النمو الشبيه بالأنسولين (IGF-1) على خلايا ثيكا، مما يزيد من إنتاج الأندروجين. بدورها، تُنتج خلايا ثيكا عامل نخر الورم (TNF) وعامل نمو البشرة (EGF)، اللذين يُنظمهما أيضًا هرمون FSH.
يحفز عامل نمو البشرة (EGF) تكاثر الخلايا الحبيبية. يُعد عامل النمو الشبيه بالأنسولين (IGF-2) عامل النمو الرئيسي في السائل الجريبي، كما توجد فيه أيضًا عوامل النمو الشبيهة بالأنسولين (IGF-1)، وعامل نخر الورم ألفا (TNF-a)، وعامل نخر الورم الثالث (TNF-3)، وعامل نمو البشرة (EGF).
يبدو أن اضطراب التنظيم الباراكريني و/أو التنظيم الذاتي لوظيفة المبيض يلعب دورًا في اضطرابات التبويض وفي تطور تكيس المبايض.
مع نمو الجريب الغاري، يزداد محتوى الإستروجين في السائل الجريبي. في ذروة هذه الزيادة، تظهر مستقبلات الهرمون الملوتن (LH) على الخلايا الحبيبية، ويحدث التصبّغ (Luteinization) للخلايا الحبيبية، ويزداد إنتاج البروجسترون. وهكذا، في فترة ما قبل الإباضة، تؤدي زيادة إنتاج الإستروجين إلى ظهور مستقبلات الهرمون الملوتن (LH)، والذي بدوره يُسبب التصبّغ (LH) للخلايا الحبيبية وإنتاج البروجسترون. تُخفّض زيادة البروجسترون مستويات الإستروجين، مما يُؤدي على ما يبدو إلى ذروة ثانية لهرمون FSH في منتصف الدورة.
يُعتقد أن الإباضة تحدث بعد ١٠-١٢ ساعة من ذروة هرمون LH، وبعد ٢٤-٣٦ ساعة من ذروة هرمون الإستراديول. ويُعتقد أن LH يُحفز الانقسام الاختزالي للبويضة، وتكوين الخلايا الحبيبية، وتخليق البروجسترون والبروستاجلاندين في الجريب.
يُعزز البروجسترون نشاط الإنزيمات المُحللة للبروتين، والتي تُساهم مع البروستاجلاندين في تمزق جدار الجريب. يسمح ارتفاع مستوى هرمون FSH المُحفَّز بواسطة البروجسترون للبويضة بالخروج من الجريب عن طريق تحويل البلازمينوجين إلى إنزيم البلازمين المُحلل للبروتين، كما يُوفر عددًا كافيًا من مُستقبلات LH للتطور الطبيعي للطور الأصفر.
في غضون 3 أيام بعد الإباضة، يزداد حجم الخلايا الحبيبية، وتظهر فيها فجوات مميزة مليئة بالصبغة، اللوتين. تتمايز الخلايا القرابية الصفراء من القرابية والسدى وتصبح جزءًا من الجسم الأصفر. تتطور الشعيرات الدموية التي تخترق الجسم الأصفر بسرعة كبيرة تحت تأثير عوامل تكوين الأوعية الدموية، ومع تحسن الأوعية الدموية، يزداد إنتاج البروجسترون والإستروجين. يتم تحديد نشاط تكوين الستيرويد وعمر الجسم الأصفر من خلال مستوى الهرمون الملوتن. الجسم الأصفر ليس تكوينًا خلويًا متجانسًا. بالإضافة إلى نوعين من الخلايا الأصفرية، فإنه يحتوي على خلايا بطانية، وخلايا بلعمية، وخلايا ليفية، إلخ. تنتج الخلايا الأصفرية الكبيرة الببتيدات (ريلاكسين، أوكسيتوسين) وتكون أكثر نشاطًا في تكوين الستيرويد مع نشاط أروماتيز أكبر وتخليق أكبر للبروجسترون من الخلايا الصغيرة.
يبلغ البروجسترون ذروته في اليوم الثامن بعد ذروة الهرمون الملوتن. يُلاحظ أن البروجسترون والإستراديول يُفرزان بشكل دوري في الطور الأصفري بالتزامن مع الإنتاج النبضي للهرمون الملوتن. مع تكوّن الجسم الأصفر، تنتقل السيطرة على إنتاج الإنهيبين من الهرمون المنبه للجريب (FSH) إلى الهرمون الملوتن. يزداد الإنهيبين مع زيادة الإستراديول قبل ذروة الهرمون الملوتن، ويستمر في الزيادة بعد ذلك، على الرغم من انخفاض مستويات الإستروجين. على الرغم من أن الخلايا الحبيبية تُفرز الإنهيبين والإستراديول، إلا أنهما يُنظمان بمسارات مختلفة. يُسهم انخفاض الإنهيبين في نهاية الطور الأصفري في زيادة هرمون المنبه للجريب في الدورة التالية.
يتقلص الجسم الأصفر بسرعة كبيرة - في اليوم التاسع إلى الحادي عشر بعد الإباضة.
آلية التنكس غير واضحة، ولا ترتبط بالدور المُحلل للإستروجينات في الجسم الأصفر أو بآلية مرتبطة بالمستقبلات، كما هو الحال في بطانة الرحم. هناك تفسير آخر لدور الإستروجينات التي ينتجها الجسم الأصفر. من المعروف أن الإستروجينات ضرورية لتخليق مستقبلات البروجسترون في بطانة الرحم. من المحتمل أن تكون إستروجينات الطور الأصفري ضرورية للتغيرات المرتبطة بالبروجسترون في بطانة الرحم بعد الإباضة. قد يكون النمو غير الكافي لمستقبلات البروجسترون، نتيجة لمستويات الإستروجين غير الكافية، آلية إضافية للعقم وفقدان الحمل المبكر، وهو شكل آخر من أشكال نقص الطور الأصفري. يُعتقد أن عمر الجسم الأصفر يتحدد وقت الإباضة. ومن المؤكد أنه سيتراجع إذا لم يدعمه موجهة الغدد التناسلية المشيمية البشرية بسبب الحمل. وبالتالي، يؤدي تراجع الجسم الأصفر إلى انخفاض مستويات الإستراديول والبروجسترون والإنهيبين. يُزيل انخفاض الإنهيبين تأثيره الكابت على هرمون FSH؛ بينما يسمح انخفاض الإستراديول والبروجسترون باستعادة سريعة جدًا لإفراز GnRH وإزالة آلية التغذية الراجعة من الغدة النخامية. يؤدي انخفاض الإنهيبين والإستراديول، إلى جانب زيادة GnRH، إلى زيادة FSH على LH. تؤدي زيادة FSH إلى نمو الجريبات مع اختيار الجريب السائد لاحقًا، وتبدأ دورة جديدة إذا لم يحدث الحمل. تلعب الهرمونات الستيرويدية دورًا رائدًا في بيولوجيا التكاثر وعلم وظائف الأعضاء العامة. فهي تحدد النمط الظاهري البشري، وتؤثر على الجهاز القلبي الوعائي، واستقلاب العظام، والجلد، والصحة العامة، وتلعب دورًا رئيسيًا في الحمل. يعكس عمل الهرمونات الستيرويدية الآليات داخل الخلايا والجينية اللازمة لنقل إشارة خارج الخلية إلى نواة الخلية لإحداث استجابة فسيولوجية.
يخترق الإستروجين غشاء الخلية بشكل منتشر، ويرتبط بمستقبلات موجودة في نواة الخلية. ثم يرتبط مركب المستقبلات-الستيرويدات بالحمض النووي (DNA). في الخلايا المستهدفة، تؤدي هذه التفاعلات إلى التعبير الجيني، وتخليق البروتين، ووظائف محددة للخلايا والأنسجة.


 [
[