خبير طبي في المقال
منشورات جديدة
سرطان الغدد اللمفاوية الجريبي
آخر مراجعة: 05.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
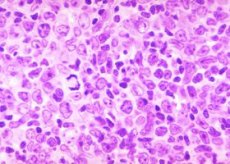
الأسباب سرطان الغدد اللمفاوية الجريبي
تجدر الإشارة مباشرةً إلى أنه لا داعي للفرح المبالغ فيه. لم ينجح الطب الحديث بعد في تحقيق شفاء تام. ولا يُتوقع ذلك حتى مع نجاح العلاج الجراحي واستئصال الورم تمامًا. حتى مع هذه النتيجة، عادةً ما يعود المرض بعد ثلاث سنوات، وفي أفضل الأحوال بعد خمس سنوات.
وقد أطلق على المرض المذكور هذا المصطلح لأنه في أغلب الحالات يبدأ الورم الخبيث بالتشكل والتطور في الخلايا التي تغطي البشرة، مما يؤدي إلى تغيير بصيلات الشعر، أو كما يطلق عليها أيضًا، البصيلات، بشكل مرضي.
حتى الآن، لم يقم أي طبيب أورام بتحديد جميع أسباب الورم اللمفاوي الجريبي، نظرًا لعدم دراسة طبيعته بشكل كامل بعد. لا يسعنا إلا القول إن أحد مصادر التدهور المرضي للخلية هو الطفرات الجينية. ولكن ما الذي حفّز هذه التحولات؟ يبقى هذا السؤال مفتوحًا حتى الآن.
ومع ذلك، يمكن ذكر العديد من الأسباب التي تمكن الأطباء من إثباتها:
- التدخل الجراحي المرتبط بزراعة الأعضاء.
- إن عملية استبدال المفصل بالزرعات هي عملية جراحية.
- الاستخدام طويل الأمد لبعض العوامل الدوائية، مثل مثبطات المناعة.
- شذوذ كروموسومي خلقي، لكن هذا وحده لا يكفي لتحفيز تطور اللمفوما الجريبية. لهذا، يجب أن يكون هذا المرض مصحوبًا بعوامل أخرى. على سبيل المثال، قد يكون هذا التثلث الصبغي و/أو أحادي الصبغي، وهو مرتبط أيضًا بالتشوهات الجينية.
- أمراض المناعة الذاتية المختلفة.
- اتصال وثيق للغاية عند العمل بالمبيدات الحشرية، وهو أمر لا مفر منه تقريبًا اليوم في القطاع الزراعي للنشاط البشري.
- وجود عادات سيئة لدى الشخص، وخاصةً النيكوتين.
- نتيجة تلقي جرعة من الإشعاع المؤين.
- التلامس مع أي نوع من المركبات الكيميائية السامة والمواد المسرطنة.
- يزداد خطر الإصابة بالمرض المذكور إذا كان الناس يعيشون في منطقة ملوثة بيئيًا. قد تكون هذه مدينة كبيرة ذات منشآت صناعية ضخمة، أو، على سبيل المثال، أشخاصًا يعيشون بالقرب من مصنع كيميائي بشكل خطير.
- اضطراب مكتسب أو خلقي يؤثر على الحالة المناعية للشخص.
الأعراض سرطان الغدد اللمفاوية الجريبي
أكثر مناطق انتشار المرض شيوعًا هي: الإبط، ومنطقة الفخذ، والرأس والرقبة. ومن الغريب أن هذا المرض يصيب بشكل رئيسي الشباب الذين تصل أعمارهم إلى أربعين عامًا.
تكمن خطورة هذا المرض، مثل غيره من الأمراض السرطانية، في أنه في المراحل المبكرة من تطوره، لا شيء يزعج المريض ولا يمكن تشخيص المرض إلا بالصدفة، أثناء الفحص الوقائي الروتيني، أو أثناء الدراسات التي تم وصفها فيما يتعلق بعلاج مرض آخر.
بمجرد أن يستمر الورم في التطور، يمكن التعرف عليه بالجس. لاحقًا، تبدأ أعراض الورم اللمفاوي الجريبي بالظهور:
- قد يبرز التكوين الخبيث فوق سطح الجلد.
- "التورم" له خطوط واضحة.
- قد يكون لون الورم ورديًا قليلاً أو قرمزيًا أرجوانيًا.
- مادة ذات كثافة متزايدة.
- تظهر أحاسيس مؤلمة في موقع الورم.
- الورم قادر على النزيف.
- تصبح البشرة متقرحة.
- يبدأ المريض بالشعور بالضعف في كافة أنحاء الجسم.
- الفرق بين التهاب الغدد الليمفاوية (من آفة معدية) هو أنها ليست مؤلمة فحسب، بل إنها أيضًا غير حساسة للمضادات الحيوية.
- زيادة إنتاج العرق من الغدد المعنية.
- يقوم الأطباء بمراقبة انتقال الكروموسومات t(14:18).
- قد يلاحظ ارتفاع في درجة حرارة الجسم.
- يبدأ الشخص بفقدان الوزن دون أي سبب.
- تظهر مشاكل في الجهاز الهضمي.
- انخفاض الأداء.
- غثيان.
- قد يكون هناك شعور بامتلاء البطن، وضغط في الوجه أو الرقبة، وصعوبة في التنفس. قد يكون هذا نتيجة زيادة الضغط على أعضاء الجهاز الهضمي من الطحال أو الكبد أو مباشرة من العقدة الليمفاوية (مع وجود موقع محدد للورم) أو من أعضاء أخرى في جسم الإنسان.
- الدوخة، حتى الإغماء.
- اعتمادًا على الموقع، قد يعاني المريض من مشاكل في البلع، وهو ما يرتبط بزيادة حجم الحلقة الليمفاوية البلعومية.
- يمكن أن تظهر الحمى دون أي سبب واضح.
- فقدان السمع.
ومن الجدير بالذكر أن الأعراض، اعتمادًا على مكان العقدة الليمفاوية المصابة، قد تتجمع مع مظاهر مختلفة من تلك المذكورة أعلاه.
أحيانًا لا يُمكن اكتشاف هذا المرض وتشخيصه إلا عندما يبدأ الورم الخبيث بالتأثير على نخاع العظم. والأمر الجيد هو أن حالات الليمفوما بدون أعراض نادرة جدًا.
الورم اللمفاوي الجريبي غير هودجكين
ينتمي الورم اللمفاوي الجريبي نفسه، وفقًا للتصنيف الطبي، إلى النوع غير الهودجكيني. مع أن هذا قد يبدو محزنًا، إلا أن الطب الحديث لا يتمكن إلا في بعض الحالات من تشخيص المرض في مرحلة مبكرة من ظهوره. في 70% من الحالات، يلجأ المريض إلى استشارة طبيب مختص عند ظهور أعراض واضحة للمرض، مثل الغثيان المتكرر والإغماء. ويرجع ذلك إلى أن الاضطرابات قد استولت بالفعل على نخاع العظم.
غالبًا ما يُشخَّص ليمفوما اللاهودجكين الجريبية في مرحلة مبكرة من تطورها من خلال فحص طبي شامل، باستخدام أجهزة تشخيصية حديثة وعالية الدقة. ولهذا السبب، يُصرّ الأطباء على ضرورة إجراء فحص وقائي شامل مرة واحدة على الأقل سنويًا. هذا النهج الصحي يُقلِّل بشكل كبير من خطر حدوث أضرار جسيمة في جسم الإنسان، وحدوث تغيرات مرضية لا رجعة فيها.
تُسبب الأورام اللمفاوية اللاهودجكينية أورامًا سرطانية من نوعي الخلايا البائية والتائية. يمكن أن ينشأ مصدر هذه الأمراض في أي عقدة ليمفاوية أو عضو آخر، ثم يُصيب اللمف. بعد ذلك، تحدث النقائل بثلاث طرق: دموية، ليمفاوية، دموية-ليمفاوية.
لهذه الأورام اللمفاوية خصائصها الخاصة، والتي تختلف في شكلها وأعراضها السريرية ومعايير المرض. بناءً على موقعها، يُميّز الأطباء بين الأورام اللمفاوية - وهي أورام سرطانية تصيب الطبقات اللمفاوية ذات منشأ أولي، ولا تؤثر على نخاع العظم - وسرطانات الدم - وهي تغيرات سرطانية تصيب طبقات نخاع العظم بشكل أساسي.
جميع الفئات العمرية من السكان معرضة للإصابة بهذا المرض، لكن النسبة الأعلى تقع بين الأشخاص الذين بلغوا بالفعل 60 عامًا.
حتى الآن، لا يُعرف سبب الساركوما اللمفاوية بشكل كامل. لذلك، عند الحديث عن الأسباب التي قد تُثير المرض، من الضروري التطرق إلى العوامل التي تزيد من خطر نشوئه وتطوره. وتشمل هذه العوامل:
- الأمراض الفيروسية. على سبيل المثال، الإيدز، وفيروس إبشتاين بار، والتهاب الكبد، وخاصةً التهاب الكبد الوبائي سي.
- آفة معدية بسبب بكتيريا الملوية البوابية، والتي يعتقد بعض العلماء أنها "الجاني" في الآفات التقرحية للغشاء المخاطي في الجهاز الهضمي.
- يمكن أن يؤدي نقص المناعة الخلقي أو المكتسب إلى زيادة احتمالية الإصابة بالمرض.
- وأسباب أخرى سبق ذكرها.
يحتوي نوع الليمفوما الجريبية غير هودجكين على تصنيف خاص به وواسع النطاق إلى حد ما:
تُسمى الساركوما اللمفاوية الموضعية في العقد اللمفاوية بالعقدية، وفي حالة وجودها في مواقع أخرى (الغدد اللعابية، اللوزتين، الغدة الدرقية، البشرة، الدماغ، الرئتين، إلخ) تُسمى خارج العقدية. يتكون الورم من مكون هيكلي (عقدي) أو منتشر.
وهناك أيضًا تقسيم حسب سرعة المرض:
- بطيء النمو - يتطور المرض بسلاسة. بدون علاج، يمكن أن يعيش هذا المريض من سبع إلى عشر سنوات. يُعطي العلاج تشخيصًا جيدًا.
- مسار المرض شديد وخطير. بدون علاج طبي، يمكن أن يعيش المريض من عدة أشهر إلى شهر ونصف أو شهرين. يُعطي العلاج تشخيصًا جيدًا.
يُحصي طب الأورام اليوم أكثر من 30 نوعًا مختلفًا من الأورام اللمفاوية غير الهودجكينية. معظمها (حوالي 85%) هي أورام ليمفاوية من الخلايا البائية (أورام ليمفاوية بائية)، بينما الـ 15% المتبقية هي أورام ليمفاوية من الخلايا التائية (أورام ليمفاوية تائية). لكل نوع من هذه الأنواع أنواع فرعية خاصة به.
ليمفوما الخلايا البائية الجريبية
يهيمن هذا النوع من الأمراض بوضوح على تشخيص المرض. نادرًا ما يُصادف هذا النوع من اضطرابات الجهاز الليمفاوي لدى الأطفال.
يصنف الأطباء سرطان الغدد الليمفاوية من النوع B على النحو التالي:
- يُعدّ ورم الغدد الليمفاوية البائية الكبيرة المنتشر النوع الأكثر شيوعًا من هذا المرض. 31% من حالات ورم الغدد الليمفاوية اللاهودجكينية المُشخّصة مصابة بهذا النوع. وتتمثل المعايير الرئيسية للمرض في عدوانيته وارتفاع معدل تطوره. ولكن، على الرغم من هذه الخصائص السلبية، فإنّ التدخل الطبي في الوقت المناسب يُعطي شروطًا أساسية للشفاء التام.
- في اللمفوما الجريبية الخلوية - مستوى تشخيص هذا النوع هو 22 حالة من أصل مائة حالة ليمفوما غير هودجكينية معترف بها. مسار المرض خامل، ولكن هناك حالات يتحول فيها المسار ويكتسب شكلاً منتشرًا عدوانيًا. لدى أطباء الأورام معيار مثل البقاء على قيد الحياة لمدة خمس سنوات. لذلك تُظهر هذه الفئة من المرض أن 60-70 شخصًا من أصل مائة يعيشون هذه الفترة الخمسية. من 30 إلى 50٪ من المرضى الذين يعانون من هذا التشخيص قادرون على التغلب على حدود العشر سنوات. يتميز هذا النوع بخصائص الجريب الثانوي. تشمل الخلية الخلايا المركزية والأرومات المركزية. ينقسم هذا النوع من الأمراض، وفقًا للتركيب الخلوي، إلى ثلاثة أنواع خلوية. وفقًا للتركيب الخلوي، يتم تمييز الأنواع الخلوية الثالثة من اللمفوما الجريبية.
- لمفومات الخلايا البائية التي تصيب الخلايا الهامشية - نسبة تشخيصها ليست عالية. وهي ليست عدوانية، ومعدل نموها منخفض. إذا اكتُشفت مبكرًا، تستجيب للعلاج بشكل جيد.
- لمفوما الخلايا الردائية - يُمثل هذا المرض حوالي 6% من الحالات. يتميز هذا المرض بنوعية عالية، إذ لا ينجو منه سوى خُمس المصابين به بعد مرور خمس سنوات.
- لمفوما الخلايا الصغيرة الليمفاوية وسرطان الدم الليمفاوي المزمن - حوالي 7% من المرضى معرضون للإصابة بهذا المرض. يشبه هذا النوع من الأمراض لمفوما اللاهودجكين. ليس عدوانيًا بشكل خاص، ولكنه ذو حساسية منخفضة للعلاجات المضادة للأورام.
- لمفوما الخلايا البائية المنصفية - نسبة التشخيص ٢٪. غالبًا ما يُشخَّص لدى النساء اللواتي تتراوح أعمارهن بين ٣٠ و٤٠ عامًا. نصف الحالات فقط قابلة للشفاء.
- لمفوما بوركيت - تبلغ نسبة الإصابة حوالي 2%. مسار المرض عدواني، ولكن مع العلاج المكثف، يمكن تحقيق الشفاء التام (50% من المرضى).
- داء والدنستروم - يُصيب 1% فقط من الحالات. يؤدي إلى زيادة لزوجة سائل الدم، مما يؤدي إلى تجلط الدم واختلال سلامة الأوعية الدموية. مع هذا المرض، يمكن أن يعيش الشخص 20 عامًا أو أقل.
- سرطان الدم الخلوي المشعر هو مرض نادر جدًا ويؤثر على كبار السن. 1
- لمفوما الجهاز العصبي المركزي - مصدر الآفة هو الجهاز العصبي المركزي، وبعدها تبدأ النقائل بالتأثير على خلايا العظام والدماغ. 30% فقط من المرضى يبقون على قيد الحياة لمدة خمس سنوات.
الورم الليمفاوي الجريبي من النوع 2 الخلوي
تُعدّ نتيجة التحليل النسيجي أحد المعايير الرئيسية لتشخيص المرض ووصف العلاج الكيميائي المناسب. وقد أكّد الأطباء ضرورة تقسيم المرض المعني إلى أنواع خلوية (وفقًا للمبدأ المورفولوجية)، وذلك بناءً على عدد الخلايا الكبيرة المُحددة في جسم المريض.
يقوم أطباء الأورام بالتمييز بين:
- 1- النوع الخلوي – وجود خلايا صغيرة منقسمة.
- الورم الليمفاوي الجريبي من النوع 2 هو من الناحية الخلوية مجموعة من الخلايا الكبيرة والصغيرة، والتي تتشابه شكليا مع بعضها البعض.
- 3- النوع الخلوي - خلايا بصيلات كبيرة.
في حالة تكرار الخزعة، قد يتم ملاحظة تحول النوع الأول إلى النوع الثاني، ولكن ليس إلى النوع الثالث.
عند تشخيص النوع، يعتمد الأطباء على نتائج الفحص الخلوي. ومن هنا، يُحدد أطباء الأورام النوع (اعتمادًا على عدد الخلايا المركزية المُحددة في مجال رؤية المجهر):
- النوع الأول – من الصفر إلى 5.
- النوع الثاني – من 6 إلى 15.
- النوع الثالث – أكثر من 15. وينقسم هذا النوع إلى:
- في النوع الفرعي 3-أ، يتم ملاحظة الخلايا المركزية بالفعل في مجال الرؤية.
- في النوع الفرعي 3-ب، تشكل الخلايا المركزية تشكيلات واسعة النطاق بدون الخلايا المركزية.
الأورام السرطانية من النوع الخلوي الثاني عدوانية جدًا في تطورها وتتطلب إجراءات علاجية أكثر جذرية باستخدام أدوية العلاج الكيميائي. مع ذلك، فإن معدلات البقاء على قيد الحياة الإجمالية لمرضى جميع المجموعات الخلوية متقاربة.
الورم الليمفاوي الجريبي من النوع الخلوي 3أ
إذا شُخِّص مريضٌ بالورم اللمفاوي الجريبي من النوع الخلوي 3أ، فإن تشخيصه يكون غير مُرضٍ للغاية. لدى المرضى المصابين بهذا المرض، حتى بعد خضوعهم لفحص شامل وعلاج كافٍ عالي الجودة، تُلاحظ علامات انتكاس المرض بشكل أكثر تكرارًا وفي وقت أبكر من غيرهم (المصابون بالورم اللمفاوي الجريبي من النوع 1 أو 2).
يمكن تحسين هذا التشخيص إلى حد ما بإدخال علاج الدوكسوروبيسين في بروتوكول علاج مثل هذا المريض. ويُعدّ وجود الخلايا المركزية في مجال الرؤية سببًا يدفع أطباء الأورام إلى وصف علاج مكثف للمريض. النوع 3أ (التصنيف الخلوي) - تُحدد هذه المرحلة عندما يؤثر انتشار الورم الخبيث على عقدة ليمفاوية واحدة أو اثنتين بعيدتين.
ويتميز هؤلاء المرضى باحتمالية حدوث الانتكاسات المبكرة، كما يظهرون نسبة أعلى من البقاء على قيد الحياة لمدة خمس سنوات.
التشخيص سرطان الغدد اللمفاوية الجريبي
حتى عند أدنى شك في وجود مشكلة أورام، يُحيل الطبيب المعالج مريضه إلى عيادة أورام متخصصة، حيث يخضع للفحص اللازم. يُشخَّص الورم اللمفاوي الجريبي من قِبَل أخصائي متخصص في مجال الأورام وأمراض الدم.
مؤشرات الفحص هي عدد من المعايير التي تحدد الصورة السريرية المرضية: نمو حجم واحدة أو أكثر من الغدد الليمفاوية، وظهور علامات واضحة للتسمم (التسمم الجهازي) في الجسم لدى المريض، والتغيرات خارج الغدد.
لتشخيص الحالة بدقة، والذي يُشير إلى إصابة المريض بلمفوما اللاهودجكين، يجب على طبيب الأورام أخذ عينة من الركيزة الخلوية للورم لفحصها. ولتحقيق ذلك، وللحصول على صورة أشمل عن صحة المريض، يُنصح بإجراء كل من الطرق التشخيصية والفحوصات المخبرية:
- الفحص الخارجي للمريض المقبول.
- جس الغدد الليمفاوية، مما يسمح للأخصائي بتقييم حجم الورم وكثافته. ولكن لا يمكن فحص جميع الأورام بهذه الطريقة. لذلك، يُعد الفحص الشامل أمرًا لا غنى عنه.
- يتم إجراء خزعة من العقدة الليمفاوية المصابة.
- تنظير البطن هو فحص علاجي أو تشخيصي لأعضاء البطن.
- تنظير الصدر هو فحص بالمنظار لتجويف الجنبة.
- يتم أخذ عينة من نخاع العظم - هذا التحليل يسمح لنا باستبعاد أو تأكيد وجود نقائل في منطقة معينة من الجسم.
بعد اتخاذ الإجراءات المذكورة أعلاه، تُرسل المادة الخلوية لمزيد من الفحص. ويتم إجراء الأبحاث التالية:
- المناعة الكيميائية هي تقنية تجعل من الممكن تحديد موقع مكون خلوي أو نسيجي معين (مستضد) بدقة عن طريق ربطه بأجسام مضادة مُسمّاة.
- علم الخلايا هو دراسة السمات البنيوية للخلايا، والتكوين الخلوي للأعضاء والأنسجة والسوائل في جسم الإنسان لتشخيص الأمراض المختلفة باستخدام أجهزة التكبير.
- علم الوراثة الخلوية – دراسة مجهرية للكروموسومات البشرية، وهي مجموعة من الأساليب التي تنشئ روابط بين الاضطرابات الوراثية وبنية الخلايا (وخاصة بنية نواة الخلية).
- دراسات أخرى.
في عملية وصف بروتوكول التدابير العلاجية لسرطان الغدد الليمفاوية الجريبي، يصف الطبيب أيضًا فحوصات إضافية أخرى لتحديد موقع الورم ومدى انتشاره:
- أشعة سينية للمنطقة المشتبه في إصابتها.
- فحص الموجات فوق الصوتية للغدد الليمفاوية والغدة الدرقية والثدي والكبد والطحال وكيس الصفن والأعضاء الأخرى.
- التصوير المقطعي للصفاق والصدر، والذي يسمح بالتعرف حتى على أصغر التشوهات الهيكلية.
- التصوير اللمفاوي هو تقنية تسمح بالحصول على صورة للأوعية اللمفاوية.
- التصوير المقطعي للعظام والأعضاء الداخلية - تشخيص الأورام الخبيثة النقيلية.
- التصوير بالرنين المغناطيسي (MRI) هو وسيلة للكشف البصري عن البؤر الأولية والانتشارية للأورام السرطانية.
- -تحليل الدم العام والكيميائي الحيوي.
إذا كشف الفحص عن وجود هياكل خلوية دقيقة الانتشار، يُصنف طبيب الأورام النوع الأول أو الثاني من الأمراض. يُشير ورم الغدد اللمفاوية كبير الخلايا بالفعل إلى درجة أعلى من الخباثة في هذه العملية: المرحلة 3أ - يصيب الورم عقدة ليمفاوية واحدة أو اثنتين، تقعان على بُعد من موقع الورم الرئيسي؛ المرحلة 3ب - يُعدّ هذا ورمًا أوسع نطاقًا في جسم الإنسان، وتحديدًا في جهازه الليمفاوي.
في كثير من الأحيان، بالإضافة إلى الأورام اللمفاوية غير هودجكينية، يحدد طبيب الأورام أيضًا العديد من الأمراض المصاحبة التي تؤدي فقط إلى تفاقم الوضع.
من الاتصال؟
علاج او معاملة سرطان الغدد اللمفاوية الجريبي
نظرًا لتفاقم حالة أمراض الأورام، والتي تتزايد نسبتها عامًا بعد عام، يوصي أطباء الأورام بعدم إهمال الفحوصات الوقائية. فكلما شُخِّص المرض مبكرًا، زادت فرص المريض ليس فقط في مواصلة حياة جيدة بعد تلقي العلاج المضاد للأورام، بل أيضًا في إنقاذ حياته. يُوصف علاج الليمفوما الجريبية لكل مريض على حدة، مع تعديله أثناء العلاج. في بعض الحالات، يُعطي أطباء الأورام المريض توصيات محددة، وينتظرون بفارغ الصبر، ويجرون مراقبة دورية لصحة المريض ومعدل نمو الورم. ونظرًا لانخفاض معدل تطور الورم نسبيًا، فقد يستغرق الأمر عشر سنوات قبل أن يبدأ في الظهور، لذا لا يتعجل الأطباء في اتخاذ إجراءات جذرية، لأن وصف التدخل الجراحي وأدوية العلاج الكيميائي لا يمر دون أثر على جسم الإنسان.
وهذا يعني أنه إذا تم تشخيص المرحلة الأولى أو الثانية من المرض مع شكل بطيء من التطور، فيمكن ملاحظة هذه الصورة السريرية لمدة عقد من الزمن، بالتناوب بشكل دوري مع فترات من الهدوء والانتكاسات، ويقوم الطبيب فقط بمراقبة مستمرة لحالة المريض، على استعداد لاتخاذ التدابير الكافية في أي وقت.
ولكن يجب أن نطمئنكم على الفور أن الورم الليمفاوي الجريبي، إذا تم اكتشافه في الوقت المناسب ومعالجته بشكل مناسب، يصبح في حالات معزولة سببًا للوفاة للمريض.
ولكن من الممكن أيضًا ملاحظة صورة سريرية معاكسة، عندما يبدأ الورم بالتطور بسرعة، وينشر نقائل في جميع الاتجاهات كالمخالب. في ظل هذه الصورة السريرية، يبدأ الأطباء بالتصرف فورًا، ويصفون دورة من العلاج بالليزر و/أو العلاج الكيميائي. إذا أثرت نقائل المريض على نخاع العظم، فقد يقرر طبيب الأورام إجراء عملية جراحية لزراعته. تجدر الإشارة إلى أنه مع هذه الصورة السريرية للمرض، لا ينبغي الاعتماد على الشفاء التام. حتى مع إزالة بؤرة المرض تمامًا، يمكن أن يعيش هذا المريض من ثلاث إلى خمس سنوات كحد أقصى.
في المراحل المتأخرة من التطور المرضي، مع ظهور النقائل وفي الأعضاء الأكثر بعدًا عن التركيز، يصف الطبيب المعالج - أخصائي الأورام - العلاج بالليزر و/أو العلاج الكيميائي المتعدد لمثل هذا المريض.
اليوم، نظام العلاج الأكثر شعبية والذي يعطي نتائج علاجية جيدة هو طريقة CHOP، والتي تتمثل في بروتوكول علاجي يتضمن أدوية مثل فينكريستين، وسيكلوفوسفاميد، ودوكسوروبيسين، وبريدنيزولون.
فينكريستين، وهو قلويد نباتي، له تأثير مضاد للأورام على جسم المريض. يُعطى هذا الدواء للمريض عن طريق الفم والوريد، بجرعة أسبوعية.
يصف الطبيب المعالج جرعة الدواء لكل حالة على حدة. تتراوح الجرعة الأولية للمريض البالغ بين ٠٫٤ و١٫٤ ملغ، محسوبة لكل متر مربع من مساحة الجسم، مرة واحدة أسبوعيًا. أما الجرعة الأولية للمرضى الصغار، فهي ٢ ملغ، محسوبة لكل متر مربع من مساحة الجسم، مرة واحدة أسبوعيًا.
عند الضرورة، قد يصف الطبيب حقن الدواء داخل الجنب، أي يُضخ السائل الدوائي في التجويف بين الأغشية الرئوية. بهذه الطريقة، يُعطى المريض جرعة ١ ملغ من الدواء، مُخففة بـ ١٠ مل من المحلول الملحي قبل العملية مباشرةً.
تشمل موانع استخدام هذا الدواء أمراض الجهاز العصبي المركزي أو المحيطي، وزيادة حساسية جسم المريض لمكون أو أكثر من مكونات الدواء. ويشمل ذلك أيضًا الحمل أو الرضاعة الطبيعية.
هناك أيضًا توصيات حول كيفية التعامل مع الأدوية من هذه الفئة الدوائية.
- يجب إعطاء هذا الدواء بحذر شديد، بعد التأكد من دخول الإبرة في الوريد. يُمنع تسريب السائل الدوائي عبر الوريد لتجنب النخر.
- أثناء هذا الإجراء الطبي، يجب على الممرضة حماية عينيها، وإذا دخل الدواء فيهما، فيجب عليها شطفهما بسرعة وبشكل كامل بالماء الجاري النظيف.
- قبل البدء بإعطاء أدوية العلاج الكيميائي أثناء العلاج، من الضروري إجراء مراقبة منتظمة لحالة الدم المحيطي.
- ومن الضروري أيضًا مراقبة الخصائص الكيميائية الحيوية لوظائف الكبد بشكل مستمر.
- إذا انخفض مستوى الخلايا المتعادلة إلى ما دون المستوى الحرج، لا يتم وصف إجراء إعطاء دواء العلاج الكيميائي، بل يتم تأجيله حتى تعود المعايير الطبيعية.
- ولمنع تطور التأثير السام للكبد، يمنع تناول الدواء الكيميائي بالتوازي مع العلاج الإشعاعي الذي يؤثر على منطقة الكلى والكبد.
يجب على العاملين في المجال الطبي الذين يعملون مع هذه الأدوية المستخدمة في العلاج الكيميائي الالتزام بجميع متطلبات معدات الحماية الشخصية التي تنطبق عند الاتصال الوثيق بالمركبات الكيميائية السامة.
إلى جانب CHOP، فإن نظام CVP، والذي يتضمن أدوية مثل فينكريستين، وسيكلوفوسفاميد، وبريدنيزولون، لا يظهر أيضًا فعالية أقل.
يمكن وصف دواء السيكلوفوسفاميد المضاد للأورام، والذي ينتمي إلى المركبات الكيميائية المؤلكلة، من قبل الطبيب المعالج، بناءً على الصورة المرضية، إما عن طريق العضل، أو الوريد، أو داخل الصفاق، أو داخل الجنب.
قبل الإجراء المعني مباشرةً، يُخفَّف الدواء بالماء المُخصَّص للحقن، بنسبة 10 مل من المُخفِّف لكل زجاجة دواء بجرعة 0.2 غرام. ويُعَدُّ وقت ذوبان الدواء في الماء مؤشرًا رئيسيًا على جودة الدواء، حيث يجب ألا يتجاوز أربع دقائق.
يختار الاختصاصي نظام إعطاء الدواء بشكل مستقل. وهناك عدة أنظمة مماثلة.
- تُحسب الجرعة الواحدة بواقع 3 ملغ لكل كيلوغرام من وزن المريض، أي حوالي 200 ملغ، وتُعطى مرة واحدة يوميًا. طريقة إعطاء الدواء: وريديًا أو عضليًا.
- تُحسب الجرعة الواحدة بواقع 6 ملغ لكل كيلوغرام من وزن المريض، أي ما يعادل حوالي 400 ملغ، وتُعطى مرتين يوميًا. طريقة إعطاء الدواء: وريديًا أو عضليًا.
- يتم حساب الجرعة الواحدة بواقع 15 ملغ لكل كيلوغرام من وزن المريض، أي حوالي 1 غرام، يتم إعطاؤها عن طريق الوريد مرة واحدة كل خمسة أيام.
- يتم حساب الجرعة الواحدة بمقدار 30-40 ملغ لكل كيلوغرام من وزن المريض أي حوالي 2-3 غرام، ويتم إعطاؤها عن طريق الوريد مرة كل أسبوعين إلى ثلاثة أسابيع.
تتراوح كمية الدواء المستخدمة في دورة علاجية واحدة بين 6 و14 غرامًا. بعد انتهاء الدورة الرئيسية، يُجرى عادةً علاجٌ داعم، يتضمن إعطاء 0.1-0.2 غرام من الدواء وريديًا أو عضليًا مرتين خلال أسبوع واحد.
يُستخدم هذا الدواء أيضًا كمثبط للمناعة. في هذه الحالة، يصف الطبيب جرعةً كميةً من الدواء بمعدل 1.0-1.5 ملغ لكل كيلوغرام من وزن المريض، أي ما يعادل جرعةً يوميةً تتراوح بين 50 و100 ملغ. في حال زيادة تحمّل الجسم للدواء، يمكن للطبيب وصف جرعةٍ تتراوح بين 3 و4 ملغ لكل كيلوغرام من وزن المريض.
بالنسبة للإعطاء داخل الصفاق أو داخل الجنب، قد تتراوح جرعة الدواء من 0.4 إلى 1.0 جرام.
موانع استخدام الدواء المذكور هي فرط حساسية جسم المريض لمكونات الدواء، وكذلك إذا كان تاريخ المريض الطبي يتضمن خللاً كلوياً حاداً، أو نقصاً في الكريات البيض (حيث يكون مستوى الكريات البيض في الدم أقل من 3.5 × 109/لتر)، أو نقص تنسج نخاع العظم، أو فقر الدم أو الهزال، أو نقص الصفيحات الدموية (حيث يكون مستوى الصفائح الدموية في الدم أقل من 120 × 109/لتر). تنطبق هذه التوصية أيضاً على المرحلة النهائية من المرض، وكذلك إذا كانت المرأة حاملاً أو مرضعة.
لكن التوجه الطبي في مجال الأورام يتطور باستمرار، إذ يبتكر العلماء والصيادلة أدويةً وأساليب وأشكالًا علاجية جديدة. واليوم، تطبق بعض عيادات الأورام أساليب علاجية مبتكرة باستخدام الخلايا الجذعية للمريض. مع ذلك، حتى في ظل التطور الطبي الحالي، لم يُدرس مرضٌ مثل الليمفوما الجريبية دراسةً شاملةً بعد، وهو غير قابل للشفاء تمامًا.
ويرى أطباء الأورام أن العوامل التالية قد تزيد من خطر حدوث نتيجة غير مواتية:
- الفئة العمرية للمرضى فوق 60 سنة.
- يتم تحديد مستوى الهيموجلوبين لدى المريض بالأرقام أقل من 120 جرام/لتر.
- إذا تم تشخيص المريض بالمرحلة الثالثة أو الرابعة من التطور.
- زيادة في لاكتات ديهيدروجينيز.
- إذا لاحظ الطبيب أن المريض مصاب بالسرطان الذي يؤثر على أكثر من أربع مجموعات من الغدد الليمفاوية.
بعد دورة العلاج الكيميائي أو العلاج بالليزر، يحتاج المريض إلى الخضوع للعلاج الصيانة، والذي يهدف إلى تحسين حالته المناعية، التي انخفضت بشكل كبير بسبب العلاج.
بعد تلقي أدوية العلاج الكيميائي، تنخفض مناعة المريض بشكل كبير، ومن أجل تجنب العدوى الثانوية، والتي في كثير من الحالات تكون سبب الوفاة، يجب على هذا المريض البقاء في بيئة معقمة لفترة معينة من الزمن.
عند اكتشاف إصابة مريض بسرطان الدم الثانوي، والذي يتطور على خلفية ورم لمفاوي جريبي يصيب مناطق من نخاع العظم، يضطر طبيب الأورام إلى وصف عملية زرع هذه المادة للمريض من أحد أقرب أقربائه. وإلا، فسيكون من الصعب جدًا العثور على متبرع كامل. ولكن إذا سارت العملية بنجاح، فإن هذه الطريقة تُظهر نتائج علاجية ممتازة.
الأهم هو عدم تفويت الفرصة والتواصل مع أخصائي في أقرب وقت ممكن! أحيانًا، لا يتوقف مستقبل حياة الإنسان فحسب، بل وحياته أيضًا، على الوقت!
الوقاية
من الصعب جدًا تقديم المشورة بشأن كيفية الوقاية من الأمراض التي تمت مناقشتها في هذه المقالة، ولكن لا يزال من المفيد مناقشة بعض جوانب الحياة التي ستساعد في تقليل خطر الإصابة بأي أورام سرطانية.
لذلك، فإن الوقاية من الورم الليمفاوي الجريبي تتم من خلال عدة توصيات:
- الحفاظ على نمط حياة صحي.
- التخلي عن العادات السيئة.
- تغذية متوازنة وعقلانية، غنية بالعناصر الدقيقة والفيتامينات.
- الحفاظ على جهاز المناعة لديك بالمستوى المناسب.
- في حالة المرض (من أي نوع)، يجب إجراء العلاج التلطيفي في الوقت المناسب وحتى الشفاء التام.
- تأكد من أن الجسم لا يتعرض للبرودة أو ارتفاع درجة الحرارة لفترة طويلة.
- تجنب الإفراط في حمامات الشمس والحمامات والساونا والحمامات الشمسية.
- عند اختيار مكان لمنزلك، من المستحسن إعطاء الأفضلية للمناطق ذات النظام البيئي النظيف، بعيدًا عن المناطق الصناعية الكبيرة.
- التخلص من ضعف الحركة. الحركة هي الحياة.
- يعتقد العديد من الخبراء أن الفكر مادي، لذلك لا تختبر الجانب السلبي لهذا التعبير على نفسك - فكر فقط بشكل إيجابي، والاسترخاء والموسيقى الممتعة هي موضع ترحيب.
- ينبغي للروتين اليومي للإنسان أن يجمع بشكل متناغم بين أعباء العمل وفترات الراحة.
- قم بإجراء فحص وقائي شامل في مؤسسة طبية متخصصة بشكل منتظم مرة واحدة على الأقل في السنة.
توقعات
من الصعب تقييم عواقب المرض بشكل لا لبس فيه بالنسبة للمريض الذي تم تشخيصه بالإصابة بسرطان الغدد الليمفاوية غير هودجكين، لأن نتيجة العلاج المضاد للأورام تعتمد إلى حد كبير على درجة المرض.
إذا قام الأطباء بتشخيص مرض من الدرجة الأولى أو الثانية، مع إظهار معدل تقدم عقدي، فإن تشخيص الورم الليمفاوي الجريبي في تسعة من كل عشرة مرضى يكون مواتياً للغاية، ويستند هذا إلى التشخيص الصحيح ونظام العلاج الكيميائي المناسب.
في حالة الإصابة بلمفوما اللاهودجكين، وهي أحد أنواع المرحلة الثالثة من التطور، يكون تشخيص المسار العقدي للمرض أقل إيجابية. معدل البقاء على قيد الحياة في هذه الحالة السريرية لا يتجاوز خمسة أشخاص من أصل عشر حالات مُشخَّصة.
الخبر السار هو أن التطور المرضي للمرحلة الرابعة من المرض، عندما تصل النقائل إلى أعضاء بعيدة جدًا، نادر جدًا. إن تشخيص هذا المسار من المرض غير مواتٍ، حتى مع التدابير العلاجية اللازمة. لا يُمكِّن العلاج العلاجي إلا من إطالة عمر المريض قليلًا (لعدة سنوات في أحسن الأحوال)، ولكن الوفاة شبه حتمية.
في كثير من الأحيان، لا تحدث وفاة مثل هذا المريض مباشرة من الورم السرطاني، ولكن سبب الوفاة هو عدوى ثانوية، والتي تدخل بسهولة إلى الكائن الحي الذي أضعفه المرض.
إن مراقبة بقاء هؤلاء المرضى على قيد الحياة أمر محزن للغاية: فمن بين عشرين مريضًا تم تشخيص إصابتهم بالورم الليمفاوي الجريبي في المرحلة الرابعة، يبقى اثنان أو ثلاثة على قيد الحياة.
البيئة الملوثة، والغذاء، ووتيرة الحياة السريعة لا تُحسّن صحة الإنسان المعاصر. ورم وحيد النسيلة يتكون من خلايا ليمفاوية بائية ناضجة - ليمفوما جريبي. يُربك تشخيص السرطان الشخص وأقاربه، ويضعهم في حيرة من أمرهم: ماذا يفعلون؟ الحل الوحيد هو: استشارة مركز أورام متخصص دون تأخير، والخضوع لفحص شامل، والحصول على العلاج المُناسب الذي يصفه طبيب أورام. الاستجابة السريعة والمناسبة للمشكلة والعلاج المناسب وحدهما كفيلان بزيادة فرص المريض في تحسين جودة حياته المستقبلية، أو حتى في حياته نفسها. لا ينبغي إهمال الفحوصات الوقائية. "اعتنِ بصحتك منذ الصغر" - هذه الحكمة الشعبية هي الأنسب لموضوع مقال اليوم! اعتنِ بنفسك وتمتع بصحة جيدة!
 [ 23 ]
[ 23 ]

