خبير طبي في المقال
منشورات جديدة
التصاقات الأمعاء والحوض بعد الجراحة: ما أسبابها وكيفية علاجها
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
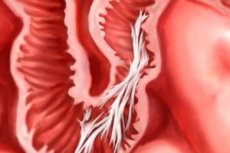
الأغشية الرقيقة من النسيج الضام بين الأعضاء الداخلية هي التصاقات. تحدث غالبًا بعد الجراحة. لنلقِ نظرة على خصائص مظهرها وعلاجها.
الأعضاء الداخلية للإنسان مغطاة من الخارج بغشاء رقيق يفصلها عن بعضها البعض. كمية قليلة من الأنسجة السائلة والناعمة تضمن حركة الأعضاء أثناء الحركة.
عادةً، بعد العملية الجراحية، يُصاب العضو الداخلي بندبة، وتُسمى فترة شفائه عملية الالتصاق. أي أن التصاقات النسيج الضام (مثل غشاء البولي إيثيلين أو الخطوط الليفية) هي حالة فسيولوجية تزول تلقائيًا ولا تؤثر على وظائف الجسم.
مع تطور العملية المرضية، تلتصق الحبال ببعضها، مما يُعيق الحركة الطبيعية للأعضاء ووظائفها. بعد الجراحة، غالبًا ما تُشخَّص هذه الحالات في الأعضاء التالية:
- تؤدي آفات الزائدة الدودية والأمعاء إلى انسداد الأعضاء وتتطلب علاجًا جراحيًا إضافيًا.
- يمكن أن تؤدي التكوينات الموجودة في الحوض إلى تعطيل صحة المرأة وقدرتها على الحمل بشكل كبير.
- - تشوهات في المبايض أو الأنابيب - تحدث بسبب التهاب الزوائد أو الآفات المعدية ويمكن أن تؤدي إلى العقم.
- وبدون التشخيص والعلاج في الوقت المناسب، يهدد هذا الأمر بمضاعفات خطيرة وألم شديد.
لماذا تعتبر الالتصاقات خطيرة بعد الجراحة؟
كثيرًا ما يتساءل المرضى عن خطورة الالتصاقات بعد الجراحة. فإذا ظهرت هذه الخيوط في تجويف البطن، مثلاً في الأمعاء الدقيقة، فإن ذلك يؤثر سلبًا على وظائف الجهاز الهضمي. تُعقّد هذه الأورام أي تدخلات جراحية في تجويف البطن، وتزيد بشكل كبير من خطر ثقب الأعضاء والنزيف.
تُعد تشوهات النسيج الضام في الصفاق خطيرة، إذ قد تُسبب انسدادًا معويًا. تُثني الأورام أجزاءً مُحددة من الأمعاء أو الأعضاء وتُسبب تمزقها، مما يُعطل وظائفها. في هذه الحالة، يُصبح الانسداد المعوي الكامل حالةً مُهددة للحياة.
يؤدي نمو النسيج الضام على أعضاء الجهاز التنفسي إلى فشل تنفسي وفشل قلبي وعائي. ونتيجةً لانقطاع إمداد الدم الموضعي، يُحتمل حدوث نخر الأنسجة والتهاب الصفاق. كما تُشكل التصاقات أعضاء الحوض خطورةً بالغة. وبالتالي، قد تُسبب التصاقات المبيض أو الرحم أو الأمعاء انسداد قناتي فالوب والعقم.
علم الأوبئة
وفقًا للإحصاءات الطبية، يرتبط انتشار الالتصاقات بالتدخل الجراحي في 98% من الحالات. يصيب مرض الالتصاقات النساء أكثر (بعد استئصال الزائدة الدودية وعمليات الرحم وملحقاتها) من الرجال (إصابات البطن).
- بعد إجراء العمليات الجراحية على الأعضاء البطنية، يصاب 80-85% من المرضى بالتصاقات في الأمعاء الدقيقة والكبيرة.
- تؤدي عمليات فتح البطن المتكررة إلى تكوين الالتصاقات في 93-96% من المرضى.
- بعد عملية الزائدة الدودية تظهر التصاقات معوية لدى 23% من الذين أجريت لهم العملية بعد عام، ولدى 57% بعد ثلاث سنوات.
- بعد الأمراض النسائية، في 70٪ من الحالات، تظهر الحبال على الرحم والمبايض.
يبدأ تكوّن ألياف الكولاجين في اليوم الثالث من العملية المرضية، وتظهر التصاقات النسيج الضام من اليوم السابع إلى الحادي والعشرين. خلال هذه الفترة، تتحول الخيوط المتساقطة إلى نسيج ندبي كثيف، وتظهر فيها الأوعية الدموية، وحتى النهايات العصبية.
الأسباب الالتصاقات ما بعد الجراحة
هناك عدد من العوامل التي تؤثر على نمو النسيج الضام في الأعضاء الداخلية. وتعتمد أسباب الالتصاقات بعد الجراحة بشكل كبير على احترافية الجراح. وغالبًا ما تحدث هذه الحالة المرضية عندما:
- المضاعفات الالتهابية والمعدية.
- نزيف في تجويف البطن.
- صدمة في البطن وأعضاء الحوض.
- نقص تروية الأنسجة على المدى الطويل.
- أجسام غريبة في الجرح.
- مخالفات تقنية الجراحة.
قد يُسبب المريض نفسه عملية الالتصاق نتيجةً لعدم اتباعه توصيات الطبيب للتعافي بعد الجراحة. تتشكل الحبال بعد التهاب الزائدة الدودية، أو الحمل خارج الرحم، أو الإجهاض، مع انسداد الأمعاء، وبطانة الرحم، والآفات التقرحية في المعدة.
بناءً على ذلك، يُمكننا الاستنتاج أن التشوهات بعد الجراحة تتشكل لأسباب عديدة. فبدون التشخيص والعلاج في الوقت المناسب، تُعيق هذه التشوهات وظائف الأعضاء الداخلية، مما يؤدي إلى مضاعفات مُختلفة.
عوامل الخطر
يرتبط تكاثر الأنسجة الضامة في الأعضاء الداخلية في أغلب الحالات بالتدخل الجراحي، ولكن هناك عوامل خطر أخرى. قد تحدث هذه الحالة المرضية في الحالات التالية:
- يمكن أن تتشكل أورام في تجويف البطن مع كدمات وإصابات في البطن. يؤدي النزيف في الحيز خلف الصفاق والأورام الدموية في المساريقا إلى ركود لمفي وضعف تدفق الدم. وهذا بدوره يؤدي إلى ضعف الإفراز في تجويف البطن. ونتيجة لذلك، تُترك الأعضاء الداخلية بدون تشحيم طبيعي، وتبدأ في الاحتكاك ببعضها البعض ثم تلتحم.
- السمنة البطنية - يُمكن أن تُؤدي زيادة الأنسجة الدهنية في منطقة الثرب الكبير، أي الطيات خلف الصفاق الحشوي والحلقة المغلقة للأمعاء، إلى التصاقات النسيج الضام. يُعدّ النسيج الرخو للثرب حساسًا بشكل خاص لتكوين الخيوط بسبب ضغط الرواسب الدهنية في منطقة البطن.
- يمكن أن تحدث الالتصاقات أثناء العمليات الالتهابية. على سبيل المثال، في التهاب المرارة المزمن، لا تظهر الالتصاقات على المرارة فحسب، بل أيضًا على الكبد والمعدة والاثني عشر والثرب. غالبًا ما يُلاحظ هذا بعد الإصابة بالإنفلونزا أو الزحار أو داء بوتكين.
- من عوامل الخطر الأخرى التشوهات الخلقية في أعضاء البطن. وكقاعدة عامة، تُشخَّص الالتصاقات في منطقة الأمعاء الدقيقة (اللفائفي) والأعور.
- بعض المواد الكيميائية تُعزز تكوّن الحبال. على سبيل المثال، يُؤدي الكحول والرافينول واليود إلى التهاب معقم في تجويف البطن. غالبًا ما تدخل هذه السوائل إلى الصفاق أثناء الجراحة.
بالإضافة إلى العوامل المذكورة أعلاه، هناك خطر كبير لحدوث الالتصاقات بعد فتح البطن. أي عملية جراحية على أعضاء البطن ترتبط بصدمة ميكانيكية للصفاق. في الوقت نفسه، كلما زادت خشونة عمل الجراح، زاد خطر حدوث الالتصاقات المرضية. يحدث هذا الاضطراب نتيجة خلل في نظام انحلال الفيبرين في الجسم.
طريقة تطور المرض
ترتبط آلية نمو أوتار الأعضاء الداخلية بالعمليات الخلوية والخلطية. ويعتمد تطور الالتصاقات بعد الجراحة على اختلال التوازن المحلي بين تخليق الفيبرين وانحلال الفيبين، أي تحلله. تؤدي التدخلات الجراحية إلى تلف الطبقة المتوسطة من الأنسجة والأوعية الدموية. ونتيجة لذلك، يحدث تفاعل التهابي وتنشيط وسطاء الالتهاب وتكوين جلطات دموية.
تزداد نفاذية الأوعية الدموية تدريجيًا، وتُفرز الأنسجة المتضررة إفرازات مصلية نزفية (تحتوي على كريات الدم البيضاء، والصفائح الدموية، والإنترلوكينات، والبلعميات، والفيبرينوجين، وحمض الهيالورونيك، والبروتيوغليكان). في الظروف الطبيعية، يتحلل الفيبرين، ولكن بسبب العملية الجراحية، ينخفض نشاط انحلال الفيبرين، ويتحول الفائض من الفيبرينوجين إلى نوع من الهلام يُغطي الأنسجة المصابة. تنمو الخلايا الليفية تدريجيًا وتلتصق ببعضها البعض، مُتحولةً إلى ندوب داخلية، أي التصاقات.
الأعراض الالتصاقات ما بعد الجراحة
تعتمد مدة تكوّن التصاقات النسيج الضام بشكل مباشر على العضو المصاب. غالبًا ما تظهر أعراض الالتصاقات بعد الجراحة على شكل ألم في منطقة الندبة الجراحية.
الأعراض الأكثر شيوعا للضيق بعد الجراحة هي:
- الغثيان والقيء.
- انتهاك التغوط.
- عدم وجود البراز.
- الإمساك المنتظم.
- إحساس مؤلم عند لمس الخيوط الجراحية.
- ارتفاع درجة حرارة الجسم.
- صعوبة في التنفس وضيق في التنفس.
- احمرار وتورم الندبة الخارجية.
في البداية، لا تظهر أي أعراض ألم، ولكن مع ازدياد سمك الندبة، تصبح مؤلمة. يزداد الانزعاج مع المجهود البدني وأي حركة. على سبيل المثال، بعد جراحة الكبد أو الرئتين أو التامور، يحدث الألم مع التنفس العميق. في حال تشكل التصاقات على أعضاء الحوض، من المحتمل الشعور بألم أثناء الجماع. تعتمد الصورة السريرية على موقع الخيوط والحالة العامة للجسم.
العلامات الأولى
في كثير من الأحيان، بعد الجراحة، يواجه المرضى مشكلة التصاقات النسيج الضام بين الأعضاء أو الأسطح المجاورة. تظهر أولى علامات الالتصاق بآلام تشنجية في منطقة الندبة. يكون هذا الانزعاج مؤلمًا ويزداد مع المجهود البدني.
تصاحب الحالة المرضية نوبات من الغثيان والقيء. ومن المحتمل حدوث انتفاخ في البطن وإمساك متكرر. تضعف الآلام الانتيابية وتتكرر. ونتيجةً لذلك، يصبح المريض سريع الانفعال، وقد تحدث تغيرات في وزن الجسم بسبب فقدان الشهية. ومع تطور المرض، تظهر اضطرابات في الجهازين القلبي الوعائي والتنفسي.
الألم الناتج عن الالتصاقات بعد الجراحة
تظهر أعراضٌ مثل ألم الالتصاقات بعد الجراحة لدى العديد من المرضى. يكون الانزعاج متقطعًا ومؤلمًا. في الوقت نفسه، لا يُعطي تناول مضادات التشنج ومسكنات الألم نتائج إيجابية.
اعتمادًا على الألم، يتم التمييز بين الأشكال التالية من عملية الالتصاق:
- الشكل الحاد: تُسبب الالتصاقات ألمًا متفاوت الشدة، مما يؤدي إلى تدهور حاد في الحالة الصحية. ترتفع درجة الحرارة، ويظهر ضيق في التنفس، ويتسارع النبض. تُسبب محاولات جس ندبة ما بعد الجراحة ألمًا شديدًا. في هذه الحالة، قد يُصاب المريض بانسداد معوي وفشل كلوي.
- الشكل المزمن: إذا تشكلت الأحبال في الحوض، فإن أعراض المرض تشبه أعراض متلازمة ما قبل الحيض. قد تحدث مشاكل في الأمعاء والمثانة. يحدث الألم أثناء الجماع وعند تغيير وضعية الجسم.
- الشكل المتقطع - يتميز باضطرابات واضحة في وظائف الجهاز الهضمي. يتناوب الإمساك المزمن مع اضطرابات في المعدة. يحدث الألم بشكل أقل تواترًا، ولكنه شديد جدًا.
بالإضافة إلى الألم، هناك نوبات متكررة من الغثيان والقيء، وفقدان الشهية، واحتمال فقدان القدرة على العمل، والصداع النصفي، والدوار.
الالتصاقات المعوية بعد الجراحة
التصاقات معوية هي تكوّنات النسيج الضام بين الحلقات المعوية وأعضاء البطن. تظهر هذه الالتصاقات غالبًا بعد الجراحة. يؤدي التدخل الجراحي إلى التصاق الأغشية المصلية للأعضاء ببعضها البعض، مما يؤدي إلى اضطرابات وظيفية. في هذه الحالة، تتكون الخيوط من نفس نسيج الجدار الخارجي للأمعاء.
دعونا نفكر في الأسباب الرئيسية لظهور التصاقات النسيج الضام في الأمعاء:
- التدخل الجراحي - وفقًا للإحصاءات الطبية، عند إجراء عملية فتح بطن أولية للأمعاء، تتكون شوائب لدى 14% من المرضى. أما في حال إجراء العملية الجراحية الثالثة أو الرابعة، فيحدث التحام في 96% من الحالات. تتفاقم الحالة المرضية بسبب العمليات المعدية والالتهابية.
- إصابات البطن (المفتوحة، المغلقة) - غالبًا ما يؤدي الضرر الميكانيكي إلى نزيف داخلي. تتشكل أورام دموية في الأمعاء، ويتعطل التصريف اللمفاوي والعمليات الأيضية في أنسجة الأعضاء. يتطور الالتهاب، مما يُحفز عملية الالتصاق.
بالإضافة إلى الأسباب المذكورة أعلاه، قد يحدث الاضطراب بسبب التهاب الزوائد عند النساء، أو التشوهات الخلقية في نمو العضو، أو وجود أجسام غريبة في الصفاق، أو استخدام بعض الأدوية.
تم تحديد عوامل الخطر الإضافية للالتصاقات بعد جراحة الأمعاء:
- نقص تروية أنسجة الأعضاء.
- استخدام الخيوط الجراحية غير القابلة للامتصاص.
- العدوى بعد الجراحة.
- صدمة أثناء العملية الجراحية.
- دم في الصفاق بعد الجراحة.
- الاستعداد الوراثي لتكوين الحبال.
- فرط نشاط النسيج الضام.
- انخفاض المناعة المحلية.
تنقسم أعراض الحالة المرضية إلى عدة مراحل. أول ما يُلاحظه المريض هو انسداد الأمعاء. تظهر آلامٌ تشنجية في منطقة البطن، مصحوبة بغثيان وقيء شديد. من الممكن حدوث انتفاخ غير متماثل. يُسبب جسُّ تجويف البطن ألمًا شديدًا. عادةً ما يتشكل الانسداد اللاصق المبكر على خلفية عملية التهابية. في حال عدم تلقي هذه الحالة عناية طبية، فإنها تُؤدي إلى مضاعفات التسمم وشلل الأعضاء.
يعتمد تشخيص أمراض الأمعاء بعد الجراحة على الأعراض المميزة، والفحص البصري للمريض، وجمع تاريخه المرضي. ولتوضيح التشخيص، تُستخدم الأشعة السينية البسيطة لتجويف البطن، وتخطيط كهربية المعدة، والموجات فوق الصوتية، والتصوير بالرنين المغناطيسي، وتنظير البطن. أثناء الفحص، من الضروري التمييز بين هذه الأحبال وأنواع أخرى من انسداد الأمعاء الحاد أو الأورام. العلاج جراحي، مع دورة علاج طبيعي لمنع تكاثر النسيج الضام.
 [ 22 ]
[ 22 ]
الالتصاقات بعد جراحة البطن
يُواجه كل مريض تقريبًا حالة مرضية كالالتصاقات بعد جراحة البطن. تكاثر النسيج الضام قد يؤدي إلى مرض الالتصاق، والذي يصاحبه اضطرابات خطيرة في وظائف الأعضاء الداخلية.
يمكن أن تحدث عملية اللصق بشق كبير في جدار البطن، أي بعد عملية فتح البطن، للأسباب التالية:
- التفاعلات الالتهابية.
- المضاعفات المعدية للجراحة.
- تأثير مضاد للتخثر.
- ارتفاع مستوى البروتين في الدم.
- الخصائص الفردية للكائن الحي.
إذا تضررت طبقة واحدة فقط من طبقات الصفاق نتيجة صدمة الصفاق، وكانت الطبقة التي تلامس الأعضاء الداخلية سليمة، فعادةً لا تتكون الالتصاقات. أما إذا ظهرت، فلا يؤدي ذلك إلى خلل في وظائف الأعضاء، لأن الخيوط تكون سطحية وسهلة التقشير.
في حال إصابة صفيحتين متلامستين، يُحفّز ذلك سلسلة من التفاعلات المرضية. يرتبط اختلال سلامة الشعيرات الدموية ببعض بروتينات الدم، وبالتصاق الأعضاء بعوامل التخثر، وبفعل الجلوبيولينات.
التصاقات النسيج الضام صغيرة الحجم، ولكنها قد تؤدي إلى تشوه بنية الأعضاء. تعتمد العلامات السريرية للمرض على موقع وحجم الالتصاقات. غالبًا ما يواجه المرضى المشاكل التالية: ألم في البطن، وتدهور الصحة العامة، والإمساك، والغثيان، والقيء. تنشأ الأحاسيس المؤلمة نتيجة لاضطراب في وظيفة الأمعاء، وعادةً ما تكون نوباتية. لتشخيص المرض، يُجمع تاريخ المريض ويُفحص. العلاج جراحي.
الالتصاقات بعد استئصال الرحم
تُعرف الالتصاقات التي تتكون في النسيج الضام أثناء التدخلات الجراحية والعمليات الالتهابية بالالتصاقات. بعد استئصال الرحم، تحدث هذه الالتصاقات لدى 90% من النساء. تُعد الالتصاقات من المضاعفات الخطيرة، إذ قد تؤدي إلى اضطرابات وظيفية في عمل الأعضاء الداخلية، بل وحتى انسداد معوي حاد.
يتميز استئصال الرحم بتكوين ندبات في النسيج الضام في مواقع الشقوق والندبات. إذا كانت العملية الفسيولوجية معقدة (عدوى، التهاب)، فإن الخيوط الليفية تستمر في النمو لتشمل أعضاء داخلية أخرى.
تعتمد الأسباب الرئيسية لتكاثر النسيج الضام بعد إزالة الرحم على العوامل التالية:
- مدة العملية.
- مدى التدخل الجراحي.
- حجم فقدان الدم.
- بطانة الرحم المهاجرة.
- الاستعداد الوراثي للإصابة بمرض الالتصاق.
- النزيف الداخلي والتهاب الجروح في فترة ما بعد الجراحة.
- اضطرابات الجهاز المناعي.
بالإضافة إلى العوامل المذكورة أعلاه، يعتمد تطور المرض بشكل كبير على إجراءات الجرّاح. في بعض الحالات، يحدث الاضطراب بسبب أجسام غريبة في تجويف البطن، على سبيل المثال، إذا دخلت ألياف من السدادة القطنية أو الشاش، أو جزيئات التلك من قفازات الجرّاح، إلى الجرح.
تتجلى علامات تطور العملية المرضية من خلال الأعراض التالية:
- ألم شديد وشديد في أسفل البطن. الانزعاج دوري.
- اضطرابات التبول والتغوط.
- اضطرابات عسر الهضم.
- ارتفاع حاد في درجات الحرارة.
- إحساس مؤلم أثناء الجماع.
إذا مرّ أكثر من شهر على استئصال الرحم ولم تختفِ الأعراض المذكورة أعلاه، يجب عليكِ طلب المساعدة الطبية فورًا. لتشخيص الحالة في فترة ما بعد الجراحة، تُوصف للمريضة الفحوصات التالية:
- مجمع الدراسات المخبرية.
- فحص الموجات فوق الصوتية لتجويف البطن وأعضاء الحوض.
- أشعة سينية على الأمعاء باستخدام التباين.
- التشخيص بالمنظار.
تُعالَج التصاقات النسيج الضام جراحيًا. ويُجرى تشريح وإزالة الأورام باستخدام العلاج بالليزر، والتشريح المائي، والجراحة الكهربائية. في فترة ما بعد الجراحة، يُوصى بالعلاج الوقائي الدوائي. وتُوصف للمريضة مضادات حيوية واسعة الطيف ومضادات تخثر. كما يُوصف العلاج الطبيعي باستخدام الرحلان الكهربائي للإنزيمات التي تُدمر الفيبرين.
إذا تُركت الالتصاقات في الرحم دون علاج، فسيؤدي ذلك إلى تحول قناة فالوب إلى كيس من النسيج الضام. سيفقد هذا العضو قدرته على نقل البويضات المخصبة. في هذه الحالة، حتى العلاج الجراحي لا يستطيع استعادة وظائف قناتي فالوب، وهو أحد أسباب العقم.
الالتصاقات بعد جراحة الزائدة الدودية
تُعد عملية استئصال الزائدة الدودية من أكثر التدخلات الجراحية شيوعًا. ورغم بساطة الإجراء، إلا أن المريض يحتاج إلى فترة نقاهة طويلة. وتُعد الالتصاقات بعد جراحة الزائدة الدودية شائعة جدًا، وهي من مضاعفاتها.
يرتبط تكاثر النسيج الضام بتهيج الأعضاء الداخلية نتيجةً للتأثيرات الميكانيكية عليها. تتشكل خيوط كثيفة تدريجيًا على الأغشية التي تغطي الأمعاء. تنمو هذه الخيوط بين الأعضاء الداخلية، وتشغل مساحةً معينة. يصاحب هذه العملية المرضية تلفٌ في الأوعية الدموية، مما يؤدي إلى تشوه الأمعاء نتيجةً لاندماج حلقاتها مع بعضها البعض.
يرتبط ظهور الحبال بعد علاج الزائدة الدودية بالعوامل التالية:
- إزالة الزائدة الدودية بالطرق المفتوحة بدلاً من المنظار البطني.
- عملية التهابية مطولة بعد الجراحة (تتأثر الأنسجة البريتونية والأمعاء بالكائنات الحية الدقيقة المسببة للأمراض وسمومها).
- الاستعداد الوراثي لزيادة نشاط بعض الإنزيمات التي تعمل على تسريع عملية التندب.
- تطور الأمراض بسبب خطأ طبي (على سبيل المثال، ترك منديل في تجويف البطن).
- التخثر (قد تتكون خيوط عند كي الأوعية الدموية) أو النزيف الداخلي.
تتجلى هذه الحالة المؤلمة على شكل آلام مزعجة في منطقة ندبة ما بعد الجراحة وفي عمق البطن. وفي هذه الحالة، تظهر أعراض الجهاز الهضمي: انتفاخ، غثيان، وقيء. كما يُلاحظ انخفاض في ضغط الدم، ومشاكل في القلب، وضعف عام. لتشخيص التصاقات النسيج الضام، يُنصح بإجراء فحص بالموجات فوق الصوتية لتجويف البطن، وجمع تاريخ المريض، وإجراء مجموعة من الفحوص المخبرية، والتصوير الشعاعي، وتنظير البطن التشخيصي.
يعتمد العلاج على نتائج التشخيص. يُوصف للمريض علاجٌ تحفظي، يشمل تناول الأدوية، واتباع نظام غذائي علاجي، والعلاج الطبيعي. في الحالات الشديدة، يُوصف العلاج الجراحي. تُجرى العملية باستخدام الليزر أو السكين الكهربائي. يقوم الطبيب بتشريح الالتصاقات، مما يُحرر الأعضاء.
إذا تُركت حبال الزائدة الدودية دون رعاية طبية، فقد يؤدي ذلك إلى مضاعفات خطيرة. أولها انسداد الأمعاء نتيجة ضغط حلقات الأعضاء. في حال إصابة الزوائد أو الرحم أو قناتي فالوب، فقد يُصاب الشخص بالعقم. أخطر المضاعفات هو نخر الأنسجة. تضغط الالتصاقات على الأنسجة وتضغط على الأوعية الدموية، مما يؤدي إلى اضطرابات في الدورة الدموية. تموت المنطقة الخالية من الدم تدريجيًا.
الالتصاقات في الأنف بعد الجراحة
الالتصاقات الأنفية بعد الجراحة هي جسور نسيجية ضامة، غضروفية أو عظمية، بين الجدران المخاطية للجيوب الأنفية. بالإضافة إلى التدخل الجراحي، قد تظهر الأورام أيضًا للأسباب التالية:
- اضطرابات النمو داخل الرحم والأمراض الوراثية.
- الحروق الكيميائية أو الحرارية للغشاء المخاطي.
- الأمراض المعدية.
- نزيف الأنف المنتظم.
- مرض الزهري.
- التصلب اللويحي.
لا يعاني بعض المرضى من أي انزعاج بسبب الحبال، لأنها رقيقة وناعمة. ولكن في أغلب الأحيان، يواجه المرضى المشاكل التالية:
- صعوبة التنفس من خلال الأنف.
- تغيير الصوت.
- جفاف الحلق في الصباح.
- الإدراك الكامل أو الجزئي للروائح.
- التهاب الجهاز التنفسي العلوي.
- التهاب الجيوب الأنفية.
تُميّز الالتصاقات الأنفية (Sinechiae) في التجويف الأنفي تبعًا لموقعها والنسيج الذي تكوّنت منه. إذا تكوّنت الزوائد في دهليز الأنف، فهي أمامية، والانسدادات بين محارات الأنف والحاجز الأنفي تكون وسطية، والتكوينات في المنخرين تكون خلفية. يُعدّ هذا النوع الأخير من الالتصاقات الأكثر خطورة، إذ يُمكن أن يُعيق تدفق الهواء من الأنف إلى البلعوم كليًا أو جزئيًا.
تتميز خيوط النسيج الضام أيضًا بملمسها الناعم وسهولة تشريحها. غالبًا ما تُشير الأورام العظمية الأكثر كثافةً إلى وجود عيوب خلقية وتتطلب علاجًا جراحيًا. لتشخيص الالتصاقات الأنفية بعد الجراحة، يُنصح باستشارة طبيب أنف وأذن وحنجرة. باستخدام تنظير الأنف، يُحدد الطبيب وجود أي مرض. كما يلزم إجراء مجموعة من الفحوصات المخبرية التي تُحدد وجود التهابات واضطرابات أخرى.
يُجرى العلاج جراحيًا فقط، لأن الأورام لا تزول تلقائيًا. لذلك، قد يُوصف إجراء جراحي تقليدي، أي الإزالة بالمشرط، أو الإزالة بالليزر، أو التعرض لموجات الراديو. يُستخدم العلاج الدوائي فقط لوقف العملية المعدية أو الالتهابية.
إذا تُركت هذه الحالة المرضية دون علاج، فقد تؤدي إلى أمراض مختلفة في الأنف والأذن والحنجرة (التهاب البلعوم، التهاب الأذن، الالتهاب الرئوي، التهاب الشعب الهوائية). كما أن ضعف تهوية الجيوب الأنفية يُمثل بيئة مثالية للعدوى، مما قد يؤثر على الأذنين ويؤثر سلبًا على جودة السمع.
الالتصاقات في الحوض بعد الجراحة
التصاقات النسيج الضام في أعضاء الحوض من الأمراض الشائعة لدى النساء، وتؤدي إلى العقم. تحدث الالتصاقات في الحوض بعد الجراحة نتيجةً لصدمة الأنسجة ومضاعفات التهابية مختلفة. علاوةً على ذلك، كلما طالت مدة العملية وتعرضت لصدمة أكبر، زاد خطر تكوّن الالتصاقات.
الصورة السريرية لعملية الالتصاق لها عدة أشكال:
- حاد - متلازمة الألم تتفاقم. يظهر غثيان وقيء، وارتفاع في درجة حرارة الجسم، وزيادة في معدل ضربات القلب. عند محاولة جس البطن، تحدث آلام حادة. كما يُحتمل حدوث انسداد معوي حاد، وضعف عام، ونعاس، واضطرابات في المسالك البولية.
- الشكل المتقطع - ألم دوري، هناك اضطرابات معوية (إسهال، بالتناوب مع الإمساك).
- مزمن - أعراض هذا النوع خفية. ألم مؤلم في أسفل البطن، وإمساك. غالبًا ما يُشخَّص هذا النوع من الاضطراب بالصدفة، أثناء الفحص عند الاشتباه في العقم أو بطانة الرحم.
التشخيص صعب. عند طلب الرعاية الطبية في البداية، يجمع الطبيب التاريخ الطبي للمريض وشكواه. يكشف الفحص اليدوي عن ثبات الأعضاء أو محدودية حركتها. كما يُجرى تصوير بالموجات فوق الصوتية، والتصوير بالرنين المغناطيسي، وفحوصات مخبرية، وفحوصات أخرى.
يتكون علاج تمزق الأربطة الحوضية بعد الجراحة من طرق طبية وجراحية. تُستخدم الطرق التالية لإزالة الالتصاقات وفصل الأعضاء: العلاج بالليزر، والتشريح المائي، والجراحة الكهربائية. يعتمد العلاج المحافظ على القضاء على العملية الالتهابية. يُوصف للمرضى نظام غذائي علاجي، وإجراءات علاج طبيعي، ومجموعة من التدابير الأخرى للتعافي الطبيعي.
الالتصاقات بعد جراحة المرارة
يحدث تكوّن الخيوط أثناء استئصال المرارة لدى كل مريض ثالث. ترتبط الالتصاقات بعد جراحة المرارة بعدة عوامل، لنتناولها:
- الصدمات والكدمات في الصفاق التي تؤدي إلى تعطل تدفق الدم من الأنسجة المبطنة لسطح تجويف البطن.
- التهاب معقم يحدث بسبب دخول مواد معينة (كحول أو يود أو محلول ريفانول) إلى الصفاق أثناء الجراحة.
- تسلل التهابي في منطقة الجراحة.
- يسبب التهاب المرارة المزمن تغيرات ندبية في المرارة، مما يعقد بشكل كبير عملية إزالتها والتعافي بعد الجراحة.
- بنية تشريحية غير طبيعية للعضو وأوعيته والقنوات الصفراوية.
تشمل عوامل خطر الإصابة بالالتصاقات التقدم في السن، وزيادة الوزن، والأمراض المزمنة. قد ترتبط هذه الحالة المؤلمة بوجود دم أو سائل التهابي لم يذوب بعد الجراحة، بل ازداد سمكًا وحل محله نسيج ضام.
تظهر أعراض التهاب الأربطة بعد جراحة المرارة بانخفاض الضغط، وألم حاد، وإمساك، وضعف عام، وارتفاع في درجة الحرارة. إذا أصبح المرض مزمنًا، تظهر الأعراض التالية: تقلصات معوية، وانتفاخ، وقيء مع براز، وعطش شديد، وتدهور الصحة العامة.
يعتمد العلاج كليًا على الحالة الصحية للمريض ومسار عملية الالتصاق. يُنصح باستخدام مضادات التخثر، والإنزيمات المحللة للبروتين، ومحاليل الفيبرين كعلاج دوائي. في الحالات الشديدة، تُجرى الجراحة. ويُولى اهتمام خاص للوقاية، والتي تشمل اتباع نظام غذائي خاص والعلاج الطبيعي.
الالتصاقات بعد جراحة المبيض
هناك عدة أسباب لتكوّن الالتصاقات بعد جراحة المبيض. العامل الرئيسي هو الالتهاب طويل الأمد، أو العدوى، أو المضاعفات أثناء الجراحة. من بين الأسباب المحتملة لهذا الاضطراب، نذكر ما يلي:
- اضطرابات تآكل عنق الرحم أو الكي.
- تمزقات متعددة حدثت أثناء الولادة.
- بطانة الرحم الخارجية ودخول الدم إلى تجويف البطن.
يعتمد خطر الالتصاقات بعد الجراحة بشكل مباشر على الخصائص الفردية لجسم المريضة ومدى الالتزام بالتوصيات الطبية بعد الجراحة. أي أن إصابات البطن، وأمراض الحوض المختلفة، والأمراض المنقولة جنسياً، والإجهاض، وانخفاض حرارة الجسم، وحتى الاستخدام طويل الأمد للمضادات الحيوية، يمكن أن تُسبب ظهور شوائب بعد جراحة المبيض.
تمر العملية المرضية بمراحل عديدة في تطورها.
- تتواجد الحبال حول المبيض، ولكنها لا تتداخل مع التقاط البويضة.
- ينمو النسيج بين المبيض وقناتي فالوب، مما يشكل عائقًا أمام البويضة.
- تلتوي قناة فالوب، لكن نفاذيتها لا تتأثر.
يتميز هذا الاضطراب باضطرابات في الدورة الشهرية، وألمٍ مُزعج في أسفل البطن وأسفل الظهر، وانزعاج أثناء الجماع، وعدم القدرة على الحمل لفترات طويلة. وبما أن هذه الأعراض قد تتزامن مع أعراض أمراض نسائية أو غدد صماء أخرى، يُنصح باستشارة الطبيب والخضوع لتشخيص دقيق.
لعلاج التصاقات النسيج الضام، يُستخدم تنظير البطن، والعلاج بالليزر، والجراحة الكهربائية، أو التشريح المائي (أي قطع الأورام بالماء). يُوصف للمريض علاج مضاد للبكتيريا لقمع العدوى، ومضادات الالتهاب ومذيبات الفيبرين، ومضادات التخثر، والفيتامينات.
الالتصاقات بعد جراحة العمود الفقري
تحدث الندوب والالتصاقات بعد جراحة العمود الفقري لدى معظم المرضى، مما يؤدي إلى تضيق القناة الشوكية. وقد تتطور عمليات معدية ومناعية ذاتية مصحوبة بضعف تدفق السائل النخاعي في موقع الآفة. تلتحم خيوط ليفية بجذور العمود الفقري مع الأقراص الفقرية المنفتقة، والنسيج فوق الجافية، وأغشية الحبل الشوكي. يمكن أن تكون الأورام خفيفة أو ثقيلة وكثيفة.
الأسباب الرئيسية للالتصاقات في العمود الفقري:
- الأورام الدموية الرضحية.
- المضاعفات المعدية.
- إعطاء بعض الأدوية فوق الجافية.
- إزالة الانزلاقات الغضروفية بين الفقرات.
يبدأ المرض بالتهاب معقم. في منطقة الجراحة، يحدث تورم، مما يؤثر على جذر العمود الفقري والأنسجة المحيطة به. تدريجيًا، تنتقل العملية الالتهابية إلى المرحلة الليفية، مشكّلةً التصاقات كثيفة.
يُثبّت الالتصاق الندبيّ جذر العصب في موضع واحد، مُمارسًا ضغطًا متزايدًا عليه. يُثير هذا ألمًا شديدًا مُتفاوت الشدة. يُخفى الألم المُزمن في صورة أمراض مُختلفة في العمود الفقري. على سبيل المثال، تُشبه آلام منطقة أسفل الظهر آلام أسفل الظهر. يُمكن أن ينتشر الألم على طول العصب الوركي، إلى إحدى الساقين أو كلتيهما. تُؤدي هذه الحالة، في حال عدم علاجها، إلى اضطراب تغذية الأنسجة وظهور ضمور فيها.
الالتصاقات بعد جراحة الرئة
تحدث مشكلة الالتصاقات بعد جراحة الرئة لدى 30% من المرضى الذين خضعوا للجراحة. غالبًا ما تتمركز خيوط النسيج الضام المتضخمة بين الأغشية المصلية للتجويف الجنبي. ويمكن أن تشغل جميع أجزاء غشاء الجنب (الكلي) والتجويفات الفردية بسبب التصاق صفائح الجنب. وتتشكل الخيوط في أي مكان يوجد فيه نسيج ضام.
بالإضافة إلى جراحة الصدر، قد تحدث الادراج أيضًا للأسباب التالية:
- التهاب الجنبة والالتهاب الرئوي السابق.
- التهاب الشعب الهوائية (الحاد، المزمن).
- التهاب أو سرطان الرئة.
- العيوب الخلقية.
- احتشاء رئوي أو إصابة طفيلية.
- نزيف داخلي.
- التفاعلات التحسسية والتدخين والمخاطر المهنية.
تتضمن الحالة المرضية الأعراض التالية: ضيق في التنفس، وتسارع في ضربات القلب، وفشل تنفسي، وألم في الصدر، واضطرابات تنفسية مختلفة ناجمة عن ضعف التهوية الطبيعية للرئتين. تدهور الصحة العامة، والسعال، وبلغم، وارتفاع درجة حرارة الجسم، ونقص الأكسجين، والتسمم.
تؤثر هذه الحبال سلبًا على وظائف أعضاء الجهاز التنفسي، وتعيق عملها وتحد من حركتها. في بعض الحالات، يحدث نمو مفرط للتجاويف، مما يسبب فشلًا تنفسيًا حادًا ويتطلب رعاية طبية عاجلة.
لتشخيص المرض، يُجرى تصوير فلوروغرافي وأشعة سينية للرئتين. يعتمد العلاج على شدة المرض. يُنصح بالتدخل الجراحي إذا تسببت شوائب الأنسجة في قصور رئوي أو حالات أخرى مهددة للحياة. في حالات أخرى، يُجرى العلاج الدوائي وجلسات العلاج الطبيعي.
الالتصاقات بعد جراحة المعدة
أعضاء البطن هي الأكثر عرضة لظهور أورام ما بعد الجراحة. تتمركز الأورام بين حلقات الأمعاء والمعدة وأعضاء أخرى، مما يؤدي إلى اندماج تدريجي للأغشية المصلية.
يمكن أن تتفاقم الالتصاقات بعد جراحة المعدة بسبب العوامل التالية:
- إصابات البطن (المفتوحة، المغلقة).
- زيادة تكوين الأنزيمات التي تثير تكاثر النسيج الضام.
- الأمراض الالتهابية والمعدية للأعضاء الداخلية.
- العلاج الإشعاعي للأورام.
وفقًا للإحصاءات الطبية، يُصاب 15% من المرضى بالالتصاقات بعد التدخل الجراحي. وتصاحب الصورة السريرية للمرض الأعراض التالية: ألم مُزعج، واضطرابات هضمية، وانسداد معوي، واضطرابات في الشهية، وفقدان مفاجئ للوزن، ومشاكل في البراز. ويمكن أن يكون العلاج محافظًا أو جراحيًا، حسب شدة المرض.
المضاعفات والنتائج
عملية الالتصاق، كأي مرض آخر، قد تُسبب عواقب ومضاعفات خطيرة إذا تُركت دون علاج. غالبًا ما يواجه المرضى المشاكل التالية:
- انسداد معوي حاد.
- فشل تنفسي.
- الأمراض الالتهابية والمعدية.
- انسداد قناتي فالوب.
- العقم.
- التهاب الصفاق.
- نخر الأنسجة.
- انقلاب الرحم إلى الخلف.
- الألم المزمن.
وبغض النظر عن شدة المضاعفات، فإن عملية اللصق تتطلب علاجًا جراحيًا ومجموعة من التدابير الوقائية.
 [ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]، [ 33 ]، [ 34 ]، [ 35 ]، [ 36 ]، [ 37 ]
[ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]، [ 33 ]، [ 34 ]، [ 35 ]، [ 36 ]، [ 37 ]
التشخيص الالتصاقات ما بعد الجراحة
في حال الاشتباه في وجود التصاقات بعد الجراحة، يُوصف للمريض مجموعة من الفحوصات المختلفة. يشمل تشخيص الالتصاقات بعد الجراحة ما يلي:
- جمع التاريخ المرضي والفحص البصري.
- تحليل شكاوى المرضى.
- مجموعة من الفحوصات المخبرية (الدم، البول).
- التشخيص الآلي (الموجات فوق الصوتية، التصوير بالرنين المغناطيسي، التصوير المقطعي المحوسب، التصوير الشعاعي، تنظير البطن).
تُمكّننا نتائج الفحص الطبي الشامل من تحديد وجود الحبال الصوتية، وموقعها، وسمكها، وتناسق شكلها. كما يُقيّم أداء الأعضاء الداخلية، ويُحدد الاضطرابات الموجودة. وبناءً على نتائج التشخيص، تُوضع خطة علاجية.
 [ 38 ]، [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]
[ 38 ]، [ 39 ]، [ 40 ]، [ 41 ]، [ 42 ]
الاختبارات
التشخيص المخبري لعملية الالتصاق ضروري لتحديد مدى تأثيرها على الجسم. تُوصف الفحوصات عادةً بناءً على الأعراض السريرية. غالبًا ما يشكو المرضى من آلام في مناطق مختلفة واضطرابات معوية.
لتشخيص الحالة المؤلمة، من الضروري إجراء الاختبارات التالية:
- تعداد الدم الكامل هو فحص قياسي يُوصف لجميع المرضى، بغض النظر عن المرض المشتبه به. يُحدد هذا الفحص الحالة العامة للجسم، ويتيح استخلاص استنتاجات حول وظائف جميع أعضائه وأجهزته. في حالة مرض الالتصاق، قد تظهر الانحرافات التالية في الدم:
- كثرة الكريات البيضاء - يشير ارتفاع مستوى الكريات البيضاء إلى عملية التهابية. علاوة على ذلك، كلما زاد عدد خلايا الشريط، زادت شدة الالتهاب.
- فقر الدم - انخفاض في عدد خلايا الدم الحمراء يحدث مع نزيف في الجسم. في حالات ما بعد جراحة الحبل السري، يُعد هذا انحرافًا نادرًا قد يرتبط بزيادة النشاط البدني وتمزق الالتصاقات. تتطلب هذه الحالة علاجًا، لأن انخفاض مستوى خلايا الدم الحمراء يُضعف خصائص الجهاز المناعي الوقائية.
- فحص الدم البيوكيميائي - يعكس وظائف الأعضاء الداخلية، وخاصة الكبد والكلى. في حالة المرض، من المحتمل حدوث الاضطرابات التالية:
- ارتفاع مستوى اليوريا - يحدث نتيجة احتباس البول. يُلاحظ هذا عند تشوه جدران المثانة أو الحالب بسبب الخيوط. يشير ذلك إلى تورط المسالك البولية في عملية الالتصاق.
- انخفاض الهيموجلوبين – الموجود في خلايا الدم الحمراء، وبالتالي قد يشير إلى نزيف داخلي.
- البروتين التفاعلي-C – يشير إلى المرحلة الحادة من الالتهاب.
قد يُوصى أيضًا بإجراء فحص براز، والذي يُجرى في حال الاشتباه بانسداد معوي ناتج عن التصاقات. في حال العقم المصاحب، يُوصى بإجراء فحص دم للهرمونات وتحليل السائل المنوي، لتحديد أي خلل في الإنجاب، وما إذا كانت التصاقات النسيج الضام مرتبطة به.
 [ 43 ]، [ 44 ]، [ 45 ]، [ 46 ]، [ 47 ]، [ 48 ]
[ 43 ]، [ 44 ]، [ 45 ]، [ 46 ]، [ 47 ]، [ 48 ]
التشخيص الآلي
من الطرق الأخرى للكشف عن الالتصاقات التشخيصُ الجهازي. في حال الاشتباه بوجود التصاقات بعد الجراحة، يجب على المريض الخضوع للفحوصات التالية:
- الموجات فوق الصوتية – فحص الموجات فوق الصوتية للأعضاء الداخلية يحدد بصريًا التصاقات الأنسجة الضامة.
- التصوير المقطعي المحوسب (CT) لا يسمح بدراسة العملية المرضية فحسب، بل أيضًا العوامل المسببة لها. وهو من أكثر طرق التشخيص فعالية.
- الأشعة السينية مع مادة التباين - قبل الإجراء، يجب شرب كوب من ملح الباريوم على معدة فارغة. تُظهر صور الأشعة السينية اضطرابات معوية ومضاعفات أخرى تُسبب الألم.
- تنظير البطن - لإجراء هذه الطريقة التشخيصية، يُجرى ثقب صغير في تجويف البطن، ويُدخل أنبوب ألياف بصرية مزود بكاميرا. يُثبّت هذا الجهاز الالتصاقات ويسمح باستئصالها.
بناءً على نتائج التشخيص الآلي، يمكن للطبيب أن يصف العلاج اللازم أو الفحوصات الإضافية.
تشخيص متباين
تتشابه أعراض عملية الالتصاق مع أعراض العديد من الأمراض. يتيح التشخيص التفريقي تحديد التصاقات النسيج الضام وتمييزها عن الأمراض الأخرى. بما أن متلازمة الألم بعد الجراحة ووجود ندوب لا يشيران دائمًا إلى وجود خيوط. في الوقت نفسه، قد تُحاكي الالتصاقات تلف الكلى، أو قرحة المعدة، أو فشل الجهاز التنفسي، أو التهاب البنكرياس، أو التهاب المرارة، أو ألم أسفل الظهر.
دعونا ننظر في العلامات التشخيصية التفريقية للالتصاقات البطنية وأمراض الأعضاء الداخلية الأخرى:
- الفتق المختنق - وجود بروز فتقي وألم وتوتر في المنطقة المصابة.
- التهاب البنكرياس الحاد أو التهاب المرارة - ألم شديد في الربع العلوي الأيمن من البطن أو يشبه الحزام. ارتفاع في درجة حرارة الجسم، وغثيان وقيء شديدان.
- آفة تقرحية في المعدة أو الاثني عشر - ألم بطني حادّ وتشنجيّ، يشتد عند أدنى حركة. يكشف فحص الأشعة السينية عن وجود غازات حرّة في الصفاق.
- التهاب الزائدة الدودية الحاد - ألم في منطقة الحرقفة اليمنى، يزداد مع الحركة. ارتفاع في درجة حرارة الجسم وزيادة في عدد خلايا الدم البيضاء.
- التواء كيس مبيض - ألمٌ انتيابيّ في أسفل البطن. عند محاولة جس البطن، يُكتشف وجود ورمٍ حجميّ.
يُجرى التفريق عند أول اشتباه بوجود التصاقات بعد الجراحة. ولهذا الغرض، تُستخدم أساليب التشخيص المخبرية والأدواتية.
علاج او معاملة الالتصاقات ما بعد الجراحة
تعتمد طريقة علاج الالتصاقات بعد الجراحة على الحالة العامة للمريض. ولأن السبب الرئيسي لتكوين الالتصاقات هو التدخل الجراحي، يجب أن يكون العلاج لطيفًا قدر الإمكان، ويفضل أن يكون علاجيًا. لا يُجرى الاستئصال الجراحي للأورام إلا في الحالات القصوى عندما يكون هناك خطر على حياة المريض.
في المراحل المبكرة من عملية الالتصاق، تُستخدم مستحضرات فيتامين هـ وحمض الفوليك والصبار. تمنع هذه المواد تكوّن التصاقات جديدة وتزيد من مرونة الالتصاقات الموجودة.
في الحالات الحادة من المرض، يُنصح بإجراء تنظير البطن. يُساعد هذا التنظير على تشريح الأحبال، مما يسمح باستعادة الوظائف الطبيعية للأعضاء المصابة. ويُولى اهتمام خاص للعلاج الطبيعي والتغذية العلاجية، مما يُخفف من ألم المريض.
الأدوية
يُعالَج التصاقات النسيج الضام بعد الجراحة جراحيًا وبطرق أكثر تحفظًا، أي بالأدوية. وتنقسم الأدوية المضادة للالتصاقات إلى:
- عوامل تحلل الفيبرين - تحتوي هذه الأدوية على مواد تُذيب الفيبرين حول التصاق الأنسجة. فيبرينولايسين، يوروكيناز، هيالورونيداز، كيموتربسين، ستربتوكيناز، تريبسين، بالإضافة إلى مُنشِّطات البلازمينوجين النسيجية.
- مضادات التخثر: تمنع تخثر الدم. أدوية من مجموعة السترات والأكسالات، والهيبارين.
- العوامل المضادة للبكتيريا والالتهابات - تمنع تطور المضاعفات المعدية والالتهابية. غالبًا ما يُوصف للمرضى أدوية من مجموعة التتراسيكلين، أو السيفالوسبورينات، أو السلفوناميدات، أو مضادات الالتهاب غير الستيرويدية، أو مضادات الهيستامين، أو الكورتيكوستيرويدات.
دعونا نلقي نظرة على الأدوية الأكثر فعالية الموصوفة للمرضى الذين يعانون من أوتار بعد الجراحة من أي موقع:
- ستربتوكيناز
عامل مُحلل للفيبرين يُذيب جلطات الدم. يؤثر على نظام الإنزيمات ويُذيب الفيبرين في جلطات الدم.
- دواعي الاستعمال: انسداد الشريان الرئوي وفروعه، الخثار، انسداد الأوعية الدموية في الشبكية، احتشاء عضلة القلب الحاد خلال أول 10-12 ساعة، تكوين أوتار على الأعضاء الداخلية.
- طريقة الإعطاء: يُعطى الدواء وريديًا بالتنقيط، وفي حالات نادرة، يُعطى داخل الشرايين. الجرعة الأولية هي 250,000 وحدة دولية (IU) مذابة في 50 مل من محلول كلوريد الصوديوم متساوي التوتر. في حالة الالتصاقات الشديدة، يجب إعطاء الدواء لفترة طويلة.
- الآثار الجانبية: الصداع، الغثيان، القشعريرة، ردود الفعل التحسسية، ردود الفعل غير المحددة للبروتين.
- موانع الاستعمال: زيادة النزيف، النزيف الحديث، قرحة المعدة، الأمراض الميكروبية، الحمل، مرض السكري، أمراض الكلى والكبد الشديدة، مرض السل النشط، ارتفاع ضغط الدم.
- كيموتربسين
الاستخدام الموضعي لهذا الدواء يُفكك الأنسجة الميتة والتكوينات الليفية، ويساعد على تسييل الإفرازات اللزجة والنضحات وجلطات الدم. يحتوي على المادة الفعالة - كيموتربسين.
- دواعي الاستعمال: التهاب الوريد الخثاري، التهاب دواعم السن الالتهابي الضموري، التهاب الأذن، التهاب القصبة الهوائية. يُستخدم في إجراءات العلاج الطبيعي لعلاج الالتصاقات.
- طريقة الإعطاء: حقن عضلي ٠٫٠٠٢٥ غ مرة واحدة يوميًا. للحقن، يُذاب الدواء في محلول متساوي التوتر من كلوريد الصوديوم. يُحقن المحلول عميقًا في الأرداف. تتراوح مدة العلاج بين ٦ و١٥ حقنة.
- الآثار الجانبية: حرق في مكان التطبيق، ردود فعل تحسسية، نزيف من مناطق الشفاء.
- موانع الاستعمال: عدم تحمل الفرد للمكونات الفعالة، الإعطاء عن طريق الوريد، الجروح النازفة، الأورام الخبيثة.
- هيالورونيداز (ليديز)
عامل إنزيمي يُستخدم لإزالة تقلصات المفاصل، وتليين الأنسجة الندبية، وعلاج الأورام الدموية. يحتوي على حمض الهيالورونيك.
- دواعي الاستعمال: التغيرات الندبية في الجلد من أصول مختلفة، الأورام الدموية، تقلصات المفاصل، القرح غير القابلة للشفاء على المدى الطويل، تصلب الجلد، الآفات الرضحية للضفائر العصبية، التهاب المفاصل الروماتويدي.
- طريقة الاستخدام: يُعطى الدواء تحت الجلد في الأنسجة المتضررة من الندوب، أو عضليًا، باستخدام الرحلان الكهربائي، أو يُوضع على الأغشية المخاطية. في طب العيون، يُستخدم الدواء تحت الملتحمة وخلف البصلة. تختلف طريقة العلاج من مريض لآخر، وتعتمد على شدة الحالة المرضية.
- الآثار الجانبية: ردود فعل تحسسية جلدية.
- موانع الاستعمال: الأورام الخبيثة.
- الجرعة الزائدة: في حالات نادرة، قد تحدث تفاعلات حساسية جلدية.
- يوروكيناز
مُحلل للفيبرين، يُذيب جلطات الدم عن طريق تنشيط البلازمينوجين.
- دواعي الاستعمال: أمراض الأوعية الدموية الانسدادية الخثارية، الخثار الموضعي، الخثار التاجي، النزيف في الغرفة الأمامية للعين والجسم الزجاجي، العلاج الموضعي للالتصاقات.
- طريقة الإعطاء: الجرعة المتوسطة 1000-2000 وحدة دولية/كجم/ساعة، ويتم تحديد مدة العلاج من قبل الطبيب المعالج.
- الآثار الجانبية: صدمة، تغيرات في وظائف الكبد، غثيان وقيء، فقدان الشهية، ارتفاع درجة حرارة الجسم، صداع، تدهور الصحة العامة، ردود فعل تحسسية جلدية.
- موانع الاستعمال: السكتة الدماغية النزفية، النزيف، خزعة حديثة، ارتفاع ضغط الدم الشرياني، الجراحة الحديثة، القصور الكلوي أو الكبدي الشديد، الحمل.
- فيبرينولايسين
يؤثر على نظام الدم وتحلل الفيبرين. يُستخدم بكثرة مع الهيبارين. يعتمد نشاطه على نظام الجسم الطبيعي المضاد للتخثر وقدرته على إذابة خيوط الفيبرين.
- دواعي الاستعمال: انسداد الأوعية الدموية بسبب جلطة دموية في الشرايين الطرفية أو الرئوية، احتشاء عضلة القلب الأخير، التهاب الوريد الخثاري الحاد.
- طريقة الإعطاء: عن طريق الوريد (التنقيط) بمحلول كلوريد الصوديوم متساوي التوتر، موضعيًا.
- الآثار الجانبية: ارتفاع درجة حرارة الجسم، ألم في مكان التطبيق، ردود فعل تحسسية، قشعريرة.
- موانع الاستعمال: زيادة النزيف، قرحة المعدة والاثني عشر، مرض السل، مرض الإشعاع، انخفاض مستويات الفيبرينوجين في الدم.
إذا كانت عملية الالتصاق مصحوبة بألم شديد، يُستخدم الباراسيتامول أو نو-شبا أو سبازمالغون للتخلص منها. عند استخدام الأدوية المضادة للالتصاق موضعيًا، يُجرى العلاج بالرحلان الكهربائي، وتطبيقات، وإجراءات علاج طبيعي أخرى.
مراهم للالتصاقات بعد الجراحة
لعلاج التصاقات النسيج الضام والندوب، تُستخدم المستحضرات الموضعية، مثل المراهم، على نطاق واسع. العلاجات التالية فعالة ضد الالتصاقات بعد الجراحة:
- مرهم فيشنفسكي
مطهر يحتوي على زيت الخروع، زيروفورم، والقطران. يُستخدم على نطاق واسع لعلاج الالتهابات الناتجة عن الخراجات أو الدمامل. يُرمم الأنسجة الناتجة عن الحروق، وقرح الفراش، وقضمة الصقيع، ويُستخدم في طب النساء. يُساعد على تليين ندبات ما بعد الجراحة والالتصاقات.
يُوزّع المرهم بالتساوي على شاش ويُوضع على المناطق المصابة. تُغيّر الضمادات مرتين إلى ثلاث مرات يوميًا. يُسرّع تأثيره المُهيّج الخفيف على مُستقبلات الأنسجة عملية التجدد. قد يُسبّب الاستخدام المُطوّل للمنتج ردود فعل تحسسية وتهيّجًا جلديًا. موانع الاستعمال الرئيسية هي أمراض الكلى.
- مرهم زيل-تي
عامل حماية غضروفي هوميوباثي واسع المفعول. يتميز بخصائص وقائية ومضادة للالتهابات ومسكنة للألم. يحتوي على مكونات نباتية فعالة تُخفف التورم، ولها تأثير علاجي على الغضاريف والعظام والأنسجة الرخوة. هذا الدواء فعال في علاج الالتصاقات والندبات بعد العمليات الجراحية.
يتضمن تكوين الدواء كبريتات شوندروتن (عنصر هيكلي في أنسجة الغضروف)، ومكونات الأعضاء الغضروفية التي تبطئ التغيرات التنكسية في أنسجة الغضروف، وتحسن الدورة الدموية الدقيقة وتعزز تعزيز العمليات البلاستيكية والمحفزات الحيوية لتفاعلات الأكسدة والاختزال في الجسم.
- دواعي الاستعمال: أمراض مختلفة في الجهاز العضلي الهيكلي (داء العظم الغضروفي، اعتلال الأوتار، التهاب الفقار، التهاب العظام المشوه)، الإصابات والعمليات الجراحية التي تؤدي إلى الالتصاقات والتقلصات.
- طريقة الاستخدام: ضع كمية قليلة من المرهم على المنطقة المصابة من مرتين إلى خمس مرات يوميًا. يمكن استخدام المنتج أثناء التدليك وإجراءات العلاج الطبيعي المختلفة.
- الآثار الجانبية: تفاعلات حساسية، حكة جلدية، طفح جلدي. لم تُسجَّل أي أعراض لجرعة زائدة. يُمنع استخدام المرهم في حالة عدم تحمل الفرد لمكوناته.
- مرهم الهيبارين
يقلل الالتهاب، ويمنع تخثر الدم، ويوسع الأوعية السطحية، ويخفف الألم.
- دواعي الاستعمال: التهاب الوريد الخثاري في الأطراف، التهاب الوريد، تخثر الأوردة البواسيرية، قرح الأطراف، الجروح بعد العمليات الجراحية.
- طريقة الاستخدام: يُوضع المرهم على المنطقة المصابة من الجلد مرتين إلى ثلاث مرات يوميًا. يُمكن استخدامه تحت ضمادة شاش أثناء التدليك.
- موانع الاستعمال: العمليات التقرحية النخرية، انخفاض تخثر الدم، قلة الصفيحات الدموية.
- مرهم هيدروكورتيزون
آفات الجلد الالتهابية والتحسسية ذات المسببات غير الميكروبية، والتهاب الجلد التحسسي والتلامسي، والأكزيما، والتهاب الجلد العصبي، وامتصاص ندبات ما بعد الجراحة والحبال. يُوضع المنتج على الجلد بطبقة رقيقة مرتين إلى ثلاث مرات يوميًا. يُمنع استخدام المرهم في حالات الأمراض الجلدية المعدية، وتقيح الجلد، والفطريات، والآفات التقرحية، والجروح.
المواد الهلامية للالتصاقات بعد الجراحة
بالإضافة إلى المرهم، يمكن استخدام جل لعلاج الالتصاق. هذا الشكل الدوائي خالٍ من الدهون والزيوت، وهو لزج وناعم التركيب والقوام. يتكون الجل من 70% مواد مُكثِّفة وماء، مما يُتيح لمكوناته الفعالة اختراق سطح الجرح بسرعة.
دعونا نلقي نظرة على المواد الهلامية الشائعة لعلاج الالتصاقات بعد الجراحة:
- جل تروميل
عامل مُركّب مُتجانس السمية، ذو خصائص مُجدِّدة ومُسكِّنة للألم ومضادة للالتهابات ومضادة للإفرازات. يُخفِّف التورم بسرعة ويُوقف النزيف. يُعزِّز قوة الأوعية الدموية ويُقلِّل نفاذيتها.
- دواعي الاستعمال: العمليات الالتهابية في الجهاز العضلي الهيكلي، الكدمات، الإصابات، الالتواءات، الكسور، متلازمة الألم الشديد، الوقاية من المضاعفات بعد الجراحة، بما في ذلك مرض الالتصاق، الأمراض الالتهابية القيحية.
- يتم تطبيق الجل بطبقة رقيقة على المنطقة المصابة من الجلد 2-3 مرات في اليوم؛ ويمكن استخدام المنتج تحت ضمادة.
- تتجلى الآثار الجانبية في شكل ردود فعل تحسسية موضعية وحكة واحمرار. موانع الاستعمال الرئيسية هي عدم تحمل مكونات الدواء.
- إنتركات
جل يُستخدم في عمليات فتح البطن والمنظار في أمراض النساء والجراحة لتقليل كمية الخيوط بعد الجراحة. المادة الماصة عبارة عن مركب من أكسيد البولي إيثيلين وكربوكسي ميثيل سلولوز الصوديوم.
- دواعي الاستعمال: عمليات جراحية مفتوحة ومغلقة في تجويف البطن وأعضاء الحوض. يُصرف الدواء في حقنة خاصة، مما يُسهّل استخدامه. سهل الاستخدام، ويُذيب التصاقات النسيج الضام في غضون أربعة أسابيع.
- موانع الاستعمال: العمليات المعدية أو المضاعفات.
- كونتراكتيوبكس
مستحضر مضاد للتكاثر، ومضاد للالتهابات، وملين ومنعم لأنسجة الندبات. يحتوي على المادة الفعالة - مستخلص البصل، الذي يقلل من إطلاق المواد المضادة للالتهابات في منطقة التطبيق، ويقلل من ردود الفعل التحسسية. كما يُقلل من نمو الخلايا الليفية، وله خصائص قاتلة للبكتيريا. يحتوي الجل أيضًا على الهيبارين والألانتوين، اللذين يُسرّعان عملية الشفاء، ويُحسّنان نفاذية الأنسجة، ويُبطئان تخليق الكولاجين.
- دواعي الاستعمال: الندبات والحبال بعد العمليات الجراحية وما بعد الصدمات، انكماش دوبويتران، الجدرة، الانكماشات الرضحية.
- طريقة الاستخدام: ضع كمية قليلة من الجل على ندبة ما بعد الجراحة، ودلكها حتى تمتصها البشرة تمامًا. يمكن استخدام المنتج تحت ضمادة.
- تظهر الآثار الجانبية على شكل ردود فعل تحسسية موضعية. يُمنع استخدام الجل في حالة عدم تحمل مكوناته.
- ميزوجيل
مادة مانعة للالتصاق، مصنوعة من بوليمر كربوكسي ميثيل سلولوز. تُستخدم في التدخلات الجراحية التي يُحتمل بعدها حدوث التصاق. ليس لها أي تأثير سام عام، أو مهيج موضعي، أو مُسبب للحساسية. فعّالة في وجود الإفرازات أو الدم، وليست مُغلّفة، وليست بيئةً مُغذيةً للكائنات الدقيقة المُمرضة.
تعتمد آلية عمل الجل على فصل الأسطح المتضررة حتى شفائها التام. يُهيئ الدواء ظروفًا مناسبة لحركة الأعضاء الطبيعية، ويُقلل من مستوى الفيبرين. يُنتج في محاقن معقمة سعة 5-100 مل، وفي عبوات بوليمر سعة 200 مل.
- دواعي الاستعمال: منع تشكل الحبل السري أثناء العمليات على الأعضاء والأنسجة مع زيادة تكوين الالتصاقات.
- تعتمد طريقة الاستخدام والجرعة على عبوة الدواء وطريقة إجراء العملية. يُوضع الجل على مناطق الأنسجة التي قد تتكون فيها الأوتار. يُوضع المنتج بطبقة رقيقة على السطح المعالج، مما يُشكل طبقة واقية تضمن استمرارية التئام الأنسجة.
- موانع الاستعمال: فرط الحساسية لإيثرات السليلوز، أي مرض في مرحلة التعويض، الحالات النهائية، أمراض الكلى والكبد، المرحلة الحادة من التهاب الصفاق القيحي.
بعد الاستخدام، يذوب الميزوجيل تدريجيًا، وينخفض تركيزه نتيجةً لزيادة حجمه وتفتت جزيئاته إلى أجزاء قصيرة. عند استخدام المنتج في تجويف البطن، تُمتص جزيئاته في الشبكة الشعرية للصفاق، وتخترق الجهاز اللمفاوي عبر الغشاء المصلي للأمعاء. يُطرح معظم الدواء في البول، بينما يتحلل الباقي إلى جلوكوز وماء وثاني أكسيد الكربون.
تحاميل ضد الالتصاقات بعد الجراحة
للوقاية من التصاقات النسيج الضام وعلاجها بعد الجراحة (خاصةً أثناء التلاعبات النسائية أو المسالك البولية)، يُنصح باستخدام تحاميل مضادة للالتصاقات. بعد الجراحة، يمكن استخدام الأدوية التالية:
- تحاميل الإكثيول
تتمتع هذه التحاميل بخصائص مطهرة ومضادة للالتهابات ومخدرة موضعية. تُستخدم لعلاج آلام الأعصاب، والتهابات أعضاء الحوض، وبعد العمليات الجراحية الحديثة. تُعطى التحاميل بعد حقنة شرجية منظفة، ويُحدد الطبيب المعالج مدة العلاج وتكراره.
- لونجيدازا
تحاميل للاستخدام المهبلي أو الشرجي. هذا الدواء عبارة عن مُركّب جزيئي ضخم من إنزيم هيالورونيداز المُحلل للبروتين، ذو حامل جزيئي عالي. يتميز بخصائص قوية مضادة للوذمات، ومضادة للالتهابات، ومُعدِّلة للمناعة، ومضادة للأكسدة. يزيد من نفاذية الأنسجة ونشاطها، ويُعالج الأورام الدموية، ويزيد من مرونة التغيرات الندبية. يُقلل ويُزيل الالتصاقات والتقلصات تمامًا، ويُحسّن حركة المفاصل.
- دواعي الاستعمال: الأمراض المصحوبة بتكاثر النسيج الضام. يُوصف غالبًا في عيادات المسالك البولية وأمراض النساء، وفي الجراحة، والتجميل، وأمراض الرئة، وأمراض السل، وبعد التدخلات الجراحية في تجويف البطن، والجروح طويلة الأمد التي لا تلتئم.
- طريقة الاستخدام: تُعطى التحاميل عن طريق الشرج بعد تنظيف الأمعاء، تحميلة واحدة كل 48 ساعة، أو عن طريق المهبل، تحميلة واحدة كل ثلاثة أيام. تُحدد مدة العلاج من قِبل الطبيب المُعالج. عند الحاجة، يُمكن وصف دورة علاجية مُكررة، ولكن ليس قبل 3 أشهر من انتهاء الدورة السابقة.
- الآثار الجانبية: ردود فعل تحسسية جهازية أو موضعية.
- موانع الاستعمال: عدم تحمل المكونات الفعالة، قصور كلوي حاد، أورام خبيثة، المرضى دون سن ١٢ عامًا. يُوصف بحذر شديد لمرضى الفشل الكلوي، والنزيف الحديث، والأمراض المعدية الحادة.
بالإضافة إلى التحاميل المذكورة أعلاه، يمكنك استخدام السدادات القطنية مع المراهم المختلفة، على سبيل المثال، مع الهيبارين أو مرهم فيشنفسكي.
الفيتامينات
لعلاج الالتصاقات والوقاية منها بعد الجراحة، يُنصح المرضى بتناول الفيتامينات. وقد أثبت فيتامين هـ (التوكوفيرول) وحمض الفوليك (فيتامين ب9) فعاليتهما في مكافحة تجعيد الشعر.
- توكوفيرول
فيتامين هـ مضاد أكسدة فعال يحمي مواد مختلفة من الأكسدة، مثل الريتينول والأحماض الدهنية المتعددة غير المشبعة. يشارك هذا المضاد للأكسدة الطبيعي في تخليق البروتين، وتنفس الأنسجة، وعمليات هامة في عملية الأيض الخلوي. يؤدي نقصه إلى تغيرات تنكسية في الخلايا العصبية وتلف أنسجة الأعضاء الداخلية، وخاصةً أنسجة الكبد.
- دواعي الاستعمال: ضمور العضلات، أمراض الجهاز العصبي المركزي، الأمراض الجلدية، تشنجات الأوعية الدموية الطرفية، اضطرابات مختلفة في النشاط الحركي، العلاج المعقد لأمراض القلب والأوعية الدموية وأمراض العيون.
- تعتمد طريقة الإعطاء والجرعة على شكل الدواء ومؤشرات الاستخدام والخصائص الفردية لجسم المريض.
- الآثار الجانبية: الجرعات العالية من الفيتامين تسبب اضطرابات في الجهاز الهضمي، وانخفاض الأداء وزيادة الكرياتينين في البول.
- موانع الاستعمال: تغيرات مدمرة في عضلة القلب، احتشاء عضلة القلب، ارتفاع خطر الإصابة بالجلطات الدموية.
قد يرتبط نقص فيتامين هـ بانخفاض في خلايا الدم الحمراء. يتوفر الفيتامين بأشكال متعددة: قوارير، محلول زيتي، كبسولات للإعطاء عن طريق الفم، أمبولات للإعطاء الوريدي أو العضلي.
- حمض الفوليك
ينتمي إلى مجموعة فيتامينات ب. يدخل الجسم مع الطعام، وتُصنعه البكتيريا المعوية. يشارك في عمليات أيضية مهمة في الجسم، وهو ضروري لاستقلاب الكولين. يُحفز تكوين الدم. يتوفر على شكل أقراص.
بعد تناوله عن طريق الفم، يُمتصّ الدواء بالكامل في الاثني عشر والأجزاء القريبة من الأمعاء الدقيقة. يخترق حوالي 98% من الجرعة المُتناولة الدم خلال 3-6 ساعات. يُستقلب الدواء في الكبد، ويُطرح 50% منه في البول، والباقي في البراز.
- دواعي الاستعمال: فقر الدم الكبير الكريات الحمر وفقر الدم الضخم الأرومات، تطبيع تكون كريات الدم الحمراء، فقر الدم وقلة الكريات البيض، البلاجرا، فقر الدم الخبيث، الظروف بعد الجراحة، تحسين البشرة.
- طريقة الاستخدام: يُنصح بتناول الأقراص عن طريق الفم بعد الوجبات. عادةً، ٣-٥ كبسولات يوميًا. مدة العلاج ٢٠-٣٠ يومًا.
- الآثار الجانبية: في حالات نادرة، تحدث ردود فعل تحسسية، والتي يتم تخفيفها باستخدام الأدوية المضادة للحساسية.
- موانع الاستعمال الرئيسية هي عدم تحمل حمض الفوليك. لم تُسجل أي حالات جرعة زائدة.
لتسريع التعافي وتقليل خطر الالتصاقات، ينبغي تناول الفيتامينات يوميًا. وينبغي إيلاء اهتمام خاص لاتباع نظام غذائي متوازن يحتوي على العناصر الدقيقة والكبيرة والمعادن، وبالطبع الفيتامينات.
العلاج الطبيعي
يُعدّ العلاج الطبيعي من الطرق الفعّالة لإزالة الالتصاقات بعد الجراحة. ويُوصف هذا العلاج غالبًا للالتصاقات في أعضاء الحوض.
الهدف الرئيسي من إجراءات العلاج الطبيعي:
- تنشيط عملية التمثيل الغذائي للأنسجة: يُحسّن العلاج الطبيعي الدورة الدموية وعملية التمثيل الغذائي في الأنسجة المُصابة، مما يُساعد على منع انضغاط الأعضاء والتواءها.
- ليونة النسيج الضام - نتيجةً لتأثير العوامل الفيزيائية عليه، يصبح أكثر مرونة. هذا يُساعد على تقليل الألم وخطر الإصابة بانسداد الأمعاء أو انسداد قناتي فالوب.
يكون التأثير الأكثر وضوحًا ممكنًا في الأشهر الأولى من المرض، عندما تكون الحبال غير صلبة وقوية جدًا. يمنع العلاج تقويتها ويمنع نمو أنسجة جديدة. في عملية الالتصاق، تُستخدم الطرق التالية:
- تطبيقات الاوزوكيريت والبارافين.
- الرحلان الكهربائي مع الأدوية القابلة للامتصاص والمسكنة.
- العلاج بالليزر أو المغناطيسي.
- التحفيز الكهربائي.
- الموجات فوق الصوتية والتدليك.
- العلاج بالشعر.
دعونا نلقي نظرة فاحصة على إجراءات العلاج الطبيعي الأكثر فعالية:
- تهدف تطبيقات الأوزوكريت والبارافين إلى تدفئة أعضاء الحوض. ويشبه تأثيرها العلاج بالليزر والموجات فوق الصوتية. فهي تزيد المناعة الموضعية، وتحفز الدورة الدموية وتدفق اللمف. يُمنع استخدامها في حالات التهابات الحوض والأمراض الجلدية.
- الموجات فوق الصوتية هي طريقة للتأثير على الأعضاء والأنسجة باستخدام الموجات فوق الصوتية. تُسرّع هذه الموجات عمليات الأيض على المستوى الجزيئي، وتُساعد على تدمير الكائنات الدقيقة المُمرضة في بؤر العدوى المزمنة، وتُدمّر البنية الدقيقة للالتصاقات، وتُزيد من مرونتها.
- العلاج بالليزر - تسخين الأنسجة المصابة لتحفيز الدورة الدموية ومنع تكوّن بروتين الكولاجين (أساس الالتصاقات والأنسجة الندبية). تُعد هذه الطريقة فعّالة بشكل خاص في المراحل المبكرة من العملية المرضية.
- التحفيز الكهربائي - يعتمد على إرسال نبضات كهربائية باستخدام جهاز خاص إلى الأنسجة المصابة. يُحفّز هذا التحفيز الدورة الدموية وتدفق اللمف، ويُعزّز عمليات التجديد، ويُخفّف الألم.
- الرحلان الكهربائي - يتضمن هذا الإجراء تعريض الأجهزة والأدوية. بمساعدة مجال كهربائي، تُدخل أدوية تحتوي على إنزيم هيالورونيداز (ليديز، لونجيداز، وغيرها) إلى الجسم. يُعدّ الرحلان الكهربائي فعالاً بشكل خاص في الأشهر الأولى بعد الجراحة، إذ يمنع تكوّن الأحبال الصوتية. بفضله، يُمكن استعادة وظائف الأعضاء حتى مع تكوّن الأنسجة الضامة المتقدمة. هذه التقنية غير مؤلمة على الإطلاق، ولكن لها عدد من موانع الاستعمال: التسمم الحاد، أمراض الدم، الأورام، الهزال، عدم انتظام ضربات القلب، عدم تحمل الأدوية المستخدمة.
- العلاج بالعلق (العلاج بالشعر) - تعتمد فعالية هذه الطريقة على إنزيم هيالورونيداز، وهو جزء من العلق. يُليّن هذا الإنزيم الالتصاقات ويجعلها نفاذة للأدوية، ويُقلل حجمها. نتيجةً لهذا العلاج، تُستعاد حركة الأعضاء ويُخفّف الألم. تُوضع العلق على المناطق المصابة لمدة 30-40 دقيقة. يجب ألا يكون هناك جروح أو أضرار أخرى على الجلد. عادةً ما يُوصف للمرضى من 7 إلى 10 جلسات. لا توجد موانع أو آثار جانبية لهذه الطريقة.
يُجرى العلاج الطبيعي أيضًا في حالات الالتصاق المتقدمة التي تؤدي إلى تشوه الأعضاء وظهور أعراض مرضية حادة. يُمكّن هذا العلاج من تخفيف الألم وتحسين حالة المريض.
العلاجات الشعبية
بالإضافة إلى العلاج الدوائي والجراحة لأورام ما بعد الجراحة، تُستخدم العلاجات الشعبية غالبًا للتخلص منها. يساعد العلاج البديل على منع نمو الأورام. لنلقِ نظرة على الوصفات الشعبية الشائعة:
- خذ 50 غرامًا من بذور الكتان، ولفها بقطعة شاش، ثم اغمسها في 500 مل من الماء المغلي لمدة 5-10 دقائق. بردها، ثم ضعها على المنطقة المؤلمة لمدة ساعة إلى ساعتين، مرتين إلى ثلاث مرات يوميًا.
- صبّ 250 مل من الماء المغلي على ملعقة كبيرة من نبتة سانت جون الجافة، واتركها على نار هادئة لمدة 10-15 دقيقة. صفّ المرق الناتج، وتناول ربع كوب منه 3 مرات يوميًا.
- خذ حصتين من ثمر الورد والقراص، واخلطهما مع حصة من عنب الثعلب. صب 250 مل من الماء المغلي على الخليط الناتج واتركه منقوعًا لمدة 2-3 ساعات. تناول نصف كوب مرتين يوميًا.
- خذ كميات متساوية من البرسيم الحلو، والسنتور، وحشيشة السعال. صبّ 250 مل من الماء المغلي واتركه ينقع لمدة ساعة ونصف. تناول ربع كوب من 3 إلى 5 مرات يوميًا.
- زيت حبة البركة، المتوفر في الصيدليات، يتميز بخصائص علاجية. فهو يحتوي على فيتوستيرولات، وتانينات، وكاروتينات، وأحماض دهنية. كما يتميز بتأثيرات مضادة للبكتيريا، ومجددة، ومضادة للالتهابات. يمكن استخدام الزيت لنقع السدادات القطنية، وللغسل المهبلي، وللاستخدام الخارجي أو الداخلي.
يجب أن يتم إجراء العلاج الشعبي للالتصاقات بعد الجراحة فقط بعد التشاور مع الطبيب المعالج وفقط إذا كانت العملية المرضية خفيفة.
 [ 49 ]، [ 50 ]، [ 51 ]، [ 52 ]، [ 53 ]، [ 54 ]
[ 49 ]، [ 50 ]، [ 51 ]، [ 52 ]، [ 53 ]، [ 54 ]
العلاج بالأعشاب
خيار آخر للعلاج الشعبي للالتصاقات هو العلاج بالأعشاب. لنلقِ نظرة على وصفات الأعشاب الشائعة:
- اطحن ثلاث ملاعق كبيرة من جذور البرجينيا، ثم صبّ عليها 300 مل من الماء. يُنقع العلاج لمدة 3-4 ساعات، ويفضل في ترمس أو وعاء محكم الإغلاق. صفّ المحلول وتناول ملعقتين أو ثلاث ملاعق صغيرة قبل ساعة من تناول الطعام. مدة العلاج ثلاثة أيام، ثمّ استراحة لمدة يومين أو ثلاثة أيام، ثمّ استئناف العلاج.
- خذ صبارًا (لا يقل عمره عن ثلاث سنوات)، واقطع بضع ورقات، وضعها في مكان بارد لمدة 48 ساعة. اطحنها، وأضف إليها 5 ملاعق عسل و50 مل من الحليب. اخلط جميع المكونات جيدًا، وتناول ملعقة كبيرة 3 مرات يوميًا.
- صب 200 مل من الماء المغلي على ملعقة كبيرة من بذور شوك الجمل، واتركها تغلي لمدة 10 دقائق. بعد أن يبرد، صفِّ المرق وتناول 15 مل منه 3 مرات يوميًا.
- اسكب لترًا واحدًا من الفودكا على 50 غرامًا من جذر الفاوانيا المطحون، واتركه ينقع لمدة 10 أيام في مكان مظلم. يُؤخذ المنقوع 40 قطرة لمدة شهر، مرتين إلى ثلاث مرات يوميًا قبل الوجبات. بعد ذلك، يجب أخذ استراحة لمدة 10 أيام، ثم تكرار العلاج.
يجب إجراء العلاج بالأعشاب بحذر شديد، وبعد استشارة الطبيب فقط. ويجب إيلاء اهتمام خاص لنسب المكونات الطبية.
المعالجة المثلية
لعلاج الأوتار بمختلف مواقعها، لا يقتصر استخدام الطب التقليدي على الطب التقليدي فحسب، بل يشمل أيضًا الطرق البديلة. ومن هذه الطرق المعالجة المثلية. في عملية الالتصاق بعد الجراحة، يُنصح باستخدام الأدوية التالية:
- ألبوم الزرنيخ – نمو مؤلم بعد الإصابات.
- كالكاريا فلوريكا – الحبال بعد العمليات الجراحية والجروح العميقة والإصابات المختلفة.
- كوندورانجو - الالتصاقات والتقرحات في تجويف الفم.
- دولكامارا، يوفراسيا، بلومبوم، روس سامكوديندرون، ثوجا - تكاثر الأنسجة الضامة في الأنف.
- Ranunculus bulbosus – الحبال بعد التهاب الجنبة.
- السيليكا - تُستخدم للشفاء بعد العمليات الجراحية والإصابات والجروح. تُحفّز الجسم على تسريع امتصاص التكوينات الليفية والأنسجة الندبية.
لا يمكن تناول الأدوية المثلية إلا حسب وصفة الطبيب المثلي، الذي يختار الدواء (الجرعة، مسار العلاج) بشكل فردي لكل مريض.
العلاج الجراحي
إذا كانت عملية الالتصاق في مرحلة متقدمة أو حادة، مسببةً أعراضًا مرضية في الأعضاء الداخلية، فيُنصح بالعلاج الجراحي. الهدف الرئيسي من هذا العلاج هو الإزالة الميكانيكية للشوائب التي تُعيق تدفق الدم، وتُؤثر على الأداء الطبيعي للجهاز الهضمي والأعضاء الأخرى.
يمكن إجراء العلاج الجراحي بالطرق التالية: تنظير البطن وفتح البطن. في هذه الحالة، يُؤخذ في الاعتبار احتمالية تسبب جراحة البطن في التصاقات جديدة في النسيج الضام. لذلك، عند اختيار الطريقة، تُفضل الطريقة الأقل صدمة.
يشير هذا المصطلح إلى الجراحات قليلة الإصابات. من خلال ثقب في تجويف البطن، يُدخل الطبيب أنبوبًا من الألياف البصرية مزودًا بكاميرا مصغّرة وإضاءة. تُدخل الأدوات الجراحية من خلال شقوق إضافية، تُشَخَّر الالتصاقات وتُكوى الأوعية الدموية. يمكن إجراء التشريح باستخدام سكين كهربائي أو ليزر أو ضغط هيدروليكي. بعد هذه العملية، يكون التعافي سريعًا وبأقل قدر من المضاعفات. ولكن لا يوجد ضمان لعدم حدوث انتكاسة.
- عملية فتح البطن
يُوصف هذا الإجراء لعلاج عدد كبير من الالتصاقات. تُجرى العملية من خلال شق (10-15 سم) في جدار البطن الأمامي للوصول إلى الأعضاء الداخلية بشكل أوسع. هذه الطريقة مؤلمة، وتستغرق فترة نقاهة طويلة، مع دورة علاج طبيعي إلزامية مضادة للالتصاقات.
عند اختيار أساليب العلاج الجراحي، تُؤخذ عوامل عديدة في الاعتبار. أولها عمر المريض. إذ يخضع المرضى المسنون لتنظير البطن فقط. كما أن وجود أمراض مصاحبة وحالتهم الصحية العامة عامل آخر. فإذا كان المريض يعاني من أمراض خطيرة في الجهاز القلبي الوعائي أو التنفسي، فإن ذلك يُعدّ موانعًا للجراحة.
يجب إيلاء اهتمام خاص لفترة ما بعد الجراحة. من الضروري توفير راحة وظيفية للأمعاء حتى التئام الجروح تمامًا. للقيام بذلك، يجب الامتناع عن تناول الطعام في الأيام الأولى بعد العملية، وتناول السوائل فقط. في اليوم الثاني أو الثالث، يمكنك تدريجيًا تناول الأطعمة السائلة (مثل المرق، والعصيدة المهروسة، وهريس الخضار). مع تحسن الحالة، أي بعد حوالي 7-10 أيام، يمكنك استعادة النظام الغذائي تدريجيًا.
بعد العملية، يُمنع منعًا باتًا تناول الكحول، والقهوة والشاي القويين، والحلويات، والأطعمة الحارة والمالحة والدسمة والمقلية. اتباع نظام غذائي صحي يُساعد على التعافي سريعًا بعد العلاج ويمنع ظهور أورام جديدة.
إزالة الالتصاقات بعد العمليات الجراحية في البطن
يصاب العديد من المرضى بندبات، أي شرائط، بعد التدخلات الجراحية أو الالتهابات طويلة الأمد. تُعطل هذه الالتصاقات وظائف الأعضاء الداخلية وتُسبب ألمًا حادًا. وهذا هو المؤشر الرئيسي لإزالة الالتصاقات. بعد عمليات البطن، تُستخدم الطريقة التنظيرية غالبًا.
إذا تطورت الحالة المرضية، يُجرى فتح البطن. لهذه الطريقة دواعي الاستعمال التالية:
- انتشار النسيج الضام في جميع أنحاء تجويف البطن.
- ظهور تكوينات صديدية في الأمعاء.
- انسداد معوي شديد.
- عملية التهابية حادة في تجويف البطن.
خلال عملية فتح البطن، يتم الوصول إلى الأعضاء الداخلية من خلال شق في جدار البطن، كما هو الحال في عملية جراحية كاملة في البطن. أما في عملية تنظير البطن، فيتم إجراء عدة شقوق صغيرة لإدخال المعدات. في كلتا الحالتين، تستغرق العملية حوالي ساعة إلى ساعتين. ويحتاج المريض إلى فترة نقاهة طويلة ومجموعة من الإجراءات الوقائية.
تمارين ضد الالتصاقات بعد الجراحة
من طرق الوقاية من الالتصاقات التمارين العلاجية. تهدف تمارين منع الالتصاقات بعد الجراحة إلى تنشيط تدفق الدم الموضعي للأنسجة المصابة وألياف العضلات الداخلية، مما يزيد من مرونتها.
دعونا نلقي نظرة على مجموعة تقريبية من التمارين المضادة للالتصاق:
- اجلس على الأرض ومدّ ساقيك بشكل مستقيم. اثنِ ركبتيك واسحبهما نحو صدرك، ثمّ افردهما ببطء إلى وضع البداية.
- استلقِ على الأرض، ضع يديك خلف رأسك، اثنِ ركبتيك واسترح على الأرض. ارفع لوحي كتفيك ببطء.
- استلقِ على الأرض، اثنِ ركبتيك، واضغط لوحي كتفيك على الأرض، ومد ذراعيك على طول جسمك. ارفع حوضك تدريجيًا، مع خفض ركبتيك إلى صدرك، ثم عُد إلى وضع البداية.
- استلقِ على الأرض، وضع يديك تحت أردافك، ثم افرد ساقيك وارفعهما. حرّك ساقيك بشكل متقاطع (مثل المقص). ومن أشكال هذا التمرين أيضًا تمرين الدراجة، حيث يجب أن تكون الحركات واسعة النطاق وموجهة نحو البطن والصدر.
لليوغا، التي تعتمد على التنفس البطني، خصائص علاجية. كما أن ممارسة الجمباز مع التغذية السليمة تُسرّع عملية التعافي وتُخفف أعراض الألم.
الوقاية
تعتمد طرق الوقاية من الالتصاقات على تقليل تلف الأنسجة أثناء مختلف التدخلات الجراحية. وتتمثل الوقاية في حماية تجويف البطن من الأجسام الغريبة (مثل ضمادات الجروح) والتعقيم الدقيق لحقل الجراحة. كما أنه من المهم جدًا تقليل خطر النزيف بعد الجراحة.
لمنع الالتصاقات، يُوصف للمرضى أدوية مضادة للبكتيريا ومضادة للالتهابات، بالإضافة إلى مُحللات الفيبرين، ومضادات التخثر، والإنزيمات المحللة للبروتين. ويُولى اهتمام خاص للتمارين العلاجية والعلاج الطبيعي بالأدوية (الرحلان الكهربائي مع الليديز).
التغذية مهمة للوقاية والعلاج. لنلقِ نظرة على التوصيات الغذائية الرئيسية:
- لا يجب عليك تجويع نفسك أو الإفراط في تناول الطعام، لأن ذلك يؤدي إلى تفاقم الحالة المرضية وقد يسبب مضاعفات.
- من الضروري اتباع نظام غذائي في أوقات محددة. يجب أن تكون الوجبات مجزأة، أي تناول حصص صغيرة من 4 إلى 6 مرات يوميًا.
- يجب استبعاد الأطعمة الثقيلة والدهنية، والغنية بالألياف، والمسببة للانتفاخ (البقوليات، والملفوف، والفجل، واللفت، والعنب، والذرة) من النظام الغذائي. يُمنع تناول المشروبات الغازية والكحولية، والتوابل والصلصات الحارة، والحليب كامل الدسم.
- يجب أن تتضمن القائمة أطعمة غنية بالكالسيوم، مثل الجبن القريش، والجبن، ومنتجات الحليب المخمر. فهي تُعزز حركة الأمعاء. في الوقت نفسه، يجب أن يكون الطعام بدرجة حرارة الغرفة، لأن البرودة أو السخونة الزائدة قد تُسبب تشنجات.
- ينبغي على المرضى تناول مرق قليل الدسم، ولحوم وأسماك قليلة الدهون مطهوة على البخار أو مسلوقة أو مخبوزة. كما يُمكنهم تناول الخضراوات والفواكه. مع ذلك، يُنصح بتجنب التتبيلات والأطعمة المدخنة.
لمنع تطور الالتصاقات، يجب علاج الإمساك في الوقت المناسب، وتجنب التسمم الغذائي والالتهابات. من الضروري اتباع نمط حياة نشط، مع تجنب المجهود البدني الشاق. تُقلل التوصيات المذكورة أعلاه من خطر الإصابة بالأمراض.
توقعات
الالتصاقات الفردية بعد الجراحة لها تشخيص إيجابي، بينما تسبب الإصابات المتعددة عددًا من المضاعفات الخطيرة، بل والمهددة للحياة. للوقاية من الالتصاقات، من الضروري اتباع نمط حياة صحي، واتباع نظام غذائي علاجي، والالتزام بجميع التوصيات الطبية. كما تجدر الإشارة إلى أن ظهور التصاقات النسيج الضام يعتمد بشكل كبير على الكفاءة الطبية، والالتزام بتقنية وقواعد العملية، وفترة التعافي الكافية بعد الجراحة.
 [ 65 ]
[ 65 ]

