الخبير الطبي الذي كتب المقال
منشورات جديدة
التهاب بطانة الرحم: الحاد والمزمن، العلاج
آخر تحديث: 24.02.2026

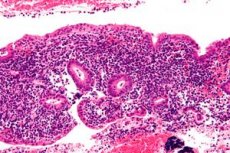
التهاب بطانة الرحم هو التهاب يصيب بطانة الرحم، وهي الطبقة الداخلية للرحم. والسبب الأكثر شيوعًا هو العدوى: حيث تصعد الكائنات الدقيقة من الجهاز التناسلي السفلي إلى تجويف الرحم، مما يؤدي إلى استجابة التهابية. وإذا انتشرت العدوى إلى قناتي فالوب أو المبيضين أو غشاء الحوض، تُعرف باسم مرض التهاب الحوض، ويزداد خطر حدوث مضاعفات. [1]
يتطور التهاب بطانة الرحم الحاد عادةً بسرعة نسبية، ويظهر بألم وإفرازات وحمى وحساسية في الرحم. لدى النساء غير الحوامل، غالباً ما يرتبط هذا الالتهاب بالعدوى المنقولة جنسياً، وكثيراً ما يتزامن مع التهاب عنق الرحم. لذلك، فإن المنطق السريري بسيط: من الضروري علاج الرحم، بالإضافة إلى مسببات الأمراض المحتملة التي قد تصيب الجهاز التناسلي العلوي. [2]
التهاب بطانة الرحم النفاسي هو شكل شائع من التهاب بطانة الرحم الحاد الذي يحدث بعد الولادة، وغالبًا بعد الولادة القيصرية. بعد الولادة، يصبح السطح الداخلي للرحم منطقة واسعة أشبه بـ"جرح"، ويبقى عنق الرحم مفتوحًا جزئيًا لفترة من الوقت، مما يُسهّل استعمار البكتيريا الصاعدة. لذلك، عادةً ما يكون التهاب بطانة الرحم النفاسي متعدد الميكروبات ويتطلب تغطية واسعة النطاق بالمضادات الحيوية. [3]
التهاب بطانة الرحم المزمن هو التهاب طويل الأمد ومنخفض الدرجة يصيب بطانة الرحم. قد لا يُسبب أعراضًا واضحة، ولكنه يرتبط بالعقم، وفشل انغراس البويضة المخصبة، والإجهاض المتكرر لدى بعض المرضى. ومن المهم الإشارة إلى أن التهاب بطانة الرحم المزمن يُعتبر سببًا قابلًا للعلاج لمشاكل الخصوبة، ولكن هذا يتطلب تشخيصًا دقيقًا. [4]
الجدول 1. الرموز في التصنيف الدولي للأمراض، الطبعة العاشرة والطبعة الحادية عشرة
| خيار | التصنيف الدولي للأمراض، الطبعة العاشرة | التصنيف الدولي للأمراض، الطبعة الحادية عشرة |
|---|---|---|
| التهاب بطانة الرحم الحاد | N71.0 | GA01.00 |
| التهاب بطانة الرحم المزمن | N71.1 | GA01.10 |
[5]
لماذا يحدث: الأسباب وعوامل الخطر
الطريق الرئيسي للعدوى هو الصعود: حيث تصعد الميكروبات من المهبل وعنق الرحم إلى تجويف الرحم. تلعب مسببات الأمراض المنقولة جنسيًا، وخاصة الكلاميديا والنيسرية البنية، دورًا هامًا في التهاب بطانة الرحم الحاد لدى النساء غير الحوامل، وكذلك البكتيريا اللاهوائية، التي غالبًا ما ترتبط بالتهاب المهبل البكتيري. وهذا يفسر سبب احتواء بروتوكولات العلاج عادةً على تغطية كل من البكتيريا الهوائية واللاهوائية. [6]
التهاب بطانة الرحم النفاسي غالباً ما يكون متعدد الميكروبات، إذ يشمل مزيجاً من البكتيريا الموجودة في الجهاز التناسلي والبكتيريا المعوية. ويزداد خطر الإصابة به بشكل ملحوظ بعد الولادة القيصرية مقارنةً بالولادة الطبيعية، خاصةً في حال وجود فترة جفاف طويلة أو إجراء فحوصات مهبلية متعددة. لذا، يُعدّ الوقاية والمتابعة المبكرة بعد الولادة القيصرية أمراً بالغ الأهمية. [7]
غالباً ما ينتج التهاب بطانة الرحم المزمن عن نوبات التهابية متكررة، أو تدخلات جراحية في الرحم، أو حالات تعيق تجدد بطانة الرحم الطبيعي. في طب الإنجاب، يُجرى البحث عنه في أغلب الأحيان لدى المرضى الذين يعانون من الإجهاض المتكرر أو فشل انغراس البويضة المتكرر، لأنه أكثر شيوعاً في هذه الحالات منه في عموم السكان. [8]
من المهم فهم أن وجود اللولب الرحمي لا يعني بالضرورة الإصابة بالتهاب بطانة الرحم. مع ذلك، ترتبط الفترة التي تلي إدخال اللولب مباشرةً بزيادة خطر الإصابة بعدوى صاعدة. في حال الإصابة بمرض التهاب الحوض، لا يتطلب الأمر عادةً إزالة اللولب فورًا. ولكن، يلزم المراقبة الدقيقة، وإذا لم يطرأ أي تحسن خلال 48-72 ساعة، يُنظر في إزالته. [9]
الجدول 2. عوامل الخطر وما الذي "تتسبب" فيه تحديداً
| العامل | ما الذي يتغير؟ | لماذا يزداد خطر الإصابة بالتهاب بطانة الرحم؟ |
|---|---|---|
| العدوى التي تنتقل بشكل أساسي عن طريق الاتصال الجنسي | التهاب عنق الرحم، عدوى صاعدة | تصعد مسببات الأمراض بسهولة أكبر إلى تجويف الرحم |
| التهاب المهبل البكتيري | نمو البكتيريا اللاهوائية | غالباً ما تشارك البكتيريا اللاهوائية في التهاب الأطراف العلوية |
| الولادة القيصرية | جرح في الرحم، تغيير الحواجز | زيادة الحمل البكتيري وخطر الإصابة بعدوى متعددة الميكروبات |
| تمزق الأغشية لفترة طويلة | يبقى مسار الجراثيم مفتوحًا لفترة أطول | مزيد من الوقت للاستعمار الصاعد |
| التدخلات داخل الرحم | إصابات دقيقة في بطانة الرحم | يتم تسهيل اختراق الميكروبات ويتعطل الشفاء |
[10]
ما يحدث في بطانة الرحم: التسبب في المرض
في الوضع الطبيعي، تخضع بطانة الرحم لتغيرات وتجدد دوريين، ويحافظ الجهاز المناعي المحلي والبيئة الميكروبية للجهاز التناسلي على توازنهما. عندما تصعد الميكروبات الممرضة فوق عنق الرحم، فإنها تتلامس مع بطانة الرحم وتحفز الالتهاب: يزداد تدفق الخلايا المناعية، وتزداد نفاذية الأوعية الدموية، ويحدث تورم وألم، وتصبح الغشاء المخاطي أكثر عرضة للتلف. [11]
في الحالات الحادة، يكون الالتهاب عادةً سطحيًا ويستجيب بسرعة أكبر للمضادات الحيوية المناسبة. مع ذلك، إذا تأخر العلاج أو إذا تأثرت قناتا فالوب في الوقت نفسه، فقد ينتشر الالتهاب، مما يزيد من خطر الالتصاقات ومضاعفات الخصوبة. لذا، يُعتبر البدء المبكر للعلاج أمرًا بالغ الأهمية. [12]
يحدث التهاب بطانة الرحم بعد الولادة نتيجةً لكبر مساحة الجرح بعد انفصال المشيمة. قد تبقى جلطات الدم في تجويف الرحم، مما يُهيئ بيئةً خصبةً لتكاثر البكتيريا، وتكون الأنسجة المتضررة أقل مقاومةً للاستعمار. لذلك، يتمثل الهدف السريري الرئيسي في التدخل السريع لعلاج العدوى باستخدام مجموعة واسعة من المضادات الحيوية قبل أن تتفاقم الحالة وتؤدي إلى مضاعفات إنتانية. [13]
يتميز التهاب بطانة الرحم المزمن بالتهاب خفيف ولكنه مستمر. يُعد وجود الخلايا البلازمية في نسيج بطانة الرحم أمرًا بالغ الأهمية للتشخيص؛ إذ ترتبط هذه السمة غالبًا بضعف تقبل بطانة الرحم ونتائج إنجابية سلبية. ومع ذلك، فإن التشخيص عن طريق تنظير الرحم غالبًا ما يكون غير موثوق به، لذا يتزايد التركيز على دور الفحص المناعي النسيجي لـ CD138. [14]
الجدول 3. ما هي الميكروبات الأكثر شيوعًا في أنواع مختلفة من التهاب بطانة الرحم؟
| خيار | المنطق الميكروبي الأكثر شيوعًا | استنتاج عملي للعلاج |
|---|---|---|
| حادة لدى النساء غير الحوامل | غالباً ما تكون مسببات الأمراض المنقولة جنسياً بالإضافة إلى البكتيريا اللاهوائية | هناك حاجة إلى برامج تغطي الكلاميديا والسيلان والبكتيريا اللاهوائية |
| ما بعد الولادة | غالبًا ما تكون عملية متعددة الميكروبات، فلورا مختلطة | هناك حاجة إلى طيف واسع من المضادات الحيوية عن طريق الوريد |
| مزمن | غالباً ما يكون الالتهاب "صامتاً"، ومن الممكن أن يكون ناتجاً عن كائنات دقيقة مختلطة | التشخيص أهم من التخمين؛ والعلاج عادةً ما يكون بالمضادات الحيوية وفقًا للبروتوكولات، مع تقييم مدى فعاليتها. |
[15]
كيف يتجلى المرض: الأعراض، والمسار، والمضاعفات
غالباً ما تظهر أعراض التهاب بطانة الرحم الحاد لدى النساء غير الحوامل بألم أسفل البطن، وحساسية في الرحم عند الفحص، وإفرازات غير طبيعية، وأحياناً ارتفاع في درجة الحرارة. كما تظهر أعراض في عنق الرحم، وقد تُظهر الفحوصات علامات التهاب. ونظراً لتشابه الأعراض مع حالات أخرى، فمن المهم استبعاد الحمل والأسباب الجراحية الحادة للألم أولاً. [16]
عادةً ما تظهر أعراض التهاب بطانة الرحم بعد الولادة على شكل حمى، وألم في الرحم، وألم أسفل البطن، وتوعك، وأحيانًا إفرازات نفاسية كريهة الرائحة. يعتمد التشخيص بشكل أساسي على الفحص السريري، إذ أن انتظار نتائج فحوصات دقيقة قد يؤخر العلاج. إذا بدأ العلاج فورًا، تتحسن حالة معظم المرضى بسرعة. [17]
غالباً ما تظهر أعراض التهاب بطانة الرحم المزمن بشكل غير محدد: نزيف غير منتظم، شعور بعدم الراحة، ألم أحياناً، وأحياناً بدون أعراض تقريباً. لذلك، غالباً ما يُكتشف أثناء تقييم حالات العقم، أو الإجهاض المتكرر، أو فشل انغراس البويضة المخصبة المتكرر. يتطلب هذا السيناريو شرحاً للمريضة: فغياب الأعراض الواضحة لا ينفي وجود أهمية سريرية. [18]
تعتمد المضاعفات على مدى انتشار العدوى وسرعة بدء العلاج. يزيد إصابة قناتي فالوب والمبيضين من خطر الالتصاقات والعقم والحمل خارج الرحم. في فترة ما بعد الولادة، يرتبط الخطر بالعدوى المعممة وتسمم الدم، لذا فإن تفاقم الحالة مع ارتفاع درجة الحرارة يتطلب إعادة تقييم سريعة وتوسيع نطاق العلاج. [19]
الجدول 4. الأعراض وعلامات الخطر
| الوضع | ما الذي يمكن أن يكون "طبيعياً" | ما الذي ينبغي أن ينبهك ويسرع من استئنافك؟ |
|---|---|---|
| الالتهاب الحاد لدى النساء غير الحوامل | ألم متوسط، إفرازات، درجة حرارة أقل من الحمى | ارتفاع درجة الحرارة فوق 38.5 درجة مئوية، ألم شديد، قيء، إغماء |
| فترة ما بعد الولادة | نفاس متوسط، شعور بعدم الراحة | حمى، ألم متزايد في الرحم، إفرازات كريهة الرائحة |
| أي خيار | ضعف طفيف | انخفاض في ضغط الدم، تشوش، قشعريرة، علامات تسمم الدم |
| يُشتبه في انتشاره | انزعاج | ألم شديد، علامات تهيج الصفاق، يُشتبه في وجود خراج |
[20]
كيف يتم تأكيد التشخيص؟
الخطوة الأولى: التقييم السريري والسلامة. في حال وجود ألم أسفل البطن وإفرازات، يُستبعد الحمل ومضاعفاته مبدئيًا، إذ يختلف علاج الحمل خارج الرحم عن علاج الالتهاب المعدي اختلافًا جوهريًا. كما يُقيّم مدى شدة الحالة: درجة الحرارة، ومعدل النبض، وضغط الدم، وشدة الألم، والقدرة على تناول الأدوية عن طريق الفم. [21]
الخطوة الثانية: الفحوصات الأساسية والتحقيق في المسببات. يُجرى عادةً تعداد الدم الكامل وقياس مؤشرات الالتهاب حسب الحاجة السريرية، بالإضافة إلى فحص ما بعد الولادة واختبارات الأمراض المنقولة جنسيًا، وذلك لأن نتيجة مسحة عنق الرحم السلبية لا تنفي التهاب الجزء العلوي من عنق الرحم. نادرًا ما تُجرى زراعة بطانة الرحم، وعادةً لا تُعتبر فحصًا روتينيًا، لأنها غالبًا لا تُغير من إدارة الحالة الحادة. [22]
الخطوة 3 - التصوير حسب الحاجة. يُعدّ التصوير بالموجات فوق الصوتية مفيدًا في فترة ما بعد الولادة لتقييم الألم والحمى، إذ يساعد في تحديد سُمك بطانة الرحم وتجانسها، ووجود السوائل والهواء، واحتمالية احتباس أجزاء من المشيمة، مع مراعاة خصائص فترة ما بعد الولادة عند تفسير النتائج. في حال الاشتباه بحدوث مضاعفات، مثل خراج البوق والمبيض، قد يلزم استخدام تقنيات أكثر تقدمًا. [23]
الخطوة الرابعة: تأكيد التهاب بطانة الرحم المزمن. الطريقة الأساسية هنا هي خزعة بطانة الرحم مع التحليل المورفولوجي، ولزيادة الدقة، يُستخدم غالبًا التلوين المناعي النسيجي لـ CD138 للكشف عن الخلايا البلازمية. يمكن أن يكشف تنظير الرحم عن علامات مشبوهة، ولكنه لا يُعتبر كافيًا وحده. [24]
الخطوة 5: التشخيص التفريقي. من المهم التمييز بين التهاب بطانة الرحم والتهاب الملحقات، والتهاب الزائدة الدودية، والتهاب المسالك البولية، والتواء كيس المبيض، وحالات ما بعد الولادة مثل احتباس المشيمة. يعتمد التشخيص التفريقي على مجموعة من الأعراض والفحص واختبار الحمل وبيانات التصوير، بدلاً من الاعتماد على اختبار واحد حاسم. [25]
الجدول 5. التشخيص خطوة بخطوة حسب الحالة السريرية
| السيناريو | الخطوات الأولى | ما الذي يجب إضافته عند الضرورة | ما هو التأكيد الرئيسي؟ |
|---|---|---|---|
| الالتهاب الحاد لدى النساء غير الحوامل | تقييم شدة الحالة، اختبار الحمل، الفحص | فحوصات للكشف عن الأمراض المنقولة جنسياً، وفحص بالموجات فوق الصوتية | التقييم السريري بالإضافة إلى الاستجابة للعلاج، واستبعاد البدائل |
| حمى النفاس | الفحص، تقييم ألم الرحم | فحص بالموجات فوق الصوتية لاستبعاد احتباس الأنسجة | التشخيص السريري، والتأثير السريع للمضادات الحيوية |
| التهاب بطانة الرحم المزمن المشتبه به | تاريخ من حالات الإجهاض، الفحص | تنظير الرحم كخطوة مساعدة | خزعة بطانة الرحم مع CD138 وفقًا للدواعي |
| المضاعفات المشتبه بها | تقييم الألم، ودرجة الحرارة، والتسمم | توضيح الرؤية، والاستشارات | الكشف عن الخراج أو انتشار العدوى |
[26]
العلاج: كيفية اختيار نظام العلاج ومتى يلزم دخول المستشفى
يتمثل المبدأ الأساسي للعلاج في البدء المبكر، إذ أن التأخير يزيد من خطر حدوث مضاعفات طويلة الأمد. في الحالات الخفيفة إلى المتوسطة لدى النساء غير الحوامل، تُستخدم عادةً بروتوكولات علاجية خارجية تغطي الكلاميديا، والسيلان، والبكتيريا اللاهوائية؛ على سبيل المثال، جرعة واحدة من سيفترياكسون عن طريق الحقن العضلي بالإضافة إلى دوكسيسايكلين لمدة 14 يومًا وميترونيدازول لمدة 14 يومًا. ومن المهم الإشارة إلى أن العلاج يُعطى عادةً كما هو الحال في علاج التهاب الحوض، نظرًا لتشابه الأعراض السريرية بين هاتين الحالتين. [27]
يُنظر في إدخال المريض إلى المستشفى في الحالات التالية: إذا تعذر استبعاد وجود مرض جراحي، أو في حالة الحمل، أو خراج في قناة فالوب والمبيض، أو في حالة شديدة، أو في حالة القيء، أو ارتفاع درجة الحرارة عن 38.5 درجة مئوية، أو عدم القدرة على تناول الأدوية عن طريق الفم، أو عدم تحسن الحالة خلال 72 ساعة من المتابعة في العيادة الخارجية. يشمل العلاج في المستشفى أنظمة علاجية وريدية، مثل سيفترياكسون 1 غرام مرة واحدة يوميًا بالإضافة إلى دوكسيسيكلين مرتين يوميًا بالإضافة إلى ميترونيدازول مرتين يوميًا، مع الانتقال إلى تناول الأدوية عن طريق الفم بعد التحسن لإكمال 14 يومًا من العلاج. [28]
لعلاج التهاب بطانة الرحم بعد الولادة، يتمثل النهج القياسي في العلاج الوريدي واسع الطيف حتى يتحقق التحسن. يُعتبر الكليندامايسين بجرعة 900 ملليغرام وريديًا كل 8 ساعات، بالإضافة إلى الجنتاميسين، الذي يمكن إعطاؤه إما على جرعات مقسمة كل 8 ساعات أو مرة واحدة يوميًا بجرعة 3-5 ملليغرام لكل كيلوغرام من وزن الجسم، علاجًا أوليًا شائعًا. في حال عدم حدوث تحسن خلال 48 ساعة أو الاشتباه في الإصابة بعدوى معوية، يُضاف الأمبيسيلين. [29]
إذا استمر التهاب بطانة الرحم بعد الولادة ولم تتحسن الحالة، يشمل العلاج إعادة تقييم التشخيص، واستبعاد احتباس الأنسجة، والخراجات، والإنتان، وتوسيع نطاق المضادات الحيوية، أحيانًا لتشمل أدوية واسعة الطيف، بمشاركة أخصائيين. من المهم مناقشة هذا الأمر مسبقًا كإجراء وقائي، وليس كعلامة على كارثة وشيكة. [30]
يشمل علاج التهاب بطانة الرحم المزمن عادةً العلاج بالمضادات الحيوية، وغالبًا ما يُستخدم الدوكسيسيكلين. تشير الدراسات إلى انخفاض عدد خلايا البلازما لدى نسبة كبيرة من المرضى بعد دورة علاجية بالدوكسيسيكلين، وفي حال استمرار الالتهاب، تُستخدم أحيانًا أنظمة علاجية بديلة أو متكررة. مع ذلك، لم يتم وضع معيار دولي موحد لأنظمة العلاج حتى الآن، ومن الأهمية بمكان تأكيد التشخيص بدقة ثم تقييم فعالية العلاج وفقًا لبروتوكول متفق عليه. [31]
الجدول 6. أمثلة على أنظمة العلاج الأكثر شيوعًا في الأدبيات السريرية
| الوضع | مثال على رسم تخطيطي | المدة النموذجية أو معيار الإنجاز |
|---|---|---|
| التهاب حاد لدى النساء غير الحوامل، في العيادات الخارجية | سيفترياكسون عن طريق الحقن العضلي مرة واحدة بالإضافة إلى دوكسيسيكلين بالإضافة إلى ميترونيدازول | 14 يومًا من دوكسيسايكلين وميترونيدازول |
| التهاب حاد، مريض داخلي | سيفترياكسون عن طريق الوريد مرة واحدة يوميًا بالإضافة إلى دوكسيسيكلين بالإضافة إلى ميترونيدازول | الانتقال إلى الإعطاء عن طريق الفم بعد التحسن، خلال 14 يومًا فقط |
| التهاب بطانة الرحم بعد الولادة | كليندامايسين وريدي بالإضافة إلى جنتاميسين | حتى تختفي الحمى ويحدث تحسن، غالبًا في غضون 24-48 ساعة من المرض غير المصحوب بالحمى |
| ما بعد الولادة بدون إجابة | إضافة الأمبيسيلين أو التغيير إلى نظام علاجي أوسع حسب الحاجة | إعادة تقييم التشخيص ومصدر العدوى |
| التهاب بطانة الرحم المزمن | دوكسيسايكلين كخيار شائع الاستخدام | عادةً ما تكون دورة علاجية، ثم يتم المتابعة وفقًا لبروتوكول العيادة |
[32]
الوقاية والتنبؤ
إن الوقاية من التهاب بطانة الرحم الحاد لدى النساء غير الحوامل تشبه إلى حد كبير الوقاية من العدوى الصاعدة: التشخيص والعلاج في الوقت المناسب للأمراض المنقولة جنسيًا، والحد من خطر إعادة العدوى، وعلاج الشركاء الجنسيين حسب الحاجة. وتؤكد الإرشادات السريرية على أهمية الامتناع عن ممارسة الجنس حتى اكتمال العلاج واختفاء الأعراض لكسر سلسلة العدوى. [33]
تعتمد الوقاية من التهاب بطانة الرحم بعد الولادة على أساليب التوليد والوقاية بالمضادات الحيوية في الحالات عالية الخطورة، وخاصة أثناء الولادة القيصرية. وقد خُصصت وثائق منفصلة من الجمعيات المهنية للاستخدام الرشيد للمضادات الحيوية الوقائية أثناء المخاض والجراحة للحد من حدوث التهابات ما بعد الولادة. [34]
يكون مآل المرض جيداً عموماً مع العلاج في الوقت المناسب: إذ يستجيب التهاب بطانة الرحم الحاد والتهاب بطانة الرحم النفاسي في معظم الحالات بشكل جيد للمضادات الحيوية المناسبة. وتزداد المخاطر مع تأخير العلاج، ومع انتشار العدوى إلى الملحقات، وفي وجود خراج، ومع وجود حالات مرضية مصاحبة شديدة. [35]
في حالة التهاب بطانة الرحم المزمن، يعتمد مآل المرض على دقة التشخيص وفعالية العلاج. في مجال طب الإنجاب، يُثار جدل حول إمكانية تحسين نتائج الإنجاب لدى بعض المرضى من خلال القضاء على علامات الالتهاب المزمن، إلا أن الأدلة المتوفرة غير متسقة وتتطلب توحيد معايير التشخيص و"الشفاء". لذا، ينصب التركيز العملي عادةً على تأكيد التشخيص بدقة، ثم تطبيق العلاج، وتقييم الاستجابة باستمرار، وبعد ذلك فقط يتم استخلاص النتائج المتعلقة بتأثيره على الخصوبة. [36]
ما الذي يجب فحصه؟

