خبير طبي في المقال
منشورات جديدة
لماذا الشامة حمراء وماذا تفعل؟
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
لماذا يتحول لون الشامة إلى اللون الأحمر وماذا تفعل - هذا السؤال يثير اهتمام الكثير من الناس، لأن مثل هذه المشاكل ليست غير شائعة.
في الأساس، يتحول الجلد المحيط بالشامة أو الشامة نفسها إلى اللون الأحمر بسبب الانتقال إلى مرحلة خبيثة أو نوع من الإصابة.
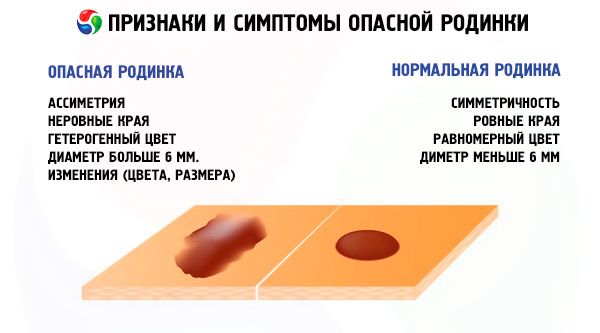
الأسباب شامة محمرّة
قد تحدث صدمة أو ضرر نتيجة الخدش، أو الغسل بقطعة قماش خشنة، أو الاحتكاك بالملابس الضيقة ذات الخياطة الخشنة. بالإضافة إلى الأعراض المذكورة أعلاه، قد يحدث نزيف أيضًا.
أسهل أماكن تضرر الشامات هي الصدر والرقبة وبين الأرداف. كما أن الشامات التي تظهر على مناطق الجلد التي تُحلق بكثرة تكون أكثر عرضة للتضرر، مثل الإبطين والساقين ومنطقة البكيني للنساء والوجه للرجال.
يمكن أن تصبح الشامة خبيثة إذا تعرضت للإشعاع أو الأشعة فوق البنفسجية لفترة طويلة.
من أسباب احمرار الشامة حروق الشمس. مع أن الاحمرار في هذه الحالة ينتشر على كامل سطح الجلد، خاصةً في المناطق المعرضة لأشعة الشمس.
قد يرتبط الألم واحمرار الشامة أيضًا بالتغيرات الهرمونية إذا كنت تتناول أي أدوية هرمونية أو كنت حاملاً.
طريقة تطور المرض
الأسباب الرئيسية لظهور الشامات ونموها على جسم الإنسان هي الأشعة فوق البنفسجية التي نتلقاها من أشعة الشمس، بالإضافة إلى العوامل الوراثية.
يمكن أن تكون الشامات إما مسطحة تمامًا وغير بارزة على الجلد، أو مرتفعة قليلاً عنه. قد تظهر هذه الشامات منذ الولادة، ولكنها قد تظهر أيضًا في مراحل لاحقة من الحياة، مع أن معظم الشامات الجديدة تتكون قبل سن الثلاثين. إذا ظهرت شامات على الجسم بعد سن الخامسة والثلاثين، فيجب عليك زيارة طبيب أمراض جلدية لفحصها بدقة. هذه الزيارة مفيدة بشكل خاص إذا كنت لا تعرف سبب احمرار الشامة وما يجب فعله - كل هذا قد يكون علامة على ظهور ورم خبيث على الجلد.
على الأرجح، تتشابه أسباب البقع المنغولية والوحمة الزرقاء وحمة أوتا - وهي زيادة في تصبغ الجلد والأغشية المخاطية. تختفي البقع المنغولية عند الأطفال في سن الرابعة، بينما تبقى وحمة أوتا، حتى لو خفّت قليلاً، على جسم الإنسان طوال حياته.
تشير المعلومات الحالية إلى وجود ثلاث حالات فقط من الأورام الميلانينية الخبيثة في وحمة أوتا وإيتو. كما وُصفت حالات من هذا النوع في داء الميلانين البصلي (9 حالات) وفي البقع المنغولية غير المتجانسة.
الأعراض شامة محمرّة
مع أن الشامات بحد ذاتها تُعتبر حميدة، إلا أن التهابها قد يكون خطيرًا للغاية - فالعديد من الأمراض السرطانية تنشأ من التهاب الشامات غير الضار تمامًا. لكي تصبح الشامة خبيثة، يجب أن تتحول إلى ورم ميلانيني، وهو بدوره المرحلة الأولى من تطور سرطان الجلد. هناك أعراض لتطور المرض يمكن اكتشافها حتى بالعين المجردة:
- يتغير لون الشامة، إما أن تصبح أكثر سطوعًا أو، على العكس، تتلاشى. أيٌّ من هذه العلامات يدل على بداية تحوّل الشامة إلى ورم ميلانيني.
- تصبح الخطوط العريضة غير واضحة وتبدو غير متساوية؛
- يزداد حجم الشامة. كلما تسارع حجمها، زادت خطورة الاضطرابات وتطور المرض.
- يظهر احمرار واضح ومشرق إلى حد ما حول الشامة.
هناك علامات أخرى تشير إلى أن الشامة بدأت تتحول إلى ورم خبيث، ولكن حتى الأعراض المذكورة أعلاه لتطور الالتهاب ستكون كافية للانتباه إليها وطلب المساعدة من الأطباء على الفور.
تحول لون الشامة المعلقة إلى اللون الأحمر
نتيجةً لتأثيرات ميكانيكية مختلفة، قد تتعرض الشامات المتدلية لتغيرات خارجية. إذا تغير لونها، أو زاد حجمها، أو أصبحت ملتهبة، فعليك الانتباه لذلك. كما يجب عليك أخذ ظهور الأعراض التالية على محمل الجد:
- بدأت الشامة تنزف؛
- في المنطقة التي يقع فيها الشامة، هناك انزعاج - حكة أو ألم؛
- أصبحت الشامة أكثر كثافة عند اللمس؛
- بدأت في التقشير؛
- لقد اختفى نمط الجلد منها.
إذا لاحظت أيًا من هذه الأعراض، يجب عليك الذهاب فورًا إلى الطبيب - فقط المتخصص المؤهل يعرف كيفية علاج المرض وسيكون قادرًا، إذا لزم الأمر، على إزالة الشامة دون مضاعفات.
من الضروري مراجعة طبيب أورام لإجراء فحص وتحديد إجراءات الفحص الإضافية اللازمة. يجب على الطبيب معرفة سبب التهاب الشامة واحمرارها أو ازدياد حجمها.
بعد تشخيص الشامة المتدلية المحمرّة، يُقرر كيفية إزالتها وما إذا كانت ضرورية. تُجرى الإزالة عند وجود ألم في منطقة الشامة، وعند الاشتباه في وجود ورم خبيث أو عدوى.
العلامات الأولى
يجب أن يُفهم أن هذه النقطة الصغيرة على الجلد قد تُصبح الخطوة الأولى في تطور مرض خطير. يشير ظهور الألم في موقع الشامة وتغيراتها الخارجية إلى وجود بعض الاضطرابات.
معظم الناس، عندما يظهر الألم أو يتم اكتشاف شامة حمراء، يبدأون في معالجتها بأنفسهم أو لا يهتمون بها على الإطلاق، دون أن يدركوا أنها قد تهدد الحياة.
إذا شعرتَ بألم في شامة، مصحوبًا بتغيرات في لونها ومحيطها وحجمها، فمن المرجح أن تكون هناك مشاكل صحية في الجسم. من أعراض هذه الاضطرابات أيضًا:
- كتل تحت الجلد بالقرب من الشامة؛
- ظهور حدود أو هالة حوله؛
- عند الضغط عليه يخرج منه السائل؛
- بدأ سطح الشامة بالتقشر.
هذه الحالة خطيرة لأن الشامة لا تُسبب ألمًا شديدًا، أو يُشعَر بالألم عند اللمس فقط. لذلك، قد لا تُلاحَظ العلامات الأولى للمشكلة (تورم أو احمرار الشامة) إذا كانت في مكان يصعب الوصول إليه - على مؤخرة الرقبة أو الظهر. في هذه الحالة، لا يُعالَج الأمر إلا عند ظهور ألم شديد ومنتظم - مما يُضيِّع الوقت الذي كان من الممكن فيه اكتشاف المرض في مرحلة مبكرة وعلاجه دون مضاعفات.
المضاعفات والنتائج
لدى كل شخص شامات، بعضها أقل وبعضها أكثر. تختلف ألوانها وأحجامها، وقد توجد في أي جزء من الجسم.
يثير الاهتمام بإجراءات الإزالة تساؤلات حول كيفية إجرائها، وعواقبها المحتملة، وما إذا كانت ستؤدي إلى مضاعفات. وهذا ليس مفاجئًا، إذ يصعب أحيانًا اتخاذ قرار الخضوع لمثل هذه العملية.
قد تكون العواقب والمضاعفات المترتبة على إزالة الشامة على النحو التالي:
- أولاً، يجب تذكر أنه بعد إزالة الشامة، يجب العناية بمكانها الجديد - تغيير الضمادات باستمرار ومعالجة منطقة الشامة بالمطهرات. كل هذا ضروري لتجنب احتمالية العدوى.
- تُعتبر الندوب والعلامات المتبقية في موقع الشامة المُزالة من المضاعفات أيضًا. لتجنب مشاكلها، يُنصح باستخدام مراهم شد البشرة، فهي تُسرّع عملية تجديد الجلد.
- قد تظهر أيضًا بقع تصبغية في مكان الشامة. في هذه الحالة، يجب حماية الجلد من أشعة الشمس المباشرة.
تحولت الشامة إلى اللون الأحمر وتؤلمني
يمكن لمجموعة كبيرة ومتنوعة من العوامل أن تؤدي إلى إثارة الأحاسيس المؤلمة.
نتيجة الجروح - تلف ناتج عن أداة حادة أو غير حادة، مما يؤدي إلى تكوين خيط جرح في منطقة الشامة. في هذه الحالة، لن يتحول لون الشامة إلى الأحمر فحسب، بل سيبدأ أيضًا بالنزيف، وسيكون من الصعب إيقاف النزيف بنفسك. لتجنب العدوى، يجب تغطية المنطقة المصابة بضمادة والذهاب إلى الطبيب.
تحول الشامة من حميدة إلى خبيثة - في هذه الحالات، تتغير معالم الشامة، وتصبح غير متساوية، وتنتفخ من الداخل، ويتغير لونها. في هذه الحالة، غالبًا ما يظهر التصبغ - ويحدث غالبًا عند التعرض لأشعة الشمس لفترات طويلة. ويرجع ذلك إلى أن الأشعة فوق البنفسجية يمكن أن تغير تركيب الصبغات.
إذا احمرّت الشامة وألمت، فمن المحتمل جدًا أن يكون ذلك بسبب خلل هرموني - وهذا يحدث للنساء الحوامل، نتيجة تغير هرمونات الجسم. مع أن هذه التورمات شائعة، إلا أنه من الجيد إجراء فحص إضافي لدى طبيب - فهو بالتأكيد لن يُسبب أي ضرر، وإذا تبيّن أن سبب الاضطراب هو مرض ما، فسيتم اكتشافه في الوقت المناسب.
أصبحت الشامة ملتهبة ومحمرة
إذا لاحظتَ تغيراتٍ في الشامة، أو بدأت بالالتهاب، فلا تُحاول معالجة هذه الظاهرة بنفسك، فقد يُؤدي هذا السلوك إلى عواقب صحية سلبية. بعد إزالة الأعراض الأولى للتهيج، يجب أخذ خزعةٍ للتحليل، وهذا ضروريٌّ لتحديد وجود أي تكويناتٍ خبيثةٍ في الشامة. قد تكون عملية التحول في مرحلةٍ متوسطة، مما يُحدد ما إذا كانت الخزعة ضرورية. في هذه الحالة، يُساعد كيّ الشامة كعلاج، فبمساعدته يُمكنك تجنّب الإصابة بأمراضٍ مثل الورم الميلانيني.
إذا احمرّت الشامة وتورمت ولم تختفِ، بل ازداد حجمها (وعند الضغط عليها، شعرتَ بوجود كتلة فيها)، فلا تتردد - فهذه علامة مبكرة على السرطان. وكما هو معروف، يتطور هذا المرض بسرعة كبيرة على الجلد. لذا، لا تتردد في زيارة الطبيب - وإلا ستكون المشاكل أكبر وأخطر بكثير من الحاجة إلى علاج الشامة أو إزالتها جراحيًا.
الشامة تسبب الحكة والحمراء
في حال وجود شامة مثيرة للحكة، يجب عليك التوجه إلى المستشفى لإجراء فحص والحصول على تشخيص دقيق. إذا كانت بعض الشامات تُقلقك، فقد يكون ذلك مؤشرًا على وجود مشكلة في الجسم تحتاج إلى علاج.
هناك حالات تكون فيها علامات الولادة ذات المظهر المُهدد آمنة تمامًا، لكن الشامة قد تكون علامة على مرض خطير. إذا أهملت علاج الشامة المُسببة للحكة والاحمرار، فقد تُصاب بسرطان الجلد، وهو مرض خطير للغاية، يُمثل مقدمة لسرطان الجلد.
إذا بدأت الشامة بالحكة، فاستشر الطبيب لإجراء التشخيص الحديث - مجموعة من الاختبارات المعملية والفحص السريري الكامل.
إذا اشتبه الأطباء في وجود سرطان، فسيخضعون لتحليل نسيجي. يُجرى هذا التحليل فقط بعد إزالة الشامة جراحيًا.
الشامات حديثة التكوين تُثير القلق دائمًا، حتى لو لم تظهر بأي شكل ولم تُزعجك. حاول زيارة طبيب أورام مرة واحدة على الأقل سنويًا لفحص بشرتك وشاماتك.
 [ 12 ]
[ 12 ]
تحولت الشامة إلى اللون الأحمر وتورمت
يمكن أن تتحول الشامات إلى اللون الأحمر ثم تنتفخ لأسباب متعددة. منها، على سبيل المثال، الضرر الميكانيكي - في هذه الحالة، يُحفّز رد فعل وقائي في الجسم، ويبدأ الدم بالتدفق إلى موقع الضرر. ولكن في بعض الأحيان، يتحول لون الشامة إلى الأحمر وينتفخ دون أي تدخل بشري، وهناك العديد من هذه العوامل.
من بين العلامات الأكثر شيوعا لوجود تشوهات في الشامة هي الأعراض التالية:
- هناك حواف غير مستوية حول الشامة؛
- أصبح الشكل غير متماثل؛
- لقد تغير لون الشامة؛
- لقد حدثت زيادة في الحجم.
إذا كنت لا تعرف سبب احمرار الشامة وما يجب فعله، وفي الوقت نفسه تشعر بعدم الراحة والألم، فعليك زيارة الطبيب لتحديد سبب المشكلة وبدء علاجها. لا يمكنك علاج هذه الالتهابات بمفردك، لأنه قد يؤدي إلى نقل العدوى إلى منطقة المشكلة أو إتلافها، مما قد يؤدي إلى ظهور ورم خبيث.
بزيارة أخصائي متخصص في هذه الحالات، ستتمكن من الخضوع لفحص شامل وعالي الجودة، وبعد ذلك ستحصل على علاج صحيح وسريع. هناك عدة طرق لعلاج مشاكل الشامات:
- الكي؛
- التيار الكهربائي؛
- إزالة الشامات بالليزر؛
- ما يسمى بـ "راديو السكين".
تحولت الشامة إلى اللون الأحمر وأصبحت أكبر
إذا احمرّ لون الشامة، يجب عليك استشارة طبيب مختص فورًا. هذا سيُجنّبك احتمال الإصابة بمرض قد يُسبب عواقب وخيمة على الجسم.
يقوم الطبيب بإجراء الفحص ومعرفة التاريخ المرضي والتعرف على التاريخ العائلي ومن ثم وصف الفحوصات المخبرية والأدوات اللازمة.
إذا احمرّ لون الشامة وكبر حجمها، فقد يكون ذلك علامة على تحولها إلى ورم خبيث. في هذه الحالة، تنمو الشامة بسرعة، وتصبح كثيفة، ويتغير لونها بين الفاتح والغامق. للوقاية من تطور الورم الميلانيني، يجب ملاحظة العلامات الأولى لظهوره في الوقت المناسب:
- الشامة الكبيرة ليست متماثلة؛
- لقد طورت ملامح متعرجة؛
- لقد تغير شكل الشامة ولونها؛
- لقد أصبح الحجم أكبر؛
- ظهرت عليه نموات؛
- لقد تغير حجم وبنية الشامة.
ما الذي يسبب نمو الشامات؟ غالبًا ما يكون التعرض للأشعة فوق البنفسجية أو الإصابات المختلفة. نتيجةً لذلك، تبدأ الشامات بالتحول إلى ورم خبيث. كما يمكن أن تنمو بسبب أمراض الغدد الصماء أو الاستعداد الوراثي.
التشخيص شامة محمرّة
في حياتنا، لا نولي الشامات اهتمامًا كبيرًا، معتبرينها أمرًا غير ضار على الإطلاق، وهذا صحيح في الغالب. تتكون الشامات نفسها من خلايا تقع في الطبقات العميقة من الجلد، لذا قد يكون احمرارها علامة على الإصابة بالتهاب أو حتى سرطان الجلد.
لتحديد مرحلة تطور الالتهاب، يُجري الأطباء فحصًا طيفيًا ضوئيًا تحت الجلد (سيساسكوبي)، مما يُمكّن من تشخيص احمرار الشامة. عند عدم وجود خطر جسيم، تُكوى الشامة. أما في حال اكتشاف أي مشكلة، فيُجرى إجراء جراحي باستخدام الليزر، أو العلاج بالتبريد، أو الإشعاع بالموجات الراديوية، أو التخثير الكهربائي. بعد إزالة الشامة، تُؤخذ خزعة من الأنسجة المُستأصلة لمعرفة ما إذا كانت خبيثة.
تتم العملية دون أي إزعاج كبير، والجرح المتبقي يلتئم بسرعة.
يجب على الأشخاص الذين لديهم استعداد للإصابة بسرطان الجلد، أو الذين لديهم العديد من البقع الصبغية على جلدهم، إجراء فحص للتغيرات مرتين في السنة - كل 6 أشهر.
الاختبارات
بعد الفحص، قد يُحيل الطبيب المريض إلى أخصائيين آخرين عند الضرورة. سيتمكنون من وضع التشخيص الصحيح بعد فحص الشامة الحمراء ودراسة نتائج الفحوصات. تُعدّ الفحوصات ضرورية لتوضيح التشخيص، كما هو الحال في حال الاشتباه في إصابة المريض بسرطان الجلد (الميلانوما)، على سبيل المثال. لتأكيد أو دحض هذا الافتراض، يُجرى تحليل نسيجي.
بعد دراسة البيانات من الدراسات التي أجريت، يصف الطبيب العلاج المناسب للمريض.
الفحص النسيجي للشامة هو أخذ عينة من الأنسجة للتحليل المورفولوجي، ويتم فحصها تحت المجهر. يُنصح بهذا الفحص في حال الاشتباه في تحول الشامة إلى ورم خبيث.
إذا كشف التحليل عن وجود خلايا خبيثة في الأنسجة، فسيتم إرسال المريض للعلاج فورًا. في هذه الحالة، غالبًا ما يشمل العلاج إزالة الشامة. بعد العملية بفترة، ستحتاج إلى مراجعة الطبيب مرة أخرى للتأكد من عدم حدوث أي مضاعفات.
التشخيص الآلي
الجواب في هذه الحالة بسيط للغاية: عليك مراجعة طبيب أورام أو طبيب أمراض جلدية. سيتمكن من إجراء تشخيص دقيق وتحديد سبب الاضطراب.
يمكن التشخيص بناءً على تحليل مسحات مأخوذة من سطح الشامة (وهذا يُجرى غالبًا في حالات تلف سلامتها أو خروج إفرازات منها). تُحدَّد طبيعة وتركيب خلايا العينة المأخوذة باستخدام المجهر. عيب هذه الطريقة هو أن الشامة قد تُصاب أيضًا، مما قد يُؤدي إلى تطور ورم خبيث.
تُعتبر طريقة المجهر الفلوري أكثر أمانًا، إذ تُفحص الشامة نفسها ببساطة تحت المجهر. يُوضع زيت خاص على سطحها، مما يسمح بفحص تركيبها تحت المجهر.
كما يتم استخدام طرق البحث المخبرية (يتم الكشف عن علامات الورم في الدم) والتصوير المقطعي المحوسب.
على الرغم من أن التشخيص النهائي لا يتم تحديده إلا بعد تلقي نتائج التحليل النسيجي، إلا أنه يسمح لنا بتحديد طبيعة أصل الشامة، وبالتالي معرفة ما إذا كانت حميدة أو تحولت إلى خبيثة.
تشخيص متباين
عادةً لا تتحول الشامات الطبيعية إلى ورم ميلانيني. ينبغي الشك في احتمالية حدوث تغير في حال ظهور الأعراض التالية: عدم تناسق شكل الشامة، وعدم تناسقها، وتضخمها، وتغير لونها. إذا شعرتَ بألم في منطقة الشامة، أو بدأت بالحكة، أو النزيف، أو الالتهاب، أو إذا كنتَ لا تعرف سبب احمرار الشامة وما يجب فعله، فعليكَ استشارة الطبيب لإجراء فحص.
يتم إجراء التشخيص التفريقي للشامة الثؤلولية المحمرّة مع تنوعها الشبيه بحب الشباب، بالإضافة إلى الشامة الخلوية داخل الجلد والحزاز الخطي المسطح.
تقع الشامة داخل الجلد على الجسم ويمكن أن تتحول مع مرور الوقت إلى شامة ثؤلولية - ولهذا السبب لا يمكن تشخيصها إلا باستخدام أجهزة خاصة.
يمكن تحديد موقع الحزاز المسطح خطيًا، لكن الفرق الرئيسي يكمن في وجود أجزاء حطاطية زرقاء اللون. هذه الأجزاء تسبب حكة مستمرة.
يمكن أن تظهر الشامات الشبيهة بحب الشباب، مثل الشامات الثؤلولية، على الجلد منذ الولادة أو في مرحلة الطفولة. وتتميز بوجود نتوءات ثؤلولية على سطحها، وعدم وجود فرط تقرن.
من الاتصال؟
علاج او معاملة شامة محمرّة
في حالة الالتهاب، يُعدّ صبغة الآذريون والكحول ومرهم مضاد حيوي الخيار الأمثل، إذ تعمل كمطهر. في هذه الحالة، يكون علاج الشامة المحمرة كما يلي: ضع صبغة الآذريون أو الكحول على قطعة قطن وامسح المنطقة المصابة بها. يجب الاستمرار في العلاج حتى يختفي الاحمرار تمامًا.
مرهم مضاد حيوي (خاصةً إذا كان يحتوي على الزنك أو حمض الساليسيليك) يُعدّ علاجًا فعالًا. أو يمكنك ببساطة رشّ الشامة بمضاد حيوي.
يمكنك تخفيف الالتهاب بزيت بذر الكتان، ما عليك سوى دهنه على الشامة المتضررة. يحتوي هذا الزيت على مكونات تُعزز التئام الأنسجة.
كعلاج، يمكنك استخدام صبغة بقلة الخطاطيف - انقع قطعة قطن فيها وضع ضمادة على الشامة (احتفظ بها لمدة 5-10 دقائق). يُنصح بإجراء هذه العملية 3 مرات يوميًا على الأقل. هذا العلاج يُخفف الالتهاب بشكل فعال.
ماذا تفعل إذا تحول لون الشامة إلى اللون الأحمر؟
إذا بدأت إحدى شاماتك تؤلمك وتحول لونها إلى الأحمر، فقد يكون ذلك دليلاً على إتلافها. في هذه الحالة، يتراكم الدم في موضع الإصابة ويتشكل ورم دموي. مع ذلك، قد يحدث احمرار أيضًا بسبب بدء تحول الأنسجة، والذي يصاحبه أيضًا احمرار وألم.
في الموعد، سوف تحتاج إلى الإبلاغ عن التغييرات التي حدثت مع الشامة منذ ظهور الأعراض الأولى، وكذلك كيف كانت تبدو قبل ذلك.
سيتمكن طبيب ذو خبرة من إيجاد حل لهذه المشكلة ووصف العلاج اللازم، إذ قد تتعدد أسباب هذه الظاهرة، وليس بالضرورة إزالة الشامة. يعتمد ذلك على موقع الشامة وسبب الالتهاب.
ماذا تفعل إذا تحول لون الشامة إلى الأحمر؟ من البديهي أن تغير اللون يدل على وجود بعض الاضطرابات في الجسم، فلا يجب تجاهله. لكن العلاج الذاتي غير مقبول أيضًا. من الأفضل استشارة أخصائي مؤهل، فهذا سيجنبك مضاعفات خطيرة قد تؤدي إلى عواقب وخيمة.
الأدوية
لا تُستخدم المستحضرات الطبية لإزالة الشامات. يمكن تخفيف الالتهاب باستخدام المراهم أو المطهرات، مثل الكحول أو صبغة الآذريون.
العلاجات الشعبية للشامات الحمراء
يمكنكِ استخدام العلاجات الشعبية، وغالبًا ما يُحرق النموّ بصبغة أو مرهم كحولي. من أشهر طرق إزالة الشامات بالعلاجات الشعبية:
- مرهم مصنوع من زيت القنب. لتحضيره، اخلط قطعة طباشير واحدة مع أربع قطع من زيت القنب. يُعالج الشامة لمدة سبعة أيام تقريبًا، مرتين إلى ثلاث مرات يوميًا.
- إزالة الشامة بالثوم وعصير الليمون - في هذه الحالة، يُوضع المكونان عليها بالتناوب، مع استراحة لبضع ثوانٍ. يُكرر هذا الإجراء ثلاث مرات يوميًا لمدة أسبوع.
- يمكن إجراء العلاج الشعبي للشامة الحمراء باستخدام عصير التين غير الناضج.
- الطريقة الأكثر شيوعًا هي صبغة بقلة الخطاطيف، حيث تُدلك الشامة عدة مرات يوميًا لمدة سبعة أيام. تعتمد سرعة اختفاء الشامة على حجمها.
لا تنسَ أن العلاجات الشعبية قد تُشكل خطرًا على الصحة، إذ قد تُفاقم الحالة وتُؤدي إلى تحوّل الشامة إلى ورم خبيث. كما قد يكون هناك خطر آخر يتمثل في الحساسية تجاه مكونات المنتج.
العلاج بالأعشاب
في طب الأمراض الجلدية، يُستخدم ما يُسمى بـ BIO-T فقط كعلاج عشبي، وحتى في هذه الحالة، نادرًا ما يُستخدم. تتكون هذه المجموعة من أملاح معدنية، بالإضافة إلى نباتات وأعشاب طبية. تُستخدم في عملية إزالة مختلف عيوب الجلد، بما في ذلك الشامات.
يتم الإجراء على النحو التالي: تُعالَج الشامة بمحلول من هذه المجموعة، ثم تُوضَع ضمادة على هذا المكان. ثم يبدأ BIO-T بالعمل، فيحرق الشامة تدريجيًا من الجلد. عادةً ما تختفي الشامة في غضون خمسة أيام تقريبًا.
هذه الطريقة في العلاج لا تترك أي أثر تقريبًا، لذا يمكن استخدامها لإزالة الشامات من الوجه.
يمكن استخدام هذه الطريقة كعلاج، على الرغم من أن فائدتها لم تُثبت بشكل قاطع بعد، حيث لا يزال الأطباء يناقشون هذا الموضوع. ولكن قد يقترح طبيب الجلدية هذا العلاج. إذا لم يذكر هذه الطريقة، يمكنكِ طرح السؤال بنفسكِ واستشارة الطبيب المختص لمعرفة مدى ملاءمته. سيتمكن أخصائي مؤهل من تقييم جميع المخاطر، بالإضافة إلى مدى ملاءمة استخدام BIO-T لكِ.
المعالجة المثلية
يسترشد أطباء المعالجة المثلية الكلاسيكيون، الذين يمارسون علاج المرضى، بالقوانين التي وضعها مؤسس هذا الاتجاه الطبي، هانيمان. قبل بدء العلاج، يجب على المعالج المثلي الكلاسيكي دراسة جميع خصائص مريضه بعناية، وبعد ذلك فقط يمكنه وصف الدواء المثلي اللازم. بعد ذلك، يراقب مسار العلاج، ويقيّم رد الفعل تجاه الدواء، ويُجري عليه تعديلات مختلفة عند الحاجة.
يمكنكِ استخدام علاج تجانسي ممتاز - زيت "نيفي نو مور" العطري. تُعتبر هذه الطريقة من أشهر طرق علاج الشامات. يحتوي هذا الدواء على مستخلصات أعشاب طبية، ويُمكنه التخلص من الشامات البسيطة دون ترك ندوب. لتجنب أي آثار جانبية، يُنصح باستخدام المنتجات العضوية فقط، لأنها قد تصل إلى مجرى الدم بسرعة وسهولة.
علاجٌ آخر جيدٌ من العلاجات المثلية يُساعد على إزالة الشامات هو حمض الفلوريكوم. يجب تناوله لعدة أشهر. يُؤخذ مرتين شهريًا - جرعة واحدة مقدارها 15 قرصًا.
يُعالج نبات الثوجا الشامات والثآليل بفعالية، ويُستخدم بكثرة في المعالجة المثلية. يُستخدم نبات الثوجا الغربي 1000 كدواء، ويُؤخذ مرتين أسبوعيًا، بجرعة 5-6 حبات، على معدة فارغة. تستمر الدورة العلاجية ستة أشهر على الأقل.
العلاج الجراحي
إزالة الشامة جراحيًا عملية طويلة نوعًا ما. تستغرق عادةً حوالي 30-40 دقيقة، وبحد أقصى ساعة واحدة. تعتمد مدة العملية بشكل كبير على موقع الشامة وحجمها. تتم إزالة الشامات كما يلي:
- يتم معالجة الجلد المحيط بالشامة بمحلول مطهر خاص؛
- يتم إعطاء المريض مخدرًا للتأكد من أنه لن يشعر بأي ألم أثناء العملية؛
- يستخدم الجراح مشرطًا لقطع الشامة، وكشط الأنسجة الجلدية الخبيثة من الشق؛
- يتم معالجة الجرح الذي تركته الشامة مع وجود ثقب فيه بمحلول لحمايته من العدوى؛
- يتم وضع خياطة في مكان العملية؛
- يتم إرسال الخلايا النسيجية والشامة للتحليل النسيجي، ويتم إخبار المريض بكيفية العناية بالجرح.
في الأساس، بعد إزالة الشامة، لا حاجة لعناية خاصة بالندبة. عليك اتباع القواعد التالية:
- إخفاء منطقة الجلد التي تمت إزالة الشامة منها عن الشمس (خاصة في فصل الصيف)؛
- الحفاظ على نظافة المنطقة التي أجريت فيها العملية؛
- حاول ألا تلمس الجرح أو تخدشه، حتى لا تنزع القشرة التي ستغطيه. إذا تعطلت عملية الشفاء الداخلية، فقد تظهر ندبة كبيرة في موقع الإزالة.
الوقاية
ولمنع تطور الورم الميلانيني، ينبغي اتخاذ بعض التدابير الوقائية.
حتى في الطقس الغائم، فإن الأشعة فوق البنفسجية تصل إلى بشرتك، لذلك ضع هذه الحقيقة في الاعتبار.
كإجراء وقائي، يمكنك أيضًا استخدام المراهم والمستحضرات والبخاخات الواقية من الشمس - فهي تحمي الجلد من حروق الشمس، على الرغم من أن الأطباء لم يؤكدوا أنها يمكن أن تمنع تكوين الورم الميلانيني.
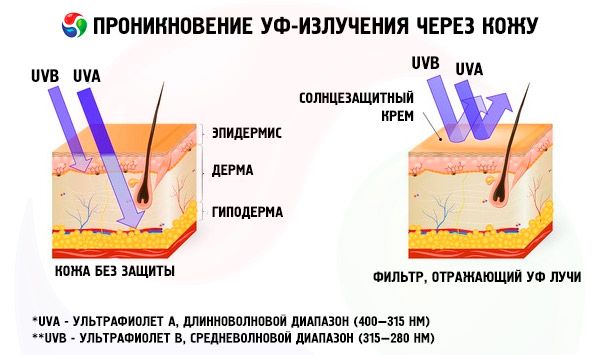
حاولي أيضًا تجنب قضاء وقت طويل في حمامات الشمس - توصي منظمة الصحة العالمية النساء دون سن 28 عامًا بعدم استخدام أجهزة التسمير الاصطناعي إطلاقًا. قد تؤدي هذه الأجهزة إلى الإصابة بسرطان الجلد.
يجب عليك فحص جسمك بعناية وباستمرار لمعرفة ما إذا كانت الشامات القديمة قد تغيرت أو ظهرت شامات جديدة. إذا لاحظت أي شيء مثير للريبة - مثل تغير لون الشامات أو حجمها أو شكلها - فتأكد من زيارة الطبيب في أقرب وقت ممكن.
انتبه لنفسك، راقب حالة الشامات الموجودة على جسمك - وستتمكن من منع تطور المرض.
توقعات
يُعتبر الورم الميلانيني أخطر أنواع السرطان. بشكل عام، حاول مراقبة حالة جميع شاماتك باستمرار للكشف عن أعراض المرض في مرحلة مبكرة. تتحول الشامات إلى أمراض سرطانية بسبب تلف الحمض النووي لخلايا الجلد، مما يؤدي إلى حدوث عيوب وراثية.
ما الذي يمكن أن يكون سببًا وأعراضًا لتطور السرطان:
- التعرض المستمر لأشعة الشمس يؤدي إلى ظهور الشامات الشائعة، بالإضافة إلى حروق الشمس الشديدة؛
- لديك أكثر من مائة شامة بسيطة على بشرتك؛
- تتميز الشامات بحجمها الكبير أو شكلها غير المتماثل؛
- كان أقاربي المقربون مصابين بسرطان الجلد.
لتحديد معدل النجاة من سرطان الجلد، فإن المعيار الأنسب (المسمى "عمق بريسلو") هو سُمك الورم الذي ظهر. يُحسب بالسنتيمتر. كما يعتمد تشخيص المرض على ما يُسمى مستوى كلارك، أي عدد طبقات أنسجة الجلد التي تأثرت بالخلايا الخبيثة.
بالنسبة للأورام الميلانينية الرقيقة التي لا يتجاوز سمكها 1 سم، فإن معدل الشفاء مرتفع للغاية، ولكن الشامات ذات البنية الأكثر سمكًا لا تعطي تشخيصًا إيجابيًا للغاية.

