خبير طبي في المقال
منشورات جديدة
خراج غدة بارثولين
Last reviewed: 05.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
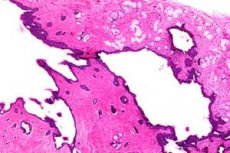
يتم التمييز بين الخراج الحقيقي والخراج الكاذب في غدة بارثولين.
الغدة الدهليزية الكبيرة (غدة بارثولين) هي غدة مزدوجة. تنتمي إلى الغدد الأنبوبية المعقدة، ولها شكل دائري وحجم حبة بازلاء كبيرة. تُبطّن الأسينيات الغدية بظهارة أسطوانية أحادية الصف تُفرز المخاط.
تتكون القناة الإخراجية الرئيسية للغدة الدهليزية الكبيرة من اندماج عدة قنوات. تنفتح في دهليز المهبل أمام غشاء البكارة وخارجه. القناة مبطنة بظهارة انتقالية، ويبلغ طولها 1.5-2 سم.
ما الذي يسبب خراج غدة بارثولين؟
يتميز الخراج الحقيقي في غدة بارثولين بإصابة النتوء وذوبان صديدي حاد لأنسجة الغدة بأكملها والأنسجة المحيطة بها. يحدث التهاب غدة بارثولين الحقيقي بسبب المكورات القيحية، وغالبًا ما تكون المكورات البنية، التي تتجه نحو الظهارة العمودية المبطنة للغدة. في حالة السيلان في الجهاز التناسلي السفلي، تتورط قنوات غدد بارثولين في العملية في 20-30% من الحالات، وغالبًا ما يكون ذلك بشكل غير مباشر بسبب وجود إفرازات قيحية غزيرة في المهبل.
الخراج الكاذب (الأساسي - نتيجة العدوى وخراج الكيس الاحتكاري الذي تشكل لأول مرة نتيجة انسداد القناة، أو الثانوي - التقيح لكيس غدة بارثولين الموجود منذ فترة طويلة) يحدث في أغلب الأحيان بسبب النباتات الترابطية (المكورات العنقودية، العقديات، النباتات القولونية، اللاهوائيات، الفطريات).
أصبح تكوّن الخراج الكاذب أكثر شيوعًا في الوقت الحاضر. تساهم بعض الشروط التشريحية في تكوّن خراج غدي "كاذب"، وهي تضيّق كبير في القناة على طولها. في المكان الذي تتدفق فيه القنوات الصغيرة إلى القناة الرئيسية، يتشكل نوع من الأمبولة يحتوي على إفراز في الغدة؛ ثم تضيق القناة الرئيسية، وعند مخرجها الخارجي، تصبح فتحة دقيقة. يساهم وجود وذمة التهابية في منطقة فتحتها الخارجية في التهاب الفرج والتهاب القولون، بالإضافة إلى التهاب الغشاء المخاطي للقناة نفسها (التهاب القنيات)، في انغلاقها السريع، واحتباس إفرازات الغدة الغنية بالإفرازات، وإصابتها بالعدوى، مما يؤدي إلى تكوّن خراج كاذب (أولي) أو كيس.
أعراض خراج غدة بارثولين
الصورة السريرية للمرض لا تعتمد على نوع الخراج (صحيح أو خطأ) ولها الأعراض التالية:
- إن العملية غالبا ما تكون من جانب واحد.
- عندما تصاب القناة الإخراجية بالعدوى (التهاب القنوات)، يتم اكتشاف احمرار حول فتحتها الخارجية - ما يسمى "البقعة السيلانية"؛ عند جس الغدة، يظهر إفرازات قيحية قليلة؛ كما يتم اكتشاف تسلل وألم في منطقة بروز القناة.
- عندما تنتشر العدوى مباشرة إلى الغدة أو كيس الغدة، يظهر تورم في الثلث الأوسط والسفلي من الشفرين الكبيرين ويزداد بسرعة، وينتشر إلى جلد الشفرين الكبيرين والغشاء المخاطي للشفرين الصغيرين والغشاء المخاطي لمدخل المهبل، والذي يفسره ارتخاء الأنسجة تحت الجلد في هذه المنطقة؛ يظهر احتقان في المناطق المقابلة بعد ذلك.
- يظهر تسلل التهابي في منطقة الغدة والأنسجة المجاورة (السليلوز)، ثم تبدأ منطقة تذبذب واضحة بالظهور في التسلل، غالبًا على طول القطب السفلي. تجدر الإشارة إلى أنه في حالة الخراج الحقيقي لغدة بارثولين (عندما يذوب نسيج الغدة نفسه، وليس تراكم القيح في تجويف الكيس)، يكون رد الفعل الالتهابي العام والموضعي أكثر وضوحًا: يُلاحظ ألم حاد وتورم في الأنسجة المحيطة؛ وعلى عكس الخراج الكاذب، يكون الجلد فوق الخراج الحقيقي ثابتًا، وتُحدد علامات التهاب العقد اللمفاوية الإربية المصاحب.
- يتميز خراج غدة بارثولين بألم شديد عند تكوّنه. يُلاحظ ازدياد حاد في الألم عند الجلوس، والمشي، والتغوط، مما يدفع المرضى غالبًا إلى اتخاذ وضعية قسرية (الاستلقاء). استخدام المسكنات لا يُعطي سوى تأثير قصير المدى.
في مرحلة التَّقيُّح وتشكُّل الخراج، تظهر حرارة مرتفعة وعلامات أخرى للتسمم، كالضعف وفقدان الشهية واضطراب النوم. أما علامة "الأرق"، وهي سمة من سمات الأمراض الجراحية، فتشير إلى التَّقيُّح والحاجة إلى فتح الخراج.
بخلاف التهاب غدة بارتولين الحاد، يتميز التهاب غدة بارتولين القيحي المزمن بمسار متكرر مع فترات من الهدوء والتفاقم. يكشف الجس عن تكوين كيسي غير متساوٍ، كثيف القوام في الغالب، في الثلث السفلي من الشفرين الكبيرين، مندمج مع الأنسجة الكامنة، مؤلم قليلاً، بحجم حبة البرقوق. ينفتح الخراج دوريًا عبر قناة مخرج الغدة على السطح الداخلي للشفرين أو في دهليز المهبل (نادرًا ما يصب في المستقيم). لذلك، غالبًا ما يعاني هؤلاء المرضى من تشوه في الشفرين أو المهبل أو العجان نتيجة تكرار تندب الممرات أثناء الفتح التلقائي و/أو الجراحي للخراج. في بعض الحالات، يتم الكشف عن مسار ناسور وظيفي على الجلد أو الغشاء المخاطي للشفرين، في المهبل أو العجان (نتيجة الفتح التلقائي أو الاصطناعي المتكرر للخراج (التجويف في الغدة)).
في مرحلة الهدوء، يعاني المرضى من عسر الجماع وخروج إفرازات بيضاء من المهبل، والتي تنجم، من بين أمور أخرى، عن وجود التهاب الفرج والمهبل المزمن المصاحب.
في حالة تفاقم العملية بسبب تنشيط العدوى و/أو تعطيل التدفق الخارجي (غالبًا ما تغلق فتحة الثقب)، تظهر جميع علامات الالتهاب الحاد الموضحة أعلاه.
تشخيص خراج غدة بارثولين
تشخيص خراج غدة بارثولين بسيط، ويتطلب فحصًا وجسًا. ولا يتطلب عادةً أي أساليب بحثية إضافية.
تُفحص منطقة فتحة القناة الإخراجية بعناية، مع مراعاة طبيعة الإفرازات، ووجود بقع، وتورم (وذمة)، واحتقان حول الفتحة، وعدم تناسقها. للقيام بذلك، يُباعد الشفرين بإبهام وسبابة اليد اليسرى. ثم يُفحص الغدة، لتحديد علامات الالتهاب (الوذمة، والاحتقان)، وموقع وحجم التكوين الالتهابي، وقوامه (كثيف أو غير متساوٍ مع مناطق متذبذبة)، والألم. يتميز خراج غدة بارثولين بوجود عدم تناسق واضح - فالشق التناسلي له شكل منجل، وجانبه المحدب يواجه الجانب السليم. في بعض الأحيان، يغطي الورم الشق التناسلي كليًا أو جزئيًا.
يتم تقييم حالة الغدد الليمفاوية الإقليمية (الأربية)؛ إذا أصبحت العملية معقدة، تظهر علامات التهاب الغدد الليمفاوية الأربية على الجانب المقابل.
في حالة التهاب بارثولين (السيلاني) بشكل خاص، يجب أن نتذكر الآفات النقيلية، وخاصة التهاب المفاصل السيلاني.
 [ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]
[ 7 ]، [ 8 ]، [ 9 ]، [ 10 ]، [ 11 ]، [ 12 ]، [ 13 ]
التشخيص التفريقي لخراج غدة بارثولين
عادةً، ليس من الصعب تشخيص خراج غدة بارثولين. ومع ذلك، قد تكون هناك بعض الأمراض القيحية، التي يؤدي تجاهل أعراضها إلى أخطاء تشخيصية. ومن أبرزها دمل جلد الشفرين الكبيرين.
الدمل هو التهاب صديدي حاد يصيب بصيلات الشعر والأنسجة المحيطة بها (الغدة الدهنية والنسيج الضام). غالبًا ما يكون سببه بكتيريا المكورات العنقودية الذهبية، ويصيب الأشخاص الذين يعانون من اضطرابات أيضية وضعف مناعة (داء السكري، نقص الفيتامينات، الالتهابات المزمنة). عند الفحص، يُكتشف وجود ارتشاح التهابي مخروطي الشكل على الشفرين الكبيرين، مع تجمع صديد مع نقطة سوداء (نخر) في الأعلى تحت البشرة. يصاحب داء الدمل في هذه المنطقة تورم كبير في الأنسجة المحيطة. في الحالات المتقدمة التي تصاحبها دمل كبير، تظهر على المرضى علامات تسمم صديدي (ضعف، حمى)، والتهاب الأوعية اللمفاوية والتهاب العقد اللمفاوية الإقليمية، وفي الحالات الأكثر شدة، التهاب الوريد الخثاري الحاد.
الجمرة هي التهاب صديدي نخري حاد يصيب عدة بصيلات شعر وغدد دهنية، ويؤدي إلى نخر عام وواسع النطاق في الجلد والأنسجة تحت الجلد. يعاني المريض من ألم شديد "ممزق"، وارتفاع في درجة الحرارة، وأعراض تسمم أخرى حادة (ضعف، فقدان الشهية، غثيان، صداع). أثناء الفحص، يُكتشف وجود ارتشاح في منطقة الشفرين الكبيرين، ويكون الجلد فوقها بنفسجي اللون، مع وجود ترقق متعدد، يخرج منه صديد سميك رمادي مخضر (أعراض "الغربال"). غالبًا ما تندمج هذه الثقوب، مسببةً عيبًا كبيرًا في الجلد. غالبًا ما يكون المرض معقدًا بالتهاب الأوعية اللمفاوية والتهاب العقد اللمفاوية الإقليمية.
كيس تقيحي في قناة غارتنر. عادةً ما يكون موقع الكيس في الثلث العلوي أو الأوسط من الجدار المهبلي الجانبي، ونادرًا ما يكون في الأجزاء السفلية؛ في هذه الحالة، يكون الكيس دائمًا فوق الثلث السفلي من الشفرين الكبيرين. يكون الكيس بيضاويًا ممدودًا، ويمتد قطبه العلوي عميقًا في النسيج المحيط بالمهبل، وأحيانًا في النسيج المحيط بالمثانة. نادرًا ما يُصاب محتوى الكيس بالعدوى (سائل مخاطي أصفر).
مضاعفات سل العظام (وخاصةً سل قوس العانة). في هذا المرض، قد تنتشر "السيلان" إلى الأنسجة المجاورة للمستقيم والمهبل والشفرين، مما يُحاكي خراج غدة بارثولين. يساعد جمع تاريخ المرض بدقة، بالإضافة إلى فحص بالأشعة السينية (أشعة سينية أو مقطعية للرئتين وعظام الحوض)، على تشخيص هذا المرض.
سرطان غدة بارثولين. يكشف جس المنطقة المصابة عن تكوين كثيف ومتكتل وغير مؤلم، مندمج مع الأنسجة المحيطة. تكون الإفرازات نزفية أو مصلية أو قيحية. تظهر القرح متأخرًا. يؤكد الفحص الخلوي للإفرازات أو الوخز أو الخزعة تشخيص الورم.
ما الذي يجب فحصه؟
ما هي الاختبارات المطلوبة؟
علاج خراج غدة بارثولين
العلاج المحافظ مقبول وناجح فقط في المراحل الأولى من المرض (المرحلة التسللية) مع الحفاظ على تصريف جزئي على الأقل من الغدة. في هذه الحالات، يُوصف علاج للالتهاب القيحي الحاد.
في حالة تكوّن الخراج، فإنّ العلاج الوحيد المناسب هو فتح الخراج جراحيًا. يؤدي تأخير التدخل الجراحي إلى مضاعفات، مثل التهاب الأوعية اللمفاوية، والتهاب العقد اللمفاوية، وانفتاح الخراج تلقائيًا في المهبل أو المستقيم، وتحول المرض الحاد إلى عملية صديديّة تسللية مزمنة.
تجدر الإشارة إلى أن محاولات توسيع مخرج القناة الرئيسية للغدة لتحسين تدفق الإفرازات القيحية دائمًا ما تبوء بالفشل. عادةً ما يُعطي ثقب الخراج، وشفط محتوياته، وغسله بمحاليل مطهرة، تأثيرًا قصير المدى مرتبطًا بإخراج القيح؛ ثم يُغلق فتحة الثقب فورًا، ولا يُوفر تدفقًا مستمرًا من التجويف القيحي.
يُعد فتح الخراج على نطاق واسع على طول القطب السفلي في منطقة التذبذب من جانب الغشاء المخاطي للشفرين وسيلة مساعدة مناسبة. بعد إفراغ الخراج بالكامل (عادةً ما يكون هناك تجويف صديدي واحد)، يُعقّم التجويف بمحاليل مطهرة (تُحقن بمحقنة عبر أنبوب حتى الحصول على محلول "نظيف"). تتحسن حالة المريضة فورًا، ويخف الألم، وتختفي أعراض التسمم القيحي. لضمان خروج طبيعي للدم بعد فتح الخراج، يجب على المريضة المشي. في اليوم الأول، يُنصح بغسل تجويف الخراج مرتين إلى ثلاث مرات إضافية، ثم يكفي إجراء العملية مرة واحدة يوميًا.
لا ينصح بترك الأنابيب (باستثناء أنابيب APD) في تجويف الخراج، أو إدخال التوروندا، وخاصة الشاش منها، لأن هذا لا يوفر تصريفًا، بل يمنع التدفق فقط؛ بالإضافة إلى ذلك، فإن هذه الأجسام، كونها أجسامًا غريبة، تمتص الإفرازات القيحية.
ومن غير المنطقي أيضًا استخدام المراهم الموضعية (اللفائف، الفوط، السدادات القطنية)، وخاصة تلك التي تحتوي على مكونات تعزز التجديد المعزز، لأن التئام الجرح السريع الذي يحدث في هذه الحالة هو سبب ضعف التدفق، ويزيد خطر الانتكاس.
وبالتوازي مع المكون الجراحي، يتم بطبيعة الحال إجراء العلاج الدوائي للالتهاب القيحي الحاد، بما في ذلك مكافحة الميكروبات والتورم وما إلى ذلك.
ويتضمن العلاج الإضافي علاج الامتصاص، والعلاج الطبيعي، وعلاج التقوية العامة.
إذا كان هناك خراج كاذب في غدة بارثولين وبعد العلاج تم تحديد كيس غدة بارثولين، في الفترة "الباردة" (بعد 2-3 أشهر) يتم إجراء تدخل جراحي مخطط له، حيث يتم إزالة كبسولة الكيس بالكامل لمنع الانتكاس.
لا يتم حاليا استخدام عملية استئصال الغدة (فتح تجويف الكيس وخياطة جدرانه بالغشاء المخاطي المهبلي) باعتبارها عملية مسكنة وغير فعالة.
في حالات التهاب بارثولين القيحي المزمن، يكون العلاج الجراحي هو العلاج الوحيد الفعال - استئصال الغدة، وإزالة الأنسجة الندبية والنخرية القيحية، واستئصال قنوات الناسور. تُجرى العملية خلال فترة الهدأة بعد التحضير الأولي (كما هو الحال في أشكال أخرى من الالتهاب القيحي المزمن، لا جدوى من وصف المضادات الحيوية خلال فترة الهدأة، إذ يلزم التعقيم الموضعي، واستخدام مصححات المناعة، والعلاجات الحيوية، ومستقلبات الأنسجة).

