تقويم نظم القلب الكهربائية
آخر مراجعة: 07.06.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
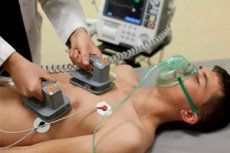
القلب الكهربائي هو إجراء طبي يستخدم صدمة كهربائية قصيرة موجهة إلى قلب المريض لاستعادة إيقاع القلب الطبيعي. عادةً ما يتم تنفيذ هذا الإجراء لعلاج عدم انتظام ضربات القلب الخطيرة (إيقاعات القلب غير المختلطة) التي قد تكون خطرة على صحة المريض أو حياة.
مؤشرات لهذا الإجراء
قد تتضمن مؤشرات القلب الكهربائي الشروط والمواقف التالية:
- الرجفان الأذيني (الرجفان الأذيني): قد يتم تنفيذ ECV لاستعادة إيقاع القلب الطبيعي في المرضى الذين يعانون من الرجفان الأذيني ، خاصة إذا لم تنتج العلاجات الأخرى مثل الأدوية النتيجة المرجوة. الرجفان الأذيني قد يزيد من خطر جلطات الدم والسكتة الدماغية.
- الرجفان البطيني: في الرجفان البطيني ، خاصةً إذا تسبب في عدم الوعي أو مهدد الحياة ، فقد يتم تنفيذ ECV على الفور لاستعادة إيقاع القلب الطبيعي.
- عدم انتظام ضربات القلب: قد يشار إلى ECV لتصحيح عدم انتظام ضربات القلب ، مثل عدم انتظام دقات القلب في الغرفة أو الرجفان في الغرفة ، إذا تسببت في أعراض خطيرة أو تهدد الحياة للمريض.
- عدم انتظام دقات القلب الواسع QRS: بالنسبة إلى عدم انتظام دقات القلب الواسع QRS الذي لا يمكن أن يتسبب في الدواء وقد يسبب أعراض خطيرة ، يمكن اعتبار ECV تدخلًا.
- عدم انتظام ضربات القلب أثناء الجراحة: إذا كان المريض يخضع لعملية جراحية ويحدث عدم انتظام ضربات القلب ، يمكن استخدام ECV لاستعادة الإيقاع الطبيعي على الفور.
- حكم الطبيب: في بعض الأحيان ، قد يقرر الطبيب إجراء ECV يعتمد على تقييم سريري واسع النطاق وخصائص المريض الفردية.
يجب دائمًا تقييم مؤشرات EKV من قبل الطبيب ، ويتم تنفيذ الإجراء في الإعداد المتخصص لعيادة طبية أو مستشفى تحت إشراف المهنيين المؤهلين.
تجهيز
يتم تنفيذ الإجراء من خلال المعدات المتخصصة والإشراف الطبي ، ويتطلب التحضير من جانب كل من الطاقم الطبي والمريض. فيما يلي الخطوات الأساسية للتحضير لأمراض القلب الكهربائية:
- تقييم المريض: قبل إجراء القلب الكهربائي ، يجب على الطبيب تقييم حالة المريض ، بما في ذلك التاريخ ، والفحص البدني ، واختبارات المختبر والفعالة اللازمة. هذا يساعد على ضمان أن يكون المريض مناسبًا للإجراء وأنه آمن للمريض.
- التشخيص: يجب على الطبيب تشخيص عدم انتظام ضربات القلب بدقة وتحديد ما إذا كان القلب الكهربائي سيكون العلاج الأنسب.
- التخدير العام أو التخدير الموضعي: اعتمادًا على الوضع السريري وتوصيات الطبيب ، قد يتم إجراء الإجراء تحت التخدير العام بحيث يكون المريض محصنًا تمامًا من الألم وعدم معرفة القلب. في حالات أخرى ، يمكن استخدام التخدير الموضعي لتخدير المنطقة التي سيتم فيها وضع الأقطاب الكهربائية.
- المراقبة المستمرة: قبل الإجراء وخلاله وبعده ، سيكون المريض تحت إشراف طبي مستمر لمراقبة حالته واستجابته لأمراض القلب.
- إعداد المعدات: يجب على الموظفين الطبيين إعداد معدات متخصصة ، بما في ذلك مزيل الرجفان والأقطاب الكهربائية التي سيتم استخدامها لأداء القلب.
- أوامر الطبيب: يجب على الطبيب والموظف الطبي الاستعداد للإجراء وأن يكون مستعدًا لأداء الأوامر والإجراءات اللازمة أثناء القلب.
- تحضير المريض: قد يتم إعطاء المريض تعليمات بشأن النظام الغذائي والأدوية قبل العملية. من المهم إبلاغ الطبيب بجميع الأدوية التي تم تناولها وأي حساسية.
- الموافقة على هذا الإجراء: يجب على المريض أن يعطي موافقة مستنيرة على القلب الكهربائي بعد مناقشة مخاطر وفوائد الإجراء مع الطبيب.
القلب الكهربائي هو إجراء يجب أن يقوم به المهنيون الطبيون في العيادات أو المستشفيات المتخصصة ، ويتطلب تدريبًا صارمًا والإشراف. من المهم أن تثق في الأطباء ذوي الخبرة والموظفين الطبيين لأداء هذا الإجراء.
تقنية تقويم نظم القلب الكهربائية
تتطلب تقنية القلب الكهربائي (ECV) التدريب المتخصص والمعدات الطبية ، وعادة ما يتم تنفيذها في مرافق طبية متخصصة مثل المستشفيات والعيادات. فيما يلي نظرة عامة عامة على تقنيات EKV:
إعداد المريض:
- يتم شرح الإجراء للمريض ويتم الحصول على موافقة مستنيرة.
- يتم تقييم التاريخ الطبي للمريض ، بما في ذلك الحساسية والحالات الطبية الأخرى.
- يتم توفير التخدير أو التخدير العام للمريض لضمان الراحة ومنع الألم أثناء العملية.
إعداد المعدات:
- يقوم الموظفون الطبيون بإعداد مزيل الرجفان ، والذي يستخدم لإدارة صدمة كهربائية.
- يتم وضع الأقطاب الكهربائية المتصلة بمزيل الرجفان على جسم المريض. عادة ما يتم استخدام قطبين ، أحدهما وضع على الصدر على يمين القص والآخر على الجانب الأيسر من الصدر ، أسفل عظمة الترقوة.
إعداد المعلمات:
- يقوم الطبيب أو الطاقم الطبي بتعيين معلمات الرجفان ، بما في ذلك قوة ومدة التفريغ الكهربائي وتواتر النبضات.
- يتم تخصيص هذه المعلمات اعتمادًا على نوع عدم انتظام ضربات القلب وحالة المريض.
إدارة النبض:
- بمجرد تعيين المعلمات ، يضغط الطبيب أو الطاقم الطبي على زر أو ينشط مزيل الرجفان لتقديم صدمة كهربائية قصيرة عبر الأقطاب الكهربائية إلى قلب المريض.
- يمكن لهذا النبض "إعادة ضبط" عدم انتظام ضربات القلب واستعادة إيقاع القلب الطبيعي.
المراقبة والمراقبة:
- بعد ECV ، تتم مراقبة المريض من قبل الأطباء والموظفين الطبيين في وحدة مراقبة متخصصة.
- تتم مراقبة معدل ضربات قلب المريض وحالته للتأكد من أن الإجراء فعال ومنع المضاعفات.
إجراءات إضافية:
- في بعض الحالات ، قد يستغرق الأمر عدة جلسات ECV لتحقيق إيقاع القلب الطبيعي المستقر.
من المهم أن نلاحظ أن أداء ECV يتطلب تدريبًا ومعدات متخصصة ويجب أن يقوم به المتخصصون الطبيون ذوو الخبرة المدربين في العملية. هذا يساعد على ضمان سلامة وفعالية الإجراء.
موانع لهذا الإجراء
إن القلب الكهربائي (ECV) هو إجراء يمكن أن يكون مفيدًا للغاية في علاج عدم انتظام ضربات القلب الخطيرة ، ولكنه يحتوي على موانع وقيود. فيما يلي بعض الموانع الرئيسية لـ ECV:
- لا يوجد مؤشر: يتم تنفيذ ECV فقط في وجود عدم انتظام ضربات القلب المحدد مثل الرجفان الأذيني (AF) ، والرجفان الأذيني (AF) أو الرجفان البطيني (VF). إذا لم يكن هناك مؤشر سريري ل ECV ، فإنه لا يتم تنفيذه.
- حالة المريض: يمكن أن يكون ECV خطيرًا على المرضى الذين يعانون من حالات معينة مثل احتشاء عضلة القلب الحاد أو قصور القلب القاسي. قبل إجراء الإجراء ، يجب على الطبيب تقييم الحالة العامة للمريض وتقرير ما إذا كانت ECV مناسبة في حالته.
- عدم انتظام ضربات القلب غير المدعوم: قبل أداء EKV ، ينبغي على الطبيب التأكد من أن عدم انتظام ضربات القلب قد تم تشخيصه وتصنيفه بشكل صحيح. قد يتطلب عدم انتظام ضربات القلب غير المنضبط أو غير المحدد اختبارًا إضافيًا.
- الالتهابات النشطة: إذا كان لدى المريض التهابات نشطة ، خاصة في المنطقة القصية أو بالقرب من موقع القطب ، فقد يتم تأخير ECV لمنع انتشار العدوى.
- أخرى تابع المهرجانات: اعتمادًا على الظروف وحالة المريض المحددة ، قد تكون هناك موانع أخرى لأداء ECV. قد تشمل هذه اضطرابات النزيف الشديدة ، وارتفاع ضغط الدم الشرياني غير المنضبط ، إلخ.
من المهم أن نلاحظ أن قرار تنفيذ ECV يجب أن يتخذ دائمًا من قبل الطبيب بعد التقييم الدقيق للمريض والنظر في التاريخ الطبي للمريض. يجب إبلاغ المريض بالخطط والمخاطر المرتبطة بالإجراء واتخاذ خيار مستنير.
مضاعفات بعد العملية
يمكن أن تحدث مضاعفات مختلفة بعد إجراء القلب الكهربائي. ومع ذلك ، فإن معظم المضاعفات نادرة وغالبًا ما ترتبط بالظروف الخاصة وحالة المريض. من المهم أن نلاحظ أن أمراض القلب يتم تنفيذها عادةً مع جميع الاحتياطات المعمول بها لتقليل المخاطر. بعض المضاعفات المحتملة مدرجة أدناه:
- ألم في الصدر: بعد العملية ، قد يعاني المريض من بعض الألم أو الانزعاج في منطقة الصدر. قد يكون هذا بسبب التفريغ الكهربائي الذي يستخدم لاستعادة إيقاع القلب.
- عدم انتظام ضربات القلب: قد يتسبب القلب الكهربائي في عدم انتظام ضربات القلب المؤقت لإيقاع القلب. عادة ما تكون هذه عدم انتظام ضربات القلب قصيرة الأجل وقد تتطلب علاجًا إضافيًا.
- الجلطات الدموية: هناك خطر من جلطات الدم (جلطات الدم) ، خاصة في الرجفان الأذيني. قد تكون هناك حاجة إلى العلاج المضاد للتخثر بعد تقلبات القلب لمنع مضاعفات الانخضاز مثل السكتة الدماغية.
- الحروق: إذا كانت الأقطاب الكهربائية لا تتناسب بشكل صحيح مع الجلد ، فقد ينتج عن الحروق. يجب على الأطباء والعاملين الطبي وضع الأقطاب الكهربائية بشكل صحيح ومراقبة الجلد أثناء العملية.
- انخفاض في ضغط الدم: في حالات نادرة ، قد يتسبب تقلبات القلب في انخفاض في ضغط الدم ، مما قد يتطلب دعمًا طبيًا إضافيًا.
- مضاعفات الدواء: إذا كان المريض يتناول أدوية معينة ، مثل الأدوية المضادة لضادة النظم ، فقد تحدث مضاعفات تفاعل المخدرات التي تتطلب تعديلات رصد وعلاج عن كثب.
- تفاعلات الحساسية: في حالات نادرة ، قد يصاب المرضى برد فعل تحسسي للأدوية أو المواد المستخدمة أثناء الإجراء.
بعد القلب ، عادة ما يتم مراقبة المريض من قبل الطاقم الطبي لتحديد ومعالجة أي مضاعفات في الوقت المناسب. يلتزم الأطباء والموظفون الطبيون ببذل كل ما هو ممكن لضمان سلامة وفعالية الإجراء. إذا كانت لديك أي مخاوف أو أسئلة حول المضاعفات المحتملة ، فتأكد من مناقشتها مع طبيبك قبل الإجراء.
الرعاية بعد هذا الإجراء
تلعب العناية بعد إجراء القلب الكهربائي (EC) دورًا مهمًا في تعافي المريض وتقليل خطر الإصابة بالمضاعفات. فيما يلي بعض التوصيات والمبادئ التوجيهية للرعاية بعد هذا الإجراء:
- المراقب الطبي: بعد السيرة الذاتية ، سيكون المريض تحت الملاحظة الطبية لمراقبة معدل ضربات القلب وضغط الدم والحالة العامة. قد يستغرق هذا بضع ساعات إلى بضعة أيام ، اعتمادًا على الوضع السريري.
- تخفيف الألم: إذا كنت تعاني من ألم في صدرك أو بشرتك حيث يتم إرفاق الأقطاب الكهربائية ، فأخبر الطاقم الطبي. قد تُعرض عليك أدوية الألم أو غيرها من طرق تخفيف الألم.
- REST: قد تحتاج إلى الراحة وتجنب النشاط البدني لبعض الوقت بعد السيرة الذاتية. يوصى بذلك عادة لبضع ساعات إلى بضعة أيام ، اعتمادًا على الظروف الفردية.
- مراقبة إيقاع القلب: اعتمادًا على سبب السيرة الذاتية ، قد يتم وصفك للأدوية المضادة للإبلاغية أو مضادات التخثر للسيطرة على إيقاع قلبك ومنع مضاعفات الانخضاز.
- النظام الغذائي والأدوية: اتبع توصيات طبيبك حول النظام الغذائي والأدوية. قد تحتاج إلى مراقبة مستويات دمك من الأدوية المضادة لنظام التشغيل الكهربائي بانتظام.
- تجنب الكحول والنيكوتين: يمكن أن يساعد الإقلاع عن التدخين واستهلاك الكحول المعتدل في استعادة صحة القلب.
- راقب موقع الإلكترود: إذا كانت هناك علامات على تهيج الجلد أو طفح جلدي أو احمرار حيث تم توصيل الأقطاب الكهربائية ، فأخطر الطاقم الطبي.
- اتبع توصيات YouRdoctor: من المهم متابعة جميع توصيات طبيبك بدقة بعد السيرة الذاتية ، بما في ذلك الأدوية ، وتغيير نمط الحياة ، وزيارات المتابعة.
- راقب التغييرات: من المهم مراقبة حالتك عن كثب بعد السيرة الذاتية والإبلاغ عن أي أعراض غير عادية مثل الدوخة أو ضيق التنفس أو ألم الصدر أو عدم انتظام ضربات القلب على الفور على الفور.
- امتحانات المتابعة: قد يتم تحديد موعد لك امتحانات المتابعة بعد سيرتك الذاتية لتقييم فعالية الإجراء ومواصلة العلاج إذا لزم الأمر.
تختلف الرعاية بعد القلب الكهربائي اعتمادًا على الموقف المحدد للمريض وسبب هذا الإجراء. من المهم اتباع توصيات فريق الرعاية الصحية الخاص بك لضمان أفضل النتائج وتقليل مخاطر المضاعفات.
إرشادات سريرية لأداء القلب الكهربائي
قد تختلف حسب عدم انتظام ضربات القلب المحدد ، وحالة المريض ، والمعايير الطبية. ومع ذلك ، فيما يلي بعض الإرشادات السريرية العامة التي يمكن مراعاتها عند تحديد ما إذا كان سيتم تنفيذ ECV:
التشخيص والمؤشرات:
- عادة ما يعتبر ECV خيارًا علاجًا للمرضى الذين يعانون من عدم انتظام ضربات القلب الخطيرة مثل الرجفان الأذيني (AF) ، والرجفان الأذيني (AF) ، أو الرجفان البطيني (VF).
- يجب أن يستند قرار أداء ECV إلى تشخيص دقيق ونوع عدم انتظام ضربات القلب ومدة.
تقييم المريض:
- يجب على الطبيب تقييم الحالة العامة للمريض ، بما في ذلك التاريخ الطبي ، ووجود الأمراض المصاحبة ، ومستوى النشاط البدني ، إلخ.
- يساعد التقييم في تحديد ما إذا كان ECV مناسبًا لهذا المريض وما قد تكون المخاطر.
السيطرة على النزيف: قد يتطلب المرضى الذين يتناولون مضادات التخثر أو يعانون من اضطرابات التخثر تعديلات العلاج قبل EKV.
التحضير للإجراء:
- قبل تنفيذ ECV ، يتم إعطاء المريض معلومات حول الإجراء والمخاطر المحتملة.
- يوفر الطاقم الطبي التخدير أو التخدير العام لمنع الألم وعدم الراحة.
يراقب:
- يتم تنفيذ الإجراء في وحدات طبية متخصصة حيث تتوفر المعدات لمراقبة نشاط قلب المريض وضغط الدم.
- بعد ECV ، تتم مراقبة المريض لفترة من الوقت لمراقبة حالة القلب.
توصيات إضافية:
- يمكن أن يكون قرار تنفيذ ECV فرديًا لكل مريض ، ويمكن أن يعتمد على العديد من العوامل.
- في بعض الحالات ، قد تكون هناك حاجة إلى تشخيصات إضافية ، مثل تخطيط صدى القلب عبر المريء (TEEG) ، لتقييم القلب بشكل أكثر دقة.
يجب دائمًا اتخاذ التوصيات السريرية وقرار أداء ECV بواسطة طبيب أمراض القلب المؤهلين أو عالم الفيزيولوجيا الكهربية ، مع مراعاة تفاصيل كل حالة سريرية ومريض. هذا يساعد على ضمان سلامة وفعالية الإجراء.

