تشوه هشاشة العظام في المفاصل السلامية لليدين
آخر مراجعة: 07.06.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
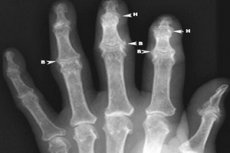
من بين العديد من أنواع أمراض المفاصل التي تؤدي في النهاية إلى فقدان أنسجة الغضروف الكاملة في المفصل ، فإن تشوه هشاشة العظام في المفاصل بين اليدين بين اليدين هو واحد من أكثرها شيوعًا. يزداد تواتر مثل هذا المرض مع تقدم العمر ، والمظاهر مختلفة تمامًا - من الألم المعتدل الدوري والتصلب إلى فقدان وظائف اليد. في المراحل المبكرة ، لا يستسلم المرض بشكل سيء للعلاج بالمخدرات. [1]
علم الأوبئة
حتى الآن ، يعتبر المصدر الرئيسي للألم في مفاصل الأصابع تشوه هشاشة العظام. يوجد علم الأمراض في الغالب في الرجال الذين تزيد أعمارهم عن 45 عامًا وفي النساء الذين تزيد أعمارهم عن 55 عامًا. تتأثر النساء في كثير من الأحيان (حوالي ضعف ما يقرب من ذلك).
في الدول ما بعد الاتحاد السوفيتي ، يؤثر تشوه هشاشة العظام على حوالي 17-18 ٪ من السكان.
يؤثر الأمراض على المفاصل الحاملة في المقام الأول ، وبالتالي يصبح في كثير من الأحيان سببًا رئيسيًا للإعاقة المبكرة.
معظم المرضى لديهم آفات متعددة من المفاصل بين الفلسفة. يتجلى هذا المرض أولاً في مفصل المشط ، ويظهر هشاشة العظام في إصبع المؤشر في معظم الأحيان في المفاصل الميتاكاربوفيلانجيال والفلفل. [2]
عادةً ما تتأثر الإصبع الأوسط من الطرف العلوي فقط في المفصل بين الفلسفة ، وإصبع الحلقة في المفصل المشط والمواصفات والمفصل الأول بين الأننجولي ، والإصبع الصغير في المفصل الأول بين الأننجولي. [3]
الأسباب هشاشة العظام في المفاصل بين السلاميات في اليدين
يعتبر تشوه هشاشة العظام في المفاصل بين الفلسفة في اليد أمراضًا مرتبطة بالعمر ، كما هو موجود بشكل رئيسي في الأشخاص الذين تزيد أعمارهم عن 55 إلى 65 عامًا. لذلك ، يزداد احتمال تطوير المرض بشكل كبير على مر السنين. هناك افتراض أن آفة المفاصل بين الفلسفة لليد تحدث على خلفية تباطؤ العمليات الأيضية بسبب التغيرات المرتبطة بالعمر الطبيعية في الجسم. [4]
تبدأ هياكل الغضاريف من المفاصل البينية الصغيرة في المعاناة من نقص العناصر الغذائية والرطوبة والأكسجين. يظهر بؤر التآكل على أسطح المفصل ، ويقل سماكة طبقة الغضروف ، وتضيق الفجوة المفصلية. لكن تدمير الغضروف هو العملية المرضية الوحيدة. تتعرض رؤوس العظام للتدمير ، ويشوه التعبير ، ورد فعل الالتهاب. يتم تسهيل تطور المرض بواسطة:
- إصابات الإصبع المؤلمة المتكررة ؛
- ممارسة الرياضة معينة.
- العيوب الخلقية في بنية المفاصل ؛
- الالتهابات ، الغدد الصماء وأمراض المناعة الذاتية ، النقرس ؛
- انخفاض حرارة اليدين.
- التغييرات الهرمونية (خاصة في كثير من الأحيان في النساء اللائي يعانين من انقطاع الطمث) ؛
- إجهاد شديد.
تعتبر تورط السمات الوراثية حتى الآن فقط كنظرية. [5]
عوامل الخطر
قد تكون العوامل في تطور التهاب المفاصل العظمية المشوهة على النحو التالي:
- كبار السن (55 سنة أو أكثر) ؛
- الضغوط المهنية على الأطراف العلوية واليدين والأصابع ؛
- ظروف عمل غير مواتية ، والتعرض المنتظم للبرد ، والاهتزاز ، وما إلى ذلك.
- إصابات الأصابع المؤلمة ، بما في ذلك الكسور ، خلع ، والكدمات ؛
- المفصل الوراثي وأمراض الأنسجة الضامة ؛
- اضطرابات التمثيل الغذائي
- اختلال التوازن الهرموني.
- الأمراض المزمنة في الجسم ، والعمليات المعدية والالتهابات ، إلخ. [6]
طريقة تطور المرض
واحدة من أكثر وظائف الغضروف هي القدرة على التكيف مع التعبير عن الاحتكاك الميكانيكي والإجهاد. في شخص يتمتع بصحة جيدة ، يحتوي الغضروف على مكونان أساسيان: مصفوفة الأنسجة الضامة والخلايا الغضروفية ، والتي تحافظ على توازن بين ردود الفعل التقليدية والخلطية. مع تطور التهاب المفاصل العظمي المشوه ، يتم إزعاج هذا التوازن: تبدأ ردود الفعل المقصودة في السيطرة. تلعب السيتوكينات المسببة للالتهابات ، والتي تؤثر على إنتاج الإنزيمات المحللة البروتينية عن طريق الخلايا الغضروفية وتسبب تنكس البروتيوغليكان والكولاجين ، دورًا مهمًا في هذه العملية.
بالإضافة إلى ذلك ، في تشوه هشاشة العظام ، هناك إنتاج مفرط من Cyclooxygenase-2. هذا إنزيم يعزز إنتاج البروستاجلاندين ، والذي يشارك في تطور الاستجابة الالتهابية.
يمكن تشغيل هذه العمليات عن طريق الأضرار المؤلمة أو التهابي ، خلل التنسج (علم الأمراض الخلقي). يتم أيضًا تقديم بعض "المساهمة" بعوامل مثل الميراث غير المواتية والسمنة والشيخوخة ، وكذلك خصوصيات المهنة وأسلوب الحياة. [7]
الأعراض هشاشة العظام في المفاصل بين السلاميات في اليدين
العلامات الأولى الرئيسية لتطوير هشاشة العظام المشوهة للمفاصل بين الأيدي هي الألم والانحناء والتصلب في الأصابع. يذهب المرضى إلى الطبيب في معظم الحالات فقط بعد ظهور ألم شديد وثابت ، على الرغم من أنه من الضروري البدء في العلاج في الفترة التي أعراض ، عندما لا يكون هناك سوى إزعاج بسيط و "عصيان" أصابع اليد. بمرور الوقت ، تبدأ متلازمة الألم في الإزعاج ليس فقط بعد النشاط البدني خلال النهار ، ولكن أيضًا في الراحة - بما في ذلك في الليل.
في المرضى الذين يعانون من التهاب المفاصل العظمية المشوه في المفاصل بين الفلسفة ، تتميز متلازمة الألم بعدم التجانس وقد يكون لها آليات مختلفة في البداية. وبالتالي ، يمكن أن يكون سبب الانزعاج بسبب التفاعل الالتهابي ، أو هشاشة العظم ، أو الرباط أو البورسا ، والتشنج من العضلات المحيطة ، وما إلى ذلك.
يميز المتخصصون عدة أنواع من متلازمة الألم في تشوه هشاشة العظام:
- يظهر الألم الميكانيكي نتيجة للنشاط البدني أثناء النهار وينحسر أثناء حالة هادئة. تحدث هذه الظاهرة بسبب انخفاض في خصائص امتصاص الصدمات من الغضروف وغيرها من الهياكل المعنية.
- يرجع ألم الليل الباهت المستمر إلى الركود الوريدي في شريحة العظام تحت الغضروف وزيادة الضغط داخل الخلايا.
- يظهر ألم "البدء" قصير النمو (10-20 دقيقة) مباشرة بعد بدء الحركات بعد فترة هادئة طويلة (على سبيل المثال ، بعد النوم) ، ثم يتراجع لاحقًا. هذه الظاهرة ناتجة عن احتكاك أسطح المفاصل ، التي لا تزال فيها جزيئات العظام المدمرة.
- يرتبط الألم المستمر بالتشنج المنعكس لهياكل العضلات القريبة وتشكيل التهاب الغشاء المفصلي التفاعلي.
ويتميز تشوه هشاشة العظام في المفاصل البعيدة المبعثرة (ما يسمى عقيدات هيبرن) بتكوين نمو هامشي بحجم البازلاء. تم العثور على عظمية من الأول إلى الأصابع الثالثة من اليد على السطح المفصلي الخارجي. عادة ما تبدأ المظاهر المرضية برد فعل التهابية ، والمرضى يتحدثون عن الألم ، وظهور السمك ، والمهجين.
ويرافق التهاب المفاصل العظمية المشوهة للمفاصل بين الفلسفة القريبة (ما يسمى عقيدات بوشارد) بنظارات عظمية عظمية مترجمة على أجزاء المفصل الجانبي ، مما يمنح الأصابع تكوينًا مميزًا على شكل مغزل. غالبًا ما يخطئ هذا الأمراض في التهاب المفاصل الروماتويدي.
يتطور الشكل التآكل من هشاشة العظام من المفاصل بين الفلسفة القريبة والبعيدة إلى حد ما.
مراحل
حتى الآن ، يتحدثون عن ثلاث مراحل من مسار المرض.
- لا يرافق التهاب المفاصل العظمي في أيدي الدرجة الأولى أي اضطراب مورفولوجي كبير للهياكل المفصلية. تؤثر المشكلة فقط على وظائف الغشاء الزليلي والتكوين الكيميائي الحيوي للسائل داخل المفصل الذي يغذي أنسجة الغضاريف والغضار. تجدر الإشارة إلى أن المفاصل تبدأ تدريجياً في فقدان القدرة على تحمل الحمل الموضوعة عليه. إن تكييف التعبير مضطرب ، وتحدث الحمولة الزائدة ، ويتطور رد فعل التهابية ، وتظهر الآلام الأولى.
- يتميز التهاب المفاصل العظمي من الدرجة الثانية باليدين بالمظاهر الأولية لدمار الغضروف وتدمير الغضاريف. بنية العظام "يستجيب" للحمل الزائد الناتج عن طريق تشكيل نمو هامشي - عظمية ، مما يزيد من تفاقم ضعف الوظيفة ومتلازمة الألم.
- يتجلى تشوه هشاشة العظام في أيدي الدرجة الثالثة من خلال تشوه متزايد بشكل متزايد للأسطح المفصلية ، والتغيرات في محور الأصابع. تصبح الأربطة غير مكتملة ، مختصرة ، تكتسب المفاصل التنقل المرضي ، وعندما تزداد كثافة الجراب ، تحدث تقلصات - قيود حادة على المحرك.
المضاعفات والنتائج
يتقدم تشوه هشاشة العظام في المفاصل بين الفلسفة من اليد باستمرار ، ولكن ببطء نسبيا. إذا اتصلت بالأطباء في الوقت المناسب والوفاء بجميع مواعيدهم ، فيمكن غالبًا إبطاء مسار المرض بشكل كبير ، مع الحفاظ على تنقل الأصابع لسنوات عديدة. إذا تجاهلت العلاج ، فمن الممكن تكوين تغييرات لا رجعة فيها:
- انحناء شديد للأصابع ؛
- الحد من القدرة الحركية لإكمال الاصطدام من المفاصل بين الضعف من اليد ؛
- تقصير اليد ، تشوهات.
إذا أخذنا في الاعتبار أنه في معظم الحالات ، لم تتأثر عدة مفاصل ، فإن وظائف الأطراف العليا محدودة للغاية.
التشخيص هشاشة العظام في المفاصل بين السلاميات في اليدين
يتم تأكيد تشخيص التهاب المفاصل العظمية المشوهة للمفاصل بين الفلسفة من اليد بواسطة صورة مميزة للأشعة السينية:
- تضييق المساحات المفصلية غير متناظرة ؛
- وجود نمو العظام الهامشي والخراجات تحت الغضروف ؛
- التصلب تحت الغشاء الفرعي.
- في بعض الأحيان انحناء من epiphys العظمية.
ومع ذلك ، ليست كل التشخيص الآلي مؤشرا. على سبيل المثال ، لا تُظهر الأشعة السينية والمسوحات المقطوعة بالأشعة المقطعية الغضروف نفسه ، وهو الاضطراب الذي يسبب علم الأمراض. يتم تقييم حالة أنسجة الغضروف فقط بمساعدة التصوير بالرنين المغناطيسي. التصوير بالرنين المغناطيسي مفيد في أي مرحلة من مراحل المرض ، حتى في المراحل المبكرة ، عندما تكون العلامات الإشعاعية غائبة ، لكن الأعراض موجودة بالفعل.
ومع ذلك ، فإن تنظير المفصل هو بلا شك الطريقة التشخيصية الأكثر إفادة. باستخدام مجهر وتحقيق خاص ، يحدد الجراح بدقة مدى تلف الغضروف:
- الصف 1 - تليين الغضروف عند لمسه مع التحقيق ؛
- الصف 2 - يتم تصور الشقوق والآفات الصغيرة على سطح الغضروف ؛
- درجة 3 - جزيئات أنسجة الغضروف SAG 2-3 مم ؛
- الصف الرابع - طبقة الغضروف غائبة تمامًا ، يكون سطح العظام غير محمي.
لا تحمل الاختبارات المعملية أي عبء مفيد كبير في الكشف عن هشاشة العظام المشوه للمفاصل بين الفلسفة في اليد ، ولكن يمكن وصفها كجزء من التشخيص التفاضلي.
تشخيص متباين
المعايير التشخيصية في تشخيص تشوه هشاشة العظام من المفاصل بين الضعف في اليد:
- الألم المطول ، تصلب المحرك.
- نمو العظام في اثنين أو أكثر من المفاصل.
- أقل من اثنين من التورم في مفاصل metacarpophalangeal.
- نمو عظمي بما في ذلك في مفاصل اثنين من الفلسفة البعيدة أو أكثر.
- تشويه واحد أو أكثر من المفاصل.
في المرضى الذين يعانون من مرض هشاشة العظام المشتبه به في المفاصل بين الضعف في اليد ، يجب استبعاد التهاب المفاصل الصدفي ، التهاب المفاصل الروماتويدي ، التهاب الدم الرموي ، والنقرس. يتم تشكيل الاستنتاج وفقًا لمجمع الأعراض النموذجي.
من الاتصال؟
علاج او معاملة هشاشة العظام في المفاصل بين السلاميات في اليدين
الاتجاهات الرئيسية للعمل العلاجي في تشوه هشاشة العظام من المفاصل بين الفلسفة من اليد:
- تخفيف الألم
- تحسين أداء المفاصل المتأثرة ، الحفاظ على القدرات الحركية ؛
- تثبيط تفاقم العملية المرضية ، والوقاية من تطور المضاعفات.
- العلاج الشامل ينطوي على استخدام مثل هذه الطرق:
- الأدوية (الأدوية المضادة للالتهابات غير الستيرويدية ، الباراسيتامول ، الغضروفية) ؛
- عدم التنسيق (العلاج الطبيعي ، العلاج بالخلل ، العلاج الطبيعي ، التدليك ، إلخ) ؛
- الطرق الجراحية (تقويم المفاصل ، وما إلى ذلك).
الأدوية
الاستعدادات الخارجية في شكل مرهم وكريمات لها تأثير مسكن ومضاد للالتهابات ، وتساعد على التخلص من المظاهر السريرية المكثفة وتحسين حالة المريض. معظم العلاجات المحلية تعمل على تحسين الدورة الدموية ، وتفضل العمليات التجديدية في الأنسجة. مع تشوه هشاشة العظام في المفاصل بين الدماغية في اليد ، فإن العلاجات الخارجية الأكثر استخدامًا هي:
- Voltaren Emulgel - إعداد ديكلوفيناك - يخفف الألم ، ويزيل التورم ، ويزيد من تنقل المفصل المصاب. يتم تطبيق هلام على المفاصل بين الفلسفة بين اليد حتى 4 مرات في اليوم ، لمدة لا يزيد عن 14 يومًا متتاليًا. التناظرية - التحضير الخارجي ديكلاك جيل ، هلام ديكلوفيناك.
- Viprosal B هو عامل مسكن ومضاد للالتهابات يعتمد على سم Viper. يتم استخدام مرهم على الجلد سليم من الخارج ، وتطبيقه مرتين في اليوم. مسبقًا ، من الضروري التحقق مما إذا كان المريض ليس لديه حساسية من مكونات الدواء.
- Naiz Gel هو تحضير خارجي لنايمز ، ويقلل من الألم وتصلب الصباح. تواتر الاستخدام - حتى 4 مرات في اليوم ، لمدة أسبوعين. الآثار الجانبية المحتملة: الحكة ، التقشير ، تلون مؤقت للجلد (لا يتطلب سحب الدواء).
- Apizartron - مرهم على أساس سم النحل ، يستخدم 2-3 مرات في اليوم حتى تخفيف مستمر للأعراض. موانع الاستعمال: تفاعلات فرط الحساسية ، الحساسية لمنتجات النحل. التفاعلات التحسسية المحتملة ، تهيج الجلد ، التهاب الجلد التلامس.
- Nikoflex - يعني مع كبخاخات ، لديه خاصية الاحترار ، توسع ، تشتت انتباه. في حالة عدم وجود حساسية لمكونات المراهم ، يتم تطبيقه على الأصابع المتأثرة على الفور ، مرة أو مرتين في اليوم. مدة العلاج فردية.
- Butadione - مرهم مع فينيل بوتازون ، يستخدم لفرك 2-3 مرات في اليوم. ليس له أي إجراء منهجي ، قد يتسبب في احمرار ، طفح جلدي على الجلد في منطقة التطبيق.
بالإضافة إلى ذلك ، يصف الأدوية الفموية والأدوية التي لها مضادة للالتهابات ، ومضادة للالتهابات وتأثير مسكن:
- الإندوميتاسين - الذي يتم تناوله عن طريق الفم مع الطعام ، دون مضغ ، 25 ملغ 2-3 مرات في اليوم (في الفترة الحادة - حتى 50 ملغ ثلاث مرات في اليوم). الآثار الجانبية من الجهاز الهضمي ممكنة ، وهو أمر أكثر نموذجية للاستخدام لفترة طويلة.
- Ibuprofen - مناسبة للاستخدام على المدى القصير. يتم تناوله في مقدار وزن الجسم من 20 إلى 30 ملغ/كغ يوميًا (1-2 قرص كل 6 ساعات) ، ولكن ليس أكثر من 6 أقراص خلال 24 ساعة. إذا تم تجاوز الجرعة ، فقد يحدث ألم في البطن ، عسر الهوية ، التهاب المعدة ، التهاب الفم التقرحي ، التهاب البنكرياس ، الثقب.
- Ketorolac - تم التقاطها عن طريق الفم ، مرة واحدة أو مرارًا وتكرارًا (على المدى القصير) بمبلغ 10 ملغ لا يزيد عن 4 مرات في اليوم. الآثار الجانبية المحتملة: الصداع ، النعاس ، فرط النشاط ، الذهان ، الدوخة.
- Nimesulide - يوصف بناءً على الجرعة الموصى بها من 100 ملغ مرتين في اليوم بعد الوجبات. مع الاستخدام المطول ، من الممكن تطوير مظاهر سامة للكبد - ركود الصفراوات داخل الكبد ، وفشل الكبد الحاد (حدوث التنمية - حالة واحدة لكل 10 آلاف مريض).
- Etoricoxib - يتم أخذها عن طريق الفم ، يتم تحديد الجرعة بواسطة الطبيب بشكل فردي. الآثار الجانبية الأكثر احتمالا: الوذمة ، التهاب المعدة والأمعاء ، القلق ، التغييرات الشهية.
كعوامل مساعدة تعزز استعادة الهياكل التالفة للمفاصل بين الفلسفة ، يصف المجمعات متعددة الفيتامينات والمضطرات الغضروفية:
- البنية هي تحضير لكبريتات الصوديوم شوندروتين. يتم أخذ 1 كبسولة (500 ملغ) مرتين في اليوم لفترة طويلة (لها تأثير تراكمي). من بين الآثار الجانبية المحتملة: الدوار ، الإسهال ، طفح جلدي ، وذمة.
- Teraflex هو علاج معقد ، يحتوي على كبريتات الجلوكوزامين ، كبريتات الصوديوم شوندرويتين ، إيبوبروفين. يصفه الطبيب وفقًا لمخطط مصمم بشكل فردي.
- Dona هو تحضير كبريتات الجلوكوزامين ، مع الاستخدام المطول يعزز استعادة أنسجة الغضاريف وحجم السائل داخل المفصل. الجرعة فردية.
في حالة التغيرات الشديدة داخل المفصل والأعراض السريرية الواضحة ، فإن استخدام مضادات التشويش و myorelaxants ، وكذلك الستيرويدات القشرية ممكنة. [8]
علاج العلاج الطبيعي
تساعد إجراءات العلاج الطبيعي على إيقاف تطور الالتهاب وتخفيف التورم وتحسين رفاه المريض. بفضل بعض الإجراءات ، من الممكن أيضًا تنشيط تفاعلات الإصلاح للغضروف التالف وإبطاء المزيد من التقدم في هشاشة العظام.
غالبًا ما يتم وصف المرضى الذين يعانون من هشاشة العظام المشوهة للمفاصل بين الفلسفة. يتضمن هذا الإجراء تعرض الأصابع لحقل كهربائي اصطناعي ، نابض أو مستمر. خلال الجلسة العلاجية ، يتم تسخين الأنسجة ، ويتحسن الدورة الدموية ، وتطبيع التغذية. الدورة من 12 إلى 15 جلسة ، والتي تساهم في مغفرة طويلة من هشاشة العظام.
هناك طريقة شائعة أخرى وهي علاج الليزر ، مما يقلل من التورم ، ويزيل الألم ، ويمنع تكوين نمو العظام. متوسط مدة جلسة واحدة يصل إلى 30 دقيقة. يتضمن الدورة العلاجية ما يصل إلى 15 إجراء.
يستخدم الكهربائي بنجاح لنقل الأدوية مباشرة إلى الأنسجة المشتركة. أولاً ، يتم ترطيب الفوط الخاصة في محلول الدواء المناسب ، والتي يتم تطبيقها بعد ذلك على المفاصل المصابة. علاوة على ذلك ، بمساعدة الأقطاب الكهربائية ، يتم إنشاء مجال كهربائي ، وضبط قوة التيار. سيتطلب مسار العلاج ما يصل إلى 15-20 جلسة.
كجزء من علاج السبا ، من الممكن استخدام الرادون وكبريتيد الهيدروجين والحمامات الطينية. يسمح النهج المتكامل بتحقيق مغفرة مستقرة وطويلة. [9]
العلاج العشبي
يعد العلاج النباتي إضافة جيدة للعلاج التقليدي المتمثل في تشوه هشاشة العظام للمفاصل بين الفلسفة. النباتات الطبية لها تأثير علاجي فريد وتعزيز فعالية العديد من الأدوية. من الضروري التشاور مع الطبيب الحاضر مسبقًا.
من المتوقع أن يكون هناك تأثير جيد من الضواغط القائمة على ورقة الملفوف. يمكن تطبيق الورقة الخام ، أو تسخينها على البخار وتلطيخها بالعسل. يتم تثبيت الملفوف مع السيلوفان أو الرقائق ، مثبتة في الأعلى مع وشاح أو قطعة قماش ، محفوظة بين عشية وضحاها. مدة العلاج - يوميًا لعدة أسابيع (حتى التحسن المستمر للصحة).
لا أقل مرهم فعالية على أساس عصير الملفوف ، العسل ، الخردل والكحول. يتم خلط جميع المكونات بنسب متساوية. يتم التعامل مع مرهم المعدة بعناية مع المفصلات المتأثرة ، معزولة والاحتفاظ بها لعدة ساعات (يمكنك صنع الضمادات في الليل).
يمكنك تطبيق أوراق الفجل الطازجة عن طريق لف كل إصبع أصيب معهم.
العلاج الجراحي
يشار إلى وضع الداخلية الداخلية للمفاصل بين الضعف في اليد للمرضى الذين يعانون من هشاشة العظام الشديدة.
تشمل موانع الجراحة:
- الأمراض الجهازية أو المحلية في المرحلة الحادة ؛
- هشاشة العظام ، تدمير العظام مما يمنع تثبيت موثوق من الأطراف الاصطناعية ؛
- ضمور العضلات في منطقة التدخل المقصود ؛
- اضطرابات الدم الشديدة في اليد.
يتضمن التدخل الجراحي مرحلتين:
- يعيد الجراح الطول الطبيعي للإصبع ، ويزيل الالتفاف أو الخلع (إذا كان موجودًا) ، أنسجة ندبة ، إلخ.
- يقوم المتخصص بالتشكيل الداخلي عن طريق إجراء شق على شكل قوس أو متموج على السطح المفصلي الجانبي الخارجي ، وفتح الكبسولة طولياً ، وفصل الأجزاء النهائية من الكتائب المفصلية. بعد ذلك ، يزيل رأس العظم القريب وقاعدة الكتائب الأوسط (عند تحديد المفاصل بين الفلسفة القريبة). يتم إدراج الأطراف الاصطناعية في القنوات النخاعية الموسعة.
يتم تحديد جودة العملية من خلال مؤهل ومستوى الجراح. تستمر فترة إعادة التأهيل عدة أشهر. [10]
الوقاية
تتضمن التدابير الوقائية خلق ظروف تتجنب صدمة وإفراط في تحميل آلية الهيكل العضلي لليدين.
يوصى باتباع قواعد الأكل الصحي ، وتشمل في النظام الغذائي اليومي من الخضر ، والتوت ، والفواكه والخضروات ، والمأكولات البحرية ، والحبوب.
من غير المرغوب فيه أنه في النظام الغذائي هناك كميات كبيرة من اللحوم الحمراء ، والمشروبات الكحولية.
إذا كنت عرضة للأمراض المشتركة ، فأنت بحاجة إلى إجراء تمارين خاصة للأصابع بانتظام ، وتجنب انخفاض حرارة الجسم ، وزيارة الأطباء بشكل منهجي لفحوصات الروتينية ، وعلاج أي عمليات مرضية موجودة في الوقت المناسب يمكن أن يكون لها تأثير سلبي على نظام العضلات والعظام.
توقعات
إن تشويه هشاشة العظام من المفاصل بين الفلسفة له مسار طويل ، مع تفاقم تدريجي ولا رجعة فيه للصورة السريرية. ومع ذلك ، فإن الديناميات البطيئة للمرض تسمح للمريض بالاحتفاظ بالقدرة على العمل لفترة طويلة. تصاحب الحالات الشديدة من علم الأمراض تدميرًا تامًا للمفاصل مع فقدان قدراتها الحركية: في معظم الحالات ، يتم تشكيل أناقة أو التهاب المفاصل مع التنقل غير الطبيعي.
يمكن أن يؤدي تشوه هشاشة العظام في المفاصل بين الضعف في اليد إلى الإعاقة على المدى الطويل. يمكن أن يحسن الاهتمام الطبي المبكر بشكل كبير حالة المفاصل المصابة ويقلل من معدل تطور عملية المرض.

