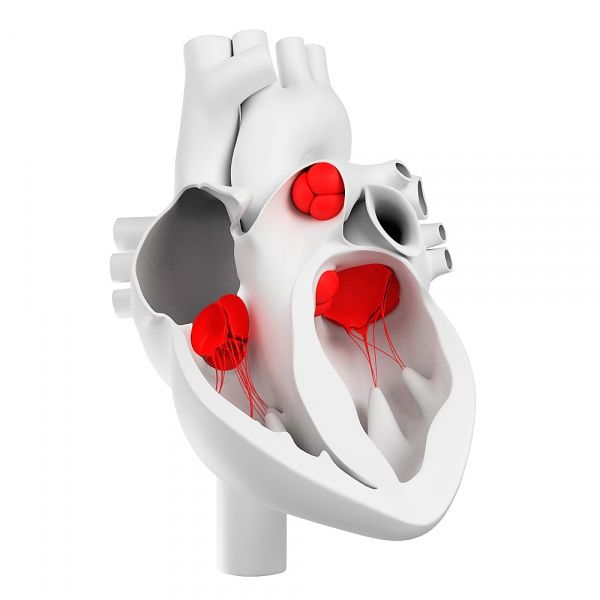
صمامات القلب
آخر مراجعة: 23.04.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
في وقت سابق كان يعتقد أن جميع صمامات القلب هي هياكل بسيطة مساهمتها في تدفق الدم أحادي الاتجاه هي ببساطة حركة سلبية استجابة لضغط التدرج القائم. هذا الفهم "للبنى السلبية" أدى إلى إنشاء بدائل ميكانيكية وبيولوجية للصمامات "سلبية".
أصبح من الواضح الآن أن صمامات القلب لها بنية ووظيفة أكثر تعقيدًا. ولذلك ، فإن إنشاء بديل صمام "نشط" للقلب يشير إلى وجود تشابه كبير في تركيبه ووظيفته مع صمام قلب طبيعي ، وهو أمر ممكن في المدى الطويل بسبب تطوير هندسة الأنسجة.
تتطور صمامات القلب من البراعم الجنينية للأنسجة الوسيطة أثناء إدخال الشغاف. في عملية التكون ، يتم تشكيل القناة الأذينية البطينية (صمامات القلب الثلاثية والشفافة) ومسار تدفق البطين (صمامات القلب والرئة الأبهري).
كيف يتم ترتيب صمامات القلب؟
تم وضع بداية دراسة إمدادات الدم إلى الصمامات بواسطة Luschka (1852) ، باستخدام حقن من أوعية القلب مع كتلة متناقضة. وجد العديد من الأوعية الدموية في الصمامات من الصمامات الأذينية البطينية و semilunar من الشريان الأورطي والشريان الرئوي. ومع ذلك، في عدد من الأدلة على التشريح المرضي والأنسجة كانت هناك مؤشرات على أن دون تغيير صمامات القلب الإنسان لا تحتوي على أي الأوعية الدموية، وهذه الأخيرة تظهر فقط في الصمامات في مختلف العمليات المرضية - تصلب الشرايين من مختلف المسببات والتهاب الشغاف. واستندت المعلومات عن غياب الأوعية الدموية بشكل رئيسي على الدراسات النسيجية. كان من المفترض أنه في غياب الأوعية الدموية في الجزء الحر من الصمامات ، تحدث التغذية عن طريق ترشيح السائل من بلازما الدم التي تجتاح الصمامات. ولوحظ اختراق عدد قليل من الأوعية إلى جانب ألياف الأنسجة العضلية المخططة في قاعدة الصمامات وأوتار الوتر.
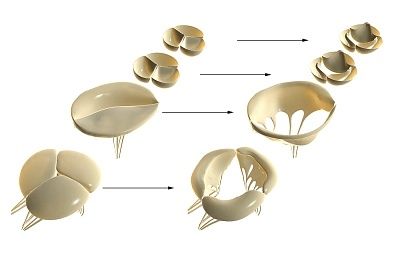
ومع ذلك، عندما الأوعية حقن القلب الأصباغ المختلفة (الذبيحة في الجيلاتين، الجيلاتين البزموت الطين مائي الماسكارا السوداء، والحلول من اللون القرمزي أو الأزرق التريبان)، فقد وجد أن السفن تخترق صمامات cerdechnye atrio-البطين، الشريان الأبهر والرئوي جنبا إلى جنب مع أنسجة عضلة القلب ، قليلا لا تصل إلى الحافة الحرة للنبات.
في النسيج الضام الليفي الهش لصمامات الصمامات الأذينية البطينية ، تم العثور على أوعية رئيسية منفصلة ، مفاوضة مع الأوعية عدد من المناطق الموجودة في الأنسجة العضلية القلبية المستعرضة.
كان أكبر عدد من الأوعية الدموية يقع في القاعدة وبدرجة أقل نسبيا - في الجزء الحر من هذه الصمامات.
وفقا ل KI Kulchitsky وآخرون (1990) ، يتم العثور على قطر أكبر من الأوعية الشريانية والوريدية في الصمام التاجي. في قاعدة صمامات هذا الصمام ، توجد بشكل رئيسي أوعية رئيسية ذات شبكة ضيقة من الشعيرات الدموية تخترق الجزء القاعدي من الصمام وتحتل 10٪ من مساحتها. في الصمام ثلاثي الشرف ، تكون الأوعية الشريانية ذات قطر أصغر من الصمام التاجي. في صمامات هذا الصمام ، توجد بشكل أساسي أوعية من النوع المتناثر وحلقات واسعة نسبيا من الشعيرات الدموية. في الصمام التاجي ، تكون الورقة الأمامية أكثر كثافة في تدفق الدم ، في الصمام ثلاثي الشرفات ، الصمامات الأمامية والخلفية ، والتي تحمل وظيفة الإغلاق الرئيسية. نسبة أقطار الأوعية الشريانية والوريدية في الصمامات الأذينية البطينية لقلب الأشخاص الناضجين هي 1: 1.5. الحلقات الشعرية هي متعددة الأضلاع وتقع عمودي على قاعدة اللوحات صمام. تشكل السفن شبكة مستوية تقع تحت البطانة من جانب الأذين. توجد الأوعية الدموية أيضًا في أوتار الوتر ، حيث تخترق من العضلات الحليمية للبطينين الأيمن والأيسر إلى مسافة تصل إلى 30٪ من طول أوتار الأوتار. تشكل الأوعية الدموية العديدة حلقات مقوسة عند قاعدة أوتار الأوتار. تختلف صمامات القلب للشريان الأورطي والجذع الرئوي عن إمدادات الدم اختلافًا كبيرًا عن الأذيني البطيني. تتناسب الأوعية الرئيسية ذات القطر الأصغر نسبيًا مع قاعدة الصمامات شبه الدائرية للصمامات الأبهرية والرئوية. الفروع القصيرة لهذه السفن تنتهي في الحلقات الشعرية لشكل بيضوي غير منتظم وشكل مضلع. وهي تقع ، بشكل أساسي ، بالقرب من قاعدة أجنحة semilunar. الأوعية الوريدية في قاعدة صمامات الشريان الأورطي والشريان الرئوي لها أيضاً قطر أصغر منها عند قاعدة الصمامات الأذينية البطينية. نسبة أقطار الأوعية الشريانية والوريدية في صمامات الشريان الأورطي والشريان الرئوي لقلب الأشخاص الناضجين هي 1: 1.4. من الأوعية الكبيرة ، تتفرع فروع جانبية قصيرة ، منتهية بشعيرات من شكل بيضوي وشكل مضلع خاطئ.

مع التقدم في السن هناك خشونة من ألياف النسيج الضام مثل الكولاجين والإيلاستين، وكذلك الحد من عدد من النسيج الضام الليفي غير النظامية فضفاض تطور اللوحات الأنسجة التصلب الصمامات الأذينية البطينية ومنشورات الصمامات الهلالية من الشريان الأورطي والشريان الرئوي. الألياف طول خفض صمامات القلب الأنسجة العضلية المخططة وبالتالي يقلل من كمية وعدد من اختراق في القلب صمامات الأوعية الدموية. فيما يتعلق بهذه التغييرات ، تفقد صمامات القلب خصائصها المرنة والمرنة ، مما يؤثر على آلية إغلاق الصمامات وديناميكا الدم.
تحتوي صمامات القلب على شبكات شعرية ليمفاوية وعدد صغير من الأوعية اللمفاوية المجهزة بصمامات. تتميز الشعيرات الليمفاوية للصمامات بمظهر متميز: حيث أن تجويفها غير منتظم ، حيث أن نفس الشعيرات في مناطق مختلفة لها قطر مختلف. في تقاطع العديد من الشعيرات الدموية ، يتم تشكيل التمدد - ثغرات من مختلف الأشكال. غالبًا ما تكون حلقات الشبكة غير منتظمة متعددة الأضلاع ، أو أقل شكلًا بيضاويًا أو مستديرًا. في كثير من الأحيان ، لا يتم إغلاق حلقات الشبكة الليمفاوية ، وتنتهي الشعيرات الليمفاوية بشكل أعمى ، وتوجه الحلقات الليمفاوية الشعرية في كثير من الأحيان في الاتجاه من الحافة الحرة للصمام إلى قاعدته. في عدد من الحالات ، تم العثور على شبكة ذات طبقتين من الشعيرات اللمفاوية في صمامات الصمام الأذيني البطيني.
توجد بليكوسات الأعصاب في الشغاف في طبقاتها المختلفة ، بشكل رئيسي تحت البطانة. على الحافة الحرة من اللوحات صمام ، وتقع الألياف العصبية ، أساسا شعاعي ، وربط مع تلك الأوتار الوتر. أقرب إلى قاعدة الصمامات هو الضفيرة الكبيرة الضفيرة التي تربط بين الضفيرة حول الحلقات الليفية. على الصمامات شبه الخلوية ، الشبكة العصبية الشغاف أكثر ندرة. في مكان تركيب الصمامات ، تصبح سميكة ومتعددة الطبقات.
الهيكل الخلوي لصمامات القلب
تتميز الخلايا الخلالية للصمام المسؤولة عن صيانة هيكل الصمام بشكل مستطيل مع عدد كبير من العمليات الرقيقة التي تمتد عبر مصفوفة الصمام بالكامل. هناك نوعان من الخلايا الخلاليّة للصمام ، تختلف في الشكل والبنية. وبعضها يمتلك خواصًا مقلوبة وتتميز بوجود ليفات مقلص ، والبعض الآخر له خصائص إفرازية وله شبكية إندوبلازمية متطورة وجهاز جولجي. تقاوم الوظيفة المتقلصة ضغط الدم الديناميكي وتدعم بالإضافة إلى ذلك إنتاج كل من البروتينات القلبية والهيكلية المقلوبة ، والتي تشمل السلاسل الثقيلة من ألفا وبيتا-ميوسين ومختلف الأشكال الإسوية للتروبونين. تم إثبات انقباض صمام صمام القلب استجابة لعدد من العوامل النشطة في الأوعية التي تشير إلى العمل التنسيقي للتحفيز البيولوجي من أجل التشغيل الناجح للصمام.
الخلايا الخلاليّة هي أيضًا مكونات ضرورية لنظام الاختزال للبنى مثل صمامات القلب. إن الحركة المستمرة للصمامات وتشوه النسيج الضام المرتبط به ، ينتج عنه تلف لخلايا الصمام التي تتفاعل من أجل الحفاظ على سلامة الصمام. تعتبر عملية الاستعادة أمرًا حيويًا للعمل العادي للصمام ، وقد يكون عدم وجود هذه الخلايا في النماذج الحديثة للصمامات الاصطناعية عاملاً مساهماً في الضرر الهيكلي للثلاجات الحيوية.
هناك اتجاه مهم في دراسة الخلايا الخلاليّة هو دراسة التفاعل بينها وبين المصفوفة المحيطة ، بوساطة الالتصاق البؤري للجزيئات. التصاقات البؤرية هي تفاعلات خلية مصفوفة متخصصة تربط الهيكل الخلوي للخلية ببروتينات المصفوفة من خلال integrins. كما أنها تعمل كمواقع إشارات للنقل ، تنقل معلومات ميكانيكية من المصفوفة خارج الخلية ، والتي يمكن أن تثير الاستجابات ، بما في ذلك ، على سبيل المثال لا الحصر ، التصاق الخلايا ، والهجرة ، والنمو والتمايز. إن فهم البيولوجيا الخلوية للخلايا الخلوية الصمامية أمر حيوي لإنشاء الآليات التي تتفاعل من خلالها هذه الخلايا مع بعضها البعض ومع البيئة ، بحيث يمكن إعادة إنتاج هذه الوظيفة في صمامات اصطناعية.
في اتصال مع تطوير منطقة واعدة للهندسة الأنسجة البحوث صمام القلب interstitsiapnyh الخلايا التي أجريت باستخدام مجموعة واسعة من التقنيات. وبعد التحقق من صحة الهيكل الخلوي للخلايا تلطيخ لفيمنتين، desmin، تروبونين، ألفا الأكتين والميوسين على نحو سلس العضلات ألفا سلسلة الثقيلة والخفيفة بيتا الميوسين سلسلة 2 ميوسين القلب، ألفا وبيتا تويولين. خلايا انقباض أكد ردا إيجابيا على epinefrin، أنجيوتنسين II، البراديكينين، كرباكول، كلوريد البوتاسيوم، البطانة I. علاقة وظيفية الخلوية تحديد والتحقق منها فترة زمنية محددة التفاعلات karboksiflyuorestseina حقن مكروي. إفراز المصفوفة تثبيت تلطيخ لprolyl-4-هيدروكسيلاز / نوع II الكولاجين، فبرونيكتين، كبريتات شوندروتن، laminin. يتم تثبيت تعصيب النهايات العصبية وثيقة القرب السيارات، مما يؤثر على نشاط نيوروبيبتيدي Y هيدروكسيلاز التيروزين، أستيل كولين، ببتيد معوي فعال في الأوعية، مادة P، kaptsitonin الببتيد ذات الصلة الجينات. العوامل مولد للتفتل تقييمها ورثت عامل الصفائح الدموية النمو، عامل نمو الخلايا الليفية الأساسية، والسيروتونين (5-HT). وتتميز الخلايا الليفية درس خلايا الخلالية من قبل الغشاء القاعدي غير مكتملة، منذ فترة طويلة، وعمليات حشوية رقيقة صلة وثيقة المصفوفة، وهي متطورة الشبكة الإندوبلازمية الخشنة وجهاز جولجي، وثروة من خيوط دقيقة، وتشكيل السندات لاصقة.
تشكل خلايا الشغاف الصمامية ظرفًا مغايرًا وظيفيًا حول كل صمام قلب ، على غرار البطانة الوعائية. الطريقة المستخدمة على نطاق واسع لاستبدال الصمام يلغي وظيفة واقية من الشغاف ، والتي يمكن أن تؤدي إلى ترسب الصفائح الدموية والفيبرين على الصمامات الاصطناعية ، وتطوير العدوى البكتيرية وتكلس الأنسجة. وظيفة أخرى محتملة لهذه الخلايا هي تنظيم الخلايا الخلالي valvular الأساسي ، على غرار تنظيم الخلايا العضلية الملساء من البطانة. التفاعل المعقد موجود بين البطانة والخلايا المجاورة ، تتوسطه جزئياً عوامل قابلة للذوبان تفرزها الخلايا البطانية. وتشكل هذه الخلايا سطحًا ضخمًا ، مغطى بالنمو الصغير على الجانب اللمعي ، مما يزيد من التعرض والتفاعل المحتمل مع المواد الأيضية للدم المنتشر.
البطانة غالبا ما يعرض الاختلافات الشكلية والوظيفية الناجمة عن ضغوط القص في جدار الوعاء الدموي التي تحدث أثناء حركة الدم، والأمر نفسه ينطبق على صمام خلايا شغافية تلقي كل من استطال وشكل متعدد الأضلاع. يمكن أن تحدث التغييرات في بنية الخلية نتيجة لعمل ديناميكا الدم المحلية على مكونات الهيكل الخلوي للخلية أو التأثير الثانوي الناجم عن التغيرات في المصفوفة الخارجية خارج الخلية. على مستوى الخلايا الشفاوية valvular صمامات لديها اتصالات بين الخلايا ، حويصلات البلازما ، والشبكة الإندوبلازمية متفاوتة وجهاز Golgi. على الرغم من أنها تنتج عامل فون ويلبراند، سواء في الجسم الحي وفي بيئة اصطناعية، فإنها تفتقر إلى العجل يبل-بالادي (حبيبات المحددة التي تحتوي على عامل فون ويلبراند)، وهي عضيات محددة لبطانة الأوعية الدموية. تتميز خلايا الشغاف الصمامية بمفاصل قوية ، وتفاعلات فجوة وظيفية ومتداخلة مع طيات هامشية.
خلايا الشغاف تحتفظ نشاطهم الأيض حتى في المختبر: توليد عامل يلبراند، بروستاسيكلين، أكسيد النيتريك سينسيز النشاط معرضا للأنجيوتنسين انزيم، التصاق معزولة بقوة جزيئات ICAM-1 و ELAM-1، التي تعتبر بالغة الأهمية لربط الخلايا وحيدة النواة في تطوير الاستجابة المناعية. كل هذه علامات ينبغي أن تدرج في زراعة زراعة الخلايا مثالية لخلق صمام اصطناعي عن طريق هندسة الأنسجة، ولكن إمكانية يمونوستيمولاتوري من الخلايا داخل القلب صمام أنفسهم يمكن أن تحد من استخدامها.
يتكون خارج الخلية متريكس صمام القلب من الكولاجين ليفية والجزيئات الإيلاستين من البروتيوغليكان وبروتينات سكرية. الكولاجين - 60 ٪ من الوزن الجاف للصمام ، والإيلاستين - 10 ٪ والبروتيوغليكان - 20 ٪. يوفر عنصر الكولاجين الاستقرار الميكانيكي الأساسي للصمام ويمثل بواسطة collagens I (74٪). الثاني (24 ٪) وأنواع V (2 ٪). يحيط بباقات من خيوط الكولاجين بغلاف إيلاستين يتفاعل فيما بينها. سلاسل الجانب جلايكان من الجزيئات بروتيوغليكان تميل إلى تشكيل مادة هلامية التي تتفاعل جزيئات أخرى لتشكيل دائم وتودع الترابط مصفوفة والمكونات الأخرى. الجليكوسامينوجليكان صمام قلب الإنسان تتكون أساسا من حمض الهيالورونيك، وإلى حد أقل - من كبريتات ديرماتان، الكوندروتن-4-كبريتات وشوندروتن-6-كبريتات، مع حد أدنى من كبريتات heparan. وينظم إعادة عرض والأنسجة تحديث المصفوفة مصفوفة metalloproteinases (تقوم ال MMPs) ومثبطات أنسجتهم (TI). وتشارك هذه الجزيئات أيضا في مجموعة واسعة من العمليات الفسيولوجية والمرضية بعض metalloproteinases، بما في ذلك كولاجيناز الخلالي (MMP-1، MMP-13) وgelatinases (MMP-2، MMP-9) ومثبطات أنسجتهم (TI-1 وخمس 2 ، TI-3) ، توجد في جميع صمامات القلب. فرط إنتاج بروتين ميتالوبروز هو نموذجي للظروف المرضية لصمام القلب.
 [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
[6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
صمامات القلب وهيكلها المورفولوجي
تتكون صمامات القلب من ثلاث طبقات مختلفة شكليًا وذات أهمية وظيفية لمصفوفة الصمام - ليفي ، إسفنجي ، وبطيني.
تشكل الطبقة الليفية إطارًا مقاومًا للحمل لرفرف الصمام ، يتكون من طبقات من ألياف الكولاجين. يتم ترتيب هذه الألياف شعاعيًا في شكل طيات لإمكانية تمديد الصمامات الشريانية عند الإغلاق. تقع الطبقة الليفية بالقرب من السطح الخارجي للمنفذ لهذه الصمامات. تعمل الطبقات الليفية للصمامات الأذينية البطينية بمثابة استمرار لحزم الكولاجين في أوتار الأوتار. وهي تقع بين الطبقات الاسفنجية (المدخل) والطبقات البطينية (الخروج).
بين الليفين والبطين هناك طبقة إسفنجية (spongiosa). تتكون الطبقة الإسفنجية من نسيج ضام ضعيف التنظيم في وسط لزج. المكونات المصفوفة السائدة لهذه الطبقة هي بروتيوغليكان مع الكولاجين الموجه بشكل تعسفي والطبقات الرقيقة للإيلاستين. تحمل السلاسل الجانبية لجزيئات بروتيوغليكان شحنة سالبة قوية تؤثر على قدرتها العالية على ربط الماء وتشكيل الهلام المسامي للمصفوفة. تقلل الطبقة المصفوفة الاسفنجية من الضغوط الميكانيكية في صمامات صمامات القلب وتحافظ على مرونتها.
الطبقة البطينية أرق بكثير من غيرها ، وهي مليئة بالألياف المرنة التي تسمح للأنسجة بمقاومة التشوه المستمر. يمتلك Elastin بنية إسفنجية تحيط بالألياف الكولاجينية وتربطها ، وتضمن صيانتها في حالة مطوية محايد. تحتوي طبقة مدخل الصمام (البطين للصمامات الشريانية والإسفنجي للصمامات الأذينية البطينية) على كمية أكبر من الإيلاستين من المخرج ، مما يوفر تخفيفًا للهيدروجين عند إغلاق الصمامات. هذه العلاقة بين الكولاجين والإيلاستين تسمح بتوسيع الصمامات إلى 40٪ دون تشوه دائم. تحت تأثير حمولة صغيرة ، يتم توجيه هياكل الكولاجين من هذه الطبقة في اتجاه التحميل ، ومقاومتها لزيادة نمو الحمل يزيد.
وبالتالي ، فإن فكرة صمامات القلب كاختصار في الخمول الداخلي ليست مبسطة فحسب ، بل هي في الواقع غير صحيحة. صمامات القلب عبارة عن عضو له بنية معقدة ، بما في ذلك ألياف العضلات المخططة والدم والأوعية اللمفاوية والعناصر العصبية. كلاهما في هيكلها وعملها ، تشكل الصمامات كل واحد مع كل هياكل القلب. يجب أن يأخذ تحليل الوظيفة العادية للصمام في الاعتبار تنظيمه الخلوي ، وكذلك تفاعل الخلايا فيما بينها وبين المصفوفة. إن المعرفة المكتسبة من مثل هذه الدراسات تقود في تصميم وتطوير استبدال الصمام باستخدام هندسة الأنسجة.

