خبير طبي في المقال
منشورات جديدة
الاعتلالات العظمية الغضروفية في العظام
آخر مراجعة: 07.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
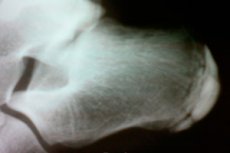
اعتلالات العظام الغضروفية هي مجموعة من أمراض العظام والمفاصل. تتميز باحتشاء تحت غضروفي معقم في المنطقة الهامشية من نسيج العظم الإسفنجي في المناطق ذات الحمل الزائد.
الأنواع الرئيسية للعمليات التنكسية الضمورية في العظام:
- الأطراف المشاشية للعظام الأنبوبية هي رأس عظم الفخذ، ورأس عظام مشط القدم الثانية والثالثة، والنهاية القصية للترقوة.
- العظام الإسفنجية - الرضفة، العظم الزورقي في القدم واليد، العظم الهلالي في اليد، جسم الفقرات، العظم السمسمي في المفصل المشطي السلامي الأول.
- نتوءات العظام - درنة الظنبوب، درنة الكعب، نتوءات الفقرات، عظم العانة.
- - تلف جزئي في الأسطح المفصلية - رأس عظم الفخذ، الطرف البعيد لعظم الفخذ، مفصل الكوع والكاحل، رأس عظم العضد، عظم الكعبرة، عظم الزند.
يمكن أن يكون نخر العظام العقيم أوليًا وثانويًا:
- أولي - يتطور في مرحلة الطفولة، ويرتبط بتأثير عوامل الأوعية الدموية والعمر والغدد الصماء. يؤثر النمو الهيكلي السريع لدى الأطفال والخصائص البنيوية للجهاز الهيكلي بشكل كبير على تطور المرض.
- ثانوي (عرضي) - هو أحد مضاعفات المرض الأساسي. يتطور على خلفية نقص تروية أنسجة العظام، والتهاب الأوعية الدموية، والاضطرابات التنكسية والأيضية، واضطرابات التغذية العصبية والغدد الصماء، وعمليات مرضية أخرى.
في معظم الحالات، يكون المرض أحادي المفصل. وغالبًا ما يكون موضعيًا في رأس عظم الفخذ، والعظم الزورقي للقدم، وعظام مشط القدم. ونادرًا ما تُلاحظ إصابات متعددة في مشاش سلاميات الأطراف العلوية، وإصابات ثنائية في درنة الظنبوب ودرنة عظم الكعب.
تتميز اعتلالات العظام الغضروفية بألم شديد في موضع الإصابة، يزداد مع الحمل وينخفض عند الراحة. ويُلاحظ تورم موضعي مؤلم نتيجة التهاب الغشاء الزليلي التفاعلي، الذي يحدث عند إصابة الجزء المصاب من العظم. كما يُحتمل حدوث تدهور طفيف في الحالة الصحية العامة.
تتميز العملية المرضية بمسار طويل مع اختفاء تدريجي للعلامات السريرية والتشخيصية. تُستخدم مجموعة من الدراسات المخبرية والأدوات لتشخيص الحالة. يتكون العلاج من دورة علاج دوائي، وعلاج طبيعي، وممارسة نشاط بدني محدود. في الحالات الشديدة بشكل خاص، تُجرى الجراحة.
اعتلال العظم الغضروفي في القدم
ترتبط العملية التنكسية الضمورية في عظام القدم بنخر العظم الإسفنجي، الذي يتعرض لأكبر قدر من الضغط الميكانيكي. يتميز المرض أيضًا بتلف النتوءات العظمية الأنبوبية. يُشخَّص هذا المرض غالبًا لدى الأطفال والمراهقين، بينما نادرًا ما يُصاب به البالغون.
في معظم الحالات، يكون مسار المرض حميدًا، ولا يؤثر على وظيفة المفاصل. الشفاء الذاتي سمة مميزة لهذا المرض. في هذه الحالة، لا يمكن الحكم على وجود نخر معقم إلا من خلال الأشعة السينية ووجود التهاب مفصلي مشوه.
آلية المرض غير مفهومة تمامًا. غالبًا ما يرتبط باضطرابات وعائية موضعية ناجمة عن عوامل مختلفة: الصدمات، والعدوى، والاضطرابات الخلقية والاستقلابية.
اعتلال العظم الغضروفي في القدم له عدة أشكال:
- آفة عظم الزورقي (داء كولر من النوع الأول) - تُصيب غالبًا الأولاد الذين تتراوح أعمارهم بين 3 و10 سنوات. من الممكن أن تكون هذه الآفات أحادية الجانب أو ثنائية الجانب. يُطلق على نخر عظم الزورقي لدى البالغين اسم متلازمة مولر-فايس.
- النخر العقيم لرؤوس عظام مشط القدم (داء كولر الثاني): يحدث هذا النوع من المرض في أقل من 1% من حالات تلف القدم. يُشخَّص غالبًا لدى المريضات اللواتي تتراوح أعمارهن بين 10 و20 عامًا. في حالات النخر المتعدد، يُلاحظ تشوه ثابت في القدم: تشوه تسطحي أروحي وأروحي، وتسطح عرضي وطولي، وتطور خلل التنسج.
- تدمير العظم السمسمي في المفصل المشطي السلامي الأول (داء ريناندر-مولر) - يصيب النساء بين 15 و30 عامًا، ويتجلى بألم حاد تحت رأس العظم المشطي الأول، ويزداد عند فرد الإصبع أو المشي. تشير العلامات الشعاعية إلى تغير في بنية العظم المصاب، وتفتته.
- آفة درنة عظم مشط القدم الخامس - تتطور بسبب اضطراب التعظم، من نقاط تعظم إضافية. تُظهر الأشعة السينية كسرًا غير ملتحم في الدرنة، أو نتوءًا عظميًا مستمرًا، أو عظم فيزاليوس إضافي. يُشخَّص المرض في مرحلة الطفولة مع زيادة الحمل على القدم. يعاني المرضى من مشية عرج مع زيادة الحمل على الجزء الداخلي من القدم.
- تَشريح العظم الغضروفي في عظم الكاحل - يحدث غالبًا نتيجةً لصدمة في مفصل الكاحل. تحدث العملية المرضية في منطقة انسداد عظم الكاحل، وتتجلى بالتهاب معقم. تظهر الأشعة السينية بؤرة تدمير ذات خطوط متعرجة، ومحددة عن الأنسجة السليمة بمنطقة تصلب.
- نخر درنة الكعب العقيم (داء غاغلوند-شينز) - ألم عند الضغط على عظم الكعب وجسّه لدى المرضى الذين تتراوح أعمارهم بين 7 و14 عامًا. يتجلى هذا الاضطراب على شكل التهاب السمحاق أو التهاب الجراب، ومن المحتمل ضمور عضلات الساق. تُظهر الأشعة السينية تلفًا في نتوء عظم الكعب، وارتخاءً في القشرة تحت النتوء.
جميع أنواع اعتلال العظم الغضروفي المذكورة أعلاه تمر بمراحل تطور متعددة. يعتمد العلاج على مرحلة المرض، ووجود مضاعفات، وخصائص جسم المريض. غالبًا ما يُستخدم العلاج المحافظ، ولكن في الحالات الشديدة بشكل خاص، يُمكن التدخل الجراحي.
اعتلال العظم الغضروفي في عظم الكعب
يُشخَّص هذا النوع من الأمراض التنكُّسية النخرية بشكل أكثر شيوعًا لدى الأطفال منه لدى البالغين. تشمل مجموعة الخطر الفتيات من سن 7 إلى 9 سنوات والأولاد من سن 9 إلى 11 سنة. يُعدُّ اعتلال العظم الغضروفي في عظم الكعب شائعًا لدى الرياضيين المحترفين والأشخاص الذين يمارسون نشاطًا بدنيًا متزايدًا بانتظام.
مرض شينز، أو النخر العقيم لعظم الكعب، يتطور نتيجة اضطراب في تغذية أنسجة العظام. تشمل الأسباب الرئيسية لهذا الاضطراب ما يلي:
- اضطرابات الغدد الصماء والأيضية.
- سوء امتصاص الكالسيوم.
- الإصابات وزيادة النشاط البدني.
تعتمد أعراض المرض على مرحلته ووجود مضاعفات. في بعض الحالات، يستمر ببطء لفترة طويلة، بينما يسبب في حالات أخرى ألمًا حادًا. يتجلى اضطراب تغذية أنسجة العظام في تورم المنطقة المصابة، وصعوبة في ثني القدم ومدّها، وألم عند محاولة جسها. من الممكن أيضًا ارتفاع درجة حرارة الجسم الموضعية، والعرج عند المشي، وألم في موضع التقاء وتر أخيل بعظم الكعب.
تشمل التشخيصات التصوير الشعاعي، والتصوير المقطعي المحوسب، والتصوير بالرنين المغناطيسي. تُظهر الأشعة السينية تشوهات في الأنماط الهيكلية للنتوء العظمي، وتفتتًا، وتشوهات في المسافات بين عظم الكعب والناتوء العظمي. في الساق المصابة، يكون عدم تساوي معالمها أكثر وضوحًا منه في الساق السليمة. التشخيص التفريقي إلزامي. تُقارن الحالة المرضية بتغيرات في العظام متشابهة في الأعراض.
يتكون العلاج من دورة علاج دوائي. يُوصف للمرضى واقيات الغضروف ومستحضرات الكالسيوم والمسكنات. كما يُنصح بإجراءات العلاج الطبيعي لتخفيف الألم وتحفيز عمليات التجديد. كما يُنصح بتقليل الحمل على الطرف المصاب واختيار الأحذية المناسبة.
اعتلال العظم الغضروفي في درنة الكعب
يحدث تلف واستعادة بطيئة لنسيج العظم الإسفنجي في درنة الكعب لدى المريضات اللواتي تتراوح أعمارهن بين ١٢ و١٥ عامًا. قد يكون للمرض آفة أحادية الجانب أو ثنائية الجانب.
أسباب عملية التنكس في العظام:
- الصدمات الدقيقة.
- زيادة النشاط البدني.
- العوامل الصماء والوعائية والعدلات.
تشمل الأعراض الرئيسية: ألم شديد عند المشي، وتورم الأنسجة المصابة، وتغير في بنية المفصل، وضمور العضلات. يعتمد التشخيص على مجموعة من الأساليب المخبرية والأدوات. كما يُجرى التفريق بينه وبين السل العظمي، والأورام الخبيثة، والتهاب الجراب، والتهاب السمحاق، والتهاب العظم والنقي، والآفات الالتهابية.
يبدأ العلاج بالطرق المحافظة. يُنصح بتثبيت الطرف المصاب، وتسكين الألم، والعلاج الطبيعي، وتناول مُركّبات الفيتامينات المتعددة. إذا لم تُحقق هذه الطرق النتيجة العلاجية المرجوة، يُنصح بالتدخل الجراحي. ويُولى اهتمام خاص للإجراءات الوقائية التي تهدف إلى منع انتكاس المرض.
اعتلال العظم الغضروفي في عظام مشط القدم
عظام مشط القدم هي خمس عظام أنبوبية قصيرة تُشكل جزءًا من القدم. وهي عرضة لعمليات تنكسية ضمورية. يُعد مرض ألبان-كوهلر الثاني، أو النخر العقيم لعظام مشط القدم، أكثر شيوعًا لدى الشابات. والسبب الرئيسي لتطور هذا المرض هو ارتداء الأحذية ذات الكعب العالي بشكل متكرر ولفترات طويلة.
تتطور الحالة المؤلمة تدريجيًا، مسببةً ألمًا حادًا عند المشي. يُخفف تغيير الأحذية وتخفيف الحمل على القدمين من الانزعاج، لكن نخر العظام يستمر، ويتطور إلى التهاب مفصلي مُشوّه. تُظهر الأشعة السينية رأس مشط القدم مُتكتلًا ومُشرذمًا.
العلاج محافظ في معظم الحالات. يُنصح المرضى بتقليل الحمل على الساق، والخضوع لعلاجات العلاج الطبيعي، وارتداء النعال الداخلية. في الحالات الشديدة بشكل خاص، يُجرى استئصال عظم مشط القدم لإزالة الزوائد العظمية الكبيرة.
اعتلال العظم الغضروفي في رأس مشط القدم
يُشخَّص عادةً التهاب رأس مشط القدم غير المُعقَّم لدى المريضات اللواتي تتراوح أعمارهن بين ١٢ و١٨ عامًا. في ١٠٪ من الحالات، يُصيب النخر عدة عظام مشطية، ونادرًا ما تحدث إصابات ثنائية.
السبب الرئيسي لهذا المرض هو ضعف تغذية العظام. يحدث هذا نتيجة الإصابات، وارتداء أحذية ضيقة أو غير مناسبة، وإرهاق الأطراف السفلية، والقدم المسطحة (العرضية والطولية الثابتة). يحدث تلف الأنسجة تدريجيًا، لذا تظهر الأعراض تدريجيًا. تشمل علامات هذا الاضطراب ما يلي:
- إحساس مؤلم عند وضع وزن الجسم على القدم.
- العرج.
- عدم القدرة على المشي حافي القدمين، وبأحذية ناعمة وعلى أرض غير مستوية.
- على ظهر القدم عند مستوى الآفة يوجد تورم صغير يمتد على طول عظم مشط القدم تقريبًا.
- يعتبر جس الرأس مؤلمًا.
- قصر الإصبع المجاور للرأس.
- تشوه المفصل المشطي السلامي وتقييد الحركة فيه.
تُستخدم الأشعة السينية والتصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي للتشخيص. كما يُنصح بإجراء فحوصات مخبرية وطرق تشخيصية تفريقية.
العلامات الشعاعية للمرض:
- المرحلة الأولى تتجلى في ضغط طفيف على بنية الأنسجة العظمية في المنطقة المصابة.
- في المرحلة الثانية يحدث سماكة في السطح المفصلي لرأس عظم مشط القدم وزيادة في كثافة أنسجته العظمية.
- المرحلة الثالثة تتميز بالتفتت، أي إعادة امتصاص أنسجة العظام الميتة.
- المرحلة الرابعة هي استعادة بنية العظم المشوه واختفاء علامات التفتت.
عند التفريق، تتم مقارنة المرض مع مضاعفات كسر رأس عظم مشط القدم، والعمليات الالتهابية، ومرض ديشلاندر (كسر مارس).
في المرحلتين الأولى والثانية، يُنصح بتثبيت الطرف المصاب. في المراحل اللاحقة، من الضروري ارتداء نعل داخلي تقويمي بتصميم يناسب أقواس القدم العرضية والطولية. كما يجب تجنب أي حمل زائد على القدم تمامًا. تُجرى جلسات العلاج الطبيعي لتخفيف الألم وتحفيز عمليات التجديد.
إذا لم يُعطِ العلاج المحافظ النتائج المتوقعة، يُجرى التدخل الجراحي. يهدف التدخل الجراحي إلى إزالة الزوائد العظمية التي تزيد الألم وتعيق ارتداء الأحذية بشكل طبيعي. كما يُمكن استعادة حركة المفصل. يكون التشخيص مُبشرًا في معظم الحالات. تتطور الحالات المتقدمة من المرض إلى التهاب مفصلي مُشوّه مع خلل في وظيفة مقدمة القدم.
اعتلال العظم الغضروفي في عظم الزورقي
نادرًا ما يُشخَّص مرض كولر من النوع الأول، وعادةً ما يُشخَّص بعد الإصابات. غالبًا ما يُصاب الأولاد الذين تتراوح أعمارهم بين 3 و10 سنوات فأكثر بهذا المرض. من المُحتمل حدوث نخر عقيم أحادي الجانب أو ثنائي الجانب لعظم الزورقي. إذا كُشِفَ الاضطراب لدى البالغين، فإنه يُشير إلى شكل مُستقل من اعتلال العظم الغضروفي، ويُسمى متلازمة مولر-فايس.
عند الأطفال، يحدث المرض عند تعطل عملية تعظم العظم الزورقي. ويظهر ذلك في الأشعة السينية من خلال العلامات التالية:
- زيادة كثافة العظام المصابة.
- تسطيح النواة العظمية.
- تجزئة عظم الزورقي في الاتجاه السهمي.
- توسع المساحة بين العظام.
يظهر تورم وألم في الجزء الخلفي من القدم عند حافتها الداخلية. نتيجةً لذلك، يعرج المريض ويدوس بالطرف المصاب. قد يحدث المرض على خلفية تسطح القدم وتشوه القدم وأصابعها. عند التفريق، يُؤخذ في الاعتبار احتمال وجود كسر أو عملية التهابية أو آفة سلية معزولة.
العلاج محافظ. من الضروري تثبيت الطرف المصاب بجبيرة جبسية. إجراءات العلاج الطبيعي إلزامية، لتحسين تدفق الدم إلى الأنسجة المصابة، وتخفيف الألم، وتعزيز الشفاء. لا يُلجأ إلى التدخل الجراحي. تستغرق مدة استعادة بنية العظام بالكامل من سنة ونصف إلى سنتين.
اعتلال العظم الغضروفي في عظم الكاحل
عظم الكعب (أو عظم الكعب) هو أحد العظام التي تُشكل الجزء السفلي من الكاحل. يُغطى 60% منه بالغضروف المفصلي، وهو مسؤول عن نقل وزن الجسم إلى سطح القدم. يتكون العظم من عدة أجزاء: الكتلة، والرأس، والنتوء الخلفي.
النخر العقيم في هذا الموضع نادر، ويُهدد بتقييد الحركة والإعاقة. يُصاب الرجال بهذه المشكلة أكثر من النساء. الفئة العمرية الرئيسية للمرضى تتراوح بين ٢٠ و٤٥ عامًا.
أسباب العمليات التنكسية الضمورية:
- مضاعفات الكسر.
- اضطرابات الدورة الدموية.
- إصابات الكاحل.
- زيادة النشاط البدني.
يتميز المرض بتطور بطيء. يمر النخر بعدة مراحل. تشمل الأعراض الرئيسية تورمًا موضعيًا وألمًا عند المشي.
في عملية التشخيص، تُستخدم الأشعة السينية، والتصوير المقطعي المحوسب، والتصوير بالرنين المغناطيسي، ومجموعة من الفحوص المخبرية. تُظهر الأشعة السينية بوضوح آفة ذات بنية خلوية، مُحددة بمنطقة تصلب من العظم السليم. كما يُلاحظ بروز وترقق في الصفيحة الطرفية فوق الآفة. في هذه الحالة، من الممكن وجود آفات أحادية أو ثنائية الجانب.
العلاج محافظ في معظم الحالات. يُوصف للمرضى أدوية وعلاج طبيعي لتحسين الدورة الدموية، واستعادة كثافة خلايا العظام، وتحفيز عمليات التجديد. في حال طلب المساعدة الطبية في الوقت المناسب، يكون التشخيص مُرضيًا.
اعتلال العظم الغضروفي في مفصل الورك
يُمثل مرض ليغ-كالفيه-بيرثيز حوالي 2% من جميع أمراض العظام. ويُشخَّص غالبًا في الفئة العمرية من 4 إلى 14 عامًا. في الوقت نفسه، يُصاب الذكور أكثر من الإناث. قد تكون العملية المرضية ثنائية الجانب، إلا أن وجود النخر في جانب واحد هو الأكثر شيوعًا.
أسباب تلف مفصل الورك:
- خلل تنسج النخاع الشوكي القطني.
- التهاب مفصل الورك.
- الإصابات التي تسبب ضغطًا على الأوعية الدموية وانقطاعًا لإمدادات الدم.
- الأمراض المعدية.
المراحل المبكرة من العملية التنكسية لا تظهر عليها أعراض. ومع تقدمها، يظهر ألم في مفصلي الورك والركبة وعرج. لاحقًا، يحدث تشوه في رأس الفخذ وتقييد في حركة المفصل المصاب. يعتمد هذا التشوه على حجم الآفة ويحدد نتيجة التشخيص.
يُستخدم التصوير بالرنين المغناطيسي والموجات فوق الصوتية لمفاصل الورك والأشعة السينية للتشخيص. يهدف العلاج إلى استعادة البنية التشريحية للعظام للوقاية من اضطرابات المشي وتخفيف الألم. تُوصف للمرضى أدوية وعلاج طبيعي وتمارين علاجية. يُنصح بالعلاج الجراحي في الحالات الشديدة من المرض. تهدف العملية إلى تحسين تدفق الدم إلى الورك والقضاء على اضطرابات المفصل. تتراوح مدة العلاج من 3 إلى 4 سنوات.
اعتلال عظمي غضروفي في عظم الفخذ
مرض بيرثيس هو حالة مرضية ينقطع فيها تدفق الدم إلى رأس الفخذ، ويتبعه نخر عقيم. يحدث هذا المرض في مرحلة الطفولة والمراهقة من سن 3 إلى 14 عامًا، وهو من أكثر أنواع اعتلال العظم الغضروفي شيوعًا. يُصاب به الأولاد أكثر من البنات، ولكن في حالة البنات، يتطور المرض مصحوبًا بمضاعفات خطيرة.
أسباب وعوامل اضطرابات تغذية أنسجة العظام:
- اضطرابات التمثيل الغذائي.
- تأثير العوامل الخارجية.
- الإصابات والأضرار.
- خلل التنسج النقوي.
- الأمراض الالتهابية والمعدية.
- التغيرات الهرمونية في مرحلة المراهقة.
- اضطراب عملية التمثيل الغذائي المشاركة في تكوين أنسجة العظام.
- الاستعداد الوراثي.
- تشوهات في بنية مفصل الورك.
يمر النخر العقيم لعظم الفخذ بخمس مراحل رئيسية من التطور:
- انقطاع إمداد الدم وتكوين بؤرة نخرية.
- كسر الانطباع في المنطقة المدمرة.
- امتصاص الأنسجة الميتة، تقصير عنق الفخذ.
- انتشار النسيج الضام في الآفة.
- استبدال النسيج الضام بعظم جديد وشفاء الكسر.
في المراحل المبكرة، يُلاحظ ألم خفيف عند المشي، مُركز في مفصل الورك. قد يمتد الألم إلى مفصل الركبة أو يُصيب الساق بأكملها. يبدأ المريض بالعرج، ويُجرّ الطرف المُصاب. يُؤدي تفاقم تلف الرأس وكسره الانطباعي إلى ألم حاد وعرج شديد. في هذه الحالة، تكون الحركة محدودة، ولا يستطيع المريض تحريك ساقه للخارج، وتكون حركات الثني والبسط في مفصل الورك محدودة. كما تُلاحظ اضطرابات نباتية في الأجزاء البعيدة من المفصل، مثل شحوب وبرودة القدمين، وزيادة التعرق.
تُستخدم الأشعة السينية والرنين المغناطيسي والتصوير المقطعي المحوسب للتشخيص. يعتمد العلاج على مرحلة المرض ومضاعفاته وأعراضه. في معظم الحالات، يكون العلاج محافظًا. يُنصح بإزالة الحمل تمامًا عن الطرف، وتناول أدوية لتحسين الدورة الدموية وتحفيز نمو أنسجة العظام. كما أن إجراءات العلاج الطبيعي التي تحافظ على قوة العضلات وتُسرّع عملية التجديد لا تقل فعالية.
اعتلال العظم الغضروفي في رأس الفخذ
يُعد هذا المرض أحد أكثر أشكال داء العظام التنكسي الضموري شيوعًا. يصيب المرضى الذين تتراوح أعمارهم بين 5 و12 عامًا. غالبًا ما يحدث تلف أحادي الجانب، ولكن من المحتمل أيضًا حدوث عملية مرضية ثنائية الجانب. تشمل الأسباب الرئيسية لهذا الاضطراب اضطرابات الدورة الدموية، والإصابات، والأمراض السابقة، والاستعداد الوراثي.
في المراحل المبكرة من المرض، تكون الأعراض غير واضحة. ومع تقدم المرض، يظهر ألم شديد عند المشي، وضمور في العضلات، وعرج، وقصر في الطرف المصاب بمقدار 1-2 سم. تظهر علامات النخر التشخيصية بعد 6 أشهر. يُحدد ذلك بالأشعة السينية من خلال سواد موحد في رأس الفخذ بسبب النخر وكسر في الانطباع.
يهدف العلاج إلى استعادة القدرات الوظيفية للطرف المصاب. يُنصح بتقييد حركة مفصل الورك، واستخدام العكازات والأجهزة التقويمية. نادرًا ما يُجرى التدخل الجراحي، ويهدف إلى تحسين الدورة الدموية في رأس الفخذ.
اعتلال العظم الغضروفي الناتئ
مرض شويرمان-ماو هو نخرٌ معقمٌ للنتوءات الفقرية. يُشخَّص هذا النوع من المرض غالبًا لدى المرضى خلال فترة النمو المكثف، أي من 11 إلى 18 عامًا. السبب الرئيسي لهذا المرض هو العيوب الخلقية في نمو الأقراص الفقرية، وضعف قوة الصفائح الطرفية للفقرات. تشمل عوامل الخطر أمراض الغدد الصماء، والإجهاد الوظيفي، والإصابات. أي أن أي خلل في عملية التعظم في منطقة نمو الفقرات يؤدي إلى نخرها وتشوهها.
تُعدّ العمليات التنكسية الضمورية نموذجية للفقرات الصدرية السابعة والثامنة والتاسعة والعاشرة. ومن الممكن أيضًا أن تُصيب المنطقة القطنية الصدرية والمنطقة القطنية. وتعتمد أعراض المرض على مرحلته.
العلامات الرئيسية للنخر:
- في المرحلة الأولى، يكون الألم طفيفًا. من المحتمل حدوث عدم تناسق في لوحي الكتف، وزيادة طفيفة في حداب الصدر، وعدم تناسق في الفقرات. على مستوى التغيرات المرضية، تبرز النتوءات الشوكية، مما يسبب الألم عند لمسها. كما قد يحدث انحناء طفيف في الجسم.
- المرحلة الثانية: تتميز بظهور تعظم النتوءات العظمية. يظهر ألم الظهر أثناء المشي أو الجلوس لفترات طويلة، مع زيادة التعب وضعف عضلات الساقين والظهر. يزداد الحداب الصدري، ويحدث تشوه. تتطور متلازمة الجذر الفقري مع محدودية حركة الفقرات.
- المرحلة الثالثة هي اندماج النتوءات مع أجسام الفقرات. تتميز بحداب وتشوه إسفيني الشكل لأجسام الفقرات، وهي علامات على التهاب العمود الفقري المصحوب بمتلازمة الألم الحاد. لا يمكن تصحيح الحداب الثابت والانحناء القطني.
يتكون التشخيص من مجموعة من الأساليب التشخيصية والتفريقية. يكون العلاج في معظم الحالات تحفظيًا. يُوصف للمرضى إجراءات تقوية عامة، وفيتامينات، ونظام عمل وراحة خفيف. لتحسين وضعية الجسم، من الضروري اختيار مرتبة صلبة، ويمكن أيضًا ارتداء مشد خاص - مصحح لوضعية الجسم.
للسباحة وتدليك الظهر والعلاج الطبيعي تأثير علاجي. في حالة الحداب الشديد المصحوب بمضاعفات عصبية، يُلجأ إلى التدخل الجراحي. إذا بدأ العلاج في الوقت المناسب، يكون تشخيص المرض إيجابيًا.
اعتلال العظم الغضروفي في مفصل الركبة
يُشخَّص هذا النوع من النخر العقيم غالبًا لدى الأطفال والمراهقين. السبب الرئيسي لتلف مفصل الركبة هو زيادة الأحمال الميكانيكية والإصابات.
تتضمن العملية التنكسية الضمورية عدة أمراض في منطقة الركبة، ولكل منها أعراضها وموقعها الخاص:
- مرض كونيغ هو آفة في سطح الركبة والمفصل الرضفي الفخذي.
- مرض أوسغود-شلاتر هو نخر في درنة الظنبوب.
- مرض سيندينغ-لارسن-جوهانسون هو آفة في الرضفة العلوية/السفلية.
في المراحل الأولية، لا يُظهر المرض أعراضًا واضحة. يمكن الاشتباه في وجود مرض من خلال متلازمة الألم، التي تزداد مع بذل مجهود بدني على الركبة. في الوقت نفسه، يزول الانزعاج عند الراحة. في المراحل المتأخرة من النخر، يصبح الألم دائمًا.
يُشخَّص المرض باستخدام الموجات فوق الصوتية، والتصوير بالرنين المغناطيسي، والتصوير الومضاني، والتنظير المفصلي، والطرق التفريقية. ويمكن استخدام كلٍّ من الطرق العلاجية المحافظة والجراحية. في الحالة الأولى، يُنصح بتخفيف الحمل على الركبة عن طريق تثبيتها. أثناء العملية، يُزال الجسم الغضروفي، ثم تُجرى عملية رأب الغضروف.
تعتمد نتيجة المرض على مرحلته ووجود مضاعفات. في حال طلب المساعدة الطبية في الوقت المناسب، يكون التشخيص مُرضيًا. في المراحل المتأخرة، هناك خطر الإصابة بالتهاب مفصل الركبة، والعرج، وحركة محدودة لمفصل الركبة. يستغرق التعافي الكامل للطرف المصاب حوالي عام واحد.
اعتلال العظم الغضروفي في الرضفة
مرض سيندينغ-لارسن-جوهانسون هو نخر معقم في منطقة الرضفة. غالبًا ما يُكتشف هذا المرض لدى المرضى الذين تتراوح أعمارهم بين 10 و15 عامًا. هذا المرض متعدد الأسباب. قد ترتبط العملية التنكسية بتمزق وانفصال جزء من نسيج العظم عن الرضفة بسبب زيادة وظيفة العضلة الرباعية الرؤوس.
أعراض المرض:
- تزايد الألم في مفصل الركبة.
- تورم الأنسجة الرخوة في المنطقة المصابة.
- ضمور/إجهاد العضلة الرباعية الرؤوس.
في بعض الحالات، يحدث اعتلال العظم الغضروفي في الرضفة على خلفية نخر درنة الظنبوب، أي متلازمة أوسغود-شلاتر.
تُستخدم أساليب تشخيصية متنوعة. تُظهر الأشعة السينية تلفًا في قشرة الجزء الأمامي السفلي من الرضفة، وتفتتًا في قطبها السفلي، والتهابًا في السمحاق.
يتألف العلاج من مجموعة من الطرق المحافظة. يُعرض على المرضى تخفيف الضغط على المفصل، والعلاج الطبيعي، والتدليك. إذا لم يستجب المرض للعلاج المحافظ، يُجرى التدخل الجراحي بإزالة العظم المصاب.
اعتلال العظم الغضروفي في الترقوة
يُعدّ تلف النسيج العظمي الإسفنجي للترقوة وبطء ترميمه أمرًا نادرًا للغاية. تُسمى هذه الحالة المرضية متلازمة فريدريش، وتُشخّص غالبًا لدى المراهقين. ويرتبط السبب في معظم الحالات بالصدمات الدقيقة.
علامات المرض:
- تورم مؤلم في منطقة المفصل القصي الترقوي.
- ألم يزداد مع بذل مجهود بدني.
- يظهر في الصورة الشعاعية سماكة في نهاية القص في الترقوة وتنوير بؤري، كما أن أنسجة العظام مفتتة.
تُستخدم الأشعة المقطعية والتصوير بالرنين المغناطيسي والأشعة السينية للتشخيص. وللتمييز بين المرضين، يُقارن المرض بالتهاب السمحاق والتهاب العظم والنقي في الترقوة وأمراض أخرى. العلاج محافظ. يُثبّت طبيب العظام الطرف العلوي على الجانب المصاب لمدة 7-10 أيام. كما يُوصى بإجراءات العلاج الطبيعي وتناول المُركّبات المعدنية. التوقعات مُبشرة.
اعتلال عظمي غضروفي في عظم العضد
عظم العضد جزء من هيكل الطرف العلوي، يقع بين لوح الكتف في الأعلى، وعظمي الزند والكعبرة في الأسفل. وهو عظم أنبوبي طويل، يشارك في تكوين مفصلي الكتف والمرفق، مما يضمن حرية حركتهما. العملية التنكسية الضمورية هي تدمير المادة العظمية مع ظهور مناطق نخرية واستبدالها بنسيج دهني.
يُعد تلف رأس العضد أحد أسباب النخر العقيم. وقد يرتبط تطور المرض أيضًا بالعوامل التالية:
- انقطاع تدفق الدم إلى العظام.
- متلازمة الحيز.
- التلاعبات الطبية الخشنة.
- العلاج الهرموني طويل الأمد باستخدام الكورتيكوستيرويدات.
- التخثر والأمراض الالتهابية.
- حالات نقص المناعة.
- العلاج الإشعاعي أو الكيميائي.
- حالات الضغط.
يتجلى النخر العقيم لعظم العضد على شكل إحساس مؤلم عند لمس العظم وأثناء زيادة النشاط البدني. ومع تقدم النخر، تضعف حركة الطرف المصاب، وضمور عضلات حزام الكتف، ويصبح العظم هشًا.
يتكون التشخيص من فحص بصري للمنطقة المصابة، وأشعة سينية، وتصوير بالرنين المغناطيسي، وفحوصات مخبرية. يعتمد العلاج على الأدوية، بالإضافة إلى برنامج علاج طبيعي. تُجرى الجراحة فقط في الحالات الشديدة. مع العلاج في الوقت المناسب، يكون تشخيص المرض إيجابيًا.
اعتلال العظم الغضروفي في قصبة الساق
هذا المرض هو عملية تنكسية ضمورية حادة في أنسجة العظام نتيجة اضطراب إمدادها بالدم وبنيتها، بالإضافة إلى التنكس الدهني في نخاع العظم. للمرض أسباب متعددة، ولكن تم تحديد عدد من العوامل الرئيسية التي تزيد من خطر النخر:
- الصدمات وخلل التنسج.
- التأثيرات السامة للمخدرات.
- هشاشة العظام.
- هشاشة العظام.
- التهاب المفصل الروماتويدي.
- مرض القلب الإقفاري.
تتجلى هذه الحالة المرضية بألم في مفصل الورك ومنطقة الفخذ، وقد يمتد إلى الركبة وأسفل الظهر والعجز. ومع تطور المرض، يصبح الانزعاج دائمًا. يبدأ المريض بالعرج، ويفقد الطرف المصاب قدرته على الحركة بسبب ضمور العضلات.
يشمل تشخيص النخر العقيم في قصبة الساق التصوير الشعاعي البسيط، والتصوير بالرنين المغناطيسي، والتصوير المقطعي المحوسب، وتصوير الأنسجة الرخوة. العلاج محافظ: العلاج الطبيعي، والأدوية، والتمارين الرياضية. الجراحة ممكنة في حالة التغيرات التنكسية الخطيرة.
اعتلال العظم الغضروفي في الشظية
الشظية جزء أنبوبي رفيع وطويل من الساق. تتصل بعظم الظنبوب، وتتكون من جسم وطرفين. تعمل كمثبت خارجي لمفصل الكاحل.
غالبًا ما يحدث الضرر التنكسى الضموري للشظية على خلفية نخر عظام الحوض ويتجلى في الأعراض التالية: اتساع مساحة المفصل، وانخفاض ارتفاع المشاش، وموت أنسجة العظام.
يُسبب هذا المرض ألمًا عند تحريك المنطقة المصابة ولمسها. يتميز المرض بمسار دوري، وتتراوح مدته الإجمالية بين سنتين وأربع سنوات. العلاج مُعقد: الأدوية، والعلاج الطبيعي، والتمارين الرياضية، والمُركبات المعدنية.
اعتلال العظم الغضروفي في درنة الظنبوب
يُعد مرض أوزغود-شلاتر أحد أكثر أشكال النخر العقيم شيوعًا لدى الأطفال. يُشخَّص داء درنة الظنبوب لدى المرضى الذين تتراوح أعمارهم بين 10 و18 عامًا والذين يمارسون الرياضة بنشاط. قد يكون المرض أحادي الجانب أو متماثلًا في كلا الطرفين.
السبب الرئيسي لهذا الاضطراب هو الإصابات المتكررة وزيادة النشاط البدني. تتجلى العملية التنكسية الضمورية بالأعراض التالية:
- تورم الآفة.
- ألم موضعي عند جس وثني الطرف.
- عند الجس، يتم الكشف عن نمو عظمي صلب.
في المراحل المبكرة، يكون الانزعاج متقطعًا. ومع تقدم المرض، يصبح الألم مستمرًا ويزداد عند المشي والجلوس القرفصاء. بسبب التورم، يُلاحظ تشوه متوسط في الجزء الأمامي القريب من قصبة الساق. يظهر هذا التشوه بوضوح من الجانب عند ثني مفصل الركبة. قد تكون الدرنة مرنة أو ذات بنية عظمية كثيفة.
عند إجراء التشخيص، تؤخذ العلامات الشعاعية للأمراض في الاعتبار. يُلاحظ تغير في بنية وملامح درنة الظنبوب - تتناوب المناطق الفاتحة مع المناطق الداكنة عديمة البنية، ويتشكل تجويف هامشي. يتم إجراء التمايز مع الخلع الجزئي المتكرر للرضفة، وأورام الأنسجة الغضروفية، وكسر قلعي في درنة الظنبوب، والتهاب العظم والنقي، والتهاب الجراب تحت الرضفة.
يتكون العلاج من الحد من حركات الانثناء في مفاصل الركبة في الطرف المصاب. تُوصف للمرضى مسكنات للألم وأدوية لتقوية أنسجة العظام والجسم. يهدف العلاج الطبيعي إلى تحفيز عمليات التجديد. التدخل الجراحي نادر للغاية، نظرًا لوجود خطر تلف منطقة النمو وتطور التحام العظام. يستمر المرض من سنة إلى سنة ونصف وينتهي باستعادة بنية العظام. في الحالات المتقدمة، يكون تشوه الآفة ممكنًا.
اعتلال العظم الغضروفي في عظمة الإسك
عظمة الإسك هي أحد الأجزاء الثلاثة التي تُشكل عظم الحوض. النخر العقيم في هذا الموقع هو متلازمة فان نيك. يظهر المرض في سن 6-10 سنوات، ويصيب الأولاد أكثر من البنات. تتجلى الأعراض بألم في الورك والأربية، وعرج لاإرادي، وارتفاع في درجة حرارة الجسم. في بعض الحالات، يُلاحظ ألم محدود في منطقة الارتفاق.
تُستخدم طرق تشخيصية آلية: التصوير الشعاعي، والتصوير بالرنين المغناطيسي. تُظهر الأشعة السينية تمددًا كرويًا في منطقة عظم الإسك، ونخرًا من جانب واحد أو كلا الجانبين. يُفرّق هذا التنكس عن آفات أورام الحوض، وداء السل العظمي، والتهاب العظم والنقي. يعتمد العلاج والتشخيص على شدة المرض.
اعتلال العظم الغضروفي في العظم الوتدي
متلازمة كونشر هي نخر غير معقم لعظام مشط القدم (على شكل إسفين). يتضرر عظم الإسفين نتيجة الصدمات، أو الضغط المفرط، أو التواء القدم أو ثنيها. من أكثر أسباب هذا المرض شيوعًا ارتداء أحذية غير مناسبة لحجم وعرض القدم.
تتجلى العملية التنكسية بألم في منطقة القدم، يزداد أثناء المشي. يبدأ المريض بالعرج، محاولًا عدم الدوس على الطرف المؤلم. تُجرى الأشعة السينية لتأكيد التشخيص. يُفرق اعتلال العظم الغضروفي في العظم الوتدي عن كسره.
العلاج محافظ في معظم الحالات. يُثبّت الطرف المصاب بدعامة جبسية، وتُوصف أدوية لتحسين الدورة الدموية. كما يُنصح بإجراءات العلاج الطبيعي التي تُحفّز تجديد أنسجة العظام.


 [
[