خبير طبي في المقال
منشورات جديدة
الورم الميلانيني النقيلي
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
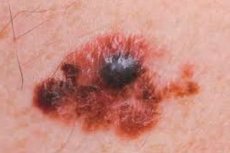
المرحلة الرابعة (الأخيرة) من أحد أكثر أشكال السرطان عدوانية، عندما تُصاب الطبقات العميقة من الجلد وتنتشر الأورام الثانوية ليس فقط إلى أقرب الغدد الليمفاوية، بل أيضًا إلى الغدد البعيدة، تُشخَّص على أنها ورم ميلانيني نقيلي. في حال إصابة أعضاء داخلية حيوية، لا يمكن إنقاذ المريض إلا بمعجزة.
ما هذا؟
تحتوي الطبقة السطحية من الجلد على خلايا تحتوي على الميلانين، وهي مادة صبغية تمنحنا لونًا برونزيًا جميلًا، ولونًا فريدًا للشعر والعينين، وشامات ونمشًا فريدًا على بشرتنا.
الانتشار التدريجي غير المنضبط للخلايا الصبغية، والذي يحدث في مناطق معينة من الجسم، ليس فقط على الجلد المكشوف، بل أيضًا على الأغشية المخاطية، تحت تأثير الأشعة فوق البنفسجية المُطَفِّرة (التي تختلف جرعتها باختلاف كل حالة)، هو الورم الميلانيني. في بداية المرض، عندما يكون العلاج الأمثل، غالبًا ما يبدو الورم الميلانيني كشامة مسطحة جديدة عادية ذات شكل غير منتظم، ولا يُظهر أي أعراض مميزة. لذلك، غالبًا ما يُكتشف الورم الميلانيني في مراحل متأخرة، مما يؤدي إلى نتائج مخيبة للآمال.
هل ينتشر الورم الميلانيني؟ نعم، وبسرعة كبيرة. إن القدرة على الانتشار هي السمة المميزة لعدوانية الأورام الخبيثة. بالمقارنة مع أشكال أخرى من سرطان الجلد، والتي يمكن علاجها حتى في مراحل متقدمة نسبيًا، فإن "التأخير في الورم الميلانيني أشبه بالموت".
علم الأوبئة
من بين جميع الأورام الخبيثة، يُشكل الورم الميلانيني حالة واحدة إلى أربع حالات من كل مئة. سكان الدول الجنوبية من العرق القوقازي، الذين يتعرضون باستمرار لأشعة الشمس الطبيعية المتزايدة، هم أكثر عرضة للإصابة بالمرض. أنواع سرطان الجلد الأخرى أكثر شيوعًا بعشر مرات، لكن الورم الميلانيني يتفوق عليها في عدوانيته بعدة مرات. يموت حوالي 50 ألف شخص سنويًا بسبب الورم الميلانيني حول العالم (وفقًا لمنظمة الصحة العالمية).
تُسجَّل أعلى معدلات الإصابة بين الأستراليين والنيوزيلنديين البيض (23-29.8 حالة لكل 100,000 نسمة). أما بين الأوروبيين، فيقل هذا المعدل بمقدار مرتين إلى ثلاث مرات - حوالي 10 زيارات أولية لكل 100,000 نسمة سنويًا. يُعاني الأفارقة والآسيويون من سرطان الجلد بنسبة أقل بـ 8-10 مرات من البيض، بغض النظر عن مكان إقامتهم. تُشير الإحصاءات إلى تزايد حالات الأورام الجلدية الخبيثة، بما في ذلك عدد المرضى المُشخَّصين بسرطان الجلد حول العالم، والذي يتضاعف كل عقد.
نادرًا ما يُشخَّص الورم الميلانيني لدى الأطفال. تشير معظم المصادر إلى أن العمر الأكثر احتمالًا لظهور الورم الميلانيني هو 30-50 عامًا، وتشير الإحصاءات الطبية في الاتحاد الروسي إلى أن معظم مرضاهم لجأوا إلى العلاج لأول مرة بعد تجاوزهم سن الخمسين (في عام 2008، كان متوسط عمر من لجأوا إلى العلاج لأول مرة 58.7 عامًا).
إن خطر الإصابة بسرطان الجلد الأسود، كما يسمى الورم الميلانيني، على بشرة تبدو صحية ونقية يساوي تقريبًا احتمال الإصابة بسرطان الشامات الموجودة.
يمكن أن يحدث تنكس الخلايا الصبغية في أي مكان على الجلد، ولكن الموقع الأكثر شيوعاً للإصابة بالأورام هو جلد الظهر عند المرضى الذكور، وجلد الساق عند المريضات، والوجه عند المرضى المسنين. المرضى الإناث المصابات بسرطان الجلد أكثر شيوعاً بمرتين من المرضى الذكور.
تشير الإحصائيات إلى أن الورم الميلانيني ينتشر دائمًا إلى الغدد الليمفاوية، دون احتساب المراحل الأولية، حيث لا توجد أي نقائل بعد. هذا هو العضو المستهدف الرئيسي. بعد ذلك، في حوالي 60% من الحالات، توجد نقائل في الجلد.
معدل حدوث الآفات النقيلية في الأعضاء الداخلية هو كما يلي: الرئتين (حوالي 36٪)، الكبد (حوالي ثلث الحالات، ويسمى أحيانًا العضو المستهدف الأول)، الدماغ - خمس حالات الورم الميلانيني الثانوي؛ أنسجة العظام - ما يصل إلى 17٪؛ الجهاز الهضمي - لا يزيد عن 9٪.
الأسباب الورم الميلانيني النقيلي
تُحفّز الأشعة فوق البنفسجية إنتاج الميلاتونين. ويُعزى التعرّض المفرط للإشعاع إلى حدوث طفرات في الخلايا الصبغية، مما يُحفّز عملية نموّها وتكاثرها غير المنضبط.
يمكن أن يكون مصدر الأشعة فوق البنفسجية مهمًا أيضًا. يمكن لأشعة الشمس الطبيعية (التي عادةً ما تسبب حروقًا) أن تُحفّز تطور الورم الميلانيني. في هذه الحالة، يكون العامل الكمي خطيرًا. تزيد الأشعة فوق البنفسجية الاصطناعية، وخاصةً تلك المُستخدَمة في أيٍّ من غرف التشمس الاصطناعي الحديثة والآمنة، بغض النظر عن مدة التعرض، من خطر الإصابة بالورم الميلانيني بنسبة 74%. وقد توصل أطباء أورام أمريكيون من مينيسوتا إلى هذا الاستنتاج بناءً على نتائج دراسة استمرت ثلاث سنوات. ووجدوا أن الورم الميلانيني يتطور بمعدل يتراوح بين 2.5 و3 مرات أكثر لدى مُحبي غرف التشمس الاصطناعي مقارنةً بمن لم يزوروها قط.
تشمل مجموعة الخطر الأشخاص ذوي البشرة الفاتحة - الشقراوات، والمهقين، وذوي الشعر الأحمر. يجب على من لديهم تاريخ عائلي للإصابة بسرطان الجلد أو لديهم شامات كثيرة على الجسم توخي الحذر. يرتبط ارتفاع خطر الإصابة بهذا الورم باضطراب وراثي في نشاط الجين الذي يثبط التغيرات السرطانية في الخلايا.
الشامات الصبغية الموجودة بالفعل على الجلد تُشكل خطرًا من حيث التحول إلى خلايا خبيثة: عملاقة، معقدة، حدودية، زرقاء. كما تُشكل وحمة أوتا، وداء دوبرييل، وجفاف الجلد الصباغي خطرًا ميلانينيًا.
تشمل عوامل الخطر لتطور الانتشار الخبيث للخلايا الصباغية العيش في مناطق ذات مستويات عالية من النشاط الإشعاعي أو التعرض لأشعة الشمس، والعمل في الصناعات الخطرة، وحروق الشمس الدورية أو حتى المفردة لدرجة ظهور البثور، والصدمات التي تصيب العلامات الخلقية، والاضطرابات الأيضية.
يمكن لأيٍّ من الأسباب المذكورة أعلاه، غالبًا مجتمعةً، أن يُحفّز ظهور الخلايا الصباغية غير النمطية وفرط تكاثرها. يُعاني معظم مرضى الورم الميلانيني، وخاصةً في المرحلة النقيلية، من خلل في التسلسل الطبيعي لتسلسل إشارات جين BRAF، ولكن ليس جميعهم. ليس هذا هو الهدف الجزيئي الوحيد في التسبب بالورم الميلانيني. لم تُحدّد عوامل أخرى بعد، ولكن تُبذل جهودٌ كبيرةٌ في هذا الصدد.
تتضمن آلية خباثة الشامات الموجودة عوامل وراثية وعوامل خارجية - التعرض المفرط لأشعة الشمس، والصدمات، وما إلى ذلك.
في تطور الورم الميلانيني، يُميز بين مرحلتين رئيسيتين: الأولى سطحية أو أفقية، حيث ينتشر الورم على طول نفس مستوى سطح الجلد، في الظهارة، والثانية عمودية، عندما يبدأ الورم بالنمو نحو الداخل، في الطبقات العميقة من الجلد وطبقة الدهون تحت الجلد. تظهر النقائل عندما تنتقل العملية إلى مرحلة الانتشار العمودي وتصل إلى الأوعية اللمفاوية والدموية. تنتقل الخلايا السرطانية عبر تدفق اللمف إلى العقد اللمفاوية القريبة، ثم إلى العقد البعيدة، ومع تدفق الدم تصل إلى الأعضاء الحيوية البعيدة. يُعدّ الورم الميلانيني المصحوب بنقائل متعددة، ليس فقط إلى العقد اللمفاوية البعيدة، بل أيضًا إلى الأعضاء الداخلية، من أكثر الحالات سوءًا. السبب الرئيسي لتشخيص "الورم الميلانيني النقيلي" هو التشخيص المتأخر، وهو يعكس إهمالًا كبيرًا لعملية العلاج.
غالبًا ما تُكتشف النقائل بعد استئصال الورم الميلانيني في السنة الأولى. ومع ذلك، قد تظهر النقائل في وقت لاحق. لم تُدرس عملية النقائل بشكل كامل بعد، ولكن من المعروف أنه حتى بعد اختراقها من الطبقة الوعائية إلى العضو المستهدف، قد تبقى الخلايا المتحللة وتكتلاتها في حالة غير قابلة للكشف سريريًا لفترة طويلة، وتظهر وجودها بشكل مفاجئ بعد سنوات عديدة.
كلما طالت المدة منذ العلاج الجذري، انخفض خطر النقائل المُقدّر. بعد سبع سنوات، يصل إلى أدنى مستوياته. ومع ذلك، هناك حالات نقائل متأخرة (بعد فترة عشر سنوات خالية من الانتكاس). وتُعرف حالة فريدة من نوعها لورم ثانوي ظهر بعد 24 عامًا من إزالة الورم الرئيسي.
في أي مرحلة ينتشر الورم الميلانيني؟
يميز الأطباء خمس مراحل رئيسية لسرطان الجلد (0-IV)، بالإضافة إلى ذلك، يميزون المراحل المتوسطة التي تأخذ في الاعتبار السُمك، ومعدل انقسام الخلايا في الآفة، ووجود القرح وأنواع مختلفة من النقائل.
في المرحلة الثالثة من الورم الميلانيني، تُكتشف تكوينات ثانوية في العقد الليمفاوية والأوعية و/أو مناطق الجلد (التوابع) الأقرب إليه. في المرحلتين IIIA وIIIB، لا يمكن تحديد وجود خلايا متغيرة إلا من خلال الفحص المجهري لبصمة اللطاخة والغدد الليمفاوية المثقوبة، وفي المرحلتين IIIC وIIID، يُحدد وجود زيادة في الغدد الليمفاوية الإقليمية عن طريق الجس، وتُحدد الآفات الجلدية بالفحص البصري.
المرحلة الرابعة: ظهور أورام ثانوية ملموسة، على الأقل في العقد اللمفاوية البعيدة عن البؤرة الأولية. في هذه المرحلة، قد تتأثر أي مناطق بعيدة من الجلد والأنسجة العضلية، بالإضافة إلى الأعضاء الداخلية. الأماكن الأكثر شيوعًا هي الرئتان والكبد والدماغ والعظام. يُشخَّص الورم الميلانيني النقيلي عند اكتشاف النقائل.
في المراحل الأولية (الموضعية)، الأولى والثانية من الورم الميلانيني، لا يمكن اكتشاف انتشاره إلى أقرب الجلد والعقد اللمفاوية حتى باستخدام المجهر. ومع ذلك، يشير المفهوم الأورامي الحديث إلى أنه مع ظهور الورم الخبيث، يكون هناك احتمال شبه فوري للنقائل. تنفصل الخلايا المعدلة باستمرار عن التكوين الأولي وتنتقل إلى أماكن جديدة عن طريق المسار اللمفاوي (الدموي)، وتتوقف وتنمو، مكونة نقائل. هذه العملية معقدة للغاية، حيث تتفاعل الخلايا الموجودة في السرير الوعائي مع بعضها البعض وعوامل أخرى، ويموت معظمها دون أن يتحول إلى نقائل. في البداية، يحدث النقائل ببطء وبشكل غير محسوس، ولكن مع الورم الميلانيني الذي انتشر إلى عمق يزيد عن 1 مم، وهذا يتوافق مع المرحلة الثانية فقط، يوجد بالفعل خطر اكتشاف أورام ثانوية بعد فترة من إزالته.
يتم تصنيف هذا الورم في أغلب الأحيان باستخدام تصنيف TNM الذي طورته الجمعية الأمريكية للسرطان، والذي يعكس ثلاث فئات:
- T (ترجمة الورم: الورم) - يعكس عمق انتشار العملية، ووجود (غياب) الضرر السطحي، ومعدل انقسام نوى الخلايا المعدلة (يتم ترميز الورم الميلانيني النقيلي T3-T4 مع إضافات الحروف)؛
- N (عقدة لمفاوية – عقدة لمفاوية) – يعكس وجود آفات في العقد اللمفاوية، ويشير المؤشر الرقمي إلى عددها، ويشير مؤشر الحروف، وخاصة b، إلى أن تضخم العقد اللمفاوية ملموس أو حتى مرئي بصريًا؛
- M (نقيلة) - نقائل بعيدة (نقائل M1 موجودة، M0 - لم يتم اكتشاف أي منها).
يصيب الورم الميلانيني بشكل رئيسي العقد الليمفاوية القريبة من بعضها، والتي تُسمى العقد الحارسة. في مرحلة النقائل المبكرة، تُزال هذه العقد؛ وهذه المرحلة من المرض تُعتبر مُبشرة نسبيًا من الناحية التشخيصية.
يُطلق على النقائل الجلدية التي تقع على بُعد لا يزيد عن 2 سم من الورم الأم اسم "النقائل التابعة". عادةً ما تكون هناك عدة نقائل، وهي عبارة عن مجموعات من الخلايا السرطانية (تُحدَّد تحت المجهر) أو تبدو كعقيدات صغيرة أو كبيرة. تُسمى الأورام الثانوية على الجلد الواقعة خارج منطقة السنتيمترات نقائل عابرة. ويُعتبر انتشار الورم إلى الجلد، وخاصةً إلى الأعضاء الداخلية، علامةً غير مرغوب فيها.
 [ 9 ]
[ 9 ]
الأعراض الورم الميلانيني النقيلي
لتجنب تشخيص "الورم الميلانيني النقيلي"، يجب عليك فحص الشامات الموجودة على جسمك بشكل دوري، وإذا أثار أي منها الشكوك حول سلامته، فيجب عليك استشارة طبيب أورام الجلد.
أولى العلامات التي يجب أن تُنبهك هي زيادة ملحوظة في حجم الشامة على مستوى الجلد (أكثر من 5 مم) و/أو عموديًا فوقه؛ شكل غير متماثل، وحواف صدفية غير متساوية؛ تغيرات ملحوظة في الشكل واللون - مناطق غير متماثلة ناقصة الصبغة، ونقاط، ومناطق بألوان مختلفة. عادةً ما يكون هناك أكثر من عرض مُنذر؛ فالنمو السريع يعني أن الشامة تزيد حوالي مليمتر واحد شهريًا في أي اتجاه.
وتشمل الأعراض اللاحقة الحكة في المنطقة، والتهاب الجلد حول الشامة المشكوك فيها، وفقدان التصبغ، وفقدان الشعر الذي كان ينمو عليها سابقًا، وتقشير سطح الشامة، وظهور عقيدات عليها.
يُعدّ السطح الرطب أو المتقرح أو النازف، دون أي إصابة، من الأعراض غير المرغوبة. كما يُعدّ السطح المُلمّع بدون أي نمط جلدي غير مرغوب فيه، وكذلك الإحساس اللمسي بتغير في كثافة التكوين.
يشير ظهور الأقمار الصناعية على سطح الجلد المحيط بالشامة المشكوك فيها - عقيدات أو بقع مصطبغة (وردية اللون)، أي نقائل إلى الجلد القريب، إلى أن مرحلة الورم الميلانيني هي على الأقل IIIC.
يمكن أن يتطور الورم الميلانيني بأشكال متعددة. ومن بين هذه الأشكال:
- الأكثر شيوعًا (أكثر من 2/3 من الحالات) - ينتشر بشكل سطحي، ويبدو وكأنه بقعة بنية اللون، مسطحة تقريبًا ذات شكل غير منتظم ولون غير متساوٍ (مناطق رمادية وردية داكنة بلون اللحم)، موضعية بشكل متكرر على الجذع والأطراف؛ بمرور الوقت، يغمق السطح، ويصبح لامعًا، ويتلف بسهولة، وينزف، ويتقرح؛ يمكن أن تستمر المرحلة الأفقية من عدة أشهر إلى سبع إلى ثماني سنوات (لها تشخيص أكثر ملاءمة)؛ بعد بداية المرحلة الرأسية، يبدأ الورم في النمو لأعلى وإلى الداخل، ويحدث نقائل سريعة؛
- ينمو الورم الميلانيني العقدي (العقيدي) بشكل عمودي على الفور (لا توجد مرحلة نمو أفقية) - يرتفع فوق الجلد بطريقة قبة الشكل، وله تصبغ مختلف، وغالبًا غير متساوٍ (أحيانًا ناقص الصبغة)، وحدود واضحة وشكل دائرة أو بيضاوي، وسطح أملس ولامع وسهل التلف؛ في بعض الأحيان يبدو مثل ورم حميد على ساق؛ يتطور بسرعة - من ستة أشهر إلى سنة ونصف؛
- الورم الميلانيني النمش (التصبغ الخبيث) - بقع بدون شكل محدد وحدود واضحة، تشبه النمش الكبير، النمو الأفقي بطيء جدًا من سن العاشرة إلى العشرين عامًا، يوجد غالبًا لدى كبار السن على الأجزاء المكشوفة من الجسم والوجه، تتجلى المرحلة الرأسية من خلال حقيقة أن الحدود تصبح متعرجة أو متموجة، تبدأ البقعة في الارتفاع فوق الجلد، تظهر العقيدات والقرح والقشور والشقوق على سطحها - هذه المرحلة محفوفة بظهور النقائل؛
- الورم الميلانيني المرقط (النهايات العدسية) هو نوع نادر، يصيب بشكل رئيسي البشرة الداكنة، ويتطور على الأصابع، والنخيل، والقدمين، وتحت الظفر (يتكون شريط داكن).
هناك احتمال كبير لانتشار الأورام الميلانينية على الأغشية المخاطية. وعادةً ما تُكتشف مصادفةً أثناء فحوصات طبيب الأسنان، وطبيب الأنف والأذن والحنجرة، وطبيب المستقيم، وطبيب أمراض النساء. وعادةً ما يكون تصبغ هذه التكوينات ملحوظًا وغير متساوٍ.
الورم الميلانيني عديم الصبغة نادر للغاية. غالبًا ما يُشخَّص في مراحل متأخرة. يمكن أن يكون من أي نوع - سطحي، عقدي، عدسي.
تتجلى العلامات العامة لورم الميلانوما النقيلي، مثل جميع أنواع السرطان في المراحل المتأخرة، في الشعور بالضيق المستمر، وفقر الدم، والنحافة، والشحوب، وانخفاض المناعة، ونتيجة لذلك، التهابات فيروسية حادة بطيئة لا نهاية لها في الجهاز التنفسي وتفاقم الأمراض المزمنة الموجودة.
كيف تبدو نقائل الورم الميلانيني؟
الأورام الثانوية على الجلد مرئية بصريًا. تبدو التوابع كبقع داكنة متعددة صغيرة أو عقيدات تقع بالقرب من الورم الأصلي أو مكان إزالته. هذا الشكل شائع في مواقع التكوين الأولي على جلد الجذع أو الأطراف. تظهر النقائل التوابع في الورم الميلانيني، المنتشرة عبر الأوعية اللمفاوية، في حوالي 36% من الحالات. يمكن أن تصاحبها نقائل عقدية، والتي تحدث لدى أكثر من نصف مرضى الورم الميلانيني النقيلي.
العقيدات (نقائل تحت الجلد من الورم الميلانيني)، تنتشر مع تدفق الليمف، وعادة ما تبدو مثل الأورام تحت أو داخل الأدمة، وغالبا ما يكون لها سطح متقرح ينزف. عادة إقليمية. تبدو البؤر العقيدية الثانوية، التي تظهر نتيجة للانتشار الدموي، مثل العقد المتعددة المستديرة أو البيضاوية المنتشرة في أي جزء من الجسم، ولكن أماكنها المفضلة هي الصدر والظهر والبطن. الجلد فوقها سليم، بلون اللحم أو مزرق، عندما يتألق الميلانين المتراكم تحت طبقته الرقيقة. غالبًا ما يتقلب الحجم من 50 مم إلى 4 سم، مع الأحجام الأكبر، يمكن أن تندمج الأورام، ويصبح الجلد أرق، ويصبح لامعًا، وتتضرر سلامة الغلاف (الشقوق والقرح). للوهلة الأولى، يمكن أن تشبه أورام الجلد الثانوية الأورام الشحمية والأكياس الجلدية والندبات والأمراض الجلدية. قد لا تكون نقائل الورم الميلانيني إلى الأنسجة الدهنية تحت الجلد ملحوظة أثناء الفحص الخارجي، ولكن يمكن تحديدها عن طريق الجس.
نقائل الجلد الشبيهة بالحمرة في الورم الميلانيني نادرة، إذ لا تتجاوز 1.5% من الحالات. في هذه الحالة، يُزرع سطح الجلد بخلايا صباغية معيبة عبر المسار اللمفاوي. وهي نموذجية لموقع الورم الأم في المناطق الصدغية من فروة الرأس والمعصمين والساقين والصدر. تشبه هذه النقائل الحمرة في مظهرها، حيث يكون الجلد المحيط بالآفة الأولية مؤلمًا، وله لون مزرق، ومتورمًا. ويمكن أن تصاحبها أورام ثانوية.
نادرًا ما تحدث نقائل جلدية خثارية الوريد، ولكن أكثر شيوعًا من نقائل الحمرة (تصل إلى 4% من الحالات، غالبًا مع الورم الميلانيني الموضعي في قصبة الساق). تكون الختمات المؤلمة مفرطة الاحتقان، مع توسع الأوردة السطحية. موقعها موضعي، ومسار انتشار الخلايا السرطانية لمفاوي.
عندما تنفصل خلايا الورم الميلانيني وتدخل مجرى الليمف، فإنها تهاجم أولاً العقد الليمفاوية الحارسة. إنها أول حاجز يمنع انتشار الخلايا السرطانية وأول من يعاني. في البداية، يتم الكشف عن نقائل الورم الميلانيني إلى العقد الليمفاوية عن طريق الفحص المجهري لمحتوياتها التي يتم الحصول عليها عن طريق الثقب. في المراحل اللاحقة، تكون العقد الأقرب إلى الورم الأم متضخمة بالفعل ويمكن جسها بسهولة، بل ويمكن رؤيتها لاحقًا. ومع ذلك، حتى مع إصابة 2-3 عقد ليمفاوية حارسة وعدم وجود أي انتشار آخر، لا يزال من الممكن إزالتها. إذا تم الكشف عن نقائل في عقد بعيدة في الجهاز الليمفاوي، يتم تفسير حالة المريض على أنها أسوأ بكثير، على الرغم من أن الكثير يعتمد على عددها وموقعها.
أشد درجات الضرر هي تلك التي تستقر فيها خلايا السرطان المتنقلة في الأعضاء الداخلية. تنتشر هذه الخلايا دمويًا في جميع أنحاء الجسم، وتؤثر على الأعضاء الحيوية، والتي يستحيل استئصالها، أو حتى جزء منها، عادةً. أما بالنسبة للنقائل إلى الأعضاء الداخلية، فإن وصفها بـ"الظاهر" غير دقيق. تظهر أعراضها، ويمكن تشخيصها باستخدام وسائل تشخيصية مختلفة، مثل الموجات فوق الصوتية، والتصوير بالرنين المغناطيسي، والتصوير الشعاعي، كما يمكن اكتشافها من خلال الفحوص المخبرية.
نقائل الورم الميلانيني إلى الدماغ هي مجموعات من الخلايا الصباغية المنقسمة باستمرار في أجزاء مختلفة من الدماغ، لذا تظهر أعراض مختلفة. تتميز أورام الدماغ النقيلية بتوعك عام، وفقدان الشهية ووزن الجسم، والحمى. يمكن التعبير عن المظاهر الدماغية العامة بالصداع، والغثيان، والتقيؤ، واضطرابات النوم، واضطرابات المشية، وتنسيق الحركات، والذاكرة، والكلام، وتغيرات الشخصية. يمكن أن تسبب نقائل الورم الميلانيني إلى الدماغ نزيفًا داخل الجمجمة، ونوبات صرع، وشللًا، واضطرابات عصبية أخرى حسب الإصابة. على سبيل المثال، تتجلى نقائل الورم الميلانيني إلى الغدة النخامية بالصداع، وشلل العين (شلل العصب المحرك للعين)، وضعفًا بصريًا آخر، وعطشًا شديدًا، وكثرة التبول (داء السكري الكاذب العصبي). لأغراض التشخيص، يُنصح بإجراء تصوير بالرنين المغناطيسي للدماغ، ولكنه لا يقدم دائمًا إجابة دقيقة حول أصل الورم ونوعيته.
تتجلى نقائل الورم الميلانيني في الكبد، بالإضافة إلى الأعراض العامة للتوعك، في غثيان وقيء مستمرين، خاصةً بعد تناول منتجات غير غذائية، وشعور بعدم الراحة في منطقة الكبد، ويرقان. يكشف الجس أيضًا عن تضخم الكبد وضغطه، بالإضافة إلى تضخم الطحال. يُظهر الفحص بالموجات فوق الصوتية أن سطح الكبد مغطى بدرنات كثيفة.
اختلال التركيب الكيميائي الحيوي للدم. القيء غير المنضبط لأكثر من يوم، خاصةً المصحوب بالدم، والبراز الأسود، وتضخم البطن، كلها أعراض تستدعي تدخلاً طبياً عاجلاً.
غالبًا ما ينتشر الورم الميلانيني إلى الرئتين، وفي بعض المصادر يُطلق على هذا العضو اسم الهدف الرئيسي، وفي مصادر أخرى يُطلق عليه اسم الكبد أو الدماغ. يتجلى هذا التوطين الثانوي للورم، بالإضافة إلى الأعراض العامة، بضيق في التنفس، وأزيز، وعدم انتظام في التنفس، وسعال جاف مستمر مصحوب ببلغم قليل الإخراج، وأحيانًا مصحوب بمزيج من الدم، وألم في الصدر، وقد يكون هناك ارتفاع في درجة الحرارة.
عادةً ما يُصوَّر الورم بالطرق الإشعاعية. قد تكون النقائل بؤرية، مستديرة الشكل. مع انتشارها الصغير، تكون أكثر ملاءمة. لها أصل دموي. في كثير من الأحيان، في الورم الميلانيني، تُلاحظ نقائل تسللية ذات أصل لمفي، تبدو على شكل سواد موضعي أو شبكة تُحيط بالرئتين في الصورة. عمليًا، تُلاحظ الأشكال المختلطة بشكل رئيسي.
تتجلى نقائل الورم الميلانيني في العظام بألم موضعي مستعصي وكسور متكررة. يؤدي ظهور الخلايا الخبيثة في العظام ونمو الورم إلى اختلال توازن العمليات الأيضية بين الخلايا البانية للعظم، التي تُصنّع الخلايا الفتية في مصفوفة العظم، والخلايا الناقضة للعظم، مما يُدمر أنسجة العظم. في معظم الحالات، تُنشّط الخلايا الناقضة للعظم وعمليات ارتشاف العظم بتأثير الخلايا السرطانية، إلا أن نشاط الخلايا البانية للعظم يغلب أحيانًا، مما يُسهم في انضغاط العظام بشكل غير طبيعي، على الرغم من أن الأشكال المختلطة هي الأكثر شيوعًا.
ينتشر الورم الميلانيني إلى العظام بشكل أقل من انتشاره إلى الكبد والرئتين والدماغ. تظهر نقائل الورم الميلانيني أولًا في العمود الفقري، ثم في الأضلاع والجمجمة وعظام الورك والقص. بعد ذلك، تنتشر الخلايا السرطانية في عظام الحوض (وهو أمر شائع في حالة الورم الأم في منطقة الفخذ)، وأخيرًا في عظام الكتف. تتركز الأورام الثانوية في الأجزاء النخاعية، التي تعمل على تراكم الكالسيوم، وتفضل العظام الإسفنجية الغنية بالدم. نادرًا ما تُشارك العظام الأنبوبية في العملية المرضية، حيث تكون جميع الأماكن "المفضلة" مشغولة بالفعل.
تؤدي العمليات التحللية للعظام إلى فرط كالسيوم الدم، مما يؤثر سلبًا على سير العمليات المختلفة في الجسم - حيث تعاني الكلى والجهاز العصبي المركزي والجهاز القلبي الوعائي والجهاز الهضمي.
تظهر نقائل الورم الميلانيني إلى القلب في مرحلة متقدمة من المرض. في الورم الميلانيني، يكون هذا التوطين أكثر شيوعًا منه في البؤر الأولية الأخرى. غالبًا ما تهاجر الخلايا السرطانية إلى القلب من الرئة، وتصل إليه عبر الجهاز اللمفاوي ومجرى الدم. غالبًا ما توجد النقائل في التامور، ثم في أي حجرة قلبية. نادرًا ما تتأثر الصمامات والشغاف. تظهر الأورام النقيلية في القلب كاضطراب في نشاط القلب، ويتم اكتشافها متأخرًا، ولا تؤثر على آلية الموت والبقاء.
إذا انتشر الورم إلى الجهاز الهضمي، تظهر أعراض عسر الهضم. على خلفية المظاهر العامة لتسمم السرطان - الشعور بالإرهاق والضعف وآلام البطن وانتفاخ البطن والغثيان والقيء. عند التمركز في المريء، يُلاحظ أولاً ضعف القدرة على البلع. يتمركز الألم خلف القص وفي الجزء العلوي من البطن، وقد يكون هناك ثقب في الجدران ونزيف. يتميز الورم في المعدة بألم في المنطقة فوق المعدة والغثيان والقيء وبراز أسود اللون. يتجلى ورم البنكرياس الثانوي بأعراض التهاب البنكرياس المزمن. نقائل الورم الميلانيني إلى الأمعاء نادرة للغاية، ومع ذلك، فهي الأكثر خباثة. تظهر أعراضها بأعراض خلل في الأمعاء، ويمكن أن تؤدي إلى ثقب جدرانها أو انسداد الأمعاء.
من النادر جدًا أن يتطور الورم الميلانيني كورم أولي على الغشاء المخاطي للجهاز الهضمي؛ وتحدث التكوينات الثانوية هناك في كثير من الأحيان.
غالبًا ما يُكتشف الورم الميلانيني عديم اللون، أي عديم اللون، في مراحله المتأخرة، بعد ظهور النقائل. يتميز بنفس الأعراض السريرية، باستثناء عدم وجود لون داكن محدد، وهو ما يلفت الانتباه في المقام الأول. يظهر الورم الميلانيني عديم اللون (غير المصطبغ) على منطقة نظيفة من الجلد، ويتوافق شكله مع اللون الطبيعي، ويكون لونه بلون اللحم مع مسحة حمراء أو وردية أو رمادية. وهو، مثل الورم المصطبغ، ينمو بسرعة ويتغير شكله، ويكون غير متماثل، وحوافه غير متساوية، أو عقيديًا، وقد ينزف، ويُسبب الحكة، ويُغطى بقشرة وقروح.
تنتشر نقائل الورم الميلانيني غير المصطبغ بنفس الطرق وإلى الأعضاء نفسها. يعتبر الكثيرون هذا النوع من الورم الميلانيني أكثر خباثة؛ إذ يُعتقد أن النقائل تظهر وتنتشر في جميع أنحاء الجسم أبكر بكثير من السرطان "الأسود" العادي. ولعل هذا الرأي يعود إلى أن مرضى الورم عديم اللون غالبًا ما يلفتون انتباه الأطباء بنقائل واضحة، دون أن يكونوا على دراية بإصابتهم بالورم الميلانيني.
غالبًا ما يُصاحب الورم الميلانيني الخبيث النقائل، وقد يتطلب أحيانًا تسكينًا مستمرًا للألم. وأكثرها إيلامًا هي النقائل التي تصيب الدماغ والأنسجة العظمية.
المضاعفات والنتائج
غالبًا ما تكون نقائل الورم الميلانيني متعددة، مما يجعل مكافحتها صعبة للغاية. إضافةً إلى ذلك، تحدث مرحلة النقائل عندما يعجز الجسم عن المقاومة. تُعطّل الأورام الثانوية وظائف جميع الأعضاء الحيوية وتؤدي إلى وفاة المرضى.
بعد استئصال الورم الميلانيني، حتى في مرحلة أولية مواتية مع عدم وجود نقائل قابلة للكشف، لا يوجد ضمان بعدم انتكاس الورم. تحدث ما يصل إلى 90% من هذه الحالات خلال أول عامين بعد العلاج، ولكن يُنصح بإجراء فحوصات دورية لدى طبيب أورام جلدية، حيث توجد حالات يُكتشف فيها المرض بعد فترة طويلة من عدم الانتكاس.
يُعدّ الورم الميلانيني النقيلي في الجلد شكلاً معقدًا بحد ذاته. بالإضافة إلى ذلك، من الممكن حدوث مضاعفات شائعة بعد الجراحة، مثل التقيح، والعدوى، والألم المزمن الموضعي في مواقع الشقوق.
يُعد مؤشرٌ مثل مؤشر الانقسام الفتيلي، الذي يعكس قدرة الخلايا على الانقسام، ذا أهمية بالغة في تشخيص المرض. يشير ارتفاع مؤشر الانقسام الفتيلي إلى انقسام خلوي مكثف، وبما أننا نتحدث عن خلايا سرطانية، فإن الورم الميلانيني النمش ذو مؤشر النقائل المرتفع (الذي يبدو انقساميًا) لديه احتمالية عالية لانتشار النقائل.
التشخيص الورم الميلانيني النقيلي
الإجراء التشخيصي الأقدم هو الفحص الخارجي للمريض، وجس الغدد الليمفاوية، وتنظير الجلد، وخاصةً باستخدام وسط غمر خاص، مما يسمح برؤية جيدة للطبقة القرنية من البشرة وتحديد ما إذا كانت الشامة المشكوك فيها خطيرة بدقة. للقيام بذلك، يتم تحليل معاييرها (الشكل، والحجم، والحواف، واللون غير المتساوي، ووجود هياكل بيضاء زرقاء) باستخدام قاعدة ABCDE. يوجد أيضًا برنامج حاسوبي يسمح بمقارنة صور الشامة المشكوك فيها مع تلك الموجودة في قاعدة البيانات، ولكن هذه التشخيصات لم تنتشر على نطاق واسع بعد. في حالة وجود وحمة مشبوهة، بالإضافة إلى فحص شامل للجلد والأغشية المخاطية المرئية، يخضع المريض لأشعة سينية على الصدر في إسقاطين (مباشر وجانبي)، بالإضافة إلى فحص بالموجات فوق الصوتية للعقد الليمفاوية وأعضاء البطن والحوض.
لا يُسمح بالطرق الجراحية لفحص التكوين الأولي نفسه (خزعة) في حالة الورم الميلانيني. يمكن إجراء تحليل خلوي لبصمة مسحة من سطح التكوين.
يتم التوصل إلى الاستنتاج النهائي حول مرحلة وشكل التكوين بعد إجراء الفحص النسيجي للخلد المزال، وتحديد العمق الدقيق لإنباته ومؤشر الانقسام الفتيلي.
ومع ذلك، من أجل الكشف عن النقائل الدقيقة في الغدد الليمفاوية الحارسة التي لم تتضخم بعد، يتم استخدام طريقة خزعة الإبرة الدقيقة تحت سيطرة الموجات فوق الصوتية بشكل متزايد، مما يجعل من الممكن التخلي عن تشريح الغدد الليمفاوية الوقائية المؤلمة.
يتم استخدام الخزعة في أماكن معينة من النقائل، على سبيل المثال، في الرئتين.
قبل إجراء العملية، يخضع المريض لفحوصات سريرية قياسية لتقييم حالته الصحية.
إذا كانت العلامات السريرية تشير إلى وجود نقائل في الكبد، يتم إجراء اختبارات الكبد وتقييم مستوى لاكتات ديهيدروجينيز (LDH).
عادةً ما تكون نقائل الورم الميلانيني متعددة. وتُستخدم وسائل التشخيص الحديثة للكشف عنها، مثل الإشعاع (التصوير الشعاعي، التصوير المقطعي المحوسب)، والتصوير بالرنين المغناطيسي، والموجات فوق الصوتية، وتنظير المعدة الليفي، والتصوير الومضاني.
تشخيص متباين
يُجرى التشخيص التفريقي بين الشامات الحميدة والميلانوما الخطيرة، وذلك وفقًا لمراحل المرض، ووجود نقائل مفردة أو متعددة. وهذا أمر بالغ الأهمية لاختيار أساليب تقديم المساعدة الأكثر فعالية.
في المراحل الأولية، وكذلك في الأورام الانفرادية والمنتشرة، يكون العلاج الجراحي أساسيًا، حتى في وجود النقائل الدقيقة - بالاشتراك مع العلاج الدوائي.
يتم تمييز الورم الميلانيني المنتشر في الجلد، والذي لم يعد العلاج الجراحي له ذا أهمية، ولكن يتم إجراء العلاج الدوائي التلطيفي.
تُفرّق الأورام الثانوية عن الأورام الأخرى، والتي غالبًا ما تكون حميدة، مثل نقائل الورم الشحمي أو الميلانيني إلى الدهون تحت الجلد، أو الورم الميلانيني الشفاني في العقدة الغاسرية في الدماغ، أو الورم الميلانيني النقيلي في قاعدة الحفرة القحفية الوسطى. كما تُفرّق نقائل الورم إلى القلب عن الآثار السريرية للعلاج الكيميائي والتعرض للإشعاع.
 [ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]، [ 28 ]، [ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]
[ 24 ]، [ 25 ]، [ 26 ]، [ 27 ]، [ 28 ]، [ 29 ]، [ 30 ]، [ 31 ]، [ 32 ]
من الاتصال؟
مزيد من المعلومات عن العلاج
الوقاية
الوقاية من أي مرض أسهل من العلاج. عادةً ما يكون الورم الميلانيني غير قابل للشفاء في مراحله المتأخرة، لذا يُعد التشخيص المبكر والدقيق الوسيلة الرئيسية للوقاية من تطور المرض وظهور النقائل، عندما تكون فرص البقاء على قيد الحياة أقل تفاؤلاً.
ينصح الخبراء بإزالة أي شامة تزعجك، حتى لو كانت غير ضارة، ليس في صالونات التجميل، بل في المؤسسات الطبية المتخصصة، باستخدام طرق الإزالة التي تجعل من الممكن إجراء فحص نسيجي لاحق للأنسجة التي تمت إزالتها.
الوقاية من تكوّن الورم الميلانيني هي اتباع سلوك صحي في الشمس، وتجنب حروق الشمس التي قد تؤدي إلى الاحمرار. يُنصح بالتعرض لأشعة الشمس في الصباح الباكر أو بعد الساعة الرابعة عصرًا، عندما تكون أشعة الشمس أقل شدة. كما يجب الحد من وقت التعرض لأشعة الشمس.
إذا كان لديك شامات على جسمك، يجب عليك محاولة حمايتها من أشعة الشمس، وارتداء قبعات واسعة الحواف في الأيام المشمسة، وارتداء ملابس خفيفة وطبيعية ولكن مغلقة، واستخدام النظارات الشمسية عالية الجودة والكريمات ذات عامل الحماية من الشمس SPF15 على الأقل.
في ضوء الأبحاث الجديدة، من الأفضل تجنب زيارة حمامات الشمس تمامًا، لأن الضوء فوق البنفسجي الاصطناعي، حتى لو تم الحصول عليه من أحدث المصادر وأكثرها أمانًا وعندما يتم مراعاة الفواصل الزمنية الموصى بها، ليس ضارًا تمامًا بالجلد.
ينبغي للأشخاص المعرضين للخطر أن يكونوا أكثر حذرا.
يجب أن تكون التغذية متكاملة، فالعديد من المنتجات لها خصائص مضادة للأورام - الجزر الطازج، والبقدونس، والطماطم، واليقطين. وخلص باحثون من بوسطن إلى أن محبي القهوة أقل عرضة للإصابة بسرطان الجلد. ومن المفيد تناول الأطعمة التي تحتوي على السيلينيوم (اللحوم والأحشاء، والفطر، والبصل، والثوم، والخبز الأسمر، والمكسرات البرازيلية) وفيتامين هـ (الزيوت النباتية، وبذور دوار الشمس، ومعظم المكسرات، والبازلاء، والفاصوليا، والملفوف، والبيض).
يُنصح الأشخاص بعد استئصال الورم الميلانيني في مراحله المبكرة بالخضوع لدورة علاجية باستخدام مستحضرات عشبية ذات فعالية مثبطة للخلايا وتمنع انتشار الأورام النقيلية. ومن هذه المستحضرات: فطر البتولا شاجا، ونبات فيسيلكا، وأعشاب مثل الجذر الذهبي، وبقلة الخطاطيف، والشوك الشائع، والهدال الأبيض، وليانا سيبيريا (الكاهن)، وغيرها. كما يمكن للعلاج المثلي بعد الجراحة أن يحقق فوائد ملموسة ويمنع الانتكاسات.
توقعات
إذا تحدثنا عن الورم الميلانيني النقيلي ذي النقائل البعيدة، فإن المرضى المصابين بهذا التشخيص معرضون لخطر كبير للوفاة خلال السنوات الخمس الأولى بعد التشخيص. ويُقدر هذا الخطر بأكثر من 80%، ولكنه لا يزال أقل من 100%!
كم يعيش المصابون بسرطان الجلد في المرحلة الرابعة؟ البيانات مخيبة للآمال: فرغم كل جهود الأطباء، حتى مرضى المجموعات البحثية لا يبقون على قيد الحياة في المتوسط حتى سنة واحدة. ورغم وجود حالات مختلفة، فإن الشفاء التام ممكن، لذا لا تيأس.
معدل البقاء على قيد الحياة لمدة خمس سنوات أعلى قليلاً في مجموعة المرضى الذين يعانون من مرحلة أخف من الورم الميلانيني. في المرحلة الثالثة من المرض مع أورام نقيلية في العقد الليمفاوية الإقليمية، وكذلك لدى المرضى الذين يعانون من انتشار عمودي للورم الميلانيني بعمق يزيد عن 4 مم (المرحلة الثانية ب و ج) بعد العلاج الجذري، يُقدر احتمال الانتكاس بنسبة 50-80%.

