خبير طبي في المقال
منشورات جديدة
داء ليغ كالفيه بيرثيز
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
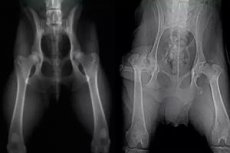
داء ليغ-كالفيه-بيرثيس (أو تنخر العظم الغضروفي في رأس الفخذ) هو أكثر أنواع نخر رأس الفخذ شيوعًا لدى الأطفال. حتى الآن، أدى هذا المرض إلى اضطرابات شديدة في التركيب التشريحي ووظيفة مفصل الورك، وبالتالي إلى إعاقة المرضى. لم يُكتشف داء بيرثيس كمرض مستقل إلا في بداية القرن الماضي؛ وقبل ذلك، كان يُعتبر سلًا عظميًا. يُصيب هذا المرض 25.3% من الأطفال من بين أمراض مفصل الورك لدى الأطفال.
يوجد لمرض بيرثيز درجات متفاوتة من الشدة، والتي يتم تحديدها بشكل أساسي من خلال حجم وموقع موقع النخر (ما يسمى بالعقدة) في المشاش وعمر الطفل عند ظهور المرض.
الأسباب داء ليغ كالفيه بيرثيز
لم تُوضَّح أسباب مرض ليغ-كالفيه-بيرثيس ومسبباته بشكل كامل. ووفقًا لدراسات حديثة، فإن العوامل المُهيِّئة للإصابة به هي خلل التنسج الخلقي في النخاع الشوكي، وإعادة الهيكلة الفسيولوجية للجهاز الوعائي الإقليمي.
يُسبب خلل تنسج النخاع الشوكي الخلقي (على مستوى الفقرات الصدرية السفلية والقطنية العلوية) بدرجات متفاوتة من الشدة اضطرابات في تغذية الأطراف السفلية. ونتيجةً لذلك، تحدث تغيرات تشريحية ووظيفية في الجهاز الوعائي في منطقة مفصل الورك. تتمثل هذه التغيرات التشريحية في نقص تنسج جميع الأوعية الدموية المُغذية للمفصل، وعدد قليل من المفاغرات بينها. تشمل الاضطرابات الوظيفية تشنج الشرايين الناتج عن زيادة تأثير الجهاز العصبي الودي، وتمدد الأوردة الانعكاسي. تؤدي هذه الاضطرابات إلى انخفاض تدفق الدم الشرياني، وصعوبة تدفق الدم الوريدي، ونقص تروية كامن في أنسجة عظام رأس وعنق عظم الفخذ.
إن إعادة الهيكلة الفسيولوجية للنظام الوعائي لعظم رأس الفخذ من النوع الصبياني لإمدادات الدم إلى النوع البالغ يزيد بشكل كبير من احتمالية الإصابة باضطرابات تدفق الدم.
إن التحميلات الوظيفية الزائدة، والأضرار الدقيقة، والصدمات، وانخفاض حرارة الجسم والالتهابات هي العوامل المنتجة التي تؤدي إلى تعويض إمدادات الدم إلى رأس الفخذ، وانتقال نقص تروية أنسجة العظام إلى نخرها والبداية السريرية للمرض.
الأعراض داء ليغ كالفيه بيرثيز
الأعراض المبكرة لمرض بيرثيس هي متلازمة الألم المميزة والعرج الخفيف المصاحب ومدى محدود من الحركة في المفصل.
عادةً ما تكون الآلام متقطعة ومتفاوتة الشدة. غالبًا ما تكون موضعية في مفصل الورك أو الركبة، وكذلك على طول الفخذ. أحيانًا، لا يستطيع الطفل وضع وزنه على الساق المؤلمة لعدة أيام، فيبقى في الفراش، ولكنه غالبًا ما يمشي عرجًا. قد يكون العرج خفيفًا، على شكل جرّ للساق، ويستمر من عدة أيام إلى عدة أسابيع.
عادةً ما تتناوب فترات المظاهر السريرية مع فترات هدوء. في بعض حالات المرض، يختفي الألم تمامًا.
التشخيص داء ليغ كالفيه بيرثيز
عند الفحص، يُلاحظ انكماش خفيف في الدوران الخارجي وتضخم عضلي في الطرف السفلي. وكقاعدة عامة، يكون اختطاف الورك والدوران الداخلي محدودًا ومؤلمًا. غالبًا ما تُكتشف علامات سريرية لخلل التنسج الفقاري النخاعي في العمود الفقري القطني العجزي، مما يُرجّح الإصابة بمرض بيرثيس.
إذا كان هناك اختطاف محدود أو دوران داخلي للورك وبيانات تاريخية مميزة، يتم إجراء تصوير شعاعي لمفاصل الورك في إسقاطين (إسقاط أمامي خلفي وإسقاط لاوينشتاين).
طرق التشخيص الآلية
الأعراض الشعاعية الأولى للمرض هي انحراف طفيف (تسطيح) للجزء الخارجي الجانبي من العظم المصاب وتخلخل بنيته العظمية مع توسع الفراغ الشعاعي للمفصل.
وبعد ذلك بقليل، يتم الكشف عن أعراض "الثلج الرطب"، والتي تتكون من ظهور عدم التجانس في بنية العظام في المشاش مع مناطق ذات كثافة بصرية متزايدة ومنخفضة، وتشير إلى تطور نخر العظم.
ويلي ذلك مرحلة كسر الانطباع، والتي لها صورة شعاعية أكثر وضوحا وتتميز بانخفاض في الارتفاع وضغط البنية العظمية للمشاش مع فقدان بنيتها الطبيعية - أعراض "الكسارة الطباشيرية".
في كثير من الأحيان، يتميز ظهور مرحلة كسر الانطباع بظهور خط كسر مرضي تحت الغضروف في المشاش المصاب - أعراض "المسمار"، والتي يمكن استخدام موقعها وطولها للتنبؤ بحجم وموقع بؤرة محتملة للنخر - الانعزال، وبالتالي شدة المرض.
من المتعارف عليه عمومًا أن المرحلة الأولى من المرض - مرحلة نخر العظم - قابلة للعكس، ومع وجود بؤرة نخرية صغيرة، والتي تتجدد الأوعية الدموية بسرعة، لا تتطور إلى مرحلة الكسر الانطباعي. يشير ظهور خط كسر مرضي تحت الغضروف في المشاش إلى بداية مسار مرضي طويل الأمد ومتدرج، قد يستمر لعدة سنوات.
في الآونة الأخيرة، استُخدم التصوير بالرنين المغناطيسي بكثرة للتشخيص المبكر لاعتلال العظم الغضروفي في رأس الفخذ. تتميز هذه الطريقة بحساسية ودقة عاليتين، حيث تتيح الكشف عن حجم وموقع بؤرة النخر في رأس الفخذ بدقة قبل عدة أسابيع من اكتشافها بالأشعة السينية.
يتيح التصوير بالموجات فوق الصوتية أيضًا الاشتباه المبكر بالمرض، ولكنه لا يُعدّ مؤشرًا مساعدًا في تشخيص داء بيرثيز. يحدد التصوير بالموجات فوق الصوتية التغيرات في الكثافة الصوتية للمنطقة القريبة من عظم الفخذ، وانصباب المفصل. كما يُساعد على تتبع ديناميكيات استعادة بنية العظم.
الصورة السريرية والشعاعية لمرض بيرثيز في المراحل اللاحقة (كسر الانطباع، والتفتت، والترميم والنتيجة) هي نموذجية، وتشخيص المرض ليس صعبا، ومع ذلك، كلما تم تشخيص المرض في وقت لاحق، كلما كان التشخيص أسوأ فيما يتعلق باستعادة البنية التشريحية الطبيعية ووظيفة مفصل الورك.
ما الذي يجب فحصه؟
من الاتصال؟
علاج او معاملة داء ليغ كالفيه بيرثيز
يحتاج مرضى اعتلال العظم الغضروفي في رأس الفخذ إلى علاج مَرَضي مُعقّد، مع الاستبعاد التام للضغط على الساق المصابة منذ لحظة التشخيص. في معظم حالات المرض، يكون العلاج مُحافظًا. ومع ذلك، في حالة وجود بؤرة نخر كبيرة في المشاش الجانبي لدى الأطفال بعمر 6 سنوات فأكثر، يُنصح بإجراء علاج جراحي مع اتباع الإجراءات المُحافظة. ويرجع ذلك إلى التشوه الواضح في رأس الفخذ وطول مسار المرض (الخمول). بدوره، يُمكن أن يُؤدي التشوه الشديد في رأس الفخذ إلى تكوّن خلع جزئي بارز في المفصل المُصاب.
الشروط اللازمة للعلاج المرضي المعقد:
- إزالة ضغط مفصل الورك الناجم عن توتر جهازه الرباطي الكبسولي وتوتر العضلات المحيطة، بالإضافة إلى استمرار الحمل المحوري على الطرف؛
- تغيير الوضع المكاني لمكونات الحوض و/أو الفخذ في المفصل المصاب (باستخدام الأساليب المحافظة أو الجراحية) بهدف غمر رأس الفخذ بالكامل في الحُق، مما يخلق درجة من تغطية العظام تساوي واحدًا؛
- تحفيز العمليات الترميمية (إعادة التوعية وإعادة التعظم) وإعادة امتصاص أنسجة العظام الميتة في رأس الفخذ، المحررة من التأثيرات الضاغطة والمغمورة في الحُق.
العلاج المحافظ
يُجرى العلاج المحافظ في ظلّ الراحة التامة، مع وضع الطرف السفلي المصاب في وضعية اختطاف ودوران داخلي، مما يُسهّل غمر رأس عظم الفخذ بالكامل في الحُقّ. يُدعّم هذا الوضع بجبيرة ميرزويفا. يُوضع ضمادة جبسية فاصلة على مفاصل الركبة وفقًا لـ لانج، وضمادة أو جص لاصق للفخذ والساق، بالإضافة إلى بعض الأجهزة الأخرى التي تُؤدّي أيضًا وظيفةً تأديبية.
عادةً ما تكون زاوية اختطاف مفصل الورك ودورانه الداخلي المطلوبين 20-25 درجة. تُزال جبيرة ميرزويفا وشد الكفة طوال فترة الإجراءات الطبية والصحية، والتي عادةً لا تتجاوز 6 ساعات يوميًا. كما يُجرى الشد على مدار الساعة في دورات تستمر من 4 إلى 6 أسابيع، بالتزامن مع دورات العلاج الطبيعي، بمعدل 3 إلى 4 دورات سنويًا على الأقل.
من مزايا الأجهزة القابلة للإزالة إمكانية إجراء تمارين علاجية متكاملة وإجراءات علاج طبيعي. بالإضافة إلى ذلك، يُمكن المشي على العكازات بشكل محدود دون دعم للساق المصابة، أو بحمل مُحدد يُحفز عملية التعافي في مرحلة التعافي، ويُسهّل رعاية المريض. مع ذلك، في حال عدم التحكم الجيد في بقاء الطفل في هذه الأجهزة، يُنصح بوضع جبيرة جبسية في وضعية لانج. تعتمد قدرة الطفل على الحركة باستخدام العكازات على عمر المريض، وتطوره الحركي، وانضباطه. كما أن طبيعة الإصابة مهمة - سواء كانت أحادية الجانب أو ثنائية الجانب.
في كثير من الأحيان، يتم منع بداية العلاج في ظل ظروف جهاز التمركز من خلال التهاب الغشاء المفصلي المزمن البطيء لمفصل الورك، المصاحب لمرض بيرثيز - تقييد مؤلم للاختطاف و (أو) الدوران الداخلي للورك، وفي بعض الحالات - الوضع الشرير المتشكل للثني والتقريب.
في حالة التهاب المفصل المصاب، يُستخدم العلاج الدوائي بمضادات الالتهاب غير الستيرويدية - ديكلوفيناك وإيبوبروفين بجرعات مناسبة للعمر - بالإضافة إلى العلاج الطبيعي المضاد للالتهابات لاستعادة مدى حركة الورك. عادةً ما تكون مدة هذا العلاج أسبوعين. في حال عدم وجود أي تأثير، يُجرى بضع وتر لعضلات الورك تحت الشوكية و/أو العضلات المقربة قبل وضع جبيرة جبسية أو جبيرة اختطاف.
الجمباز العلاجي جزءٌ مهمٌ من العلاج، ويتألف من حركاتٍ سلبيةٍ وفعّالةٍ في مفصل الورك (ثني، اختطاف، دوران داخلي) ومفاصل الركبة. ويستمر حتى بعد تحقيق كامل نطاق حركات الورك. أثناء التمارين البدنية، يجب ألا يشعر الطفل بأي ألمٍ أو تعبٍ ملحوظ.
إجراءات العلاج الطبيعي - التحفيز الكهربائي لعضلات الألوية والفخذين، وأنواع مختلفة من الرحلان الكهربائي، وتعريض منطقة مفصل الورك بجهاز فيتافون الاهتزازي الصوتي، والطين الدافئ (المعدني). يُستبعد تمامًا استخدام العلاجات الحرارية على منطقة مفصل الورك (الطين الساخن، والبارافين، والأوزوكيريت).
يتم إجراء العلاج الطبيعي بالاشتراك مع تدليك عضلات مفاصل الورك في دورات من 8 إلى 12 إجراءً 3-4 مرات في السنة على الأقل.
يُدمج الرحلان الكهربائي للواقيات الوعائية في منطقة العمود الفقري مع الرحلان الكهربائي للواقيات الوعائية والعناصر الدقيقة في منطقة مفصل الورك، بالإضافة إلى تناول واقيات العظام والغضاريف عن طريق الفم. يُوصف الرحلان الكهربائي لحاصرات العقد العصبية، بروميد أزاميثونيوم (بنتامين)، للعمود الفقري الصدري القطني (Th11-12 - L1-2)، والأمينوفيلين (يوفيلين) للعمود الفقري القطني العجزي، وحمض النيكوتينيك لمنطقة مفصل الورك. يُوصف الرحلان الكهربائي للكالسيوم-الفوسفور-الكبريت، أو الكالسيوم-الكبريت-حمض الأسكوربيك (باستخدام الطريقة الثلاثية الأقطاب)، أو الكالسيوم-الفوسفور لمنطقة مفصل الورك.
يُجرى تصوير شعاعي للمراقبة لمفاصل الورك في الإسقاط الأمامي الخلفي وإسقاط لاوينشتاين مرة كل 3-4 أشهر. يُقرر وضع الطفل على قدميه دون مساعدة بعد انتهاء مرحلة التعافي الشعاعية.
في معظم حالات المرض لدى الأطفال دون سن السادسة، يكون تشخيص العلاج المحافظ مُرضيًا، إذ إن الإمكانية الكبيرة لتكوين أنسجة عظمية جديدة في رأس الفخذ المصاب ونمو نموذجه الغضروفي يضمنان استعادة كاملة لشكل وحجم رأس الفخذ (إعادة تشكيله) وفقًا لشكل وحجم الحُقّ. لا تتجاوز مدة العلاج المحافظ في هذا العمر سنتين إلى ثلاث سنوات.
العلاج الجراحي
التدخلات الجراحية الترميمية لعلاج الأطفال المصابين بمرض بيرثيس:
- قطع عظم الفخذ تصحيحيًا وتجميليًا؛
- النقل الدوراني للحُق، والذي يتم إجراؤه كتدخل مستقل وبالاشتراك مع قطع عظم الفخذ الأوسطي.
من بين أنواع النقلات الدورانية للحُق، فإن عملية سالتر هي الأكثر شيوعًا.
يتم إجراء التدخل الجراحي بهدف تركيز (غمر كامل) رأس الفخذ في الحُق، مما يقلل من التأثير الانضغاطي لعضلات مفصل الورك وتحفيز عملية الإصلاح.
أثبتت الخبرة السريرية الواسعة الفعالية العالية لعمليات إعادة التشكيل في أشد حالات داء بيرثيس - سواءً كانت إصابة جزئية أو كلية للمشاشية -. يضمن التدخل الجراحي استعادةً كاملةً لشكل وحجم رأس الفخذ، بالإضافة إلى تقليلٍ كبيرٍ في مدة المرض - حيث يُوضع المريض على قدميه دون استخدام أي وسيلة دعم في المتوسط بعد ١٢ ± ٣ أشهر، وذلك حسب مرحلة المرض.
Использованная литература


 [
[