خبير طبي في المقال
منشورات جديدة
فيبروثوراكس
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
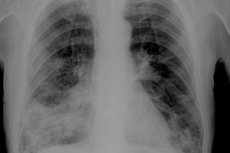
أمراض التجويف الجنبي من المضاعفات الشائعة التي تتطور بعد الإصابة بأمراض القصبات الهوائية الرئوية المختلفة. ومن هذه المضاعفات التليف الصدري، وهو نتوء ليفي ينسد في التجويف الجنبي. ويحدث هذا الانسداد نتيجة تراكم كتلة ليفية من إفرازات الجنبة السائلة، بالإضافة إلى كتل ليفية في التدمي الصدري.
يمكن أن يكون التليف الصدري نتيجة لالتهاب الجنبة النضحي (على وجه الخصوص السل)، أو التقيح الجنبي، أو إصابات مختلفة أو عمليات جراحية على الصدر.
ببساطة، التليف الصدري هو امتلاء (نمو زائد) للتجويف الجنبي مع احتمالية عالية لتعظمه. يُعيق هذا التليف انزلاق الصفائح الجنبية بشكل طبيعي، وتفقد الرئتان قدرتها على الفتح الكامل أثناء الاستنشاق. يصاحب هذه العملية ألم شديد، وقد تنتشر إلى أنسجة الرئة: في هذه الحالة، تتحرك الأعضاء داخل الصدر إلى الجانب المصاب. [ 1 ]
علم الأوبئة
تُعدّ أمراض الجهاز التنفسي من أكثر فئات الأمراض شيوعًا. وقد ازدادت نسبتها بنحو 10% خلال السنوات القليلة الماضية. ويُرجع الخبراء هذه الزيادة في معدلات الإصابة إلى تدهور الوضع الاجتماعي والاقتصادي والبيئي، وانخفاض مستوى المعيشة، وزيادة الهجرة.
في الغالبية العظمى من الحالات، يحدث التليف الصدري كمضاعفات لأمراض أخرى. ويُقدر معدل تكرار الإصابة في هيكل الاعتلال ككل بحوالي 2-4%. وقد يكون هذا الرقم أعلى قليلاً بين مرضى العيادات الجراحية، إلا أن هذه البيانات الإحصائية غير متوفرة حتى الآن. [ 2 ]
الأسباب فيبروثوراكس
في أغلب الحالات، يتطور التليف الصدري كمضاعفات لأمراض أخرى في الجهاز التنفسي، وخاصةً غشاء الجنب. لذا، غالبًا ما تكون الأسباب الأولية للتليف الصدري:
- التهاب غشاء الجنب (جاف أو نضحي)؛
- التهاب غشاء الجنب؛
- التهاب الجنبة العقيم مع التهاب البنكرياس؛
- عملية الورم (الورم المتوسطة)؛
- النقائل الأورامية؛
- إصابات نافذة في الصدر؛
- استئصال الرئة (كليًا أو جزئيًا)؛
- السل الجنبي؛
- التهاب الجنبة الناتج عن العمليات المناعية الذاتية.
عادةً ما تظهر العلامات الأولية للاضطراب التليفي بعد عدة أشهر من المرض الأساسي. على سبيل المثال، قد يتطور التليف الصدري بعد استئصال الرئة بعد حوالي 6-18 شهرًا من الجراحة.
كما ذكرنا سابقًا، نادرًا ما يُصادف التليف الصدري كحالة مرضية مستقلة، بل كمضاعفات لأمراض أخرى. ومن بين هذه الأمراض المؤثرة اضطرابات رئوية وأمراض أخرى لا تُسبب ضررًا مباشرًا لأنسجة الرئة.
عوامل الخطر
تليف الصدر مرضٌ معقدٌ ومتعدد العوامل. أهم العوامل المهيئة لتطور المرض هي:
- الأمراض الالتهابية طويلة الأمد أو المتكررة في الجهاز التنفسي؛
- الاضطرابات الأيضية (وخاصة مرض السكري والسمنة)؛
- الشيخوخة؛
- قصور القلب، خلل في وظيفة البطين الأيسر؛
- الفشل الكلوي الحاد، المراحل الحادة من الفشل الكلوي المزمن؛ [ 3 ]
- المرضى الذين يخضعون لغسيل الكلى؛
- أمراض الشبكة الوعائية الطرفية؛
- جراحة الرئة (وخاصة استئصال الرئة).
وتشير النقاط المذكورة أعلاه إلى ما يسمى بعوامل الخطر العامة.
بالإضافة إلى ذلك، يزداد خطر الإصابة بالتليف الصدري مع فشل الجهاز التنفسي، والتنفس الاصطناعي لفترات طويلة، والإقامة الطويلة في وحدة العناية المركزة.
طريقة تطور المرض
التليف الصدري هو انسداد التجويف الجنبي بالالتصاقات اللاصقة والنسيج الضام الليفي، مما يؤدي إلى فقدان الجهاز التنفسي قدرته على أداء وظائفه. غالبًا ما تحدث هذه المشكلة كنتيجة متأخرة لاستئصال الرئة.
يُعتبر التهاب الجنبة، وخاصةً الخراج الرئوي وتضخم الصدر، سببًا شائعًا آخر لتطور المرض. نتيجةً لهذه التفاعلات، تتشكل التصاقات جنبية ضخمة، ويتقلص حجم الرئة بشكل ملحوظ بسبب التليف الجنبي.
التجويف الجنبي لدى الشخص السليم هو مساحة تشريحية شبيهة بالشق، يحدها غشاء الجنبة الجداري والحشوي (الغشاء المصلي). عادةً، لا يحتوي هذا التجويف على أي شوائب. ومع ذلك، تحت تأثير بعض العوامل المسببة، تحدث تغيرات مرضية في غشاء الجنبة، مما يؤدي إلى زيادة تليفه وامتلاء (اندماج) التجويف.
الأعراض فيبروثوراكس
أعراض تليف الصدر غير محددة، مما يُصعّب تشخيص المرض. بشكل عام، قد تنعكس الصورة السريرية في الأعراض التالية:
- علامات تلف الجنبة:
- ألم صدر؛
- انخفاض في حجم الجانب المصاب من الصدر، وتأخر في التنفس في نصفه؛
- انحسار المسافات بين الأضلاع.
- علامات الفشل التنفسي:
- صعوبة التنفس حتى مع الحد الأدنى من النشاط البدني؛
- زرقة أطراف الأصابع والأظافر، وكذلك منطقة المثلث الأنفي الشفوي؛
- زيادة التعب والشعور بالضعف.
قد تختلف شدة الأعراض تبعًا لمدى تلف الغشاء الجنبي ووجود مضاعفات على شكل فشل تنفسي. في أغلب الأحيان، لا نتحدث عن علامة واحدة، بل عن عدة علامات واضحة في آن واحد، تُشكل المتلازمة المقابلة.
متلازمة الصدر الليفي ككل هي مجموعة أعراض توحدها آلية مرضية واحدة. قد تختلف مجموعات هذه الأعراض ضمن المظاهر المذكورة أعلاه.
قد تكون المظاهر الأولية لتليف الصدر على النحو التالي:
- يشكو المريض من آلام داخل الصدر، والتي تشتد عند السعال، وكذلك ضيق في التنفس بدرجات متفاوتة من الشدة؛
- في حالة التليف الصدري الشديد، يعاني المريض من تسرع القلب، والدوخة، وألم في الصدر، وشحوب الجلد، والهالات السوداء تحت العينين؛
- إذا تطور التليف الصدري على خلفية عملية معدية والتهابية، فهناك زيادة في درجة الحرارة، وقشعريرة، وضعف عام، وعلامات التسمم.
بغض النظر عن مدى تطور المرض، يعاني جميع المرضى من صعوبات في التنفس وألم في الصدر بدرجات متفاوتة. ومع ذلك، لا يمكن وصف هذه الأعراض بأنها محددة، لذا يلزم إجراء فحص بالأشعة السينية أو التصوير المقطعي المحوسب لتشخيص المرض.
تغيرات الصدر المميزة لتليف الصدر
فحص الصدر |
غرق وتأخر تنفسي في الجانب المصاب، وانكماش المسافات بين الأضلاع في لحظة الاستنشاق. |
فحص الجس |
ارتعاش الصوت ضعيف أو (-). |
قرع |
صوت باهت أو غير حاد. |
التسمع |
التنفس ضعيف أو غير مسموع، وجود ضوضاء جنبية، ضعف القصبات الهوائية أو (-). |
الأشعة السينية |
تظهر آفة الصدر الليفي على شكل سواد متجانس. |
- التليف الصدري الأيمن
يمكن أن يحدث التليف الصدري في كلا الجانبين الأيمن والأيسر على حد سواء. في حالة حدوث عملية مرضية في الجانب الأيمن، غالبًا ما يكون العرض الرئيسي هو ضيق التنفس - سواء أثناء النشاط البدني أو في حالة الراحة. مع تقدم المرض، تظهر أعراض أخرى، مثل تسرع القلب، وتورم الأطراف السفلية، وتورم ونبض الأوعية الدموية في الرقبة، وألم خلف عظمة القص في الجانب الأيمن. يشكو المرضى من ضعف شديد وإرهاق وعدم القدرة على ممارسة الرياضة.
- التليف الصدري الأيسر
غالبًا ما يتطلب تحديد موقع التليف الصدري الأيسر تشخيصًا تفريقيًا مع أمراض الجهاز التنفسي والقلب والأوعية الدموية. قد يشكو المرضى من ألم في القلب يمتد إلى الكتف الأيسر أو الجانب الأيسر من البطن.
ليس من غير المألوف أن تُصاحب الآفات الليفية في الجانب الأيسر تسارع في ضربات القلب وضيق في التنفس. وعادةً ما يزداد الألم سوءًا أثناء السعال والعطس وحركات الجسم المفاجئة.
إستمارات
يمكن تصنيف التليف الصدري وفقًا لعدد من الميزات التي تعتمد على معيار معين.
اعتمادًا على العامل المسبب، يمكن أن يكون المرض:
- بعد العملية الجراحية (نتيجة لاستئصال الرئة)؛
- مرضي (بسبب مرض كامن آخر).
اعتمادًا على تطور العملية الالتهابية، يمكن أن يكون التليف الصدري:
- متزايد؛
- مستقر.
إذا أخذنا في الاعتبار توطين علم الأمراض، فيمكن التمييز بين الأنواع التالية من التليف الصدري:
- قمي؛
- بين الفصين؛
- الضلعي؛
- فوق الحجاب الحاجز؛
- المنصف.
التليف الصدري الأولي أو مجهول السبب هو نوع من الأمراض التي تحدث بدون سبب واضح.
المضاعفات والنتائج
الآثار الجانبية الرئيسية للتليف الصدري هي:
- فشل تنفسي مزمن (نقص الأكسجين في الجسم)؛
- ارتفاع ضغط الشريان الرئوي؛
- مرض القلب الرئوي المزمن؛
- العدوى الثانوية وتطور العملية الالتهابية في الرئتين.
خلال تطور العملية الالتهابية السابقة وتليف الصدر، قد تنحرف الشبكة الوعائية والقلب إلى الجانب. تُهدد هذه الحالة بزيادة ضغط الصدر وتعطيل تدفق الدم القلبي. في هذه الحالة، من المهم منع تطور قصور القلب الرئوي: في حال اكتشاف أي انزياح في الأعضاء، يُنصح المريض بإجراء جراحة طارئة.
يعتمد احتمال حدوث الآثار الجانبية والمضاعفات على درجة وانتشار التليف الصدري. عند اكتشاف المرض في مراحله المتأخرة، غالبًا ما يُشير ذلك إلى تطورات لاحقة غير مواتية. يُزيد الإحالة إلى الأطباء في الوقت المناسب والعلاج المناسب من فرص المريض في التعافي النسبي، أي تثبيط عمليات التليف. ومع ذلك، حتى المريض المتعافي يحتاج إلى إشراف طبي منتظم.
التشخيص فيبروثوراكس
طرق البحث الرئيسية للاشتباه في الإصابة بالتليف الصدري هي التالية:
- الأساليب الأساسية:
- الفحص العام للمريض؛
- فحص منطقة الصدر؛
- طريقة الجس؛
- فحص القرع؛
- الاستماع (الطريقة السماعيّة).
- طرق إضافية:
- تصوير الصدر بالأشعة السينية؛
- فحوصات الدم والبلغم.
عادةً ما يتميز التليف الصدري بشكوى المريض من ضيق في التنفس وألم في الصدر. أثناء الفحص العام، يُلفت الانتباه شحوب الجلد وزرقته. [ 4 ]
أثناء الفحص الطبي يتم اكتشاف تراجع في الجانب المصاب من الصدر، وتنفس سريع ضحل، وتأخر في الجانب المصاب أثناء الاستنشاق العميق.
ما هو صوت الإيقاع الذي يظهر مع تليف الصدر؟ عادةً ما يُلاحظ خفوت صوت الإيقاع.
عند الاستماع، يكون التنفس ضعيفًا وحويصليًا، أو لا يُسمع على الإطلاق. يُلاحظ صوت احتكاك الجنبة. يكون التنفس القصبي ضعيفًا أو غائبًا.
يكشف الجس عن ضعف حاد في حسيس الصوت، أو غيابه. [ 5 ]
لا تظهر فحوصات الدم والبلغم أي تغيرات محددة.
يتم التشخيص الآلي بشكل رئيسي عن طريق التصوير الشعاعي البسيط أو التصوير المقطعي لتجويف الصدر. وللتمييز بين التراكمات الليفية وإفرازات السوائل في غشاء الجنب، يخضع بعض المرضى لثقب الجنب. يتضمن هذا الإجراء التشخيصي إجراء ثقب مع ضخ محتويات التجويف. ثم تُرسل المادة إلى المختبر للتحقق من وجود علامات معدية أو خلايا غير نمطية أو خيوط ليفية. [ 6 ]
ويعتمد حجم التدابير الإضافية على نتائج التشخيص الأولي.
- الصدر الليفي على الأشعة السينية
تظهر صورة الأشعة السينية لتليف الصدر كظل متجانس. هناك انخفاض في سواد الحقل الرئوي المصاب، بدرجات متفاوتة، وارتفاع في قبة الحجاب الحاجز، وإغلاق تام للجيوب الضلعية الحجابية، وتحرك أعضاء المنصف إلى الجانب المصاب. من المحتمل ظهور مناطق تكلس جنبي.
يُلاحظ سماكة في الأسطح الجنبية والمناطق التي تحتوي على الالتصاقات المتكونة.
قد تُضاف إلى العلامات الشعاعية لتليف الصدر بؤرٌ سلّية في الرئتين، والجنبة، والأنسجة العظمية. وفي بعض الأحيان، يُمكن تسجيل وجود تكلسات - وهي رواسب كثيفة من أملاح الكالسيوم. [ 7 ]
تشخيص متباين
يجب التمييز بين التليف الصدري والأمراض التالية:
- الضغط البؤري أو الفصي لأنسجة الرئة؛
- تجاويف في أنسجة الرئة؛
- الانخماص الانسدادي أو الانضغاطي؛
- استسقاء الصدر؛
- استرواح الصدر؛
- انقباض الشعب الهوائية النضحي؛
- انسداد الشعب الهوائية؛
- متلازمة الضائقة التنفسية.
علاج او معاملة فيبروثوراكس
يستحيل علاج التليف الصدري بالأدوية، بغض النظر عن مرحلة المرض. لا توجد أدوية قادرة على إذابة الأورام الليفية وتنظيف التجويف الجنبي، مما يُعيد وظيفة غشاء الجنب.
ومع ذلك، يتم وصف الأدوية لعلاج تليف الصدر في المقام الأول بهدف التأثير على السبب الكامن وراء المشكلة.
على سبيل المثال، إذا كان المرض مسبوقًا بمرض ميكروبي مزمن، فمن المناسب وصف المضادات الحيوية وفقًا لمقاومة البكتيريا المحددة.
في حالة الالتهاب الشديد، يمكن استخدام الأدوية المضادة للالتهابات غير الستيرويدية.
في المرحلة الأولية من تطور الورم، يتم وصف العلاج الكيميائي وغيره من العلاجات المناسبة، اعتمادًا على المؤشرات الفردية.
في حالة حدوث عملية التهابية أولية ناجمة عن أمراض الروماتيزم أو أمراض المناعة الذاتية الأخرى، يكون استخدام الكورتيكوستيرويدات مناسبًا.
إذا لم يعد السبب الكامن وراء تليف الصدر ذا صلة أو تعذر تحديده، فمع تدهور مستمر في ديناميكية المرض، يُلجأ إلى مساعدة الجراح. لا يمكن الاستغناء عن الجراحة في حالة وجود ضغط واضح على الرئة - في هذه الحالة، يُجرى تقشير الجنبة. يتمثل التدخل الجراحي في إزالة المناطق الجنبية لتحرير الرئة، مما يُتيح استعادة وظيفتها.
بالنسبة للمرضى الذين أصيبوا بتليف صدري بعد استئصال الرئة، فإن التدخل الإضافي غير مناسب. لذلك، في مثل هذه الحالات، يُركز على العلاج العرضي. الأهداف الرئيسية لهذا العلاج هي كما يلي:
- التقليل من أعراض ضيق التنفس؛
- تحسين وظائف الرئة الصحية؛
- تخفيف الضغط على الجهاز القلبي الوعائي.
الأدوية
لن تتمكن الأدوية من القضاء على التليف المتطور، ولذلك، لا بد من إجراء عملية جراحية، وهي ليست آمنة ومناسبة دائمًا. لكن هذا لا يعني عدم تطبيق العلاج الدوائي: تُوصف الأدوية لتحسين نوعية حياة المريض وتخفيف الأعراض.
- لمكافحة العملية المعدية والالتهابية في التليف الصدري، تُوصف المضادات الحيوية ذات طيف واسع من الفعالية المضادة للبكتيريا. تشمل هذه الأدوية سيفترياكسون، ودوكسيسيكلين، وأزيثروميسين. وكثيرًا ما تُستخدم أيضًا أدوية مضادة للسل، وخاصةً أيزونيازيد، وريفامبيسين، وغيرها.
سيفترياكسون |
مضاد حيوي من الجيل الثالث من السيفالوسبورينات، ذو مفعول ممتد وطيف واسع من الفعالية. يُستخدم الدواء بجرعة متوسطة تتراوح بين 1 و2 غرام كل 24 ساعة، لعدة أيام (عادةً لا تتجاوز أسبوعًا). الآثار الجانبية الأكثر شيوعًا لسيفترياكسون: الإسهال، والطفح الجلدي، وارتفاع إنزيمات الكبد، وفرط الحمضات، وقلة الكريات البيض. |
أزيثروميسين |
أحد المضادات الحيوية من فئة الماكروليد، يتميز بفعاليته المضادة للبكتيريا واسعة النطاق. يُؤخذ الدواء مرة واحدة يوميًا بين الوجبات. يُحدد الطبيب مدة العلاج (عادةً من 3 إلى 5 أيام). احتمالية حدوث آثار جانبية ضئيلة. في حالات نادرة، قد يُصاب المريض بعسر الهضم، والطفح الجلدي، والتهاب المهبل، وقلة العدلات. |
- لتفادي أعراض التسمم، من المناسب تناول السوائل عن طريق الفم أو الوريد، وتناول الأدوية المضادة للالتهابات وخافضة الحرارة (حمض أسيتيل الساليسيليك، الباراسيتامول، الإيبوبروفين، إلخ).
باراسيتامول |
مسكن للألم وخافض للحرارة، يُؤخذ من قرص إلى قرصين ثلاث مرات يوميًا. يُنصح بفاصل زمني لا يقل عن أربع ساعات بين الجرعات. نادرًا ما تحدث آثار جانبية أثناء العلاج بالباراسيتامول، وتشمل: الحساسية، والغثيان، وزيادة نشاط إنزيمات الكبد. |
ريجيدرون |
يُستخدم محلول الإماهة الفموي لاستعادة توازن السوائل والشوارد وتصحيح الحماض. يُؤخذ ريجيدرون حسب وصفة الطبيب. الآثار الجانبية نادرة جدًا. |
- لدعم وظائف الكبد، يتم وصف أدوية حماية الكبد (Essentiale، Karsil، Gepabene)، وفي الحالات الأكثر تعقيدًا من التليف الصدري، يتم وصف أدوية الكورتيكوستيرويد.
العناصر الغذائية الأساسية N |
دواءٌ وقائيٌّ للكبد، يُؤخذ كبسولتان ثلاث مراتٍ يوميًا مع الطعام. مدةُ الاستخدام من شهرين إلى ثلاثة أشهر، حسب تقدير الطبيب. الآثار الجانبية المحتملة: اضطراباتٌ هضمية، ونادرًا ما تحدث ردود فعل تحسسية. |
بريدنيزولون |
دواء هرموني جلوكوكورتيكويد ذو تأثيرات مضادة للالتهابات والحساسية ومزيلة للتحسس ومثبطة للمناعة. تُحدد الجرعة لكل حالة على حدة. ويُستكمل العلاج بتخفيض الجرعة تدريجيًا. مع الاستخدام المطول للدواء، قد يُصاب المريض بضعف البصر، وعسر الهضم، واضطرابات النوم، وتجلط الدم، وتغيرات في ضغط الدم، واضطرابات في الجهاز العصبي. |
العلاج الطبيعي
يُطلق على استخدام الأكسجين لأغراض علاجية ووقائية اسم العلاج بالأكسجين. تُعد هذه الطريقة مهمةً بشكل خاص في حالة التليف الصدري، إذ تُساعد على تعويض نقص الأكسجين في الأنسجة.
على خلفية العلاج بالأكسجين، يشعر المرضى بزيادة في محتوى الأكسجين في البلازما، وتحسن في التنفس، وزيادة في مستوى الأوكسي هيموجلوبين في الدم، وانخفاض في الحماض الأيضي عن طريق تقليل كمية المنتجات غير المؤكسدة في الأنسجة.
لا يُوقف العلاج بالأكسجين تطور تليف الصدر، ولكنه يُحسّن جودة حياة المرضى بشكل ملحوظ. نتيجةً للعلاج، تتحسن الحالة الصحية بشكل ملحوظ، ويعود النوم إلى طبيعته. يمكن استخدام الأجهزة الثابتة والمتحركة لإجراء العملية، مما يُبسط الوضع بشكل كبير.
بالإضافة إلى العلاج بالأكسجين، ينصح المريض بإتقان تقنية التنفس الصحيحة ويوصف له تمارين التنفس التي تساعد على تحسين التهوية الرئوية.
العلاج الجراحي
يُعالَج جميع المرضى الذين يُسبِّب لديهم التليف الصدري ضغطًا على الرئة بإجراء جراحي يُسمَّى استئصال الجنبة مع تقشيرها. يتضمن الإجراء إزالة الجزء الضروري من الجنبة لتحرير الرئة واستعادة وظيفتها.
أثناء عملية استئصال الجنبة، يُزال جزء من الجنبة الجدارية والحشوية. باستخدام نهج جانبي، يُجري الطبيب تشريحًا للأنسجة مع استئصال الضلع الخامس والسادس. يُقشر جزء من الجنبة باستخدام أداة حادة، ويُفصل عن الرئة، ثم يُزال. [ 8 ]
لتقويم الرئة بالكامل، يُجري الجرّاح عملية تقشير الرئة - إزالة التراكمات الليفية. يُفرّغ تجويف الصدر باستخدام زوج من أنابيب التصريف.
ونتيجة للتدخل، تعود الرئة المصابة إلى وضعها الطبيعي ويبدأ الجهاز التنفسي في العمل بشكل طبيعي.
إذا تطور تليف صدري بعد استئصال الرئة، فلا يُجرى التدخل الجراحي لعدم ملاءمته. في هذه الحالة، يُوصف علاج داعم للأعراض لتخفيف ضيق التنفس وتخفيف العبء على الجهاز القلبي الوعائي.
الوقاية
يمكن الوقاية من تكوّن التليف الصدري في كثير من الحالات. وللحد من احتمالية تطور هذه العملية المرضية، من الضروري اتباع التوصيات التالية:
- - استشارة الطبيب فورًا فيما يتعلق بتشخيص وعلاج اضطرابات الجهاز التنفسي؛
- تقوية جهاز المناعة، وتجنب انخفاض حرارة الجسم؛
- الإقلاع عن العادات السيئة، وخاصة التدخين؛
- تجنب الاستنشاق السلبي لدخان السجائر؛
- لتجنب الأضرار الكيميائية للجهاز التنفسي، استخدم معدات الوقاية الشخصية إذا لزم الأمر؛
- القضاء على أي عمليات معدية أو التهابية في الجسم على الفور؛
- تناول الطعام الجيد، واتباع نمط حياة نشط، وتجنب الخمول البدني؛
- الخضوع بشكل منهجي لتشخيصات وقائية شاملة للجسم، وإجراء صورة فلورية للرئتين سنويًا.
توقعات
إذا توقف نموّ التليف الصدري في الوقت المناسب، يُمكن القول إنّ التشخيص مُؤاتٍ بدرجةٍ ما. يُقيَّم احتمال حدوث مُضاعفاتٍ للمرض بناءً على شدّته الأولية، وعمر المريض وصحته العامة، بالإضافة إلى درجة انتشار التليف.
في أغلب الأحيان، تتطور ظاهرة التليف دون ارتباط خطي بالزمن. كلما زادت مراحل التليف الصدري، ازداد مساره شدةً وسوء تشخيصه.
إذا شُخِّص المريض بتليف صدري، فيجب دائمًا وصف العلاج من قِبَل طبيب مُؤهَّل. مع ذلك، لا توجد معايير علاجية في هذه الحالة. ولأن تطور المرض وتطوره في كثير من الحالات يسبقه التهاب، يُمكن وصف الأدوية المُضادة للالتهابات. يُستخدَم الكورتيكوستيرويدات فقط لعلاج المرضى الذين يُعانون من أمراض المناعة الذاتية وآفات التسمم الحاد في أعضاء الجهاز التنفسي.
يمكن مناقشة نتيجة إيجابية للمرض عند إجراء تقشير الرئة. بعد هذا التدخل، يمكن للمريض أن ينسى المشكلة ويواصل حياته الطبيعية تمامًا. إذا نظرنا إلى العلاج غير الجراحي لمرضى التليف الصدري، فحتى مع فشل تنفسي طفيف، يبقى هناك خطر تفاقم المرض. تُلاحظ أسوأ النتائج لدى المرضى الذين أصيبوا بالمرض بعد استئصال الرئة، أو الذين يعانون من فشل تنفسي حاد واضح.

