خبير طبي في المقال
منشورات جديدة
التهاب حوائط حول الشريان العقدي
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
التهاب الشرايين العقدي، وهو مرض نادر، يصاحبه تلف في الأوعية الدموية الشريانية متوسطة وصغيرة الحجم. في جدران الأوعية الدموية، تحدث عمليات خلل في النسيج الضام، وتسلل التهابي، وتغيرات تصلبية، مما يؤدي إلى ظهور تمددات وعائية واضحة المعالم. [ 1 ]
أسماء أخرى لهذا المرض: التهاب الشرايين المتعدد ، التهاب الشرايين النخري، التهاب الشرايين الشامل.
علم الأوبئة
التهاب الشرايين العقدي هو مرض جهازي، التهاب وعائي نخري، يُلحق الضرر بالأوعية الدموية الشريانية المتوسطة والصغيرة من النوع العضلي. غالبًا ما ينتشر المرض إلى الجلد، والكلى، والعضلات، والمفاصل، والجهاز العصبي المحيطي، والجهاز الهضمي، وأعضاء أخرى، وفي حالات نادرة إلى الرئتين. عادةً ما يظهر المرض في البداية بأعراض عامة (حمى، تدهور عام في الصحة)، ثم تنضم إليها أعراض أكثر تحديدًا.
الطرق الأكثر شيوعا لتشخيص المرض هي الخزعة وتصوير الشرايين.
الأدوية الأكثر قبولا للعلاج هي الجلوكوكورتيكويدات ومثبطات المناعة.
يتراوح معدل الإصابة بالتهاب الشرايين العقدي من حالتين إلى ثلاثين حالة لكل مليون مريض.
يتراوح متوسط أعمار المصابين بين 45 و60 عامًا. ويُصاب الرجال أكثر من غيرهم (6:1). أما لدى النساء، فيُصابن غالبًا بنوع الربو، مع تطور الربو القصبي وفرط الحمضات.
في حوالي 20% من حالات التهاب الشرايين العقدي المشخصة، وجد أن المرضى مصابون بالتهاب الكبد (ب أو ج). [ 2 ]، [ 3 ]
الأسباب التهاب حوائط الشريان حول الشريان العقدية
لم يكتشف العلماء بعد سببًا واضحًا لتطور التهاب الشرايين العقدي. ومع ذلك، تم تحديد العوامل الرئيسية التالية المحفزة للمرض:
- رد فعل لتناول الأدوية؛
- استمرار الإصابة بالعدوى الفيروسية (التهاب الكبد ب).
جمع الخبراء قائمةً واسعةً من الأدوية المُستخدمة في علاج التهاب الشرايين العقدي. من بين هذه الأدوية:
- المضادات الحيوية بيتا لاكتام؛
- أدوية الماكروليد؛
- أدوية السلفوناميد؛
- الكينولونات؛
- العوامل المضادة للفيروسات؛
- الأمصال واللقاحات؛
- مثبطات امتصاص السيروتونين الانتقائية (فلوكسيتين)؛
- مضادات الاختلاج (فينيتوين)؛
- ليفودوبا وكاربيدوبا؛
- الثيازيدات ومدرّات البول العروية؛
- هيدرالازين، بروبيل ثيوراسيل، مينوسيكلين، الخ.
كان لدى كل ثالث أو رابع مريض مصاب بالتهاب الشرايين العقدي مستضد سطح التهاب الكبد الوبائي ب (HBsAg) أو مركبات مناعية معه. كما تم الكشف عن مستضدات أخرى لالتهاب الكبد الوبائي ب (HBeAg) وأجسام مضادة لمستضد HBcAg، تتشكل أثناء تكاثر الفيروس. تجدر الإشارة إلى أن معدل الإصابة بالتهاب الشرايين العقدي في فرنسا قد انخفض بشكل ملحوظ في العقود الأخيرة بفضل انتشار التطعيم ضد التهاب الكبد الوبائي ب.
كذلك، وُجد أن واحدًا من كل عشرة مرضى تقريبًا مصاب بفيروس التهاب الكبد الوبائي سي، إلا أن تفاصيل هذه العلاقة لم تُثبت بعد من قِبل العلماء. كما يُشتبه في وجود عدوى فيروسية أخرى: فيروس نقص المناعة البشرية، والفيروس المضخم للخلايا، والحصبة الألمانية، وفيروس إبشتاين بار، وفيروس تي الليمفاوي من النوع الأول، وفيروس بارفو ب-19، وغيرها.
هناك كل الأسباب للاعتقاد بأن التطعيم ضد التهاب الكبد B والإنفلونزا له دور في تطور التهاب الشرايين العقدي.
العامل المشتبه به الإضافي هو الاستعداد الوراثي، والذي يتطلب أيضًا أدلة ودراسة إضافية. [ 4 ]
عوامل الخطر
التهاب الشرايين العقدي مرضٌ غير مفهوم جيدًا، لكن المتخصصين يعتبرونه متعدد الأسباب، إذ قد تتداخل أسباب وعوامل عديدة في تطوره. غالبًا ما يُكتشف ارتباطه بالعدوى البؤرية: العقديات، العنقودية، المتفطرات، الفطريات، الفيروسات، وغيرها. ويلعب فرط الحساسية لدى الإنسان لبعض الأدوية، مثل المضادات الحيوية والسلفوناميدات، دورًا هامًا في حدوثه. ومع ذلك، في كثير من الحالات، وحتى مع التشخيص الدقيق، لا يمكن تحديد العامل المسبب.
وفيما يلي عوامل الخطر التي يعرفها الأطباء اليوم:
- الفئة العمرية فوق 45 سنة، وكذلك الأطفال من 0 إلى 7 سنوات (العامل الوراثي)؛
- التغيرات المفاجئة في درجة الحرارة، انخفاض حرارة الجسم؛
- التعرض المفرط للأشعة فوق البنفسجية، والسمرة المفرطة؛
- الإجهاد البدني والعقلي المفرط؛
- أي آثار ضارة، بما في ذلك الإصابات أو التدخلات الجراحية؛
- التهاب الكبد وأمراض الكبد الأخرى؛
- الاضطرابات الأيضية، مرض السكري؛
- ارتفاع ضغط الدم؛
- إدخال اللقاحات واستمرار وجود المستضد الهيموغلوبيني في مصل الدم.
طريقة تطور المرض
تتكون آلية حدوث التهاب الشرايين العقدي من تكوين استجابة مفرطة الحساسية من الجسم لتأثير العوامل المسببة، في تطوير رد فعل مناعي ذاتي من نوع المستضد-الجسم المضاد (على وجه الخصوص، لجدران الأوعية الدموية)، في تكوين مجمعات مناعية.
بما أن الخلايا البطانية مزودة بمستقبلات لشظية Fc من IgG مع الجزء الأول من Clq المتمم، فإن آليات التفاعل بين المعقدات المناعية وجدران الأوعية الدموية تُسهّل. يُلاحظ ترسب المعقدات المناعية في جدران الأوعية الدموية، مما يستلزم تطور عملية التهابية مناعية.
تعمل المجمعات المناعية المتكونة على تحفيز المكمل، مما يؤدي إلى تلف الجدران وتكوين مكونات كيميائية تجذب الخلايا المتعادلة إلى المنطقة المتضررة. [ 5 ]
تؤدي العدلات وظيفة بلعمية فيما يتعلق بالمعقدات المناعية، ولكن في الوقت نفسه، تُطلق إنزيمات الليزوزومات المحللة للبروتين، مما يُلحق الضرر بجدران الأوعية الدموية. بالإضافة إلى ذلك، تلتصق العدلات بالبطانة، وفي وجود المُتمم، تُطلق جذور الأكسجين النشطة، مما يُسبب تلفًا وعائيًا. في الوقت نفسه، يُعزز إطلاق الخلايا البطانية لعوامل تُعزز تخثر الدم وتكوين الجلطات في الأوعية المصابة.
الأعراض التهاب حوائط الشريان حول الشريان العقدية
يتجلى التهاب الشرايين العقدي من خلال أعراض عامة غير محددة: يعاني الشخص من ارتفاع مستمر في درجة الحرارة، ويفقد الوزن تدريجيًا، ويعاني من الألم في العضلات والمفاصل.
ارتفاع درجة الحرارة على شكل حمى مستمرة أمر شائع في 98-100% من الحالات: منحنى درجة الحرارة غير منتظم، ولا توجد استجابة للعلاج بالمضادات الحيوية، ولكن العلاج بالكورتيكوستيرويد فعال. قد تعود درجة الحرارة إلى طبيعتها لاحقًا، على خلفية تطور أمراض أعضاء متعددة.
يُعتبر هزال المرضى علامةً مرضية. ينخفض وزن بعض المرضى بمقدار 35-40 كجم خلال بضعة أشهر. وتتجاوز درجة الهزال درجة الهزال في حالات الأورام المرضية.
يُعد ألم العضلات والمفاصل سمةً مميزةً للمرحلة الأولى من التهاب الشرايين العقدي حول الشريان. غالبًا ما يؤثر الألم على المفاصل الكبيرة وعضلات الساق. [ 6 ]
تنقسم أمراض الأعضاء المتعددة إلى عدة أنواع، والتي تحدد أعراض المرض:
- عند تأثر الأوعية الدموية الكلوية (وهذا يحدث لدى معظم المرضى)، يرتفع ضغط الدم. يكون ارتفاع ضغط الدم مستمرًا ومستقرًا، مما يسبب اعتلالًا شبكيًا حادًا. من المحتمل فقدان وظيفة الرؤية. يكشف تحليل البول عن وجود بروتين في البول (حتى 3 غرامات يوميًا)، أو وجود بيلة دموية صغيرة أو كبيرة. في بعض الحالات، يتمزق الوعاء المتوسع بسبب تمدد الأوعية الدموية، مما يؤدي إلى نزيف حول الكلى. يتطور الفشل الكلوي خلال السنوات الثلاث الأولى من المرض.
- عند تلف الأوعية الدموية الموجودة في تجويف البطن، تظهر الأعراض في مرحلة مبكرة من التهاب الشريان العقدي حول الشريان. تتمثل الأعراض الرئيسية في ألم بطني منتشر، مستمر ومتفاقم. كما تُلاحظ اضطرابات عسر الهضم: إسهال مصحوب بدم حتى عشر مرات يوميًا، وفقدان الوزن، ونوبات غثيان وقيء. في حال حدوث ثقب تقرحي، تظهر علامات التهاب الصفاق الحاد. وهناك خطر الإصابة بنزيف معدي معوي.
- لا يُعد ألم القلب أمرًا شائعًا عند إصابة الأوعية التاجية. تحدث النوبات القلبية، غالبًا ما تكون بؤرية صغيرة. تتزايد أعراض تصلب القلب بسرعة، مما يؤدي إلى ظهور اضطرابات في نظم القلب وعلامات قصور القلب.
- عند إصابة الجهاز التنفسي، يُكتشف تشنج قصبي، وفرط في عدد الحمضات، وتسللات حمضية في الرئتين. ومن السمات المميزة للمرض تكوّن التهاب وعائي في الرئتين: يصاحب المرض سعال، وإفرازات بلغم قليلة، وفي حالات نادرة، نفث دم، وتفاقم أعراض ضعف وظيفة الجهاز التنفسي. تُظهر الأشعة السينية نمطًا وعائيًا مُحسّنًا بشكل حاد من النوع الرئوي الاحتقاني، وتسللًا في أنسجة الرئة (خاصةً في منطقة الجذر).
- عند إصابة الجهاز العصبي المحيطي، يُلاحظ التهاب الأعصاب المتعدد والأحادي غير المتماثل. يعاني المريض من ألم شديد وخدر، وأحيانًا ضعف عضلي. غالبًا ما تُصاب الساقين، بينما تُصاب الذراعان بنسبة أقل. يُصاب بعض المرضى بالتهاب الأعصاب المتعدد النخاعي، وشلل في القدمين واليدين. غالبًا ما تُلاحظ عقيدات غريبة على طول جذوع الأوعية الدموية، وقرح، وبؤر نخرية على الجلد. من المحتمل حدوث نخر في الأنسجة الرخوة وتطور مضاعفات غرغرينية.
العلامات الأولى
تتجلى الصورة السريرية الأولية لالتهاب الشرايين العقدي في ارتفاع درجة الحرارة، والشعور بالتعب الشديد، وزيادة التعرق الليلي، وفقدان الشهية، والهزال، وضعف العضلات (خاصةً في الأطراف). يُصاب العديد من المرضى بألم عضلي، مصحوبًا بالتهاب عضلي إقفاري بؤري وآلام في المفاصل. تفقد العضلات المصابة قوتها، وقد تتطور عمليات التهابية في المفاصل. [ 7 ]
تختلف شدة العلامات الأولى اعتمادًا إلى حد كبير على العضو أو نظام العضو المصاب:
- يتجلى تلف الجهاز العصبي المحيطي من خلال الاضطرابات الحركية والحسية في الأعصاب الزندية والمتوسطة والشظوية؛ ومن الممكن أيضًا تطور اعتلال الأعصاب المتعدد المتماثل البعيد؛
- يستجيب الجهاز العصبي المركزي للأمراض بالصداع، وتكون السكتات الدماغية (الإقفارية والنزفية) أقل شيوعاً على خلفية ارتفاع ضغط الدم؛
- يتجلى تلف الكلى من خلال ارتفاع ضغط الدم الشرياني، وانخفاض كمية البول اليومية، واليوريميا، والتغيرات العامة في رواسب البول، وظهور الدم والبروتين في البول في غياب القوالب الخلوية، والألم في أسفل الظهر، وفي الحالات الشديدة، علامات الفشل الكلوي؛
- يظهر الجهاز الهضمي من خلال الألم في الكبد والبطن والغثيان والقيء والإسهال وأعراض سوء الامتصاص وثقب الأمعاء والتهاب الصفاق.
- قد لا تكون هناك أي علامات مرضية من القلب، أو قد تظهر أعراض قصور القلب؛
- على الجلد يوجد بقع زرقاء شبكية، وعقيدات حمراء مؤلمة، وطفح جلدي على شكل فقاعات أو حويصلات، ومناطق نخرية وآفات تقرحية؛
- تتأثر الأعضاء التناسلية بالتهاب الخصية، وتصبح الخصيتين مؤلمة.
تلف الكلى في التهاب حوائط الشريان العقدي
تتأثر الكلى لدى أكثر من 60% من مرضى التهاب الشرايين العقدي حول الشريان. وفي أكثر من 40% من الحالات، يكون الضرر ناتجًا عن فشل كلوي.
يعتمد احتمال الإصابة باضطرابات الكلى على جنس وفئة عمر المرضى، ووجود أمراض في العضلات الهيكلية، والجهاز الصمامي للقلب والجهاز العصبي المحيطي، ونوع التقدم ومرحلة المرض، ووجود مستضد التهاب الكبد الفيروسي وقيم القلب والأوعية الدموية.
يتم تحديد معدل تطور اعتلال الكلية بشكل مباشر من خلال مستوى البروتين التفاعلي-C وعامل الروماتويد في الدم.
تحدث اضطرابات الكلى في التهاب الشرايين العقدي المحيطي نتيجة تضيق الأوعية الدموية الكلوية وظهور تمددات دقيقة فيها. وترتبط درجة التغيرات المرضية بشدة اضطرابات الجهاز العصبي. من الضروري إدراك أن تلف الكلى يقلل بشكل كبير من فرص نجاة المريض. ومع ذلك، لم تُدرس مسألة تأثير بعض اختلالات وظائف الكلى على مسار التهاب الشرايين العقدي المحيطي بشكل كافٍ.
عادةً ما تنتشر العملية الالتهابية إلى الأوعية الشريانية بين الفصوص، وفي حالات أقل، إلى الشرايين الصغيرة. يُفترض أن التهاب كبيبات الكلى ليس من الأعراض الشائعة لالتهاب الشرايين العقدي، ويُلاحظ غالبًا على خلفية التهاب الأوعية الدموية المجهري.
يحدث التدهور السريع في الفشل الكلوي بسبب احتشاءات متعددة في الكلى. [ 8 ]
سكتة قلبية
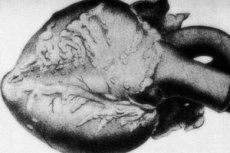
يُلاحظ وجود تلف في القلب والأوعية الدموية في حالة ثانية من كل عشر حالات. يتجلى هذا المرض بتغيرات تضخمية في البطين الأيسر، وزيادة في معدل ضربات القلب، واضطراب في نظم القلب. يمكن أن يؤدي التهاب الأوعية التاجية في التهاب الشرايين العقدي إلى ظهور الذبحة الصدرية واحتشاء عضلة القلب.
في المستحضرات العيانية، تُلاحظ تكثّفات عقيدية شبيهة بالسبحة في أكثر من 10% من الحالات، يتراوح قطرها بين عدة مليمترات وسنتيمترات قليلة (حتى 5.5 سم في حالة تلف جذوع الأوعية الدموية الكبيرة). يُظهر المقطع تمددًا وعائيًا، غالبًا ما يكون مصحوبًا بحشو خثاري. يلعب علم الأنسجة الدور التشخيصي النهائي. من السمات المميزة لالتهاب الشرايين العقدي تلف الأوعية الدموية متعدد الأشكال. يُلاحظ مزيج من أنواع مختلفة من اختلال النسيج الضام: [ 9 ]
- تورم مخاطي، تغيرات فيبرينية مع تصلب لاحق؛
- تضييق تجويف الأوعية الدموية (حتى الانسداد)، وتكوين جلطات الدم، وتمدد الأوعية الدموية، وفي الحالات الشديدة - تمزق الأوعية الدموية.
تُصبح التغيرات الوعائية آليةً مُحفِّزةً لتطور النخر، والعمليات الضامرة والتصلبية، والنزيف. ويُصاب بعض المرضى بالتهاب الوريد.
في القلب، يُكتشف ضمور الطبقة الدهنية المحيطة بالقلب، وضمور عضلة القلب البني، وفي حالات ارتفاع ضغط الدم، تضخم البطين الأيسر. في حالات آفات الشرايين التاجية، يتطور نخر عضلة القلب البؤري، وضمور عضلة القلب، وضمور ألياف العضلات. تُعد احتشاءات عضلة القلب نادرة نسبيًا، ويعود ذلك أساسًا إلى تكوّن تدفق الدم الجانبي. يُكتشف التهاب الأوعية الدموية الخثاري في جذوع الشرايين التاجية. [ 10 ]
المظاهر الجلدية لالتهاب حوائط الشريان العقدي
تُلاحظ العلامات الجلدية للمرض لدى كل مريض ثانٍ مصاب بالتهاب الشرايين العقدي. غالبًا ما يكون ظهور الطفح الجلدي أول أعراض المرض، أو أحدها. ومن الأعراض النموذجية ما يلي:
- طفح جلدي حويصلي أو فقاعي؛
- الفرفرية الحطاطية الوعائية
- في بعض الأحيان - ظهور عناصر عقيدية تحت الجلد.
بشكل عام، تتنوع وتتباين المظاهر الجلدية لالتهاب الشرايين العقدي حول الشريان. قد تشمل العلامات الشائعة ما يلي:
- طبيعة الطفح الجلدي هي التهابية؛
- الطفح الجلدي متماثل؛
- هناك ميل إلى التورم والتغيرات النخرية والنزيف؛
- في المرحلة الأولية، يكون الطفح الجلدي موضعيًا في منطقة الأطراف السفلية؛
- تمت ملاحظة تعدد الأشكال التطورية؛
- يمكن ربط ذلك بالعدوى السابقة، أو تناول الأدوية، أو تغيرات درجة الحرارة، أو العمليات التحسسية، أو أمراض المناعة الذاتية، أو ضعف الدورة الدموية الوريدية.
تتنوع آفات الجلد على نطاق واسع، من البقع والعقيدات والبقع الحمراء إلى النخر والقرحة والتآكلات.
التهاب محيط الشريان العقدي عند الأطفال
التهاب الشرايين اليفعي هو شكل من أشكال التهاب الشرايين العقدي، يصيب الأطفال بشكل رئيسي. يتميز هذا النوع من المرض بفرط الحساسية، حيث تتضرر الأوعية الدموية الطرفية بشكل رئيسي، وهناك خطر كبير للإصابة بمضاعفات تخثرية وعائية على شكل نخر الأنسجة الجافة، وعمليات غرغرينية. الاضطرابات الحشوية ضعيفة نسبيًا ولا تؤثر على نتائج المرض، ولكن هناك ميل إلى مسار طويل مع انتكاسات دورية.
الشكل الكلاسيكي لالتهاب الشرايين المتعدد عند الأطفال له مسار شديد: يتم ملاحظة تلف الكلى، وارتفاع ضغط الدم، ونقص تروية البطن، والأزمات الوعائية الدماغية، والتهاب الأوعية التاجية، والتهاب الأوعية الدموية الرئوية، والتهاب الأعصاب المتعدد.
من بين أسباب المرض، تُعتبر العوامل التحسسية والمعدية بشكل رئيسي. يرتبط الشكل التقليدي لالتهاب الشرايين العقدي بالعدوى الفيروسية لالتهاب الكبد ب. غالبًا ما يُلاحظ ظهور المرض بالتزامن مع التهابات الجهاز التنفسي الفيروسية الحادة، والتهاب الأذن، والتهاب اللوزتين، وفي حالات أقل شيوعًا - مع إدخال اللقاحات أو العلاج الدوائي. كما لا يُستبعد الاستعداد الوراثي: غالبًا ما تُوجد أمراض الروماتيزم، والحساسية، والأوعية الدموية لدى الأقارب المباشرين للطفل المريض.
إن معدل حدوث التهاب الشرايين العقدي في مرحلة الطفولة غير معروف: يتم تشخيص المرض نادرًا جدًا.
غالبًا ما يكون سبب المرض عمليات معقدة مناعية مصحوبة بزيادة نشاط المتممة وتراكم كريات الدم البيضاء في منطقة تثبيت المركب المناعي. يحدث تفاعل التهابي في جدران جذوع الشرايين الصغيرة والمتوسطة. ونتيجة لذلك، يتطور التهاب الأوعية الدموية التكاثري المدمر، ويتشوه قاع الأوعية الدموية، وتُثبط الدورة الدموية، وتتعطل خصائص الدم الريولوجية والتخثرية، ويُلاحظ تجلط الدم ونقص تروية الأنسجة. يتطور تليف جدار الأوعية تدريجيًا، وتتشكل تمددات وعائية يصل قطرها إلى 10 مم.
مراحل
يمكن أن يحدث التهاب الشرايين العقدي في مراحل حادة وشبه حادة ومزمنة متكررة.
- تتميز المرحلة الحادة بفترة أولية قصيرة، مع انتشار مكثف للضرر الوعائي. يكون مسار المرض حادًا منذ بدايته. يعاني المريض من ارتفاع في درجة الحرارة من نوع الحمى المتقطعة، وتعرق غزير، وآلام شديدة في المفاصل، وألم عضلي، وآلام في البطن. عند تأثر الدورة الدموية الطرفية، يحدث تكوّن سريع لبؤر واسعة من نخر الجلد، وتتطور عملية غرغرينية بعيدة. عند تأثر الأعضاء الداخلية، تُلاحظ نوبات وعائية دماغية حادة، واحتشاء عضلة القلب، والتهاب الأعصاب، ونخر معوي. يمكن ملاحظة الفترة الحادة لمدة شهرين إلى ثلاثة أشهر أو أكثر، حتى سنة واحدة.
- تبدأ المرحلة شبه الحادة تدريجيًا، خاصةً لدى المرضى الذين يتركز لديهم المرض في الأعضاء الداخلية. لعدة أشهر، يعاني المرضى من انخفاض في درجة الحرارة، أو ترتفع درجة حرارتهم بشكل دوري إلى مستويات مرتفعة. يُلاحظ هزال تدريجي، وآلام في المفاصل، وصداع. بعد ذلك، يُلاحظ تطور حاد لأزمة وعائية دماغية، أو متلازمة بطنية، أو التهاب أعصاب متعدد. يستمر المرض نشطًا لمدة تصل إلى ثلاث سنوات.
- يمكن ملاحظة المرحلة المزمنة في كلٍّ من مراحل المرض الحادة وشبه الحادة. يبدأ المرضى بمواجهة فترات متناوبة من تفاقم الأعراض وزوالها. خلال السنوات القليلة الأولى، تُلاحظ الانتكاسات كل ستة أشهر، ثم قد تطول فترات التحسن.
المسار الحاد لالتهاب حوائط الشريان العقدي
عادةً ما تكون المرحلة الحادة من التهاب الشرايين العقدي حول الشريان شديدة، نظرًا لتأثر بعض الأعضاء الحيوية. بالإضافة إلى المظاهر السريرية، تؤثر التغيرات المخبرية أيضًا على تقييم نشاط المرض، وإن لم تكن دقيقة بما يكفي. قد يُلاحظ ارتفاع في معدل ترسيب كريات الدم الحمراء، وفرط الحمضات، وزيادة في كريات الدم البيضاء، وزيادة في غاما غلوبولين وعدد خلايا الدم الحمراء المستقرة، وانخفاض في مستويات المتممة.
يتميز التهاب الشرايين العقدي بمسار خاطف أو مراحل حادة دورية، على خلفية تطور مستمر للمرض. يمكن أن تحدث الوفاة في أي وقت تقريبًا مع تطور الفشل الكلوي أو القلبي الوعائي، أو تلف الجهاز الهضمي (يُعد ثقب الأمعاء مهددًا للحياة بشكل خاص). غالبًا ما تتفاقم اضطرابات الكلى والقلب والجهاز العصبي المركزي بسبب ارتفاع ضغط الدم الشرياني المستمر، مما يؤدي إلى مضاعفات خطيرة متأخرة، والتي قد تؤدي أيضًا إلى وفاة المريض. في حالة عدم العلاج، يُقدر معدل البقاء على قيد الحياة لمدة خمس سنوات بحوالي 13%. [ 11 ]
المضاعفات والنتائج
وتعود خطورة حالة المرضى واحتمالية حدوث المضاعفات إلى ارتفاع مستمر في ضغط الدم يصل إلى 220/110-240/170 ملم زئبق.
غالبًا ما تنتهي المرحلة النشطة من المرض باضطرابات في الدورة الدموية الدماغية. ويؤدي تطور المرض إلى تحول ارتفاع ضغط الدم إلى ورم خبيث، وظهور وذمة دماغية، وقد يُصاب بعض المرضى بفشل كلوي مزمن، ونزيف دماغي، وتمزق كلوي.
في كثير من الأحيان، يتطور متلازمة الكلى، ويتطور نقص تروية الجهاز الكلوي المجاور للكبيبات، ويتعطل آلية نظام الرينين أنجيوتنسين الألدوستيرون.
على مستوى الجهاز الهضمي، تُلاحظ قرحات موضعية ومنتشرة، وبؤر نخر معوي وغرغرينا، والتهاب الزائدة الدودية. يعاني المرضى من متلازمة ألم بطني شديد، وقد يحدث نزيف معوي، وتظهر علامات تهيج الصفاق. لا تُظهر الاضطرابات الالتهابية داخل الأمعاء علامات نسيجية لالتهاب القولون التقرحي. قد يحدث نزيف داخلي، والتهاب البنكرياس مع نخر البنكرياس، واحتشاء الطحال والكبد.
قد يتفاقم تلف الجهاز العصبي بتطور أزمة وعائية دماغية، تظهر فجأةً مصحوبةً بصداع وقيء. ثم يفقد المريض وعيه، ويُلاحظ تشنجات ارتجاجية وتوترية، وارتفاع مفاجئ في ضغط الدم. بعد النوبة، غالبًا ما تظهر آفات في الدماغ، مصحوبة بشلل في النظر، وازدواج الرؤية، ورعشة، وعدم تناسق في الوجه، وضعف في البصر.
بشكل عام، يُعد التهاب الشرايين العقدي مرضًا يهدد الحياة، ويتطلب تشخيصًا مبكرًا وعلاجًا مكثفًا ومستمرًا. في ظل هذه الظروف فقط، يمكن تحقيق هدأة مستقرة وتجنب حدوث عواقب وخيمة.
نتيجة التهاب حوائط الشريان العقدي
يعاني أكثر من 70% من مرضى التهاب الشرايين العقدي من ارتفاع ضغط الدم وعلامات تفاقم الفشل الكلوي خلال أول 60 يومًا من بداية المرض. من المحتمل حدوث تلف في الجهاز العصبي، مع الحفاظ على الحساسية، وتقييد النشاط الحركي.
قد تلتهب الأوعية الدموية في البطن، مما يسبب ألمًا شديدًا في البطن. غالبًا ما تشمل المضاعفات الخطيرة قرحة المعدة والأمعاء، ونخر المرارة، والثقب، والتهاب الصفاق.
تتأثر الأوعية التاجية بشكل أقل، ولكن من الممكن أيضًا حدوث هذه النتيجة: يُصاب المرضى باحتشاء عضلة القلب. عند تلف الأوعية الدماغية، تحدث السكتات الدماغية.
بدون علاج، يموت معظم المرضى خلال السنوات القليلة الأولى من ظهور المرض. ومن أكثر المشاكل التي تؤدي إلى الوفاة شيوعًا: التهاب الشرايين الشامل، والعمليات المعدية، والنوبات القلبية، والسكتات الدماغية.
التشخيص التهاب حوائط الشريان حول الشريان العقدية
تبدأ الإجراءات التشخيصية بجمع شكاوى المريض. ويُولى اهتمام خاص لوجود الطفح الجلدي، وتكوين بؤر نخرية، وآفات جلدية تقرحية، وألم في منطقة الطفح الجلدي، وفي المفاصل، والجسم، والأطراف، والعضلات، بالإضافة إلى الضعف العام.
الفحص الخارجي للجلد والمفاصل إلزامي، ويُقيّم موقع الطفح الجلدي والمناطق المؤلمة. تُفحص الآفات بدقة.
لتقييم مستوى نشاط المرض يتم إجراء الفحوصات المخبرية التالية:
- فحص الدم السريري العام؛
- اختبار الدم الكيميائي العلاجي العام؛
- تقييم مستوى الغلوبولينات المناعية في الدم؛
- دراسة مستوى المكمل مع أجزاءه في الدم؛
- تقييم تركيز محتوى البروتين التفاعلي-سي في بلازما الدم؛
- تحديد عامل الروماتويد؛
- فحص عام لسائل البول.
في التهاب الشرايين العقدي، يُكتشف وجود بيلة دموية، وبيلة أسطوانية، وبيلة بروتينية في البول. يكشف تحليل الدم عن كثرة الكريات البيضاء المتعادلة، وفقر الدم، وكثرة الصفيحات. وتتمثل الصورة الكيميائية الحيوية في زيادة نسب الجلوبيولينات γ وα2، والفيبرين، وأحماض السياليك، والسيروموكويد، والبروتين التفاعلي-C.
يتم إجراء التشخيص الآلي لتوضيح التشخيص. وعلى وجه الخصوص، تُجرى خزعة من الجلد والعضلات: في المادة الحيوية المأخوذة من عظم الساق أو جدار البطن الأمامي، تُكتشف ارتشاحات التهابية ومناطق نخرية في جدران الأوعية الدموية.
غالبًا ما يكون التهاب الشرايين العقدي مصحوبًا بتغيرات وعائية تمددية تظهر أثناء فحص قاع العين.
يساعد تصوير الأوعية الكلوية بالموجات فوق الصوتية (دوبلروغرافيا) على تحديد تضيقها. ويُظهر تصوير الصدر بالأشعة السينية زيادة في نمط الرئة واختلال تركيبها. كما يُساعد تخطيط كهربية القلب وفحص القلب بالموجات فوق الصوتية على تحديد أمراض القلب.
العينة المجهرية التي يمكن استخدامها في الدراسة هي الشريان المساريقي في المرحلة الإفرازية أو التكاثرية من التهاب الشرايين، والأنسجة تحت الجلد، والعصب الظنبوبي، والعضلات. قد تُعطي العينات المأخوذة من الكبد والكلى نتائج سلبية خاطئة بسبب خطأ في الاختيار. بالإضافة إلى ذلك، قد تُسبب هذه الخزعة نزيفًا بسبب تمددات الأوعية الدموية الدقيقة غير المُشخصة.
يتم تثبيت عينة مجهرية على شكل أنسجة معدلة مرضيًا في محلول من الإيثانول والكلورهيكسيدين والفورمالين لإجراء فحص نسيجي إضافي.
لا يُنصح بأخذ خزعة من نسيج غير مصاب بأعراض مرضية، لأن التهاب الشرايين العقدي له طبيعة بؤرية. لذلك، تُؤخذ خزعة من نسيج، ويُتأكد تلفه بالفحص السريري.
إذا كانت الصورة السريرية ضئيلة أو معدومة، فيمكن تحديد منطقة الخزعة المقترحة من خلال تخطيط كهربية العضل واختبار التوصيل العصبي. في حالة وجود آفات جلدية، يُفضل إزالة المادة الحيوية من الطبقات العميقة أو الدهون تحت الجلد، مع استبعاد الطبقات السطحية (لأنها تُظهر مؤشرات خاطئة). كما أن خزعة الخصية غالبًا ما تكون غير مناسبة.
معايير التشخيص
يُشخَّص التهاب الشرايين العقدي بناءً على بيانات التاريخ المرضي، والأعراض المميزة، ونتائج التشخيص المختبري. تجدر الإشارة إلى أن تغيرات المعايير المختبرية غير محددة، لأنها تعكس بشكل رئيسي مرحلة النشاط المرضي. وبناءً على ذلك، يُميز المتخصصون المعايير التشخيصية التالية للمرض:
- ألم عضلي (خاصةً في الأطراف السفلية)، وضعف عام. ألم عضلي منتشر، لا يؤثر على منطقة أسفل الظهر والكتفين.
- متلازمة الألم في الخصيتين والتي لا ترتبط بالعمليات المعدية أو الإصابات الرضحية.
- زرقة غير متساوية على جلد الأطراف والجسم، تشبه الزرقة الشبكية.
- فقدان الوزن أكثر من 4 كجم، والذي لا يرتبط بالأنظمة الغذائية والتغييرات الأخرى في التغذية.
- اعتلال الأعصاب المتعدد أو التهاب العصب الوحيد مع جميع العلامات العصبية.
- ارتفاع ضغط الدم الانبساطي فوق 90 ملم زئبق.
- ارتفاع نسبة اليوريا في الدم (أكثر من 14.4 مليمول/لتر - 40 ملجم%) والكرياتينين (أكثر من 133 ميكرومول/لتر - 1.5 ملجم%)، وهو أمر لا يرتبط بالجفاف أو انسداد المسالك البولية.
- وجود HBsAg أو الأجسام المضادة المقابلة له في الدم (التهاب الكبد الفيروسي ب).
- التغيرات الوعائية في تصوير الشرايين في شكل تمدد الأوعية الدموية وانسداد الأوعية الشريانية الحشوية، دون ارتباط مع التغيرات التصلبية، والعمليات خلل التنسج العضلي الليفي وغيرها من الأمراض غير الالتهابية.
- الكشف عن تسلل الخلايا الحبيبية والوحيدة النواة لجدران الأوعية الدموية أثناء التشخيص المورفولوجي للمواد الحيوية المأخوذة من الأوعية الشريانية الصغيرة والمتوسطة الحجم.
إن تأكيد ثلاثة معايير على الأقل يجعل من الممكن تشخيص التهاب الشرايين العقدي.
تصنيف
لا يوجد تصنيف متفق عليه عمومًا لالتهاب الشرايين العقدي. عادةً ما يُصنف المتخصصون المرض بناءً على العلامات السببية والمرضية، والسمات النسيجية، وشدة المرض، والصورة السريرية. وتستخدم الغالبية العظمى من الأطباء الممارسين تصنيفًا مورفولوجيًا يعتمد على التغيرات السريرية في الأنسجة، وعمق التوضع، وقطر الأوعية الدموية المتضررة.
يتم التمييز بين الأنواع السريرية التالية من المرض:
- يتميز النوع الكلاسيكي (الكلى الحشوي، الكلوي المتعدد الأعصاب) بتلف الكلى والجهاز العصبي المركزي والجهاز العصبي المحيطي والقلب والجهاز الهضمي.
- المتغير أحادي العضو العقدي هو نوع خفيف من الأمراض، يتجلى في اعتلالات الأحشاء.
- المتغير الجلدي الخثاري هو شكل يتطور ببطء، ويصاحبه ارتفاع في ضغط الدم، وتطور التهاب العصب واضطراب في تدفق الدم المحيطي بسبب ظهور تكوينات عقيدية على طول تجويف الأوعية الدموية.
- المتغير الرئوي (الربوي) - يتجلى في التغيرات في الرئتين والربو القصبي.
وفقًا للتصنيف الدولي ICD-10، يحتل الالتهاب الوعائي العقدي الفئة M30 مع التوزيع التالي:
- M30.1 – النوع التحسسي مع تلف الرئة.
- M30.2 – النوع الأحداث.
- M30.3 – تغيرات في الأنسجة المخاطية والكلى (متلازمة كاواساكي).
- M30.8 – شروط أخرى.
وفقا لطبيعة مسار التهاب الشرايين العقدي، يتم التمييز بين الأشكال التالية من الأمراض:
- الشكل الخاطف هو عملية خبيثة تُصيب الكلى، وتُسبب تخثرًا في الأوعية المعوية، ونخرًا في العرى المعوية. ويكون تشخيص المرض سلبيًا للغاية، إذ يموت المريض خلال عام من بداية المرض.
- لا يتطور الشكل السريع بسرعة كبيرة، ولكنه يتشابه في كثير من النواحي مع الشكل الخاطف. معدل البقاء على قيد الحياة ضعيف، وغالبًا ما يموت المرضى بسبب تمزق مفاجئ في الشريان الكلوي.
- يتميز الشكل المتكرر بتوقف تطور المرض نتيجةً للعلاج. إلا أن المرض يستأنف نموه عند تقليل جرعة الأدوية، أو تحت تأثير عوامل مُحفِّزة أخرى، مثل تطور عملية معدية والتهابية.
- الشكل البطيء غالبًا ما يكون تخثرًا وعائيًا. ينتشر إلى الأعصاب الطرفية والشبكة الوعائية. يمكن أن تزداد شدة المرض تدريجيًا على مدى عشر سنوات أو أكثر، شريطة عدم وجود مضاعفات خطيرة. يُصاب المريض بالإعاقة ويحتاج إلى علاج مستمر ومتواصل.
- يُعتبر الشكل الحميد أخف أنواع التهاب الشرايين العقدي. يحدث المرض بشكل منفرد، وتظهر أعراضه الرئيسية على الجلد فقط، مع فترات هدوء طويلة. معدل بقاء المرضى على قيد الحياة مرتفع نسبيًا، شريطة العلاج الفعال والمنتظم.
المبادئ التوجيهية السريرية
ينبغي أن يستند تشخيص التهاب الشرايين العقدي حول الشريان إلى الأعراض السريرية ذات الصلة وبيانات التشخيص المختبري. وتُعدّ نتائج الخزعة الإيجابية بالغة الأهمية لتأكيد المرض. ويُعدّ التشخيص المبكر ضروريًا: إذ يجب البدء بالعلاج الطارئ المكثف قبل انتشار المرض إلى الأعضاء الحيوية.
تتميز الأعراض السريرية لالتهاب الشرايين العقدي بتعدد أشكال واضح. تتشابه أعراض المرض، سواءً بوجود فيروس التهاب الكبد "ب" أو بدونه. يُعدّ التطور الأكثر حدةً نموذجيًا لعلم الأمراض المتعلق بتكوين الدواء.
يُنصح المرضى الذين يُشتبه بإصابتهم بالتهاب الشرايين العقدي بإجراء فحص نسيجي، والذي يكشف عن صورة نموذجية لالتهاب الشرايين النخري البؤري مع تسلل خلوي مختلط في جدار الأوعية الدموية. ويُعتبر إجراء خزعة من العضلات الهيكلية الإجراء الأكثر إفادة. أثناء خزعة الأعضاء الداخلية، يزداد خطر النزيف الداخلي بشكل ملحوظ.
لتحديد تكتيكات العلاج، يجب تقسيم المرضى الذين يعانون من التهاب الشرايين العقدي وفقًا لشدة المرض، وكذلك تحديد نوع المرض المقاوم، والذي لا يتميز بتطور الأعراض العكسية، أو حتى زيادة النشاط السريري استجابة للعلاج الممرض الكلاسيكي لمدة شهر ونصف.
تشخيص متباين
يتم التمييز بشكل أساسي بين التهاب الشرايين العقدي وغيره من الأمراض الجهازية المعروفة التي تؤثر على النسيج الضام.
- التهاب الشرايين المجهري المتعدد هو شكل من أشكال التهاب الأوعية الدموية النخري، يصيب الأوعية الشعرية، بالإضافة إلى الأوردة والشرايين الصغيرة، مع تكوين أجسام مضادة للعدلات. يتميز هذا المرض بظهور التهاب كبيبات الكلى، وارتفاع تدريجي لاحق في ضغط الدم، وتفاقم سريع في الفشل الكلوي، وتطور التهاب الأسناخ النخري، ونزيف رئوي.
- يصاحب داء الحبيبات الفيجنرية تطور تغيرات مُدمرة للأنسجة. تظهر تقرحات على النسيج المخاطي للتجويف الأنفي، ويُثقب الحاجز الأنفي، وتتحلل أنسجة الرئة. وكثيرًا ما تُكتشف أجسام مضادة للعدلات.
- يتميز التهاب الأوعية الدموية الروماتويدي بظهور آفات تقرحية غذائية على الساقين، وتطور اعتلال الأعصاب المتعدد. أثناء التشخيص، يُقيَّم بالضرورة مدى متلازمة المفصل (وجود التهاب مفاصل تآكلي مع اضطراب في تكوين المفاصل)، ويُكتَشَف عن عامل الروماتويد.
بالإضافة إلى ذلك، تظهر أعراض جلدية مشابهة لالتهاب الشرايين العقدي على خلفية الانسداد الإنتاني، والورم المخاطي الأذيني الأيسر. من المهم استبعاد الحالات الإنتانية حتى قبل استخدام مثبطات المناعة لعلاج التهاب الشرايين العقدي.
يُلاحظ لدى مرضى داء لايم (المعروف أيضًا باسم داء البورليات) مجموعة من الأعراض، مثل اعتلال الأعصاب المتعدد والحمى والتهاب المفاصل. ولاستبعاد المرض، من الضروري تتبع التاريخ الوبائي. وفيما يلي الحالات التي تُشير إلى الإصابة بداء البورليات:
- لدغات القراد؛
- زيارة المناطق الطبيعية البؤرية خلال فترات نشاط القراد (أواخر الربيع - أوائل الخريف).
لتشخيص المرض، يتم إجراء فحص دم للكشف عن وجود أجسام مضادة لبكتيريا البوريليا.
من الاتصال؟
علاج او معاملة التهاب حوائط الشريان حول الشريان العقدية
يجب أن يكون العلاج مبكرًا وطويل الأمد قدر الإمكان، مع وصف نظام علاجي فردي اعتمادًا على شدة الأعراض السريرية ومرحلة التهاب الشرايين العقدي.
في الفترة الحادة، يعد الراحة في الفراش أمرًا إلزاميًا، وهو أمر مهم بشكل خاص إذا كانت البؤر المرضية لالتهاب الشرايين العقدي تقع في الأطراف السفلية.
النهج العلاجي شامل دائمًا، مع إضافة سيكلوفوسفاميد (بجرعة ٢ ملغ/كغ يوميًا عن طريق الفم)، مما يُساعد على تسريع بدء التحسن وتقليل تكرار النوبات. لتجنب المضاعفات المعدية، يُستخدم سيكلوفوسفاميد فقط في حال عدم فعالية بريدنيزولون.
بشكل عام، غالبًا ما يكون العلاج غير فعال. يمكن تخفيف شدة الحالة السريرية بالإعطاء المبكر للبريدنيزولون بجرعة لا تقل عن 60 ملغ يوميًا عن طريق الفم. بالنسبة لمرضى الأطفال، يُنصح بوصف الغلوبولين المناعي الطبيعي للإعطاء الوريدي.
يتم تقييم جودة العلاج في وجود ديناميكيات إيجابية في المسار السريري، واستقرار القيم المخبرية والمناعية وانخفاض نشاط التفاعل الالتهابي.
يُنصح بتصحيح أو القضاء جذريًا على الأمراض المصاحبة التي قد تؤثر سلبًا على مسار التهاب الشرايين العقدي. وتشمل هذه الأمراض بؤر الالتهاب المزمن، وداء السكري، والأورام الليفية الرحمية، والقصور الوريدي المزمن، وغيرها.
يشمل العلاج الخارجي للتآكلات والقروح استخدام محاليل أصباغ الأنيلين بتركيز 1-2%، ومستحضرات مرهم مُطهِّرة للظهارة (سولكوسيريل)، ومراهم هرمونية، وعوامل إنزيمية (إيروسكول، هيموبسين)، وتطبيق ديميكسيد. تُستخدم الحرارة الجافة لعلاج العقد اللمفاوية.
الأدوية
الأدوية الفعالة في علاج التهاب الشرايين العقدي:
- الجلوكوكورتيكويدات: بريدنيزولون ١ ملغ/كغ مرتين يوميًا عن طريق الفم لمدة شهرين، مع تخفيض الجرعة لاحقًا إلى ٥-١٠ ملغ يوميًا صباحًا (كل يومين) حتى اختفاء الأعراض السريرية. الآثار الجانبية المحتملة: تفاقم أو تطور قرحة المعدة والاثني عشر، ضعف المناعة، الوذمة، هشاشة العظام، ضعف إفراز الهرمونات الجنسية، إعتام عدسة العين، الجلوكوما.
- مثبطات المناعة (في حال عدم فعالية الجلوكوكورتيكويدات)، ومضادات التكاثر الخلوي (أزاثيوبرين في المرحلة النشطة من المرض بجرعة 2-4 ملغ/كغ يوميًا لمدة شهر، مع الانتقال لاحقًا إلى جرعة صيانة تتراوح بين 50-100 ملغ/يوم لمدة سنة ونصف إلى سنتين)، وسيكلوفوسفاميد فمويًا بجرعة 1-2 ملغ/كغ يوميًا لمدة أسبوعين مع تخفيض تدريجي للجرعة. في حال التفاقم الشديد للعملية المرضية، يُوصف 4 ملغ/كغ يوميًا لمدة ثلاثة أيام، ثم 2 ملغ/كغ يوميًا لمدة أسبوع، مع تخفيض تدريجي للجرعة على مدى ثلاثة أشهر. مدة العلاج الإجمالية سنة واحدة على الأقل. الآثار الجانبية المحتملة: تثبيط الجهاز المكوّن للدم، وانخفاض مقاومة العدوى.
- العلاج النبضي على شكل ميثيل بريدنيزولون ١٠٠٠ ملغ أو ديكساميثازون ٢ ملغ/كغ يوميًا عن طريق الوريد لمدة ثلاثة أيام. في الوقت نفسه، يُعطى سيكلوفوسفاميد في اليوم الأول بجرعة ١٠-١٥ ملغ/كغ يوميًا.
إن نظام العلاج المشترك باستخدام الجلوكوكورتيكويدات والمضادات الخلوية مبرر:
- العلاج الصادر على شكل فصل البلازما، فصل الخلايا الليمفاوية، الامتصاص المناعي؛
- العلاج المضاد للتخثر (الهيبارين 5 آلاف وحدة 4 مرات يوميا، إينوكسابارين 20 ملغ يوميا تحت الجلد، نادروبارين 0.3 ملغ يوميا تحت الجلد؛
- العلاج المضاد للصفيحات (بنتوكسيفيلين 200-600 ملغ يوميا عن طريق الفم، أو 200-300 ملغ يوميا عن طريق الوريد؛ ديبيريدامول 150-200 ملغ يوميا؛ ريبوليجلوسين 400 ملغ عن طريق الوريد بالتنقيط، كل يومين، في كمية 10 دفعات؛ كلوبيدوجريل 75 ملغ يوميا)؛
- الأدوية المضادة للالتهابات غير الستيرويدية - مثبطات COX غير الانتقائية (ديكلوفيناك 50-150 ملغ يوميا، إيبوبروفين 800-1200 ملغ يوميا)؛
- مثبطات COX-2 الانتقائية (ميلوكسيكام أو موفاليس 7.5-15 ملغ يوميًا مع الطعام، نيميسوليد أو نيميسيل 100 ملغ مرتين يوميًا، سيليكوكسيب أو سيليبريكس 200 ملغ يوميًا)؛
- عوامل الأمينوكولين (هيدروكسي كلوروكين 0.2 جرام يوميًا)؛
- واقيات الأوعية الدموية (باميدين 0.25-0.75 ملغ ثلاث مرات يوميًا، نيكوتينات زانثينول 0.15 غرام ثلاث مرات يوميًا، لمدة شهر)؛
- مستحضرات إنزيمية (Wobenzym، 5 أقراص ثلاث مرات يوميًا لمدة 21 يومًا، ثم 3 أقراص ثلاث مرات يوميًا لفترة طويلة)؛
- الأدوية المضادة للفيروسات والبكتيريا؛
- الأدوية المخففة للأعراض (أدوية تطبيع ضغط الدم، وتطبيع نشاط القلب، وما إلى ذلك)؛
- موسعات الأوعية الدموية وحاصرات قنوات الكالسيوم (على سبيل المثال، كورينفار).
يُلجأ إلى العلاج بالسيكلوفوسفاميد فقط في حال وجود دواعي استعمال مُلِحّة، وفي حال عدم فعالية الجلوكوكورتيكوستيرويدات. الآثار الجانبية المُحتملة لتناول الدواء: تأثيرات سامة للنخاع والكبد، وفقر الدم، والتهاب المثانة النزفي العقيم، والغثيان والقيء الشديدين، والعدوى الثانوية.
يجب أن يكون العلاج المثبط للمناعة مصحوبًا بمراقبة شهرية لمعايير الدم (تعداد الدم الكامل، تعداد الصفائح الدموية، ترانساميناز الكبد في المصل، الفوسفاتيز القلوي ونشاط البيليروبين).
يتم تناول الجلوكوكورتيكوستيرويدات الجهازية (إعطائها) في الصباح بشكل رئيسي، مع تقليل تدريجي إلزامي للجرعة وزيادة في فترة الإعطاء (الإعطاء).
العلاج الطبيعي
هو بطلان العلاج الطبيعي لالتهاب حوائط الشريان العقدي.
العلاج بالأعشاب
على الرغم من أن التهاب الشرايين العقدي مرض نادر نسبيًا، إلا أنه لا تزال هناك طرق شعبية لعلاجه. مع ذلك، يجب مناقشة إمكانية العلاج بالأعشاب مسبقًا مع الطبيب المعالج، نظرًا لضرورة مراعاة شدة المرض واحتمالية حدوث آثار جانبية غير مرغوب فيها.
في المراحل المبكرة من التهاب الشرايين العقدي، قد يكون استخدام المستحضرات العشبية مبررًا.
- تُفرم ثلاث ليمونات متوسطة الحجم، وخمس ملاعق كبيرة من القرنفل، وتُخلط مع 500 مل من العسل، ثم تُسكب مع نصف لتر من الفودكا. تُخلط المكونات جيدًا، وتُسكب في مرطبان، ويُغلق الغطاء، ويُحفظ في الثلاجة لمدة 14 يومًا. بعد ذلك، يُصفى المستحضر، ويُتناول ملعقة كبيرة ثلاث مرات يوميًا، قبل نصف ساعة من تناول الطعام.
- حضّر مزيجًا عشبيًا مكافئًا من حشيشة الدود، والخلود، وجذمور الراسن. خذ ملعقة كبيرة من الخليط، واسكبه في كوب من الماء المغلي، واتركه لمدة نصف ساعة. تناول 50 مل من المنقوع ثلاث مرات يوميًا قبل الوجبات.
- حضّر مزيجًا متساويًا من أزهار البنفسج المجففة، وأوراق بقلة الخطاطيف، والتوت البري المجفف. اسكب ملعقتين كبيرتين من الخليط في نصف لتر من الماء المغلي، واتركه حتى يبرد. تناول 50 مل 4 مرات يوميًا بين الوجبات.
- امزج ملعقة كبيرة من الخلود، والشيح، والألكامبان، ثم أضف لترًا من الماء المغلي، واتركه لمدة ساعتين. ثم صفِّ المنقوع، وتناول 100 مل ثلاث مرات يوميًا.
من الطرق البسيطة والفعّالة لتقوية جدران الأوعية الدموية في حالة التهاب الشرايين العقدي تناول الشاي الأخضر بانتظام. يُنصح بشرب 3 أكواب منه يوميًا. بالإضافة إلى ذلك، يُمكنك تناول صبغات كحولية من الزامانيها أو الجينسنغ، والتي تُساعد على التخلص من أعراض المرض بشكل أسرع. يُمكن شراء هذه الصبغات من أي صيدلية.
العلاج الجراحي
لا يُعدّ العلاج الجراحي العلاج الرئيسي لالتهاب الشرايين العقدي حول الشريان. قد يُلجأ إلى الجراحة فقط في حالة تضيّق حرج، ناتج سريريًا عن نقص تروية موضعي، أو في حالة انسداد جذوع الشرايين الرئيسية (التهاب الشرايين تاكاياسو). من دواعي العلاج الجراحي الأخرى:
- التهاب الأوعية الدموية الخثاري المسدود؛
- الغرغرينا الطرفية والتغيرات غير القابلة للعكس في الأنسجة؛
- تضيق تحت البلعوم في حبيبات ويجنر (توسيع ميكانيكي للقصبة الهوائية مع الاستخدام الموضعي للكورتيكوستيرويدات).
يتم وصف الجراحة الطارئة في حالة حدوث مضاعفات في البطن: ثقب الأمعاء، التهاب الصفاق، احتشاء الأمعاء، وما إلى ذلك.
الوقاية
لا يوجد مفهوم واضح للوقاية من التهاب الشرايين العقدي، لأن الأسباب الحقيقية للمرض غير معروفة تمامًا. من الضروري تجنب التعرض للعوامل التي قد تُحفز تطور المرض: تجنب انخفاض حرارة الجسم، والإجهاد البدني والنفسي والعاطفي، واتباع نمط حياة صحي، وتناول الطعام الصحي، والوقاية من العدوى البكتيرية والفيروسية.
عندما تظهر العلامات المشبوهة الأولى للمرض، يجب عليك زيارة الطبيب في أقرب وقت ممكن: في هذه الحالة، تزداد فرص تشخيص وعلاج التهاب الشرايين العقدي في المرحلة الأولية من تطوره.
الوقاية من تفاقم المرض لدى مرضى التهاب الشرايين العقدي بعد هدأة حالتهم، تتلخص في المتابعة الدورية في الصيدليات، والعلاج المتواصل والمقوي، والتخلص من مسببات الحساسية، وتجنب العلاج الذاتي، وتناول الأدوية دون إشراف طبي. يجب عدم إعطاء أي أمصال أو تطعيمات للمرضى المصابين بالتهاب الأوعية الدموية أو التهاب الشرايين العقدي.
توقعات
في حال عدم علاج التهاب الشرايين العقدي، تحدث الوفاة خلال خمس سنوات لدى 95 مريضًا من أصل 100 مريض. علاوة على ذلك، تحدث الغالبية العظمى من الوفيات خلال أول 90 يومًا من المرض. وقد يحدث هذا إذا تم تشخيص الحالة بشكل خاطئ أو في وقت غير مناسب.
الأسباب الرئيسية للوفاة في التهاب الشرايين العقدي هي الالتهاب الوعائي الواسع النطاق، بالإضافة إلى الأمراض المعدية، والنوبة القلبية، والسكتة الدماغية. [ 12 ]
يزيد الاستخدام المناسب لأدوية الجلوكوكورتيكويد من نسبة البقاء على قيد الحياة لمدة خمس سنوات بأكثر من النصف. ويمكن تحقيق تأثير أفضل من خلال الجمع بين الجلوكوكورتيكويدات ومضادات الخلايا. إذا أمكن تحقيق اختفاء تام لأعراض المرض، فإن احتمال تفاقمه يُقدر بنحو 56-58%. ويُعتبر تلف هياكل الحبل الشوكي والدماغ عاملًا غير مواتٍ للتشخيص. [ 13 ]
يُشفى التهاب الشرايين العقدي المُحدد وراثيًا في مرحلة الطفولة تمامًا في حالة واحدة تقريبًا من كل حالتين. في 30% من الأطفال، يُظهر المرض اختفاءً مستمرًا للأعراض مع استمرار العلاج الدوائي. تبلغ نسبة الوفيات في مرحلة الطفولة المبكرة 4%: تحدث الوفاة بسبب تلف في هياكل الدماغ والأعصاب القحفية. [ 14 ]
حتى مع وجود نتيجة إيجابية، يتطلب التهاب الشرايين العقدي مراقبة روماتيزمية منتظمة. [ 15 ] لتجنب الانتكاسات، يجب على المريض تجنب الأمراض المُعدية، والتغيرات المفاجئة في درجة الحرارة، والعلاج الذاتي. في بعض الحالات، قد تحدث الانتكاسات بسبب الحمل أو الإجهاض.

