خبير طبي في المقال
منشورات جديدة
التقرحات الغذائية في داء السكري على الساقين
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
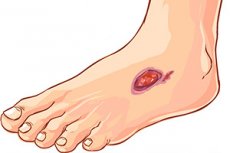
لماذا يُصاحب داء السكري غالبًا تكوّن قرح في الجسم، ولماذا يصعب التخلص منها؟ هناك بالفعل تساؤلات كثيرة حول تكوّن القرح لدى مرضى السكري، والتي يستطيع الطب تفسيرها تمامًا.
داء السكري مرضٌ معقد، لا يقتصر ظهوره على ارتفاع مستوى السكر في الدم فحسب، بل يُسبب اضطرابًا في وظائف العديد من الأعضاء، ويتدهور تغذية الجلد ووظائفه. ولسوء الحظ، يصعب علاج هذه الحالة، وقد تتكرر في نفس المكان.
علم الأوبئة
القرحة هي المضاعفات الأكثر شيوعا لمرض السكري، حيث تمثل حوالي ثلث حالات الاستشفاء لدى مرضى السكري.
في كل مريض ثاني تقريبًا، تؤدي القرحة إلى بتر أحد الأطراف (أو زوج من الأطراف).
وفقًا للإحصاءات، يُسجَّل تلف الأنسجة التقرحية لدى 80% من مرضى السكري الذين تتراوح أعمارهم بين 15 و20 عامًا. في هذه الحالة، يموت اثنان من كل ثلاثة مرضى بسبب مضاعفات الغرغرينا.
يفقد حوالي 40% من المرضى القدرة على الحركة بعد العملية، أو تُقيّد حركتهم بشدة. وفي حوالي 60% من الحالات، تظهر آثار نخرية قيحية على الطرف الآخر، ما يستدعي بتر الساق الأخرى لهؤلاء المرضى أيضًا.
تحدث مضاعفات الغرغرينا الناتجة عن القرحة لدى مرضى السكري أكثر بأربعين مرة من غير المصابين بالسكري. وفي 85% من المرضى، تؤدي قرح القدم إلى البتر.
سبب تطور الآفات التقرحية في مرض السكري في 4 حالات من أصل 5 هو الضرر الميكانيكي الخارجي.
الأسباب قرحات السكري
يُعتبر الاضطراب الرئيسي لدى مرضى السكري خللاً في آلية استقلاب الكربوهيدرات، سواءً في خلايا الدم أو في البنى الخلوية للجسم بأكمله. في بعض الحالات، لا يظهر هذا الاضطراب إلا بعد ظهور أعراض السكري أو أي مرض ثانوي آخر (لا يربطه الكثيرون بالسكري). قد تشمل هذه الأعراض الثانوية السكتة الدماغية، أو النوبة القلبية الحادة، أو التدهور الحاد في وظيفة الرؤية، أو الفشل الكلوي. تُلاحظ القرحات بشكل شائع لدى مرضى السكري من النوع الثاني، ويرجع ذلك على الأرجح إلى أن هذا النوع من المرض قد يستمر لفترة طويلة دون ظهور أي أعراض، في وقت تكون فيه العمليات الأيضية في الأنسجة مضطربة بالفعل.
يشير الأطباء إلى سبب مهم آخر لظهور القرحات لدى مرضى السكري، وهو إهمال المريض وتجاهله نصائح الأطباء بتغيير نظامه الغذائي ونمط حياته. وللأسف، يواصل العديد من المرضى التدخين وشرب الكحول، رغم إلزامهم بالتخلص من العادات السيئة.
وتلعب عوامل الخطر الفردية أيضًا دورًا مهمًا.
عوامل الخطر
- الإصابات الميكانيكية للجلد (السحجات، الشقوق، الحروق، الخ).
- الدوالي وأمراض الأوعية الدموية الأخرى.
- ارتداء أحذية ذات نوعية رديئة أو غير مريحة.
- ضعف تدفق الليمف في الأطراف.
- تغيرات تصلب الشرايين في الأوعية الدموية وارتفاع ضغط الدم.
- قرح الفراش، وارتداء الضمادات لفترة طويلة، بما في ذلك الضمادات الجبسية.
- التسمم طويل الأمد، الحماض الكيتوني، أمراض الكبد والكلى.
- عدم إتباع توصيات الطبيب بشأن التغذية لمرضى السكري، ووجود عادات سيئة.
طريقة تطور المرض
تتنوع الخصائص المرضية للقرحة لدى مرضى السكري. وتتمثل جوهرها في أن السكري مرض أيضي معقد، يصاحبه ضعف في حساسية الأنسولين وإنتاجه. يحدث السكري من النوع الأول مع ضعف في إنتاج الأنسولين. أما في السكري من النوع الثاني، فلا يُعد هذا العرض شائعًا، ولكن تضعف حساسية الأنسولين، مما يؤدي إلى سوء استخدام الجسم له.
الأنسولين هرمون بروتيني أساسي، يشارك مباشرةً في عمليات امتصاص الجلوكوز وتحويله. إذا لم تستقبل الأنسجة الأنسولين بشكل صحيح، فستبدأ سلسلة من الاضطرابات، أبرزها ارتفاع مستوى الجلوكوز في الدم. وهذا بدوره يستلزم حدوث تغيرات عصبية وعائية.
يصف الأطباء التغيرات المذكورة بمصطلحات مختلفة. لذا، يُطلق على تلف الخلايا العصبية في مرض السكري اسم "اعتلال الأعصاب السكري"، وتُسمى التغيرات في أصغر الأوعية الدموية "اعتلال الأوعية الدموية السكري". وينتج كلا المرضين الأول والثاني عن خلل جهازي في العمليات الأيضية.
أولاً، تُصيب الاضطرابات جدران الأوعية الدموية، التي تُصبح رقيقة وهشة. تُسدّ الشعيرات الدموية، وتتأثر الأوعية الكبيرة تدريجيًا بتصلب الشرايين. مع ذلك، لا تظهر القرحات لدى جميع مرضى السكري، بل تظهر بشكل رئيسي لدى أولئك الذين يتجاهلون العلاج، ولا يلتزمون بالتوصيات الطبية، ولا يُسيطرون على مستوى السكر في الدم. في الواقع، لا تظهر القرحات فجأةً: بل يجب أن يسبق ظهورها ارتفاع في مستوى السكر في الدم وحالة من الحماض الكيتوني.
في أغلب الحالات، يترافق تكوّن القرحة مع ظهور الإكزيما أو التهاب الجلد. وإذا تُركت القرحة دون علاج، فإنها تكبر حجمًا وقد تتطور إلى غرغرينا.
الأعراض قرحات السكري
تُعد القرحات من المضاعفات الشائعة لمرض السكري، والتي تظهر بعد فترة زمنية معينة من بدء المرض. على سبيل المثال، في حالة داء السكري غير المُعاوض، قد تتكون القرحات خلال عام.
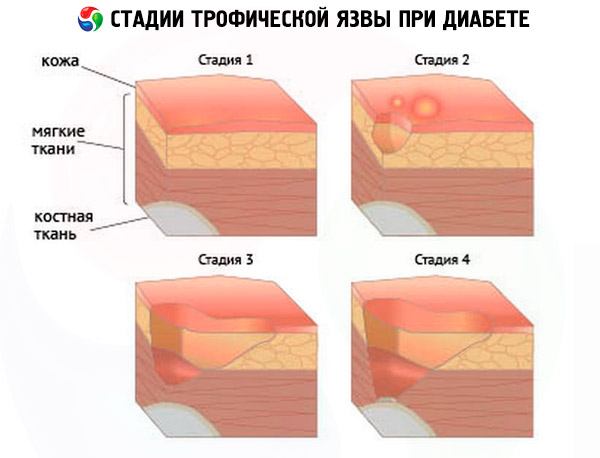
لقد حدد الخبراء الطبيون تصنيفًا مشروطًا لظهور القرحة - وهي نوع من مراحل المرض، والتي تتميز بمجموعة منفصلة من الأعراض:
- مرحلة ما قبل القرحة، حيث تبدأ القرحات بالتشكل، لكنها بالكاد تُلاحظ من قبل المريض. قد تكون العلامات الأولى للمرحلة الأولية كما يلي:
- انخفاض حساسية المستقبلات (تزداد الحساسية للألم ودرجة الحرارة سوءًا)؛
- ظهور ألم بالكاد يُحس به في منطقة الكاحل، بالإضافة إلى الشعور بحرقة خفيفة و/أو حكة؛
- ظهور تشنجات بسيطة في منطقة الكاحل؛
- تورم الأطراف (بدرجات متفاوتة)؛
- تغير في لون الجلد، زيادة التصبغ، احمرار أو زرقة، ظهور أنماط وعائية.
- المرحلة السريرية الأولية - في هذه المرحلة، ينتبه المريض للعلامات الأولى، ولكنه لا يرى دائمًا ضرورة استشارة الطبيب. مع ذلك، يمكن أن يؤدي العلاج في هذه المرحلة إلى تشخيص إيجابي للغاية. أما العلامات الأولى للمرحلة الثانية فهي كما يلي:
- ظهور عيوب جلدية بسيطة وتآكلات؛
- تكوين قرحات يصعب شفاءها.
- مرحلة الأعراض السريرية الواضحة:
- تدمير الطبقات العليا من الجلد، وتكوين القشور على القرح؛
- ظهور إفرازات دموية ثم قيحية؛
- زيادة حجم الآفات التقرحية؛
- ظهور آفات أخرى، تختلف في الحجم وعمق الضرر.
- المرحلة التقدمية:
- تحول القرح الغذائية الصغيرة إلى بؤرة قيحية مصابة؛
- ظهور أعراض التسمم (ارتفاع درجة الحرارة، والحمى، والصداع، والضعف)؛
- تفاقم آلام الساق؛
- تلف الأنسجة العميقة (حتى العظام).
- المرحلة الغرغرينية – يصاحبها تطور الغرغرينا الرطبة في جزء من الطرف.
كما هو الحال مع أي إصابة، تُصاحب قرحة السكري ألم، ولكن في مرحلة مبكرة، قد يكون هذا الألم خفيفًا، بل يكاد يكون غير محسوس. ومع تفاقم الحالة، تظهر الأعراض بشكل خاص ليلًا: شعور بالحكة والتشنجات، وشعور بانتفاخ الأطراف.
كيف تبدو القرحة في مرض السكري؟
في البداية، قد تظهر جروح صغيرة وخدوش وسحجات على الجلد - إذا سبق تكوّن القرحة في مرض السكري تلف ميكانيكي. ثم تبدأ الجروح بالنزيف ويزداد حجمها مع مرور الوقت. عندما تُصاب الجروح بالعدوى، تتطور عملية معدية والتهابية خارجية: تصبح الإفرازات قيحية، وتتورم الأنسجة المحيطة بالآفة وتتحول إلى اللون الأحمر.
ينمو الآفة التقرحية، ولكن في البداية لا يشعر المريض بالألم - وهذا هو نتيجة لضعف الأعصاب في الأنسجة.
من المستحيل تقريبًا علاج القرحة في مرض السكري بالطرق التقليدية، وهي أيضًا أحد الأعراض النموذجية للمرض.
إستمارات
تتطلب أنواع القرحات المختلفة في مرض السكري أساليب علاجية مختلفة. وبطبيعة الحال، تحدث أي قرحة غذائية في مرض السكري نتيجة تلف في شبكة الشعيرات الدموية الصغيرة والألياف العصبية، ولكن لكل نوع خصائصه وخصائصه الخاصة التي يأخذها الطبيب في الاعتبار عند تحديد نظام العلاج. وبالتالي، تُقسم قرح الأطراف السفلية إلى الأنواع التالية:
- تتطور قرحة الشعيرات الدموية في القدم لدى مرضى السكري نتيجة تلف شبكة الشعيرات الدموية. ويُشخَّص هذا النوع من الأمراض بشكل شائع.
- تحدث قرح الساق الوريدية لدى مرضى السكري نتيجة اضطراب في الجهاز الوريدي. وكقاعدة عامة، تُكتشف هذه القرح لدى المرضى الذين لم يطلبوا المساعدة الطبية لفترة طويلة ولم يعالجوا مرض السكري، أو عالجوه بشكل غير صحيح. في هذه الحالة، لا تظهر القرحة في البداية على القدم أو إصبع القدم، بل تؤثر على منطقة الساق، أو تصبح نتيجة لنمو النخر.
- تتشكل قرح شريانية في الساقين لدى مرضى السكري عند انسداد تجويف الشريان، وهو ما يحدث غالبًا مع اضطرابات تخثر الدم وتصلب الشرايين. يُسبب هذا الاضطراب نخرًا سريعًا للأنسجة يقع أسفل الجزء المصاب من الشريان.
- القرحة القيحية في مرض السكري هي نتيجة لعدوى ميكروبية للجروح الصغيرة والخدوش على الجلد.
بعض أنواع القرح أكثر شيوعًا لدى مرضى السكري، بينما تكون أنواع أخرى أقل شيوعًا. على سبيل المثال، تُشخَّص قرح القدم وأسفل الساق بشكل أكثر شيوعًا.
تُعد قرح الكعب لدى مرضى السكري شائعةً جدًا، وفي الغالبية العظمى من الحالات، تتشكل بسبب تشققات الكعب طويلة الأمد، أو مسامير القدم، أو بعد ثقب الكعب بأداة صلبة وحادة. في بعض الأحيان، قد يُصاب مريض السكري بقرحة حتى بعد إصابة بسيطة بشظية.
تظهر قرحة الإصبع لدى مرضى السكري عند ارتداء أحذية غير مريحة، أو عند ظهور سحجات أو بثور، وما إلى ذلك. يصعب علاج هذه الآفات، وغالبًا ما تنتهي بالجراحة لإزالة إصبع أو أكثر.
لا تُصنّف قرحة المعدة في داء السكري ضمن الآفات الغذائية النموذجية لهذا المرض، بل هي حالة مرضية مصاحبة. تتشكل القرحات الغذائية المميزة لداء السكري في المناطق ذات الأعصاب الضعيفة، وعادةً ما تكون في الأطراف السفلية. ومع ذلك، فإن وجود قرحة معدية على خلفية داء السكري يتطلب علاجًا معقدًا للغاية والالتزام بنظام غذائي مناسب.
نادرًا ما تتشكل تقرحات في اليدين لدى مرضى السكري، وكذلك في الجسم أو الرأس. في حالات نادرة فقط، قد تتشكل القرحة بعد إصابة رضحية خطيرة - مثل الحروق، الجروح الممزقة، الكسر المفتوح، إلخ. ونظرًا لخصائصها الفسيولوجية، فإن شبكة الأوعية الدموية في الأطراف السفلية أكثر عرضة للتغيرات المرضية من أوعية الذراعين. لذلك، تتأثر الساقين أولًا. ولكن، هناك استثناءات، ويجب مراعاتها عند تشخيص القرحة.
المضاعفات والنتائج
تعتبر القرحة بحد ذاتها من مضاعفات مرض السكري، ولكن الجروح الجلدية يمكن أن تصبح معقدة أيضًا - وخاصة عندما تحدث عدوى ثانوية.
تتضمن عواقب القرحة في مرض السكري المضاعفات التالية:
- الحمرة - الحمرة - هي عدوى جلدية ميكروبية مصحوبة بتسمم شديد (تلف الأنسجة العقدية)؛
- عملية التهابية ثانوية في الغدد الليمفاوية والأوعية الليمفاوية - تشير إلى انتشار العدوى؛
- الإنتان (التسمم العام على خلفية تطور الغرغرينا).
تعتمد شدة المضاعفات على مسار المرض الأساسي، ومدته وعمقه، ونوعه. يضطر العديد من المرضى إلى بتر جزء من الطرف، أو الطرف بأكمله، وذلك عند تقدم المرض.
نتيجة للعلاج الذاتي أو العلاج غير السليم للقرحة في مرض السكري، تنشأ في كثير من الأحيان مشاكل أخرى:
- أمراض الجلد مثل الأكزيما أو التهاب الجلد؛
- تلف الأوعية الدموية مع النزيف اللاحق؛
- تطور العدوى اللاهوائية، الكزاز؛
- تلف المفاصل؛
- النغف هو مرض طفيلي.
تتطلب قرحة المعدة لدى مرضى السكري عناية فائقة. يجب على أي مريض أن يدرك أن تجاهل توصيات الطبيب قد يؤدي إلى عواقب وخيمة، كالعجز، وحتى الوفاة.
التشخيص قرحات السكري
أولًا، يُولي الطبيب اهتمامًا لشكاوى المريض. إذا عانى الشخص، على خلفية مرض السكري، من خدر في الساقين، أو زيادة في التعب، أو تورم، أو فرط تصبغ، فيمكن استخلاص استنتاجات محددة بشأن التشخيص.
الفحص الخارجي للمريض إلزامي أيضًا. بالإضافة إلى السمات المميزة للقرحة نفسها، يمكن الكشف عن تشوه القدم والكاحل واعتلال المفصل العصبي العظمي. يتم تحديد جودة حساسية درجة الحرارة واللمس والحس العميق والألم والاهتزاز باستخدام الاختبارات. كما يتم فحص ردود أفعال الأوتار.
أثناء الفحص، يُراعى أيضًا لون الجلد، والتورم، ووجود أي أمراض مفصلية. ويُولى اهتمام خاص لحجم القرحة وموقعها، وطبيعة الإفرازات، ووضوح حوافها، وحالة الجلد السليم.
الاختبارات التالية إلزامية:
- التحليل العام والكيمياء الحيوية للدم (يشير إلى وجود التهاب، ويسمح بتقييم جودة وظيفة تخثر الدم)؛
- تحليل البول العام (يشير إلى التغيرات في وظائف الكلى)؛
- اختبار مستوى السكر في الدم.
تشمل التشخيصات الآلية تصوير الشرايين بالأشعة السينية، وفحص دوبلر للدورة الدموية الشريانية، وتنظير الشعيرات الدموية باستخدام الكمبيوتر.
غالبًا ما يتضمن البرنامج التشخيصي تصوير الأوعية الدموية اللمفاوية، والتصوير الحراري، وقياس المعاوقة.
تشخيص متباين
يتم إجراء التشخيص التفريقي لأمراض الكولاجين، وأمراض الدم، والتسممات المهنية. تخضع الأمراض التالية للتمييز بشكل منفصل:
- تصلب الشرايين المدمر؛
- قرحة آفاتية؛
- القرحة الاحتقانية (نتيجة لاختلال تعويض الجهاز القلبي الوعائي)؛
- القرحة السلية، القرحة الزهرية، قرحة الجذام، قرحة الإشعاع.
نادرًا ما يُصاب المرضى بما يُسمى بالقرح الاصطناعية، أو القرح المصطنعة. يُصيب المريض نفسه بها، بغرض المحاكاة - وكقاعدة عامة، تُشير هذه القرح إلى عدم استقراره النفسي.
من الاتصال؟
علاج او معاملة قرحات السكري
يشمل العلاج الموضعي للقرحة الغذائية لدى مرضى السكري التنظيف المنتظم للقرحة، ومعالجة الجلد المحيط بالجرح، والضمادات بانتظام. ويُمكن استخدام المراهم بالاتفاق مع الطبيب المعالج. اقرأ المزيد عن طرق علاج القرحة لدى مرضى السكري في هذه المقالة.
الوقاية
الشرط الرئيسي للوقاية من القرحة هو اتباع توصيات الطبيب المعالج. وتُطبّق هذه التوصيات بالضرورة على جميع مرضى السكري.
يمكن أن تُصاب أي مريض سكري بالقرحة إذا لم يُعنَ بمراقبة مستوى السكر في الدم باستمرار. لذلك، فإن الوقاية، في المقام الأول، تتمثل في ضبط مستوى السكر في الدم، وإجراء علاج وقائي لمرض السكري.
نصائح أخرى مهمة بنفس القدر للوقاية من القرحة:
- من الضروري الحفاظ على نظافة القدمين جيدًا، وقص الأظافر في الوقت المناسب وبالطريقة الصحيحة، ومنع تطور العدوى الفطرية.
- من المهم تنظيف حذائك وتجفيفه وتهويته قدر الإمكان - فهذه حالة مهمة للحصول على قدمين صحيتين.
- عند اختيار الأحذية والجوارب، يجب الاهتمام بشكل خاص بجودتها وحجمها لتجنب ظهور الجروح والبثور والمسامير على قدميك.
- ومن الضروري، قدر الإمكان، تجنب ارتفاع درجة حرارة الساقين وتبريدها بشكل مفرط، وكذلك عدم إجهادهما بشكل مفرط.
- يُنصح بفحص القدمين وأصابع القدم والكاحلين بانتظام، على سبيل المثال، كل مساء. ويجب الانتباه بشكل خاص لوجود أي أضرار خارجية، مثل الثقوب أو الشظايا. في حالة داء السكري، حتى هذه الإصابات البسيطة قد تُسبب تقرحات.
توقعات
تعتمد النتيجة النهائية للمرض على مدى تفاقم الحالة المرضية الكامنة - داء السكري - ومدى جدية المريض في اتباع توصيات الطبيب. إذا شُخِّص المريض بقرحة عصبية معزولة، فمع العلاج المناسب وفي الوقت المناسب، يُمكن اعتبار التشخيص مُرضيًا نسبيًا.
إذا كان مرض السكري شديدًا، مع تزايد الاضطرابات الوعائية، ففي مثل هذه الحالة من المستحيل التحدث عن تشخيص متفائل.
يصعب علاج قرح السكري. ولكن كلما أسرعنا في الاهتمام بالمشكلة، كلما وصفنا العلاج مبكرًا، وزادت احتمالية عودة حالة المريض إلى طبيعتها.


 [
[