خبير طبي في المقال
منشورات جديدة
المليساء المعدية المعدية
آخر مراجعة: 04.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
الأسباب المليساء المعدية
العامل المسبب للمرض هو فيروس المليساء المعدية، والذي يعتبر ممرضًا للإنسان فقط وينتقل إما عن طريق الاتصال المباشر (عند البالغين - غالبًا أثناء الجماع) أو بشكل غير مباشر من خلال استخدام أدوات النظافة الشائعة (المناشف، الإسفنج، المناشف، إلخ).
تتراوح فترة الحضانة بين عدة أسابيع وعدة أشهر. يصيب المرض أحيانًا الأشخاص الذين يعانون من ضعف المناعة وأمراض جهازية حادة.
فيروس الجدري (MCV) هو نوع غير مصنف من فيروسات الجدري. ينتشر هذا المرض على نطاق واسع ويصيب البشر فقط. نادرًا ما يُصاب به الأطفال دون سن عام واحد، ربما بسبب المناعة المكتسبة من الأم وفترة حضانة طويلة.
وفقًا للعديد من الملاحظات، تُعدّ المليساء المعدية أكثر شيوعًا لدى المرضى الذين يعانون من التهاب الجلد التأتبي والأكزيما. ويعود ذلك إلى انخفاض تفاعل الجلد والاستخدام طويل الأمد للستيرويدات الموضعية. وقد لوحظ انتشار غير معتاد للطفح الجلدي لدى مرضى الساركويد، والمرضى الذين يتلقون علاجًا مثبطًا للمناعة، والمصابين بفيروس نقص المناعة البشرية. لذا، تُعد المناعة الخلوية ذات أهمية كبيرة في حدوث العملية المعدية وتطورها.
طريقة تطور المرض
لم تُدرس الروابط المسببة للمرض بشكل كافٍ، ولكن الدور الحاسم يلعبه تعطيل عامل نمو البشرة. يخترق الفيروس الخلايا الكيراتينية للطبقة القاعدية من البشرة ويزيد بشكل كبير من معدل انقسام الخلايا. ثم، في الطبقة الشوكية، يوجد تراكم نشط للحمض النووي الفيروسي. ونتيجة لذلك، تتشكل عقيدة، يحدث في مركزها تدمير وتفكك خلايا البشرة، بينما لا تتأثر خلايا الطبقة القاعدية. وبالتالي، يتم تمثيل الجزء المركزي من العقيدة ببقايا تحتوي على أجسام زجاجية (أجسام رخوية) يبلغ قطرها حوالي 25 ميكرومتر، والتي تحتوي بدورها على كتل من المادة الفيروسية. تكون التغيرات الالتهابية في الأدمة ضئيلة أو غائبة، ولكن في حالة العناصر طويلة الأمد، يمكن تمثيلها بتسلل حبيبي مزمن.
كيف تنتقل المليساء المعدية؟
تنتشر المليساء المعدية عن طريق التلامس المباشر مع الجلد المتشقق أو الأشياء الملوثة. الطرق الرئيسية لانتشارها هي:
- الطريقة الرئيسية لانتشار المليساء المعدية هي الاتصال الجسدي المباشر مع شخص مصاب. ويشمل ذلك ملامسة الجلد المصاب بالطفح الجلدي، أو ملامسة اليد، أو التقبيل، أو الاتصال الجنسي.
- الأدوات المشتركة: يمكن أن ينتشر فيروس المليساء المعدية أيضًا عبر الأدوات المشتركة، مثل المناشف والملابس والألعاب وحمامات السباحة أو الدشات التي استخدمها المصابون. يمكن أن يبقى الفيروس على هذه الأدوات وينتقل إلى أشخاص آخرين عند استخدامها.
- الخدش والصدمة: قد تصبح مناطق الجلد المصابة مصدرًا للفيروس من خلال حركات ميكانيكية، كالخدش أو الكشط أو إزالة الطفح الجلدي. وقد يؤدي ذلك إلى انتشار الفيروس إلى مناطق أخرى من الجلد.
- العدوى الذاتية: في حالات نادرة، يمكن أن تنتقل المليساء المعدية من جزء من الجسم إلى آخر لدى الشخص نفسه. يحدث هذا عند ملامسة الجلد المصاب لجلد سليم.
من المهم التأكيد على أن المليساء المعدية تنتقل بسهولة، خاصةً بين الأطفال وفي الحالات التي يكون فيها الأشخاص قريبين من بعضهم البعض أو يستخدمون أدوات نظافة مشتركة. لذلك، من المهم اتباع احتياطات النظافة وتجنب الاتصال المباشر بالجلد المصاب لمنع انتقال الفيروس.
الأعراض المليساء المعدية
تتراوح فترة حضانة المليساء المعدية بين 14 يومًا و6 أشهر. يظهر الطفح الجلدي على شكل حطاطات نصف كروية لامعة بيضاء لؤلؤية اللون، مع انخفاض حُبيبي في مركزها. يزداد حجم الحطاطة تدريجيًا، ويمكن أن يصل قطرها إلى 5-10 ملم في غضون 6-12 أسبوعًا. في الآفات المفردة، يصل قطر الحطاطات إلى أحجام كبيرة. بعد الإصابة أو تلقائيًا، بعد عدة أشهر، يمكن أن تتقيح الحطاطات وتتقرح. عادةً، يختفي الطفح الجلدي تلقائيًا بعد 6-9 أشهر، ولكن قد يستمر بعضها لمدة تصل إلى 3-4 سنوات. غالبًا ما يكون موضع الطفح الجلدي على الوجه والرقبة والجذع، وخاصةً في الإبطين، باستثناء الأمراض المنقولة جنسيًا، حيث تُصاب المنطقة الشرجية التناسلية عادةً. يمكن أن تظهر العناصر أيضًا على فروة الرأس، والشفتين، واللسان، والغشاء المخاطي للخدين، وعلى أي جزء من الجلد، بما في ذلك موضع غير نمطي - جلد باطن القدمين. يمكن أن تظهر الحطاطات على الندبات والوشوم.
في مواقع دخول الفيروس، تظهر عقيدات مفردة أو متعددة، كثيفة، لامعة، غير مؤلمة، وردية أو صفراء رمادية، يتراوح حجمها بين حبة دخن وحبة بازلاء. يوجد انخفاض مميز في مركز العُقدة. لدى الأطفال، غالبًا ما تظهر على الوجه والرقبة وظهر اليدين، وقد تنتشر عشوائيًا على كامل الجلد أو تتجمع في بؤر منفصلة.
عند الأطفال دون سن العاشرة، غالبًا ما تتركز المليساء المعدية على الوجه. وفي هذه الحالة، غالبًا ما تظهر الطفح الجلدي على الجفون، وتحديدًا على طول خط الرموش، وحول العينين، وعلى الأنف وما حوله، وعلى الخدين، والذقن. بالإضافة إلى الوجه، غالبًا ما تُصاب مناطق أخرى - تحت الفك السفلي، والرقبة، والصدر، والأطراف العلوية، والجذع، والأعضاء التناسلية الخارجية، إلخ.
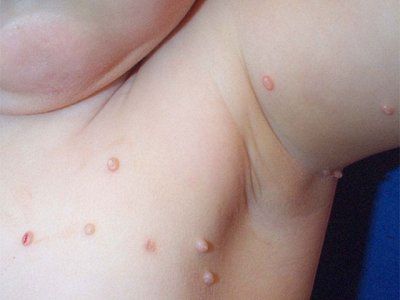
إذا كان انتشار المليساء المعدية على الوجه لدى الأطفال (حوالي نصف الحالات) أمرًا قابلًا للتفسير وشائعًا، فإن المليساء المعدية لدى البالغين نادرًا ما تظهر على الوجه، وتُعتبر نتيجة ضعف المناعة (الحساسية، والعلاج المثبط للمناعة، والإيدز، إلخ). يُعتبر البالغون محصنين ضد الفيروس، لذا فإن انتشاره السريع على الجلد، وخاصةً على الوجه، بالإضافة إلى ظهور أشكال غير نمطية منه، يشير إلى نقص المناعة المكتسب. في مثل هذه الحالات، من الضروري توضيح التاريخ المرضي، وإجراء الفحوص اللازمة (بما في ذلك التحاليل اللازمة للإصابة بفيروس نقص المناعة البشرية) لتوضيح مسببات المرض.
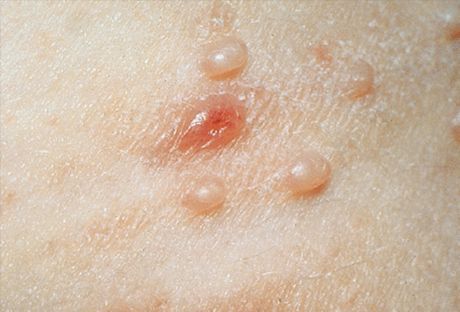
في الحالات النموذجية، تكون العناصر الأساسية للطفح الجلدي عقيدات شبه شفافة غير التهابية، بيضاء باهتة، بلون اللحم أو وردي مصفر، بحجم رأس الدبوس أو حبة الدخن. في أغلب الأحيان، توجد هذه العناصر عدة، وتقع في مجموعات صغيرة، بشكل غير متماثل، ولا تسبب أحاسيس ذاتية. لا تُظهر العناصر الصغيرة انخفاضات سُرية في المركز، وهي تُذكرنا كثيرًا بالدُّخينات أو الأشكال الشابة من الثآليل المسطحة. يزداد عددها وحجمها ببطء، وتصل إلى حجم متوسط بحجم حبة البازلاء. تتميز هذه العناصر بشكل نصف كروي، وانخفاض مميز في المركز، وقوام كثيف. عند الضغط على العقيدة من الجانبين باستخدام ملقط، تنطلق كتلة بيضاء طرية من انخفاض السُّرة، تتكون من خلايا البشرة المتقرنة، وأجسام المليساء، والدهون. يساعد هذا في التشخيص السريري والمجهري.
يمكن أن تكون المظاهر السريرية على الوجه متنوعة للغاية وتشبه بعض الأمراض الجلدية الأخرى ذات المظاهر المماثلة. بالإضافة إلى العناصر النموذجية الموضحة أعلاه، يمكن أيضًا مواجهة أشكال غير نمطية. في الحالات التي يصل فيها عنصر فردي إلى حجم 1 سم أو أكثر، يُلاحظ شكل عملاق يشبه الكيس. تتقرح بعض العناصر (عادةً ما تكون عملاقة) وتشبه الورم الشائك القرني أو الورم القاعدي المتقرح أو سرطان الخلايا الحرشفية للجلد. يمكن أن تلتهب العناصر الفردية وتتقيح، وبالتالي تغير مظهرها وتصبح مشابهة لحب الشباب (على شكل حب الشباب) أو عناصر جدري الماء (على شكل الحماق) أو التهاب الجريبات (يشبه التهاب الجريبات) أو الدمل (يشبه الدمل). تمثل هذه الأشكال السريرية بعض الصعوبات في التشخيص. يسهل الوجود المتزامن للعقيدات النموذجية التشخيص. ينتهي التقيح عادةً بانحدار تلقائي لهذا العنصر.
أما بالنسبة للأشخاص المصابين بفيروس نقص المناعة البشرية، فإن الطفح الجلدي يكون متعددًا، وموضعيًا بشكل أساسي على الوجه، ومقاومًا للعلاج التقليدي.
عند البالغين المصابين بالأمراض المنقولة جنسياً، يمكن أن تتركز الطفح الجلدي على الأعضاء التناسلية وفي المناطق المحيطة بالأعضاء التناسلية.
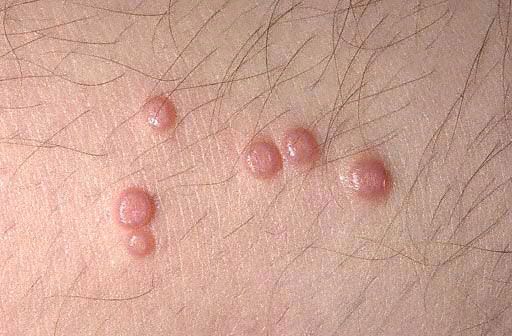
من السمات المميزة للعقيدات خروج كتلة بيضاء طرية من التجويف المركزي للحطاطات عند الضغط عليها بالملقط. عادةً ما يكون الشعور غائبًا. في بعض الأحيان، قد تندمج الطفح الجلدي لتشكل تكوينات كبيرة غير متساوية تشبه الورم ("ورم رخوي ضخم") أو تختفي تلقائيًا.
علم الأمراض النسيجي
يُلاحظ تكوين مميز يتكون من فصيصات كمثرية الشكل. تتضخم خلايا البشرة، وتحتوي على العديد من الشوائب البلازمية (أجسام رخوية) تحتوي على جسيمات فيروسية. كما يوجد تسلل التهابي صغير في الأدمة.
يعتمد التشخيص على الصورة السريرية المميزة. ويمكن التأكد من التشخيص باكتشاف "أجسام رخوية" مميزة أثناء الفحص المجهري للكتلة الطرية المستخرجة من الرخويات (لامعة عند رؤية المستحضر الأصلي في مجال مظلم من المجهر، أو مصبوغة باللون الأزرق الداكن باستخدام المنقذين الرئيسيين - أزرق الميثيلين أو رومانوفسكي-جيمسا). في بعض الحالات، يُجرى فحص نسيجي للجلد المصاب لتوضيح التشخيص.
التشخيص المليساء المعدية
على وجه الأطفال والمراهقين، يتم التمييز بين المليساء المعدية في المقام الأول من الثآليل المسطحة، والميليا، والأورام الليفية الوعائية (المعزولة والمتماثلة)، والورم الحليمي، وخلل التنسج البشروي، ومرض داريير، والورم الظهاري الشعري، والأشكال غير النمطية - من الأكياس، وحب الشباب، وطفح جدري الماء، والتهاب الجريبات، والدمامل، والشعير.
عند الأشخاص في منتصف العمر وكبار السن، بالإضافة إلى الأمراض الجلدية المذكورة أعلاه، والتي هي نادرة في هذه المجموعة، يتم إجراء التشخيص التفريقي لمرض المليساء المعدية مع فرط تنسج الغدد الدهنية الشيخوخي، والزانثلازما، والزانثوما الحطاطي، والورم الإيلاستويدي العقدي مع الأكياس والرؤوس السوداء (مرض فافر راكوشو)، مع الورم المائي (على الجفون)، والورم القرني الشوكي، والورم القاعدي المتقرح أو سرطان الخلايا الحرشفية للجلد.
ما الذي يجب فحصه؟
من الاتصال؟
علاج او معاملة المليساء المعدية
ينبغي على المرضى تجنب ارتياد حمامات السباحة والحمامات العامة، والالتزام بقواعد النظافة الشخصية بدقة. أي إجراءات تجميلية غير مرغوب فيها. لا يوجد علاج محدد لمرض المليساء المعدية.
الأدوية
قد يشمل علاج المليساء المعدية استخدام أدوية مختلفة. إليك بعضًا منها:
- الرتينويدات الموضعية: من أمثلة هذه الأدوية تريتينوين (ريتين-أ) وتازاروتين (تازوراك). تساعد هذه الأدوية على تسريع عملية تجفيف المليساء.
- حمض ثلاثي كلورو الأسيتيك (TCA): يمكن وضع هذه المادة الكيميائية مباشرةً على الرخويات لإزالتها. يجب أن يُجري الطبيب هذه العملية.
- إيميكويمود (ألدارا): يمكن استخدام هذا الكريم لتحفيز الجهاز المناعي لقتل خلايا فيروس المليساء المعدية.
- إيميكيمود تحت الجلد (زيكلارا): هذا الدواء مشابه لكريم ألدرا، ولكن يتم إعطاؤه عن طريق الحقن تحت الجلد.
- الكانثاريدين: يمكن استخدام هذه المادة الكيميائية لعلاج الورم الحليمي المعدي، ولكن يجب أن يتم تطبيقها من قبل طبيب لأنها يمكن أن تسبب تهيج الجلد.
كيفية إزالة المليساء المعدية؟
يمكن إزالة المليساء المعدية باستخدام ملقط إزالة الشعر والكشط بملعقة، ثم ترطيب التآكل بمحلول كحولي من اليود بتركيز 1%. قبل الإزالة، يُنصح بالتخدير الموضعي باستخدام رذاذ ليدوكايين بتركيز 10% أو التجميد قصير الأمد بالنيتروجين السائل (خاصةً للأطفال). لا يترك هذا العلاج آثارًا دائمة. يُفضل تجنب التخثير الحراري أو التدمير بالتبريد أو الليزر على الوجه، لأنها قد تترك آثارًا ندبية. في بعض الحالات، يُنصح بترك العوامل الخارجية دون علاج لدى الأطفال الصغار أو الاكتفاء بالاستخدام الخارجي طويل الأمد لمرهم الإنترفيرون.
يجب على المرضى (أو آباء الأطفال) أن يكونوا على دراية باحتمالية حدوث انتكاسات للمرض، لذلك يجب فحص جميع أفراد الأسرة، وكذلك المريض، بعد 2-3 أسابيع من الانتهاء من العلاج، ويجب أخذ العوامل المهيئة التي تم تحديدها في الاعتبار.
من الضروري إزالة العقد من ملعقة فولكمان، ثم إجراء تخثير حراري متبوعًا بتزييت المنطقة بمحلول كحولي من اليود بتركيز 2-5%. كما يُمكن إجراء تخثير حراري للعناصر. في الحالات المنتشرة من المرض، تُستخدم مضادات الفيروسات: بروتيفلازيت (15-20 قطرة مرتين يوميًا للبالغين)، إنترفيرون (3-4 قطرات في الأنف 4-5 مرات يوميًا)، أو ميثيسازون فمويًا.
المبادئ التوجيهية السريرية
المليساء المعدية مرض فيروسي يسببه فيروس المليساء المعدية. يظهر على شكل آفات جلدية صغيرة، مستديرة، ناعمة، حطاطية، قد تكون بيضاء أو وردية اللون أو صلبة. ينتشر الفيروس عن طريق ملامسة المرضى المصابين أو الأشياء كالمناشف أو الملابس.
قد تشمل الإرشادات السريرية لعلاج الورم الرخوي المعدي ما يلي:
- المراقبة دون علاج: قد يختفي الورم الحليمي تلقائيًا لدى بعض المرضى خلال بضعة أشهر إلى بضع سنوات. يُنصح بهذا النهج الرصدي للأطفال والبالغين الذين يعانون من عدد قليل من الآفات.
- الاستخراج (الاستخراج): هو إجراء يستخدم فيه الطبيب أداةً لعصر محتويات المليساء. يُجرى الاستخراج عادةً بواسطة طبيب أو طبيب جلدية، وقد يكون مؤلمًا. قد يكون فعالًا، ولكنه قد يُسبب حروقًا أو ندبات أو انتكاسًا.
- العلاجات الكيميائية: قد يصف طبيبك مواد كيميائية، مثل حمض ثلاثي كلورو الأسيتيك (TCA) أو إيميكيمود تحت الجلد، للمساعدة في إزالة المليساء. قد تسبب هذه العلاجات أيضًا احمرارًا وحرقًا وتقشرًا.
- العلاج الجراحي: يمكن النظر في إزالة الورم الرخوي جراحيًا باستخدام المقص أو الليزر أو الكي الكهربائي في الحالات التي تكون فيها الطرق الأخرى غير فعالة.
- منع الانتشار: نظرًا لأن مرض المليساء المعدية ينتشر بسهولة، فمن المهم تجنب ملامسة مناطق الجلد المصابة والأشياء التي قد تكون ملوثة بالفيروس.
يجب أن يُجرى علاج المليساء المعدية تحت إشراف طبي، ويعتمد اختيار الطريقة على عدد المليساء وموقعها، بالإضافة إلى عمر المريض وحالته العامة. للحصول على توصيات ووصفات طبية محددة، يُنصح دائمًا باستشارة طبيب مختص.
قائمة ببعض الكتب والدراسات المتعلقة بدراسة المليساء المعدية
- "المليساء المعدية: التشخيص والعلاج السريري" المؤلف: جون بوردو، دكتور في الطب، سنة النشر: ٢٠١٢
- المليساء المعدية: قاموس طبي، وقائمة ببليوغرافية، ودليل بحثي مُعلّق على مراجع الإنترنت. المؤلف: منشورات الصحة العامة. سنة النشر: ٢٠٠٤.
- المليساء المعدية: الدليل الكامل للمؤلف: فريدريك بابينسكي، دكتور في الطب، سنة النشر: ٢٠١٧
- "وبائيات المليساء المعدية لدى الأطفال: مراجعة منهجية" المؤلفون: سيد علي رضا أبطحي نائيني، ماهين أفلاطونيان، وآخرون. سنة النشر: ٢٠١٥
- فيروس المليساء المعدية: الاتجاهات الحالية والآفاق المستقبلية. المؤلفون: أنوبهاف داس، أ.ك. سينغ، وآخرون. سنة النشر: ٢٠١٩.
- فيروس المليساء المعدية: ابن عم فيروسات الجدري المهمَل. المؤلفون: إس آر باتيل، جي. فارفيري، وآخرون. سنة النشر: ٢٠١٩.
الأدب
بوتوف، يو. س.، طب الأمراض الجلدية والتناسلية. القيادة الوطنية. طبعة مختصرة / تحرير يو. س. بوتوفا، يو. ك. سكريبكينا، أو. إل. إيفانوفا. - موسكو: جيوتر ميديا، ٢٠٢٠.


 [
[