النابتات العظمية لمفصل الركبة
آخر مراجعة: 07.06.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
وتسمى النمو الزائدة في العظام في منطقة سطح المفصل ، وغالبًا ما تكون في شكل طفرات ونتوءات حادة ، عظمية. تثير عظم العظم من مفصل الركبة ألم شديد في الركبة ، لا تستجيب تقريبًا لاستخدام مسكنات الألم. يرتبط تكوين العظم مع التغيرات المرضية في أنسجة العظام. العظم الهامشي هي علامة متكررة على هشاشة العظام في الركبة وغيرها من المفاصل الإسهال. تتشكل هذه النمو العظمية في السمحاق عند تقاطع الغضروف والعظام التي تغطيها الغشاء الزليلي في مفاصل الإسهال. [1] ، [2] العلاج طويل وأحيانًا معقد للغاية ، مجتمعة.
علم الأوبئة
وفقًا لإحصائيات منظمة الصحة العالمية ، فإن عظميات المفصل في الركبة غالباً ما تعاني من المرضى 35 عامًا وما فوق. يشرح المتخصصون هذا الاتجاه عن طريق الحمل المفرط على الركبتين ، وزيادة النشاط البدني.
انتشار هذا الأمراض في البلدان الصناعية هو حوالي 30-60 ٪.
أعراض المرض الأكثر إثارة للدهشة والمتكررة ، التي يلجأ بها المرضى إلى الأطباء - ألم حاد عند تحريك الركبة.
في حوالي 20-30 ٪ من الناس ، قد تكون هناك عظمية عظمية دون أي أعراض. وفقًا لبعض التقارير ، توجد عظمية في أكثر من 80 ٪ من الأشخاص الذين تزيد أعمارهم عن 79 عامًا ، مع تشخيص 13 ٪ منهم فقط.
الرجال أكثر عرضة لبداية الأعراض المرتبطة بعقار العظم في الركبة في سن مبكرة. ومع ذلك ، فإن الصورة السريرية أكثر وضوحا في المرضى الإناث.
يعد وجود عظمية عظمية واحدة من المعايير التشخيصية لحالة مثل التهاب المفاصل (هشاشة العظام في الركبة). حوالي 13 ٪ من النساء و 10 ٪ من الرجال الذين تتراوح أعمارهم بين 60 عامًا وما فوق يعانون من هشاشة العظام في الركبة. من المحتمل أن تزداد نسبة الأشخاص الذين يعانون من هشاشة العظام في الركبة من أعراض بسبب شيخوخة السكان ومستوى السمنة أو زيادة الوزن في عموم السكان. [3]
الأسباب النابتات العظمية لمفصل الركبة
تحدث عظمية العظم من مفصل الركبة نتيجة لإعادة تشكيل العظام خلال عملية مرضية. يؤدي هشاشة العظام والتغيرات المرتبطة به إلى تلف الغضروف أدناه. هذا يؤثر سلبا على حماية أنسجة العظام. نتيجة لذلك ، يزداد ضغط الحمل على العظام ، والتغيرات المرضية تؤثر عليه. يتم تشغيل الآليات التعويضية ، وتثخن الأنسجة العظمية ، وتنشأ عظمية العظم تحت الحمل.
تسريع مسار علم الأمراض:
- التهاب المفاصل المتقدم.
- كبار السن والتغييرات المرتبطة به ؛
- فرط المعارة العظام.
ومع ذلك ، فإن عظمية المفصل في الركبة ليست دائمًا بسبب العمليات المرضية ويمكن أن تكون بمثابة واحدة من علامات التغييرات المرتبطة بالعمر في جهاز العظام والمفصل.
في تكوين وتطور المرض ، عوامل متورطة ، كل من التأثير العام والمحدد. وهكذا ، غالبًا ما تتأثر مفاصل الركبة تحت تأثير الوزن الزائد والتهاب الغشاء الزليلي والآفات تحت الغضية في الظنبوب.
عوامل الخطر
تؤدي الأحمال العادية على مفصل الركبة تدريجياً إلى بدء العمليات التنكسية ، وارتداء أنسجة الغضروف للمفصل. إذا كانت هناك عوامل في الوقت نفسه من العمر أكثر من 30 عامًا ، وإصابات المفاصل ، وأمراض القدم (تشوهات ، وما إلى ذلك) ، وارتداء الأحذية غير المريحة ، يزداد التأثير السلبي على هياكل العظام في الركبة عدة مرات.
في عملية التآكل للأنسجة المفصلية ، يزداد الحمل على مفصل الركبة مباشرة وزيادة الأجهزة الرباطية ، مما يستلزم سماكة الأربطة ، وزيادة الاحتكاك ، ونتيجة لذلك ، نمو العظم العظمي.
تبدأ التغييرات التنكسية في سن مبكرة نسبيًا. في معظم الحالات ، يكون علم الأمراض النامي ببطء لا يكاد يُعرف نفسه حتى تبدأ النمو في التأثير على هياكل الأعصاب.
قد تكون العوامل التي يمكن أن تسرع العمليات التنكسية على النحو التالي:
- السمات الخلقية للنظام العضلي الهيكلي ؛
- السمات الغذائية ؛
- نمط الحياة ، العادات السيئة ؛
- الإصابات المؤلمة ، بما في ذلك الحمولة الرياضية ، وحوادث المرور ، إلخ.
من بين أكثر العوامل شيوعًا في ظهور عظمية العظم في مفصل الركبة ، هشاشة العظام ، وغالبًا ما تساهم في علم الأمراض في المرضى الذين تزيد أعمارهم عن 55 عامًا.
طريقة تطور المرض
يبدأ تشكيل عظمية عظمية هامشية مع خلل تنظيم الغضروفية التي تنطوي على تمايز الخلايا الغضروفية الموجودة في السمحاق ، مما يؤدي إلى تكوين بنية تشبه الغضروف تسمى الغضروفية. ثم يخضع الغضروفيت إلى تحجر لتشكيل الغضروفي ، ويتحول الهيكل بأكمله في النهاية إلى عظام لتشكيل عظمية. [4] ، [5] تظهر نمو العظام المرضية على خلفية عمليات التحجر في طبقة السمحاق ، الأجهزة الرباطية وغيرها من الأنسجة المجاورة لمفصل الركبة. في الحالة الطبيعية للنظام الهيكلي ، لا تنمو عظمية العظم.
تؤثر المشكلة بشكل أساسي على المفاصل الكبيرة ، مثل المرفقين والكتفين والكاحلين والركبتين والوركين. قد تتأثر الفقرات والمفاصل الأضلاع والتربايتس.
وفقًا للاتجاهات المسببة للأمراض ، يتم تصنيف عظم العظم إلى الأنواع التالية:
- بعد الصدمة - تشكلت بعد إصابة مؤلمة مع انفصال السمحاق أو كسور العظام. يتم تنشيط العملية بشكل خاص عندما تدخل العوامل المعدية إلى الأنسجة - على وجه الخصوص ، يحدث هذا في كسور مفتوحة.
- التنكسية التنكسية - تتطور على خلفية التدمير المكثف للغضروف المفصلي مع تلف العظم تحت الكارتيلاجين. مثال على ذلك هو تشوه المفاصل في الركبة مع نطاق محدود من الحركة.
- بعد الالتهابات - تنشأ بسبب التفاعلات الالتهابية ، بما في ذلك خلفية مرض السل ، والتهاب العظم والنقي ، والتهاب المفاصل الروماتويدي ، وجروسية وهلم جرا.
- النظامية ، الغدد الصماء - المرتبطة بتغيرات هيكلية معينة ، اضطرابات الغدد الصماء. مثال على ذلك هو تكوين عظم العظم في المرضى الذين يعانون من ضخامة الهضالة.
- عظمية العظمية بسبب آفات الجهاز العصبي المركزي - تنشأ عندما يتم إزعاج تعبير العصب للأنسجة المفصلية.
- Post Load - تشكلت بسبب الحمل الزائد المادي في منطقة تعرض السمحاق إلى تقلصات العضلات المرفقة.
- عظمية العظمية التي تتشكل بسبب microdamage من كبسولة المفصل أو ضربها بين أسطح المفصل خلال فترات نشاط الحركة المفاجئة.
على الرغم من أنه تم تحديد عظم العظم الهامشي كعلامة حساسة ومبكرة لوجود آفات الغضاريف في المرضى الذين يعانون من هشاشة العظام ، فإن التسبب الدقيق للعظمية العظمية بدأ فقط في فهمه. تشبه النتائج الخلوية الخلوية وأنماط التعبير الجيني أثناء تكوين العظم الخلفي أن تكون تلك الخاصة بشفاء نخاع الكسر والتعجر في لوحة النمو الداخلي. [6] لقد ثبت مؤخرًا أن تكوين العظم ووجود آفات الغضروف مستقلة جسديًا. [7] أظهرت الدراسات المنشورة سابقًا أن نمو العظم يرجع إلى إطلاق السيتوكينات من الغضروف التالف بدلاً من الإجراءات الميكانيكية على كبسولة المفصل ، والتي يمكن أن تلعب الأنسجة الغريبة دورًا مهمًا في تشكيل الخلايا المفرطة المفرطة. [8] ، [9] ، [10]
اثنين من السيتوكينات التي تلعب دورًا رئيسيًا في بدء تكوين الغضروف ، والخطوة الأولى في تكوين العظم ، وهي تحول عامل النمو بيتا (TGF-β) والبروتين التشويني العظمي-2 (BMP-2). يوجد TGF-β و BMP-2 في تركيزات عالية في عظمية العظم التي تم الحصول عليها من المرضى الذين يعانون من هشاشة العظام في الركبة والورك ، [11] ، [12] وكذلك في السائل الزليلي للحيوانات بعد إصابة الغضروف الحاد. [13] تبين أيضًا أن TGF-β و BMP-2 يحث على الغضروف في الجسم الحي عن طريق الحقن المباشر في مفصل الركبة من الحيوانات وفي المختبر عن طريق الحقن الخارجي في الخلايا الوسيطة في الثقافة ، في حين أن مثبطات هذه السيتوكينات قد تم العثور عليها للوقاية من chondrogenesis. [14] ، [15]
الأعراض النابتات العظمية لمفصل الركبة
العلامات الأولى من العظم العظمي هي الألم العادي وتجميع المفاصل. من الجدير بالذكر أن شدة المرض على التصوير الشعاعي لا تتوافق دائمًا مع شدة علم الأعراض. هناك حالات كان فيها مفصل الركبة تدميرًا كبيرًا ، ومع ذلك ، كانت المظاهر السريرية غائبة عملياً. هناك أيضًا مواقف معاكسة ، عندما تكون التغيرات المرضية على التصوير الشعاعي صغيرًا ، والأعراض حية ومتعددة الجوانب.
حجم العظم العظمي نفسه أكثر أهمية من حجم الفجوة المفصلية.
في المرضى الذين يعانون من هشاشة العظام من مفصل الركبة:
- نمو العظام يزيد بشكل كبير من خطر متلازمة الألم المزمن.
- كل من حجم وعدد العظم يؤثر على قوة مظاهر الألم ؛
- إن وجود عظمية عظمية يزيد من خطر الأضرار الرباطية.
أعراض أخرى محتملة:
- ألم ممل يشع إلى الكعب ، الفخذ.
- خدر أو وخز في الساق المصابة ؛
- الضعف التدريجي في الطرف ؛
- يتغير المشية ، يعرج.
يزداد الأعراض مع النشاط البدني وينخفض بعد فترة من الهدوء.
نظرًا لحقيقة أن الصورة السريرية في عظم العظم من مفصل الركبة تشبه تلك في بعض أمراض المفاصل الأخرى ، من الضروري فحص المرضى تمامًا لتوضيح التشخيص.
يمكن النظر في علامات النمو المرضي في مفصل الركبة:
- ما يسمى بألم "البدء" ، والذي يظهر في لحظة البدء في المشي أو نزول السلالم ، مع توطين على سطح الركبة الأمامي (أحيانًا "إلى الساق السفلية أو الفخذ) ؛
- زيادة الألم في لحظة انثناء المفصل ؛
- في بعض الأحيان - التغيرات الضعيفة والضمورة لعضلة الفخذ ، الأحاسيس المؤلمة على التحقيق في منطقة الإسقاط في الفجوة المفصلية أو المناطق المحيطة بالشهرة.
العديد من المرضى لديهم انحناء خارجي للركبة وكذلك عدم استقرار المفاصل.
مراحل
تتميز المراحل الأربع الرئيسية من عظم العظم من مفصل الركبة:
- تتميز المرحلة الأولى بعدم الراحة والألم الطفيف في الركبة المرتبطة بالنشاط البدني القليل.
- تتميز المرحلة الثانية بألم أطول وأكثر كثافة ، لا يختفي إلا بعد فترة طويلة من الراحة. قد يتم تقييد بعض الحركات النشطة ، والألم عند التحقيق في الركبة ثابت تقريبًا.
- تتميز المرحلة الثالثة بزيادة كبيرة في شدة الألم. تصلب الحركات في الصباح تظهر.
- يرافق المرحلة الرابعة ألم مستمر في الركبة مع زيادة واضحة مع الحمل. ضمور العضلات المتعلقة ، النشاط الحركي محدود.
إستمارات
تزيد العظم بشكل كبير من خطر متلازمة الألم المزمن في مفصل الركبة. إذا كانت النمو كبيرة أو مدببة ، فيمكنها أن تلحق الضرر بالأربطة ، الغضروف. ومع ذلك ، فإن تشخيص وشدة المظاهر السريرية يعتمد إلى حد كبير على نوع تكوين العظام.
تحدث عظمية الحافة من مفصل الركبة على حواف شرائح العظام. غالبًا ما تكون هذه النمو ناتجة عن التغيرات التنكسية المرتبطة بالعمر ، والأحمال المكثفة والمتكررة على مساحة الركبة ، ووزن الجسم المفرط ، ونمط الحياة المستقرة.
تشكل النمو الكبير تهديدًا مباشرًا لحركة الطرف المصاب. في الوقت نفسه ، قد تصبح عظم العظم الصغير لمفصل الركبة اكتشافًا عرضيًا أثناء الفحص الإشعاعي أو التصوير المقطعي وقد لا تظهر أي أعراض.
المضاعفات والنتائج
يمكن أن تسبب عظمية المفصل في الركبة مضاعفات ، والتي تعتمد في المقام الأول على حجم النمو وعددها وموقعه ومرحلة التطوير. يمكن أن تكون المضاعفات معتدلة وشديدة ، مما يؤثر على الصحة العامة للمريض.
من بين الآثار الضارة الأكثر شيوعًا:
- ضغط النهايات العصبية ، مما أدى إلى ألم شديد ، ضعف ، الوضع القسري والتنقل المقيد للأطراف المصابة ؛
- شجلية كاملة للركبة.
- العمليات التنكسية ، ضمور العضلات ؛
- تشوه الأطراف.
بمرور الوقت ، يفقد الشخص الذي يعاني من عظم العظم من مفصل الركبة القدرة على الحفاظ على النشاط البدني لفترات طويلة من الزمن. في البداية ، هناك صعوبات في المشي لمسافات طويلة ، ثم - مسافات قصيرة. ثم يصبح من الضروري استخدام أجهزة الدعم المختلفة (العصي ، العكازات ، إلخ).
يصبح مسار علم الأمراض شديدة بشكل خاص في المراحل المتقدمة من التطور ، عندما يكون هناك انحناء في التعبير ، وانتهاك وظيفته. يتغير طول الطرف ، هناك مشاكل في المشي. التضيق التدريجي للفجوة المفصلية يؤدي إلى كتلة الركبة. في الوقت نفسه ، يتطور التهاب المفاصل ، والتهاب الغشاء الزليلي التفاعلي ، وما إلى ذلك. في أكثر تطورات غير مواتية للأحداث ، يتم تشكيل مرض الاصطدام - فقدان كامل للتنقل بسبب اندماج الأسطح المفصلية مع نمو الأنسجة الليفية غير المرنة. الدورة الدموية مزعجة ، فإن إمداد التغذية والأكسجين للأنسجة يعاني ، مما يزيد من سوء الوضع.
مع تدهور وظيفة المفصل ، يتم توزيع الحمل على نظام العضلات والعظام بأكمله بشكل غير متساو. تخضع الأجزاء المحملة أيضًا إلى تغييرات مرضية ، مما يزيد من تفاقم حالة المريض. قد تتطور تشوهات القدمين والعمود الفقري ، اختلال الحوض ، وما إلى ذلك.
علاوة على ذلك ، في غياب العلاج ، يحدث التهاب الجراب ، التهاب العضل ، تنخر العظم ، وما إلى ذلك. تعاني جميع هياكل الجهاز العضلي الهيكلي تقريبًا ، ويصبح الشخص معاقًا.
التشخيص النابتات العظمية لمفصل الركبة
لا توجد قيم مخبرية فريدة من نوعها في عظمية الركبة. ومع ذلك ، لا تزال الاختبارات موصوفة ، على وجه الخصوص:
- في التشخيص التفاضلي (عدم وجود التغيرات الالتهابية في اختبار الدم العام ، وغياب الأجسام المضادة للببتيد الهادي الدوري ، ينبغي ملاحظة محتوى حمض اليوريك الطبيعي في الدم) ؛
- لتحديد الموانع المحتملة على طريقة علاج معينة (اختبارات الدم والبول السريرية ، كيمياء الدم) ؛
- لاستبعاد رد الفعل الالتهابي (تقييم معدل ترسيب كريات الدم الحمراء والبروتين C-Reactive).
يتم إجراء تحليل السائل الزليلي في حالات التهاب الغشاء الزليلي ، والتهاب المفاصل المشتبه به. بشكل عام ، في العظم غير الالتهابي ، يكون السائل الزليلي واضحًا ومعقمًا ولزجًا معتدلًا.
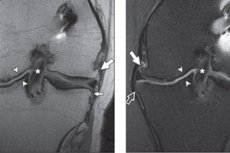
التشخيص الآلي في هذا الموقف هو أكثر إرشادا. في هذه الحالة ، تعتبر الطريقة الأكثر سهولة والمعلوماتية هي الأشعة السينية ، والتي تسمح بالكشف عن تضييق الفجوة المشتركة ، والوجود المباشر من عظمية العظم والتصلب تحت الغضروف.
يتم قياس عرض الفجوة المفصل في منطقة أضيق. القاعدة لمفصل الركبة من 6 إلى 8 مم. اعتمادًا على درجة التضييق ومدى عظم العظم ، يحدد الطبيب المرحلة الإشعاعية للعملية المرضية:
- المظاهر الإشعاعية المشكوك فيها (لا أو تضيق ضئيل ، تظهر عظمية العظم كأبخ ضحلة صغيرة).
- المظاهر ضئيلة (تضيق صغيرة ، عظمية عظمية واحدة في منطقة هوامش مفصلية).
- المظاهر معتدلة (تضييق المعتدل ، لا يتم عزل النمو الصغيرة ، وهناك علامات على تصلب العظم تحت الغضروف والانحناء الطفيف للأسطح المفصلية).
- المظاهر مكثفة (تضيق واضحة ، النموات متعددة وكبيرة ، هناك علامات على تصلب العظم تحت الغضروف وتشويه الخلايا العظمية).
يتم تنفيذ التصوير الشعاعي لمفاصل الركبة وفقًا للتقنية القياسية ، باستخدام الإسقاط المستقيم/الخلفي والانحناء السلبي (يجب أن يكون كلا الركبتين على اتصال مع الكاسيت وفي نفس المستوى مثل مفاصل الورك والرصانة ونهايات أصابع القدم الكبيرة). الفحص الإشعاعي واحد عادة ما يكون كافيا. الأشعة السينية المتكررة ضرورية إذا كان الطبيب يشتبه في ارتباط مرض آخر ، إذا تم التخطيط لعملية جراحية في منطقة المفصل.
تشمل الدراسات الآلية الأخرى الممكنة:
- التصوير بالرنين المغناطيسي.
- التصوير المقطعي.
- الموجات فوق الصوتية
- قياس الكثافة الإشعاعية.
إذا تم اكتشاف التهاب الغشاء القليص من مفصل الركبة ، يتم تنفيذ ثقب المفاصل مع انسحاب الخمور الزليلي مع مزيد من التحليل لتحديد وجود العمليات البلورية الالتهابية.
التنظير المفصلي أكثر حساسية من التصوير بالرنين المغناطيسي للكشف عن آفات الغضروف السطحية. [16] ، [17] ومع ذلك ، هناك مناطق مهمة في اللقمة الفخذية الخلفية المخفية من تنظير المفصل وبالتالي يتم تقييمها بشكل أفضل مع التصوير بالرنين المغناطيسي. [18]
يصل المعدل الإيجابي الخاطئ للعظمية الهامشية التي تم اكتشافها على الصور الشعاعية إلى 53 ٪ من الفخذ الرشيفي ، 44 ٪ للوسطي و 33 ٪ للجانبية ، مع استخدام تنظير المفصل كمعيار مرجعي [19] ويصل إلى 41 ٪ ل patellofemoral و 17 ٪ في الفتاة الظنبوبية ، مع استخدام التصوير بالرنين المغناطيسي كمعيار مرجعي. [20] ، [21]
تشخيص متباين
عادة ، يتم تشخيص عظم العظم من مفصل الركبة دون صعوبة كبيرة أثناء الفحص الإشعاعي.
كجزء من التشخيص التفاضلي ، يتم استخدام معايير الكشف عن القدرات الحركية المحدودة ، والألم أثناء التمديد السلبي والانثناء للركبة ، وكذلك طبيعة التغييرات الإشعاعية:
- تضييق الفجوة المشتركة.
- خصوصيات شكل وموقع العظم العظمي ؛
- وجود التصلب تحت الجسدية ، والخراجات ، إلخ.
ليس فقط النمو العظمي قد يكون موجودًا في مفصل الركبة ، ولكن أيضًا نتوءات enthateophytic ، والتي تشبه إلى حد كبير بعضها البعض. enthatsophytes هي مناطق معزولة من التحجر الموجودة في منطقة ربط الأجهزة الرباطية والأوتار وكبسولة المفاصل حتى الأنسجة العظمية. في مفصل الركبة ، غالبًا ما توجد في منطقة الرضفة - في منطقة ربط الرباط الرضفي ووتش عضلة الفخذ الأربعة. يمكن أن تسبب كل من عظمية العظمية و enthesophytes متلازمة الألم الشديدة.
بشكل عام ، يتم التشخيص التفاضلي مع أمراض المفاصل المعروفة الأخرى.
من الاتصال؟
علاج او معاملة النابتات العظمية لمفصل الركبة
كيف تتخلص من العظم في مفصل الركبة؟ يتم الجمع بين مقاييس العلاج دائمًا ، باستخدام الطرق الدوائية وغير الدوائية. لن يكون القضاء تمامًا على النمو بهذه الطريقة ممكنًا ، لكن العلاج يساهم بنجاح في القضاء على متلازمة الألم ، وتحسين وظيفة المفصل ، والوقاية من تقدم المزيد من المرض.
يتم وصف المرضى العلاج الطبيعي العلاجي: موصى به بشكل خاص تمارين المياه ، والتمرينات الهوائية ، والتي تقلل بنجاح من شدة الألم في مفصل الركبة.
لتخفيف الركبة في المراحل الواضحة للعملية المرضية ، من الضروري استخدام قصب داعم في اليد مقابل الركبة المصابة. في الحالات المتقدمة ، يوصى بالسير مع العكازات أو المشاة.
في حالة الميكانيكا الحيوية المشتركة المضطربة ، تصف ارتداء المتفرجين ، النعال ، أقواس الركبة ، تقويم العظام ، التي تفصل التعبير.
يلعب دور مهم من قبل العلاج الطبيعي ، والذي يستخدم بنشاط ، وخاصة في المراحل المبكرة من علم الأمراض. بالإضافة إلى ذلك ، يتم استخدام الأدوية أيضًا. بادئ ذي بدء ، نحن نتحدث عن وسائل طويلة للعلاج الأساسي ، والتي تشمل كبريتات الغلوكوزامين G / H أو الكبريتات ، ومجموعاتها ، وكذلك Diacerein أو Rumalon أو Avocado أو Soy Soy ، Allflutop ، chondrogard. هذه الأدوية لها تأثير تراكمي ، وتخدير ، وتوقف تطور الالتهاب ، وبشكل عام - يبطئ تطور العظم والتهاب المفاصل. خذ هذه الأدوية لفترة طويلة ، سنويًا لمدة ستة أشهر على الأقل. يظهر التأثير بعد حوالي 1.5-3 أشهر ، وبعد التوقف عن مسار الاستقبال لمدة 1-2 أشهر. ميزة أخرى لهذه الأدوية هي انخفاض استخدامها للأدوية المضادة للالتهابات غير الستيرويدية ، مما يقلل بشكل كبير من احتمال وجود آثار جانبية ضارة.
من أجل تعزيز التوافر الحيوي لمادة الدواء ، يمكن إعطاء هذه المستحضرات المطولة عن طريق الحقن (في العضل). مثال هو Hondrogard ، وهو دواء للإعطاء العضلي أو داخل المفصل. المكون النشط هو chondroitin s/n بمبلغ 100 ملغ/مل. Hondrogard فعالة وآمنة ، ويمكن أن تتناوب الحقن داخل المفصل والتطوير ، مما يساهم في تخفيف الألم المستمر.
مع الألم المعتدل ووجود موانع لاستخدام الأدوية المضادة للالتهابات غير الستيرويدية تستخدم بنجاح الباراسيتامول بمقدار لا يتجاوز 3 غرام في اليوم. إذا لم تكن هناك ردود فعل سلبية للجسم ، فسيتم وصف الدواء لفترة طويلة من الزمن. إذا كان هذا العلاج غير فعال ، فستظهر الآثار الجانبية ، وزيادة الألم ، وتتطور العمليات الالتهابية ، ويتم وصف الأدوية المضادة للالتهابات غير الستيرويدية.
من المهم أن تأخذ في الاعتبار أن هذه الأدوية ، إذا تم تناولها لفترة طويلة ، يمكن أن تسبب عددًا من الآثار الجانبية غير المرغوب فيها - على وجه الخصوص ، من الجهاز الهضمي ، نظام القلب والأوعية الدموية ، الكبد ، الكلى. لذلك ، يتم اختيار المخدرات وتعديل الجرعة بشكل فردي.
بالنسبة إلى عظم العظم من مفاصل الركبة ، فإن النوع التالي من العلاج المحلي هو الأكثر صلة:
- المرحلة الأولى - تطبيق مرهم ديكلوفيناك (جل) لمدة تصل إلى 1-1.5 شهر ؛
- المرحلة الثانية - مرهم Ketoprofen لمدة 1.5-3 أشهر ؛
- المرحلة الثالثة - مرة أخرى ديكلوفيناك لمدة 1.5-3 أشهر.
نادراً ما يسبب الشكل الموضعي للأدوية المضادة للالتهابات غير الستيرويدية أحداثًا سلبية من الجهاز الهضمي والكلى ونظام القلب والأوعية الدموية ، لذلك يكون أكثر أمانًا من الشكل الفموي ، على الرغم من أنه قد يسبب آثارًا جانبية الجلد. يوصى باستخدام ما يصل إلى 10 سم من العامل الموضعي على منطقة مفصل الركبة في وقت واحد. [22]
إذا استمرت المشكلة ، فإن الشعور لا يتحسن ، يتم استخدام العلاج داخل المفصل - وهو نوع من علاج عظم العظم من مفصل الركبة دون جراحة. يتم حقن الستيرويدات القشرية في المفصل الملتهب المصاب ، وليس أكثر من 1-2 مرات في السنة في مفصل واحد. يتم استخدام Triamcinolone (20 إلى 40 ملغ) ، ميثيل برريدنيزولون (20 إلى 40 ملغ) ، بيتاميثازون (2 إلى 4 ملغ). إذا كانت العملية الالتهابية في المفصل غائبة ، يتم إعطاء مستحضرات حمض الهيالورونيك. تأثيرها أيضًا تراكمي ، لكنه يستمر لمدة ستة أشهر إلى عام.
إذا كان هذا العلاج غير فعال ، يتم استبدال العلاج باستخدام مسكنات الأفيونيات أو مضادات الاكتئاب. يستخدم الترامادول لفترة قصيرة من الوقت للألم الشديد. في البداية ، يتم تحديد 50 ملغ في اليوم ، ثم يتم زيادة الجرعة إذا لزم الأمر (ما يصل إلى 200-300 ملغ يوميًا).
من مضادات الاكتئاب ، فإن الدولوكستين هو الأنسب ، حيث إنه يخفف من الألم بنجاح ، ويزيل الصلابة ، ويحسن نوعًا ما من حياة المرضى الذين يعانون من عظمية الركبة.
إذا أثبت العلاج أعلاه أيضًا غير فعال ، فسيتم النظر في الجراحة.
علاج العلاج الطبيعي
يتم عرض جميع المرضى الذين يعانون من عظم العظم من مفصل الركبة (إذا لم يكن هناك موانع) العلاج الطبيعي:
- العلاج بالتبريد (خاصة إذا كانت هناك علامات على رد فعل التهابية) ؛
- المعالجة الحرارية
- Electroneurostimulation عن طريق الجلد.
- العلاج بالموجات فوق الصوتية.
- العلاج بالليزر
- الوخز بالإبر ، التدليك ، الحمامات العلاجية (المعالجة الطينية ، الرادون ، حمامات الكبريتيد).
العلاج العشبي
يستخدم العلاج النباتي بنشاط في العظم العظمي على خلفية العلاج المحافظ العام. يجب أن يؤخذ في الاعتبار أنه من المستحيل استبدال العلاج الدوائي تمامًا بالعلاج العشبي. بالإضافة إلى ذلك ، حتى النباتات الطبية لديها موانعها لاستخدامها ، لذلك ينبغي تنسيق استخدام بعض الاستعدادات مع طبيبك.
نوصي بالاهتمام بوصفات الطب الشعبي التالي:
- ديكوتيون على أساس براعم البتولا. ملعقة كبيرة من براعم البتولا المجففة تصب 1 لتر من الماء المغلي ووضعها على نار خفيفة لمدة 30 دقيقة. ثم أخرج ديكوتيون من النار ، وغطى بغطاء ويحتفظ به حتى يبرد. يؤخذ العلاج 200 مل ثلاث مرات في اليوم.
- الحمامات الصنوبرية. براعم الصنوبر الخضراء من أشجار الصنوبر الصغيرة غليان بالماء المغلي ، مغلي على نار خفيفة لمدة نصف ساعة ، مصرها حتى تبرد ، وتصفية وإضافة ديكوتيون إلى الحمام (حوالي 2-3 لترات لكل حمام).
- حمامات البابونج. 100 غرام من زهور البابونج المجففة والأوراق الإصرار لمدة 60 دقيقة في 2 لتر من الماء المغلي. يضاف التسريب إلى الحمام.
- صبغة الكستناء. ثمار مجففة من الكستناء المحصور ، 20 غرام من المواد الخام المكسرة سكب 0.4 لتر من الكحول. غرست لمدة أسبوع ، تم تصفيتها. استخدام لفرك وضغط على مفصل الركبة المصاب.
- ضغط الفجل الأسود. يتم تقشير الخضار الجذرية ، وفرك على مبشرة خشنة ، وضعت على الشاش وتطبيقها على الركبة المصابة في شكل ضغط. ملفوف. تحمل لعدة ساعات (تستخدم بفعالية في الليل).
- ديكوتيون المسن. صب 30 جم من Elderberries 200 مل من الماء ، واتركه ليغلي وإزالة من النار. أبقى تحت غطاء حتى تبريد ، مرشح. قسّم العلاج الناتج إلى ثلاثة أجزاء ، وشرب ثلاث مرات في اليوم.
كما ذكر أعلاه ، للعلاج الناجح ، يتم استخدام العلاجات العشبية بالاقتران مع الأدوية والعلاج الطبيعي الذي يحدده الطبيب المعالج. فقط في هذه الحالة ، من الممكن تحقيق تحسن ثابت في الصحة. تجدر الإشارة أيضًا إلى أن الأمر سيستغرق بعض الوقت للحصول على مثل هذا التأثير. لذلك ، تحتاج إلى التحلي بالصبر واتبع توصيات الأطباء بوضوح.
العلاج الجراحي
الإزالة الفنية للعظمية العظمية من مفصل الركبة ممكن مع ما يسمى التنقيط بالمنظار. يصنع الجراح بعض الثقوب في منطقة التعبير المتأثر ، يقدم القسطرة الرفيعة المجهزة بكاميرا وإضاءة وأجهزة. باستخدام الأداة اللازمة ، "يطحن" الأخصائي سطح المفصل.
يجب أن ندرك أن هذه الجراحة لا تتم الإشارة إليها دائمًا ، وغالبًا ما تكون نتائجها قصيرة الأجل. تمارس التنقيب:
- في المرحلة 1 أو 2 هشاشة العظام (لا أكثر) ؛
- مع وظيفة الركبة المحفوظة ؛
- عندما يكون محور الطرف السفلي طبيعيًا أو ينحرف بأقل من 5´ ؛
- في حالة عدم وجود مؤشرات للخلط الداخلي أو بضع العظم التصحيحية.
في الحالات المتقدمة ، عندما يكون هناك تهديد بالإعاقة ، يتم تنفيذ التفسير والخلط الداخلي.
في سياق endoprosthetics ، يعيد الجراح أن يعيد الجراح الأجزاء التالفة للمفصل باستخدام العناصر الاصطناعية - يزرع. نتيجة لذلك ، تتم استعادة محور الأطراف وتحسين نطاق الحركة.
الوقاية
يتم تقليل خطر تكوين عظم العظم في الركبة إلى حد كبير من خلال عوامل مثل:
- اعتدال النشاط البدني ، وتجنب تحميل المفاصل المفرط ؛
- تنظيم مناسب لأماكن العمل ، والتمرين المنتظم ، والمشي ، والسباحة ؛
- الإحالة في الوقت المناسب إلى الأطباء للأمراض المعدية وغيرها ؛
- التحكم في الوزن
- تجنب الصدمة إلى الأطراف السفلية.
إذا تم اكتشاف أي علامات مشبوهة على عظم العظم ، فيجب أن يبدأ العلاج كلما كان ذلك أفضل. من المهم أن تطلب الاهتمام الطبي على الفور ، والخضوع لفحص وجميع برنامج العلاج اللازم.
لا ينبغي نسيان أن التغذية الأكثر فائدة لصحة المفاصل هي نظام غذائي متوازن. يجب أن يتلقى جهاز العضلات والعظام كميات كافية من جميع المواد اللازمة. علاوة على ذلك ، يجب طهي الأطباق بشكل صحيح ، دون معالجة حرارية طويلة وقلي. يوصى باستخدام منتجات الخضروات الطازجة ، والأطباق المطهو على البخار أو المخبوزة ، مع إضافة كمية صغيرة من السائل.
آخر من المبادئ الرئيسية لمنع تكوين عظمية العظم هو مراقبة نظام الشرب. يجب أن يشرب الشخص البالغ حوالي واحد ونصف من مياه الشرب النظيف يوميًا ، باستثناء الشاي والقهوة والمشروبات الأخرى. اشرب الماء في الصباح بعد الاستيقاظ ، قبل نصف ساعة من الوجبات ، وقبل النشاط البدني.
الغذاء "أعداء" من المفاصل: القهوة والشاي القوي ، الحميض والسبانخ ، الدهون الحيوانية والحيوانات ، الحلويات والكحول ، المضافات الاصطناعية (مثبتات ، معززات النكهة ، إلخ) ، الدهون غير المشبعة والأطعمة المكررة.
توقعات
أظهرت العديد من الدراسات السريرية أن عظم العظم الهامشي المكتشف على التصوير الشعاعي هو علامة أكثر حساسية ولكنها أقل تحديدا للتنبؤ بوجود آفات الغضاريف في نفس المنطقة من مفصل الركبة. [23]
يمكن أن تسبب النمو في مفصل الركبة في غياب العلاج عددًا من المضاعفات ، وهو ما يعتمد على سرعة ودرجة تكوين التغيرات المرضية ، على خصائص موقع العظم. يمكن أن تكون مثل هذه المضاعفات معتدلة وواضحة ، مما يؤثر على مختلف الوظائف والظروف.
في أغلب الأحيان ، يؤدي نقص العلاج إلى الحد التدريجي لوظيفة المفصل حتى تجميد الركبة ، إلى ظهور الألم الشديد نتيجة لضغط النهايات العصبية ، إلى تقييد الحركة (التنقل).
بشكل عام ، فإن التشخيص للمرضى ليس دائمًا لا لبس فيه ونفس الشيء. يعتمد إلى حد كبير على توقيت وكفاءة تدابير العلاج ، على الخصائص الفردية للجسم. يمكن القول حول التفضيل النسبي للتشخيص إذا كان الشخص يبحث عن المساعدة الطبية في المراحل المبكرة من علم الأمراض ، ويتبع جميع توصيات الأطباء ، بما في ذلك ضبط نمط الحياة والتغذية. خلاف ذلك ، فإن عظمية العظم من تقدم مفصل الركبة ، تتدهور حالة المريض تدريجيا ، إلى الإعاقة. الخطوة الرئيسية للحفاظ على صحة الجهاز العضلي الهيكلي هي الفحوصات الطبية المنتظمة ، والتي تسمح بتحديد الاضطرابات المحتملة في المراحل المبكرة من التطوير.
عظمية الركبة والجيش
عادة ما تكون عظمية العظمية ثانوية ونتيجة لبعض العمليات المرضية الأخرى في الجسم - على وجه الخصوص ، هشاشة العظام. إذا كشف التشخيص عن تغييرات تنكسية في الهياكل المشتركة ، فإن الأطباء يصفون التدابير العلاجية المناسبة. اعتمادًا على درجة التدمير وتغيرات الأنسجة ، وشدة الصورة السريرية وتأثير علم الأمراض على الحالة العامة لمريض معين ، تقرر اللجنة الطبية إمكانية أو استحالة خدمته في الجيش.
من الممكن التعرف على الشخص على أنه غير لائق للخدمة:
- إذا كانت عظمية المفصل في الركبة متعددة ، مصحوبة بمتلازمة الألم الشديدة دون استجابة للعلاج ؛
- إذا كان هناك قيود شديدة على الحركة ، وتورم المفاصل ، وانحناء المفاصل ، ويتطلب ارتداء الأجهزة والأحذية الخاصة.
إذا استمرت التغييرات المرضية لفترة طويلة ، ولم يحقق العلاج نتيجة إيجابية ، يمكن أن يحصل المجند على إعفاء لأسباب صحية.
لكي يتخذ ممثلو اللجنة العسكرية القرار المناسب ، يجب أن يوفر المجس جميع الوثائق الطبية اللازمة ، بما في ذلك النتائج التشخيصية (الأشعة السينية ، التصوير بالرنين المغناطيسي) ، النصوص ، أوراق المراقبة ، البيانات ، وما إلى ذلك ، وكذلك الوثائق التي تؤكد العلاج المنتظم للموكسيات في المستشفيات.
في معظم الأحيان مع عظم العظم من مفصل الركبة ، تصبح الخدمة في الجيش مستحيلة:
- إذا كان هناك تدمير كبير للغضاريف ، فإن الحد الأقصى لتضييق الفجوة المشتركة مع الحد من وظائف المفصل ؛
- إذا تم اكتشاف التهاب المفاصل التقدمية للمفاصل الأخرى.
في غياب الأعراض والوظيفة الطبيعية للركبة المتأثرة ، يتم تعيين المكرمة حالة "مناسبة للخدمة العسكرية".
إذا تم العثور على مجند اللجنة الطبية خلال مرحلة حادة من الأمراض الالتهابية ، فإنه يصف العلاج المناسب ويعطى تأجيلًا مؤقتًا ، بما في ذلك المرحلة اللاحقة من إعادة التأهيل.

