احتشاء عضلة القلب عبر الجدار
آخر مراجعة: 07.06.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
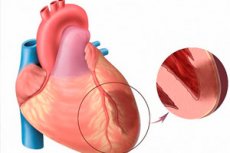
عند الحديث عن احتشاء عضلة القلب الحاد ، نعني أن واحدة من أكثر أشكال نقص تروية القلب تهديدًا. إنه يتعلق بالنخر الإقفاري لمنطقة معينة من عضلة القلب ، والتي تحدث نتيجة لخلل بين الحاجة إلى الأكسجين في عضلة القلب والمستوى الفعلي لنقله عن طريق الأوعية الدموية. يعتبر احتشاء عضلة القلب عبر العرقال ، بدوره ، أمراضًا شديدة بشكل خاص ، عندما يضر بؤر نخرية بأكمل سماكة الجدار البطيني ، بدءًا من الشحم وحتى epicardium. علم الأمراض دائمًا حاد وكبير ، ويتوج بتطور تصلب القلوب بعد الولادة. يتم نطق الأعراض بشكل مشرق ، مقارنة مع صورة احتشاء نموذجي (استثناء - احتشاء جدار القلب الخلفي ، وغالبا ما يسير سرا). يعتمد التشخيص بشكل مباشر على توقيت الرعاية الطبية في حالات الطوارئ. [1]
علم الأوبئة
تعتبر أمراض القلب والأوعية الدموية السبب الأكثر شيوعًا للوفاة للمرضى في العديد من المناطق التي تم تطويرها اقتصاديًا في العالم. على سبيل المثال ، في البلدان الأوروبية ، يموت أكثر من أربعة ملايين شخص سنويًا من أمراض القلب. تجدر الإشارة إلى أن أكثر من نصف الحالات المميتة ترتبط ارتباطًا مباشرًا بعوامل الخطر مثل ارتفاع ضغط الدم والسمنة والتدخين وانخفاض النشاط البدني.
يعد احتشاء عضلة القلب ، كبديل معقد في مسار أمراض القلب التاجية ، السبب الرئيسي للإعاقة لدى البالغين ، بمعدلات الوفيات 11 ٪.
غالبًا ما يؤثر احتشاء transmural على الرجال الذين ينتمون إلى الفئة العمرية من 40 إلى 60 عامًا. تعاني النساء من هذا النوع من الاحتشاء 1.5-2 مرات أقل.
في السنوات الأخيرة ، زادت حدوث أمراض العابر في المرضى الشباب الذين تتراوح أعمارهم بين 20 و 35 عامًا.
يعتبر احتشاء عضلة القلب عبر الأوعية من بين أشد الحالات التي تهدد الحياة ، وغالبًا ما يصل معدل وفيات المستشفيات إلى 10-20 ٪. ويلاحظ أكثر النتائج غير المواتية في المرضى الذين يعانون من مرض السكري المصاحب ، ارتفاع ضغط الدم ، وكذلك في هجمات احتشاء متكررة.
الأسباب احتشاء عضلة القلب عبر الجدار.
في الغالبية العظمى من المرضى ، يرتبط تطور احتشاء transmural مع انسداد الجذع الرئيسي أو فرع الوعاء الشرياني التاجي. خلال هذا الاضطراب ، يعاني عضلة القلب من نقص إمدادات الدم ، ويزداد نقص الأكسجة ، مما يزيد من زيادة الحمل على عضلة القلب. تنخفض وظائف عضلة القلب ، حيث تخضع الأنسجة في جزء معين منه.
يحدث التضيق المباشر من التجويف التاجي لأسباب مثل هذه:
- يعتبر علم الأمراض الوعائي المزمن - تصلب الشرايين ، مصحوبًا بترسب عناصر الكوليسترول (اللوحات) على جدران الوعاء - العامل الأكثر شيوعًا في حدوث احتشاء عضلة القلب. تم العثور عليها في 95 ٪ من حالات النتائج الفتاكة من احتشاء transmural. تعتبر علامة شائعة لتصلب الشرايين زيادة في مستويات الدهون في الدم. يزداد خطر حدوث مضاعفات احتشاء بشكل كبير عندما يتم حظر التجويف الوعائي بنسبة 75 ٪ أو أكثر.
- يعد تكوين وحركة جلطات الدم داخل الأوعية الدموية - تجلط الدم الأوعية الدموية - سببًا أقل شيوعًا ولكنه سبب ممكن لتدفق الدم في الدورة الدموية التاجية. يمكن للتخثر إدخال الشبكة التاجية من البطين الأيسر (حيث يتم تشكيلها بسبب الرجفان الأذيني وعلم أمراض الصمام) أو من خلال سيلان غير مغرور.
تشمل مجموعات المخاطر الخاصة أشخاصًا لديهم استعداد وراثي مشدد (أمراض القلب والأوعية الدموية في خط الأسرة) ، بالإضافة إلى المدخنين الثقيل والأشخاص الذين تزيد أعمارهم عن 50 إلى 55 عامًا. ق[2]
المساهمات السلبية في تشكيل تصلب الشرايين هي:
- نظام غذائي غير لائق
- الاضطرابات الأيضية ، السمنة ؛
- عدم كفاية النشاط البدني ، hypodynamia ؛
- تشخيص ارتفاع ضغط الدم الشرياني.
- مرض السكري من أي نوع ؛
- الأمراض الجهازية (التهاب الأوعية الدموية في المقام الأول).
عوامل الخطر
يتفاعل القلب دائمًا بشكل حاد مع أي فشل دوري ونقص الأكسجة. عندما يتم حظر تجويف وعاء شرياني التاجي ومن المستحيل توفير تدفق دم بديل ، وخلايا عضلة القلب - خلايا عضلة القلب - تبدأ في الموت في المنطقة المصابة في غضون نصف ساعة.
الدورة الدموية المضطربة نتيجة لعمليات تصلب الشرايين للشبكة التاجية في 98 ٪ من الحالات تصبح "الجاني" من احتشاء عضلة القلب عبر الجوربي.
يمكن أن يؤثر تصلب الشرايين على شرايين تاجية أو أكثر. يختلف تضييق الوعاء المصاب - بدرجة انسداد تدفق الدم ، بطول الجزء الضيق. إذا ارتفع ضغط الدم لدى الشخص ، فإن الطبقة البطانية تضررت ، تصبح البلاك تصلب الشرايين مشبعة بالدم ، والتي تتسرب في وقت لاحق وتشكل خثرة ، مما يؤدي إلى تفاقم الوضع مع تجويف حرة في الأوعية الدموية.
من المرجح أن تتشكل جلطة الدم:
- في منطقة آفة البلاك تصلب الشرايين ؛
- في منطقة الأضرار البطانية ؛
- في موقع تضييق الوعاء الشرياني.
يمكن أن يكون لزيادة نخر عضلة القلب أحجام مختلفة ، وغالبا ما يثير نخر transmural تمزق طبقة العضلات. عوامل مثل فقر الدم ، والعمليات المعدية للالتهابات ، والحمى ، والأمراض الغدد الصماء والأيض (بما في ذلك أمراض الغدة الدرقية) تفاقم نقص تروية عضلة القلب. [3]
تعتبر أهم عوامل الخطر لتطوير احتشاء عضلة القلب عبر العرقال:
- خلل في الدهون في الدم.
- التدخين على المدى الطويل أو الثقيل ؛
- السكري؛
- زيادة ضغط الدم.
- أي درجة من السمنة ؛
- الجوانب النفسية والاجتماعية (الإجهاد المتكرر ، الاكتئاب ، إلخ) ؛
- Hypodynamia ، قلة ممارسة الرياضة ؛
- التغذية غير السليمة (استهلاك كميات كبيرة من الدهون الحيوانية والدهون غير المشبعة على خلفية انخفاض استهلاك الأطعمة النباتية) ؛
- تعاطي الكحول.
"صغيرة" ، تعتبر عوامل الخطر النادرة نسبيًا:
- النقرس
- نقص حمض الفوليك.
- صدفية.
يزداد سوءًا بشكل كبير في مسار احتشاء عضلة القلب مثل:
- من الذكور
- انحلال الخثر.
- مرض الشريان التاجي الحاد ؛
- تدخين؛
- التفاقم الوراثي لأمراض القلب التاجية ؛
- الفشل البطيني الأيسر.
- صدمة القلب.
- اضطرابات إيقاع البطين.
- كتلة البطين الأذينية ؛
- نوبة قلبية ثانية
- الشيخوخة.
طريقة تطور المرض
تستمر عملية تطوير احتشاء مع تشكيل تغييرات دائمة في عضلة القلب وموت عضلة القلب.
يتمثل المظهر النموذجي في احتشاء عضلة القلب في الكشف عن تخطيط كهربية القلب للبوتس غير الطبيعية التي تتجاوز القاعدة في المدة والسعة ، بالإضافة إلى زيادة طفيفة في سعة R-beats في الخيوط الصدرية. تحدد نسبة السعات Q و R-Tooth عمق التنقيب. وهذا هو ، Q الأعمق وخفض r ، وأعلن درجة نخر. يرافق نخر transmural اختفاء R- من الدرجة R وتثبيت مجمع QS.
قبل تطور التجلط التاجي ، تتأثر الطبقة البطانية من البلاك تصلب الشرايين ، والتي ترافقها زيادة في مستوى عوامل الدم التخثر (Thromboxane A2 ، إلخ). يتم دفع هذا عن طريق فشل الدورة الدموية ، والتغيرات المفاجئة في نغمة الأوعية الدموية ، والتقلبات في مؤشرات الكاتيكولامين.
غالبًا ما ينتهي تلف البلاك تصلب الشرايين مع نخرها المركزي وتخثرها خارج الجهاز ، وكذلك مع تضيق صغير ، إما مع تطور احتشاء عبر الجوربي أو متلازمة الوفاة التاجية المفاجئة. الجماهير تصلب الشرايين الطازجة التي تحتوي على كميات كبيرة من البروتينات الدهنية تصلب الشرايين معرضة بشكل خاص للتمزق.
غالبًا ما يحدث ظهور تلف عضلة القلب في ساعات ما قبل الصباح ، وهو ما يفسره وجود تغييرات الساعة البيولوجية في نغمة الأوعية الدموية التاجية والتغيرات في مستويات الكاتيكولامين.
قد يكون تطور احتشاء transmural في سن مبكرة بسبب العيوب الخلقية للأوعية التاجية ، والانسداد بسبب التهاب الشغاف المعدي ، والأورام القلبية ، والتضيق الأبهري ، والدوريميا ، وما إلى ذلك ، في هذه الحالات ، هناك خلل حاد بين الحاجة إلى عضلة القلب في الأكسجين وتوريده من خلال الدورة الدموية. يتم تفاقم نخر transmural بواسطة فرط كاتيكوليوم الدم.
من الواضح ، في معظم حالات احتشاء عضلة القلب الحاد ، السبب هو تصلب الشرايين تضيق للأوعية التاجية ، تجلط الدم والتشنج لفترة طويلة.
الأعراض احتشاء عضلة القلب عبر الجدار.
تمر الصورة السريرية في احتشاء عبر الجوربي عدة مراحل ، والتي تختلف من أعراض بعضها البعض.
أول المراحل هو البدري ، أو ما قبل الولادة ، والذي يدوم حوالي أسبوع واحد ويرتبط بالإجهاد أو الحمل الجسدي. تتميز أعراض هذه الفترة بمظهر أو تفاقم نوبات الذبحة الصدرية ، والتي تصبح أكثر تواتراً وشدة: الذبحة الصدرية غير المستقرة تتطور. الرفاه العام يتغير أيضا. يبدأ المرضى في تجربة الضعف غير المحامي ، والتعب ، وفقدان المزاج ، والقلق ، والنوم منزعج. مسكنات الألم ، التي ساعدت سابقا في القضاء على الألم ، الآن لا تظهر الفعالية.
ثم ، إذا لم يتم تقديم أي مساعدة ، فإن المرحلة التالية - الحادة - تحدث. يتم قياس مدتها من لحظة نقص تروية عضلة القلب إلى العلامات الأولى لنخرها (مدة المعتادة - من نصف ساعة إلى بضع ساعات). تبدأ هذه المرحلة بمجموعة من آلام القلب التي تشع إلى الطرف العلوي أو الرقبة أو الكتف أو الساعد أو الفك والكتافة. قد يكون الألم إما مستمرًا (باقًا) أو متموجًا. هناك علامات على تحفيز الجهاز العصبي اللاإرادي:
- الضعف المفاجئ ، والشعور بقدر من التنفس ؛
- شعور حاد بالخوف من الموت ؛
- "الغطس" العرق.
- صعوبة في التنفس حتى في الراحة ؛
- الغثيان (ربما إلى حد القيء).
يتطور فشل البطين الأيسر ، ويتميز بضيق التنفس وانخفاض ضغط النبض ، يليه الربو القلبي أو الوذمة الرئوية. الصدمة القلبية هي مضاعفات ممكنة. عدم انتظام ضربات القلب موجود في الغالبية العظمى من المرضى.
العلامات الأولى
غالبًا ما تظهر "أجراس" احتشاء عبر الجوربي في أغلب الأحيان بضع ساعات أو حتى قبل أيام من تطوير الهجوم. قد يهتم الأشخاص الذين يهتمون بصحتهم بهم ويطلبون المساعدة الطبية في الوقت المناسب.
على الأرجح علامات علم الأمراض الوشيك:
- حدوث ألم في الصدر في بعض الأحيان أو مباشرة بعد النشاط البدني ، والحالات العاطفية القوية والخبرات ؛
- حدوث أكثر تواترا لهجمات الذبحة الصدرية (إذا كان هناك أي من قبل) ؛
- شعور بقلب غير مستقر ، نبضات قلب قوية ، ودوخة ؛
- عدم التأثير من النتروجليسرين (لا يتم التحكم في آلام الصدر ، على الرغم من أن الدواء ساعد من قبل).
من المهم أن نفهم خطورة الموقف: من بين جميع الحالات المسجلة من احتشاء عبر الجاذبية ، ما لا يقل عن 20 ٪ منها قاتلة خلال أول 60 دقيقة من الهجوم. وخطأ من المسعفين هنا ، كقاعدة عامة ، ليس كذلك. تحدث النتيجة المميتة بسبب التأخير من جانب المريض أو أحبائه ، الذين ليسوا في عجلة من أمرهم للاتصال بالأطباء وعدم استدعاء "مساعدة الطوارئ" في الوقت المناسب. يجب أن نتذكر أنه إذا كان هناك شخص لديه خطر متزايد للنوبة القلبية في الأسرة ، فيجب على جميع الأشخاص المقربين أن يعرفوا بوضوح خوارزمية أفعالهم في وقت تطوير نوبة قلبية.
يمكن أن يشتبه احتشاء عضلة القلب عبر العرق في متلازمة الألم القوية والمستمرة إلى حد ما. المظاهر المؤلمة - الضغط ، pecky - يشعرون في الصدر ، قادرة على "الارتداد" في الطرف العلوي (في كثير من الأحيان اليسار) ، منطقة الكتف أو الرقبة ، جانب الجسم أو شفرة الكتف. علامات إضافية يجب إيلاء الاهتمام:
- الإحساس بعدم وجود ما يكفي من الهواء للتنفس ؛
- إحساس بالرهبة ، وطيب وفاته ؛
- زيادة التعرق.
- شحوب الجلد.
واحدة من السمات المميزة لاحتشاء عضلة القلب من هجوم الذبحة الصدرية المعتادة: لا تختفي متلازمة الألم في الراحة ، بعد ارتشاف النتروجليسرين ، تدوم أكثر من 15-20 دقيقة. [4]
مراحل
وفقًا للعلامات المورفولوجية ، فإن مسار احتشاء عضلة القلب له ثلاث مراحل (نادراً ما يتم الإشارة إليها في خط التشخيص ، لأنه من الأنسب وصف مدة علم الأمراض في الأيام):
- مرحلة نقص التروية (في وقت سابق بقليل كان يطلق عليها مرحلة ضمور عضلة القلب الحادة البؤرية) - يستمر حتى 6-12 ساعة.
- مرحلة النخر - يستمر ما يصل إلى 1-2 أسابيع.
- مرحلة التنظيم - تدوم حتى 4 أسابيع أو أكثر.
إستمارات
اعتمادًا على توطين التركيز المرضي ، قم بتمييز مثل هذه الأنواع من الاحتشاء العريفي:
- آفة الجدار الأمامي (الأمامي ، الأمامي ، احتشاء متعرج خلفي ، خلفي ،
- آفة الجدار الخلفي (السفلي) (احتشاء أدنى ، شبه جانبي ، خلفي أقل شأنا ، الحجاب الحاجز) ؛
- الآفات القميية ، العلوية الجانبية ، القاعدية ؛
- الخلفي ، الجانبي ، الخلفي ، الآفات الخلفية ، الخلفية الخلفية.
- احتشاء البطين الأيمن الضخم.
وفقًا لانتشار العملية النخرية المرضية ، هناك أنواع أخرى من بؤر احتشاء إلى جانب transmural:
- داخل الفم
- Subepicardial
- Subendocardial.
يتم تشخيص معظم المرضى بآفات ترتيبية وارتدادية.
اعتمادًا على مدى الضرر ، المتميز:
- تنخر ميكرون (ويعرف أيضا باسم نخر بؤري) ؛
- نخر ضحل ؛
- نخر كبير البؤرة (بدوره ، ينقسم إلى متغير صغير ومتوسط وشامل).
غالبًا ما يرتبط احتشاء عبر الجدار الأمامي لعضلة القلب مع انسداد الجذع الرئيسي للشريان التاجي الأيسر ، أو فرعه - الشريان التنازلي الأمامي. غالبًا ما يكون علم الأمراض مصحوبًا بإخراج البطين أو عدم انتظام دقات القلب ، عدم انتظام ضربات القلب فوق البطيني. عادة ما تكون اضطرابات التوصيل مستقرة ، لأنها ترتبط بنخر هياكل الجهاز الموصل.
يؤثر احتشاء الجدار النقطي على الجدار العكسي السفلي على المناطق المجاورة للحجاب الحاجز - القسم الحاجز من الجدار الخلفي. في بعض الأحيان ، يسمى مثل هذا الاحتشاء الحجابية الخلفية ، أو الحجاب الحاجز ، أو السفلية. غالبًا ما تستمر هذه الآفة حسب نوع البطن ، لذلك غالبًا ما يتم الخلط بين المشكلة مع أمراض مثل التهاب الزائدة الدودية الحاد أو التهاب البنكرياس.
يحدث احتشاء عضلة القلب الحاد في البطين الأيسر في الغالبية العظمى من الآفات العريضة. قد يتم ترجمة تركيز النخر في الجدار الأمامي أو الخلفي أو السفلي أو القمة أو الحاجز البطيني أو يشمل عدة مناطق في وقت واحد. نادراً ما يتأثر البطين الأيمن نسبيًا ، وتريا أقل بشكل متكرر.
يعتبر احتشاء عضلة القلب الأمامي الجانبي عبر الأشكال من أشكال تلف البطين الأيسر ، حيث يُظهر تخطيط كهربية القلب زيادة في الأسواق Q في الخيوط I ، AVL ، V4-6 ، وكذلك إزاحة الجزء ST إلى الأعلى من العزلة والتوابل التاجية السلبية. يتأثر الجانب الأمامي من الجدار الجانبي للبطين الأيسر بسبب انسداد الشرايين القطرية أو فروع الشريان المحيطي الأيسر.
احتشاء عضلة القلب الجانبي عبر الأبعاد هو نتيجة انسداد الشريان التنازلي الأمامي أو الجذع الشرياني المظروف.
ينتج احتشاء عضلة القلب عبر الجدار الجانبي عن انسداد الشريان القطري أو الفرع الخلفي من الشريان المحيطي الأيسر.
يتميز احتشاء عضلة القلب الحاجز الأمامي عبر موقع التركيز النخري في الجزء الأيمن من الجدار الأمامي للبطين الأيسر وفي الجزء الأمامي من الحاجز البطيني ، وهو أيضًا الجدار الأيمن الأيسر. نتيجة للآفة ، تغادر ناقلات الإثارة إلى الظهر وإلى اليسار ، لذلك يتم ملاحظة التغييرات الكهربية المميزة فقط في الخيوط الصدرية اليمنى.
يعد احتشاء عضلة القلب عبر العالم الكبير ، والمعروف باسم واسعة أو MI مع QS المرضية ، أخطر أنواع الأمراض ، التي لها عواقب خطيرة للغاية تهدد الحياة للمريض. احتشاء عضلة القلب عبر الكثافة على نطاق واسع يترك عمليا أي فرصة للمرضى.
المضاعفات والنتائج
المضاعفات في احتشاء transmural ، للأسف ، ليست غير شائعة. تطورها يمكن أن يغير بشكل كبير تشخيص المرض. من بين الآثار الضارة الأكثر شيوعًا هي الصدمة القلبية ، واضطرابات الإيقاع الشديدة وفشل القلب الحاد.
الغالبية العظمى من النتائج المتأخرة ترجع إلى تشكيل منطقة أنسجة ضامة في منطقة الأنسجة القلبية الميتة. يمكن تحسين التشخيص نسبيًا عن طريق جراحة القلب: قد تتكون العملية من الالتفاف الأبهري ، وتصوير الأوعية التاجية عن طريق الجلد ، وما إلى ذلك.
استبدال الأنسجة الضامة للمنطقة المصابة يمنع تقلص عضلة القلب الكامل. تحدث اضطرابات التوصيل ، وتغيرات الإخراج القلبي. يتشكل قصور القلب ، وتبدأ الأعضاء في تجربة نقص الأكسجة الخطير.
يستغرق الأمر وقتًا وتدابير إعادة التأهيل المكثفة للقلب للتكيف مع ظروف العمل الجديدة إلى أقصى حد ممكن. يجب أن يكون العلاج مستمرًا ، وينبغي زيادة النشاط البدني تدريجياً ، تحت إشراف دقيق لأخصائي طبي.
تشمل بعض المضاعفات المتأخرة الأكثر شيوعًا:
- تمدد الأوعية الدموية القلبية (التغيير الهيكلي والانتفاخ لجدار القلب في شكل كيس ، مما يؤدي إلى انخفاض طرد الدم وزيادة قصور القلب) ؛
- الجلطات الدموية (قد تحدث بسبب عدم النشاط البدني أو الفشل في اتباع المشورة الطبية) ؛
- الفشل المزمن لوظيفة القلب (يحدث نتيجة لضعف نشاط انقباض البطين الأيسر ، الذي يتجلى في وذمة الساق ، وضيق التنفس ، وما إلى ذلك).
توجد مخاطر المضاعفات بعد احتشاء transmural طوال حياة المريض. في كثير من الأحيان يطور المرضى هجوم أو الانتكاس المتكرر. الطريقة الوحيدة لتجنب تطورها هي زيارة أخصائي أمراض القلب ومتابعة جميع توصياته بالضبط.
احتشاء عضلة القلب عبر الأمن هو أمراض شديدة للغاية ، والتي ، عندما تنضم المضاعفات ، لا تترك أي فرصة للمريض تقريبًا. من بين العواقب الأكثر شيوعا:
- انتهاكات النشاط القلبي الإيقاعي (الرجفان الأذيني ، عدم انتظام ضربات القلب ، عدم انتظام دقات القلب البالي). غالبًا ما يموت المريض عندما يحدث الرجفان البطيني مع مزيد من التحول إلى الرجفان.
- زيادة قصور القلب مع خلل وظيفي في البطين الأيسر ، ونتيجة لذلك ، فإن الوذمة الرئوية ، صدمة القلب ، انخفاض حاد في ضغط الدم ، وترشيح كلوي محظور ونتائج مميتة.
- الجلطات الدموية الرئوية - الجلطات الدموية ، والتي تؤدي إلى التهاب الرئة ، احتشاء الرئة و - الموت.
- السفاد القلبي بسبب تمزق عضلة القلب وتمزق الدم في تجويف التامور. في معظم هذه الحالات ، يموت المريض.
- تمدد الأوعية الدموية الحادة (منطقة ندبة منتفخة) تليها زيادة قصور القلب.
- التهاب الثروثة (ترسب الفيبرين في تجويف القلب مع مزيد من الانفصال والسكتة الدماغية ، تجلط الدم المساريقي ، إلخ).
- متلازمة Postinfarction ، والتي تشمل تطور التهاب التامور ، التهاب المفاصل ، الجنبين ، إلخ.
كما تظهر الممارسة ، فإن أكبر نسبة من المرضى الذين خضعوا احتشاء عضلة القلب العابر تموت في مرحلة ما بعد الشهرين (أقل من شهرين). إن وجود فشل البطين الأيسر الحاد يزيد بشكل كبير من التشخيص. [5]
التشخيص احتشاء عضلة القلب عبر الجدار.
يجب إجراء تدابير تشخيصية في أقرب وقت ممكن. في الوقت نفسه ، لا ينبغي إهمال اكتمال التشخيص ، لأن العديد من الأمراض ، وليس فقط أمراض القلب ، يمكن أن تكون مصحوبة بصورة سريرية مماثلة.
الإجراء الأساسي هو تخطيط القلب ، مما يشير إلى انسداد الشريان التاجي. من المهم الانتباه إلى الأعراض - على وجه الخصوص ، متلازمة ألم الصدر واضحة تستمر 20 دقيقة أو أكثر ، والتي لا تستجيب لإدارة النتروجليسرين.
أشياء أخرى للبحث عنها:
- علامات مرضية تسبق النوبة ؛
- "الارتداد" من الألم في الرقبة ، الفك ، الطرف العلوي.
غالبًا ما تكون أحاسيس الألم في احتشاء عبر الأوعية مكثفة ، في نفس الوقت قد تكون هناك صعوبات في التنفس ، واضطرابات الوعي ، والإغماء. الآفة transmural ليس لها علامات محددة. عدم انتظام معدل ضربات القلب ، برادي أو عدم انتظام دقات القلب ، بحة في الرطوبة ممكنة.
يجب تمثيل التشخيص الفعال ، أولاً وقبل كل شيء ، بواسطة تخطيط كهربية القلب: هذه هي الطريقة البحثية الرئيسية ، التي تكشف عن سعة Q-tooth العميقة والممتدة ، منخفض R ، ارتفاع قطاع ST فوق العزلة. بعد مرور بعض الوقت ، يتم ملاحظة تكوين T-Tooth السلبي ، انخفاض قطاع ST.
يمكن استخدام الكوروناروغرافيا كوسيلة إضافية. هذه طريقة دقيقة بشكل خاص لا تسمح فقط باكتشاف انسداد الوعاء التاجي عن طريق التخثر أو لوحة تصلب الشرايين ، ولكن أيضًا لتقييم القدرة الوظيفية للبطينين ، واكتشاف تمدد الأوعية الدموية والتشريح.
الاختبارات المختبرية إلزامية أيضًا - أولاً وقبل كل شيء ، يتم تحديد جزء MB من CPK (الكرياتين phosphokinase-MB) - جزء عضلة القلب من إجمالي فوسفوكيناز الكرياتين (مؤشر محدد لتطوير احتشاء عضلة القلب) -. بالإضافة إلى ذلك ، يتم تحديد التروبونين القلبي (دراسة كمية) ، وكذلك مستوى الميوغلوبين.
حتى الآن ، تم تطوير مؤشرات جديدة أخرى ، والتي ، ومع ذلك ، لم يتم استخدامها على نطاق واسع بعد. هذه هي بروتين ربط الأحماض الدهنية ، وسلاسل ضوء الميوسين ، و phosphorylase glycogen BB.
على مستوى ما قبل المستشفى ، يتم استخدام الاختبارات المناعية التشخيصية (الاختبارات السريعة) بشكل نشط ، مما يساعد بسرعة على تحديد المؤشرات الحيوية التروبونين ، الميوغلوبين ، الكرياتين كيناز MB. يمكن تقييم نتيجة اختبار سريع في أقل من عشر دقائق. [6]
احتشاء عضلة القلب الحاد ecg
يتم تمثيل الصورة الكهربية الكلاسيكية في احتشاء من خلال ظهور TOTHS المرضية ، ومدة وسعةها أعلى من القيم العادية. بالإضافة إلى ذلك ، هناك زيادة ضعيفة في سعة r-beats في الخيوط الصدرية.
يتم تصور الأسواق المرضية التي تثيرها نخر العضلات القلبية بعد 2-24 ساعة من بدء المظاهر السريرية. بعد حوالي 6-12 ساعة من البداية ، يرتفع ارتفاع قطاع ST ، وتصبح أسنان Q ، على العكس ، أكثر كثافة.
ويوضح تشكيل من الدرجة المرضية من خلال فقدان قدرة الهياكل الميتة على الإثارة الكهربائية. كما أن ترقق ما بعد التنكر في الجدار البطيني الأيسر الأمامي يقلل أيضًا من إمكاناته ، ونتيجة لذلك ، هناك ميزة من ناقلات الاستقطاب في البطين الأيمن والجدار الخلفي البطيني الأيسر. هذا يستلزم الانحراف السلبي الأولي لمجمع البطين وتكوين أسنان Q المرضية.
انخفاض إمكانات إزالة الاستقطاب لأنسجة القلب الميتة يساهم أيضًا في انخفاض في سعة r-beats. يتم تقييم مدى وانتشار احتشاء من خلال عدد العملاء المتوقعين مع أسنان Q غير الطبيعية وانخفاض سعة R-Tooth.
يتم الحكم على عمق النخر من خلال العلاقة بين سعة Q و R يدق. تشير Q و Lower R إلى درجة واضحة من النخر. نظرًا لأن احتشاء عضلة القلب عبر الأوعية ينطوي بشكل مباشر على سمك القلب الكامل لجدار القلب ، فإن T-tooths تختفي. يتم تسجيل شكل سلبي فقط من البلاك ، يسمى QS-commlex. [7]
علامات تخطيط كهربية القلب من احتشاء عضلة القلب عبر الجوربي |
يُظهر رسم القلب (عادةً في العروض الصدرية) مجمعات Q غير طبيعية ومجمعات QS. قد تكون التغييرات نفسها موجودة في التهاب الشغاف مع تورط عضلة القلب ، والتهاب عضلة القلب ، والتهاب عضلة القلب ، واعتلال عضلة القلب ، والحثل العضلي التدريجي وما إلى ذلك. من المهم إجراء تشخيص تفاضلي نوعي. |
تشخيص متباين
غالبًا ما يتم التمييز بين احتشاء عضلة القلب عبر الأسباب مع أسباب أخرى لمتلازمة الألم خلف القص. قد يكون هذا تمدد الأوعية الدموية الأبهري الصدرية ، الانسداد الرئوي ، التهاب التامور الحاد (بشكل أساسي من المسببات الفيروسية) ، متلازمة راديكلية مكثفة. أثناء التشخيص ، يولي الأخصائي بالضرورة الانتباه إلى وجود عوامل الخطر لتصلب الشرايين ، وخصائص متلازمة الألم ومدته ، وتفاعل جسم المريض لاستخدام المسكنات وموسيعات الأوعية ، وقيم ضغط الدم. يتم تقييم نتائج الفحص الموضوعي ، مخطط القلب ، تخطيط صدى القلب ، الاختبارات المختبرية. [8]
- يتميز تشريح تمدد الأوعية الدموية الأبهري بظهور الألم في كثير من الأحيان بين شفرات الكتف. يظهر الألم مقاومة للنترات ، وهناك تاريخ من ارتفاع ضغط الدم الشرياني. لا توجد تغييرات واضحة لتصوير القلب في هذه الحالة ، فإن مؤشرات علامات القلب طبيعية. هناك الكريات البيض المكثفة وتحول LF إلى اليسار. لتوضيح التشخيص ، تخطيط صدى القلب ، الشريان الأوروي مع التباين ، يتم وصف التصوير المقطعي المحسوب بالإضافة إلى ذلك.
- يتطلب التهاب التامور تحليلًا دقيقًا لأمراض الجهاز التنفسي المعدية السابقة. لاحظ التغيرات في الألم على الاستنشاق والزفير أو في مواقع مختلفة من الجسم ، وتذمر الاحتكاك التامور ، وعلامات القلب غير اليوندي.
- ويرافق تكرار هشاشة العظم والتهاب الضفيرة بألم على جانب القص. يعتمد الألم على وضع المريض وحركات الجهاز التنفسي. يكشف الجسدية عن نقطة الإحساس بالألم الشديد في منطقة تصريف النهايات العصبية.
- يتميز الانسداد الرئوي بألم أكثر عمقًا من احتشاء transmural. غالبًا ما تكون الضائقة التنفسية التنفسية ، والانهيار ، والاحمرار في الجزء العلوي من الجسم موجودًا. تحتوي الصورة على تخطيط كهربية القلب على أوجه تشابه مع آفة احتشاء عضلة القلب في الموقع السفلي ، ولكن هناك مظاهر الحمل الزائد الحاد من المقصورات القلبية على الجانب الأيمن. أثناء تخطيط صدى القلب ، لوحظ ارتفاع ضغط الدم الرئوي الشديد.
- ويرافق صورة البطن الحادة بعلامات تهيج البريتوني. الكريات البيض واضحة بشدة.
يتم التمييز أيضًا بين احتشاء عضلة القلب عبر الأوعية مع التهاب البنكرياس الحاد ، وأزمة ارتفاع ضغط الدم.
من الاتصال؟
علاج او معاملة احتشاء عضلة القلب عبر الجدار.
يجب أن يكون للتدخلات العلاجية الأهداف المتسلسلة التالية:
- تخفيف الألم
- استعادة إمدادات الدم لعضلة القلب ؛
- تقليل الحمل على عضلة القلب وتقليل الطلب على الأكسجين ؛
- الحد من حجم التركيز transmural ؛
- منع تطور المضاعفات.
يسمح تخفيف الألم بتحسين رفاهية المريض وتطبيع الجهاز العصبي. والحقيقة هي أن النشاط العصبي المفرط الذي يثيره الألم الشديد يساهم في زيادة معدل ضربات القلب ، وزيادة ضغط الدم ومقاومة الأوعية الدموية ، مما يزيد من تفاقم حمل عضلة القلب ويزيد من الحاجة إلى الأكسجين في عضلة القلب.
الأدوية التي تستخدم للقضاء على متلازمة الألم هي المسكنات المخدرة. يتم إعطاؤها عن طريق الوريد.
لاستعادة إمدادات الدم الكافية إلى عضلة القلب ، يتم إجراء عملية تخثر التخثر (التخثر) ، جراحة الالتفافية الأبهري.
يتم الجمع بين كوروناروغرافيا مع دبابة أو رأب البالون لاستعادة المباح من الشريان مع الدعامة أو البالون وتطبيع تدفق الدم.
يساعد العلاج بالتخثر أيضًا في استعادة تدفق الدم الوريدي (التاجي). يتكون الإجراء من الحقن الوريدي للعقاقير التخثر المناسبة.
الالتفاف الأبهري هو أحد الخيارات الجراحية لاستئناف وتحسين إمدادات الدم التاجية. أثناء جراحة الالتفافية ، يخلق الجراح مسارًا وعائيًا يسمح بتدفق الدم إلى المناطق المصابة من عضلة القلب. يمكن تنفيذ هذه العملية كإجراء طارئ أو اختياري ، اعتمادًا على الموقف.
من أجل تقليل الحمل القلبي وتقليل نقص الأكسجة ، يتم وصف هذه المجموعات من الأدوية:
- النترات العضوية - تساهم في القضاء على الألم ، والحد من انتشار التركيز النخري ، وتقليل الوفيات من احتشاء عبر الجوربي ، وتثبيت ضغط الدم (تم إدارته في البداية بالتنقيط عن طريق الوريد ، بعد فترة من الوقت إلى شكل قرص من الأدوية) ؛
- β-adrenoblockers - يعزز تأثير النترات ، ويمنع تطور عدم انتظام ضربات القلب وزيادة ضغط الدم ، وخفض شدة نقص الأكسجة عضلة القلب ، ويقلل من خطر المضاعفات البدنية (على وجه الخصوص ، تمزق البطين).
إذا أصيب المريض بمضاعفات ، مثل الوذمة الرئوية ، والصدمة القلبية ، واضطرابات التوصيل القلبي ، يتم ضبط النظام العلاجي بشكل فردي. يجب ضمان راحة البال البدنية والعقلية.
يتم تنفيذ كل من مراحل علاج المرضى الذين يعانون من احتشاء transmural وفقًا لبعض المخططات والبروتوكولات. كما يمكن تحديد الأدوية المساعدة:
- الأدوية المضادة للرياضة - تقليل تجميع الصفائح الدموية ، وتمنع تكوين جلطات الدم. في معظم حالات احتشاء transmural ، يتم وصف المرضى العلاج المزدوج المضاد للصفيحات ، والذي يتكون من أخذ نسختين من مضادات الجيوب في وقت واحد لمدة عام.
- أدوية مثبط إنزيم أنجيوتنسين - تساعد في تثبيت ضغط الدم ، وتمنع تشوه القلب.
- أدوية مضادات الكوليسترول (الستاتين) - تستخدم لتحسين استقلاب الدهون ، ومستويات أقل من البروتينات الدهنية منخفضة الكثافة والكوليسترول - علامات محتملة للتقدم تصلب الشرايين.
- مضادات التخثر - منع جلطات الدم من التشكيل.
يستكمل العلاج الدوائي بالضرورة تدابير التصالحية العامة - على وجه الخصوص ، يتطلب مراعاة دقيقة للراحة والراحة في الفراش ، والتغيرات الغذائية (الجدول العلاجي № 10 و) ، والتوسيع التدريجي للنشاط البدني.
لمدة 24 ساعة الأولى بعد الهجوم ، يجب أن يبقى المريض في السرير لمدة 24 ساعة الأولى. وتناقش أسئلة حول الاستئناف التدريجي للنشاط الحركي مع الطبيب المعالج بشكل فردي. يوصى بممارسة تمارين التنفس لمنع الركود الرئوي.
حصص الطعام محدودة ، مما يقلل من محتوى السعرات الحرارية إلى 1200-1500 كيلو كالوري. استبعاد الدهون الحيوانية والملح. يتم توسيع القائمة عن طريق الأطعمة الخضراوية والمنتجات التي تحتوي على البوتاسيوم والحبوب والمأكولات البحرية. كمية كمية السوائل محدودة أيضًا (تصل إلى 1-1.5 لتر يوميًا).
هام: يجب أن يتوقف المريض تمامًا عن التدخين (النشط والسلبي) واستهلاك الكحول.
بعد احتشاء عبر الجاذبية ، يظهر الشخص مستوصفًا إلزاميًا مع طبيب أمراض القلب. في البداية ، يتم تنفيذ الملاحظة أسبوعيًا ، ثم - مرتين في الشهر (الأشهر الستة الأولى بعد الهجوم). بعد ستة أشهر ، يكفي زيارة أخصائي القلب الشهري. يجري الطبيب فحصًا ، ويقوم بإجراء التحكم في تخطيط القلب ، واختبارات الإجهاد. [9]
العلاج الجراحي
يمكن أن يكون العلاج الجراحي للاحتشاء عبر الجورب مفتوحًا (مع الوصول من خلال شق الصدر) وبقر عن طريق الجلد (ينطوي على التحقيق من خلال وعاء شرياني). يتم استخدام التقنية الثانية بشكل متزايد بسبب فعاليتها ، وانخفاض الصدمة والحد الأدنى من المضاعفات.
الأنواع الشائعة من العمليات الجراحية عن طريق الجلد:
- الدعامات الوريدية هي وضع عنصر تمدد خاص في منطقة تضييق السفينة. الدعامة عبارة عن شبكة أسطوانية مصنوعة من البلاستيك أو المعدن الخاص. يتم تسليمه عن طريق التحقيق في منطقة الأوعية الدموية اللازمة ، حيث يتم توسيعها واليسار. قد تكون المضاعفات الوحيدة الممكنة لهذا العلاج هي الانتعاش.
- البالون الأوعية الدموية Plasty هو إجراء مشابه للدعامات ، ولكن بدلاً من اسطوانة شبكية ، يقدم المسبار إطارًا خاصًا للبالون الذي يتضخم عند الوصول إلى منطقة الأوعية الدموية المطلوبة ويمدد الوعاء ، وبالتالي استعادة تدفق الدم الطبيعي.
- الليزر Excimer الأوعية الدموية Plasty - ينطوي على استخدام مسبار الألياف البصرية ، والتي ، عندما يتم إحضارها إلى الجزء المصاب من الشريان التاجي ، يجري إشعاع الليزر. تؤثر الأشعة ، بدورها ، على الجلطة وتدميرها ، وذلك بفضل استعادة الدورة الدموية.
تعتبر ممارسة جراحة القلب المفتوحة معقولة للمرضى الذين يعانون من انسداد شرياني كامل ، عندما يكون الدعامات غير ممكن ، أو في وجود أمراض التاجية المصاحبة (مثل عيوب القلب). في مثل هذا الموقف ، يتم إجراء عملية جراحية الالتفافية ، حيث يتم تجاوز مسارات الأوعية الدموية (مع المخططات التلقائية أو المواد الاصطناعية). يتم تنفيذ العملية مع السكتة القلبية واستخدام AIC ("الدورة الدموية الاصطناعية") ، أو على عضو عاملة.
الأنواع التالية من الالتفافية معروفة:
- MAMMAROCORONARY - السفينة الشريانية الصدرية الداخلية ، والتي هي أقل عرضة للتغيرات تصلب الشرايين ولا تحتوي على صمامات مثل الوريد ، تستخدم كتحويل.
- الأبهر - يتم استخدام الوريد الخاص بالمريض كتحويل ، والذي يتم خياطةه إلى الشريان التاجي والشريان الأورطي.
أي جراحة في القلب هي إجراء خطير محتمل. عادة ما تستمر العملية عدة ساعات. خلال اليومين الأولين ، يبقى المريض في جناح العناية المركزة تحت إشراف مستمر من المتخصصين. في غياب المضاعفات ، يتم نقله إلى جناح عادي. يتم تحديد خصائص فترة إعادة التأهيل بشكل فردي.
الوقاية
تهدف التدابير الوقائية لمنع تطور احتشاء transmural إلى تقليل التأثير السلبي للعوامل الضارة المحتملة على جسم الإنسان. من المهم بشكل خاص الوقاية من الهجوم المتكرر لدى المرضى. بالإضافة إلى دعم الدواء ، يجب عليهم اتباع عدد من التوصيات الطبية ، بما في ذلك التغييرات في التغذية وتصحيح النشاط البدني وأسلوب الحياة.
وبالتالي ، يمكن أن تكون الوقاية أولية (للأشخاص الذين لم يسبق لهم أن كان لديهم احتشاء غير طبيعي أو آخر من قبل) والثانوية (لمنع تكرار احتشاء عضلة القلب).
إذا كان الشخص في مجموعة المخاطر لتطوير أمراض القلب والأوعية الدموية ، فسيتم إعداد التوصيات التالية له:
- زيادة النشاط البدني.
يمكن أن يثير نقص المناطق النارية العديد من مشاكل القلب والأوعية الدموية. يعد دعم نغمة القلب ضروريًا بشكل خاص للأشخاص الذين تزيد أعمارهم عن 35 إلى 40 عامًا. يمكنك ببساطة وفعالية تقوية القلب عن طريق المشي اليومي والركض والسباحة وركوب الدراجات.
- التخلي تماما عن العادات السيئة.
التدخين وشرب الكحول ضار لأي شخص ، بغض النظر عن حالته الصحية الأولية. وبالنسبة للأشخاص الذين يعانون من أمراض القلب والأوعية الدموية ، يتم بطلان الكحول والسجائر بشكل قاطع. وهذه ليست مجرد كلمات ، ولكن حقيقة مثبتة.
- أكل الجودة والتغذية المناسبة.
التغذية هي أساس صحتنا العامة وصحتنا الوعائية. من المهم أن نستهلك كصهر القليل من الأطعمة المقلية ، والدهون الحيوانية ، والمنتجات ذات البدائل الاصطناعية ، والدهون غير المشبعة ، وكميات كبيرة من الملح. يوصى بتوسيع النظام الغذائي مع الخضروات والخضر والفواكه والمكسرات والتوت والمأكولات البحرية.
- تجنب الآثار السلبية للإجهاد ، والبحث عن مشاعر أكثر إيجابية.
من المستحسن تجنب الإجهاد العاطفي المفرط والصدمات ، إن أمكن. يُنصح الأشخاص بالقلق والقلق ، الذين يتناولون مواقف "بالقرب من القلب" ، لأخذ المهدئات (بعد التشاور مع الطبيب).
- مراقبة قراءات ضغط الدم.
غالبًا ما يتم استفزاز العمليات التي تؤدي إلى التشنجات اللاحقة والانسداد من التجويف الوعائي بزيادة في ضغط الدم. لتجنب مثل هذه المضاعفات ، يجب عليك مراقبة ضغط الدم بشكل مستقل ، وتناول الأدوية الخافضة للضغط الموصوفة من قبل الطبيب في الوقت المناسب.
- السيطرة على مستويات السكر في الدم.
المرضى الذين يعانون من مرض السكري يعانون من مشاكل في حالة الجدران الوعائية ، والتي تصبح أكثر هشاشة وسهولة المسدودة بسبب المرض. لمنع تطور العمليات المرضية داخل الأوعية ، من الضروري استشارة أخصائي الغدد الصماء بانتظام ، والخضوع للعلاج والبقاء تحت التحكم الطبي المنهجي (لمراقبة قيم السكر في الدم).
- رؤية طبيب القلب بانتظام.
يجب أن يكون الأشخاص المعرضون لخطر الإصابة باحتشاء عبر الجاذبية أو غيرها من أمراض القلب بشكل منهجي (1-2 مرات في السنة) فحصه من قبل ممارس عام وأخصائي أمراض القلب. هذه التوصية ذات صلة بشكل خاص بالمرضى الذين تزيد أعمارهم عن 40 إلى 45 عامًا.
الوقاية الثانوية هي منع تطور هجوم متكرر من احتشاء transmural ، والذي يمكن أن يكون مميتا للمريض. وتشمل هذه التدابير الوقائية:
- إخطار طبيبك بأي أعراض مشبوهة (حتى أعراض غير ضارة نسبيًا) ؛
- اتباع وصفات الطبيب ونصيحته ؛
- ضمان النشاط البدني الكافي والنظام الغذائي ونمط الحياة ؛
- اختيار نوع من نشاط العمل الذي لا يتطلب مجهودًا بدنيًا مفرطًا ولا يرافقه صدمات نفسية عاطفية.
توقعات
أمراض جهاز القلب والأوعية الدموية هي العامل الأكثر شيوعًا في زيادة الوفيات. يعد احتشاء عضلة القلب عبر الأوعية هو أخطر المضاعفات لأمراض القلب الإقفارية ، والتي لا يمكن "كبحها" على الرغم من التحسن المستمر للطرق التشخيصية والعلاجية.
يعتمد البقاء بعد الهجوم على العديد من العوامل - أولاً وقبل كل شيء ، على سرعة الرعاية الطبية ، وكذلك على جودة التشخيص والصحة العامة وعمر الشخص. بالإضافة إلى ذلك ، يعتمد التشخيص على فترة الاستشفاء من لحظة بداية الهجوم ، ومدى تلف أنسجة القلب ، وقيم ضغط الدم ، إلخ.
في معظم الأحيان ، يقدر الخبراء معدل البقاء على قيد الحياة في عام واحد ، يليه ثلاث وخمس وثماني سنوات. في معظم الحالات ، إذا لم يكن المريض يعاني من أمراض الكلى ومرض السكري ، فإن معدل البقاء على قيد الحياة لمدة ثلاث سنوات يعتبر واقعيًا.
يتم تحديد التشخيص على المدى الطويل بشكل رئيسي من خلال جودة واكتمال العلاج. تم الإبلاغ عن أعلى خطر الوفاة في الأشهر الـ 12 الأولى بعد الهجوم. العوامل الرئيسية لموت المريض هي:
- تكرار احتشاء (الأكثر شيوعا) ؛
- نقص تروية عضلة القلب المزمن.
- متلازمة موت القلب المفاجئة ؛
- الانسداد الرئوي.
- اضطراب الدورة الدموية الحادة في الدماغ (السكتة الدماغية).
تلعب تدابير إعادة التأهيل التي أجريت بشكل صحيح دورًا مهمًا في جودة التشخيص. يجب أن تتبع فترة إعادة التأهيل الأهداف التالية:
- توفير جميع الشروط لاستعادة الكائن الحي ، والتكيف مع الأحمال القياسية ؛
- تحسين نوعية الحياة والأداء ؛
- تقليل مخاطر المضاعفات ، بما في ذلك التكرار.
يجب أن تكون تدخلات إعادة تأهيل الجودة متسلسلة ومترابطة. وهي تتكون من المراحل التالية:
- فترة المرضى الداخليين - تبدأ من لحظة قبول المريض إلى وحدة العناية المركزة أو العناية المركزة ، وأبعد - إلى قسم أمراض القلب أو الأوعية الدموية (العيادة).
- البقاء في مركز إعادة التأهيل أو المصحة - يستمر حتى 4 أسابيع بعد نوبة قلبية.
- فترة العيادات الخارجية - تتضمن متابعة في العيادات الخارجية من قبل طبيب أمراض القلب ، أخصائي إعادة التأهيل ، مدرب LFK (لمدة عام).
ثم يستمر إعادة التأهيل من قبل المريض بشكل مستقل ، في المنزل.
أساس إعادة التأهيل الناجح هو النشاط البدني المعتدل والمتسق ، والذي تم تطويره من قبل الطبيب على أساس فردي. بعد تمارين معينة ، تتم مراقبة حالة المريض من قبل متخصص وتقييمها وفقًا لعدد من المعايير (ما يسمى "اختبارات الإجهاد" ذات صلة بشكل خاص). [10]
بالإضافة إلى النشاط البدني ، يتضمن برنامج إعادة التأهيل دعمًا للأدوية ، وتصحيح نمط الحياة (التغيرات الغذائية ، والتحكم في الوزن ، والقضاء على العادات السيئة ، ومراقبة استقلاب الدهون). يساعد النهج المتكامل في منع تطوير المضاعفات وتكييف نظام القلب والأوعية الدموية مع الأنشطة اليومية.
يتميز احتشاء عضلة القلب عبر الأوعية بالتشخيص الأكثر مواتية ، وهو ما يفسره زيادة احتمال الوفيات حتى في مرحلة ما قبل المستشفى. يموت حوالي 20 ٪ من المرضى خلال الأسابيع الأربعة الأولى بعد الهجوم.

