تشوه هشاشة العظام في مفصل الركبة
آخر مراجعة: 07.06.2024

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
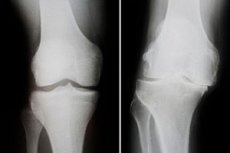
إن عملية زهر الاضطرابات المتزايدة مصحوبة بتغيرات في عظام الركبة ، وتلف الغضروف وانحطام العظام تشوه هشاشة العظام في مفصل الركبة. يتميز علم الأمراض بالألم ، وانتهاكات وظيفة الركبة وانحناءها الواضح. علاج المرض معقد ومعقد ، وأحيانًا جراحيًا ، والذي يتضمن التورط الداخلي للمفاصل. من بين المضاعفات الأكثر شيوعًا ، وعمق الاصطدام وعدم الاستقرار التدريجي لمفصل الركبة. [1] ، [2]
علم الأوبئة
يتم تشخيص تشوه هشاشة العظام في مفصل الركبة في كل شخص العاشر الذين تتراوح أعمارهم بين 55 عامًا فما فوق. في الوقت نفسه ، كل ربع أولئك الذين يصابون بالمرض يصبح معاقًا لاحقًا.
يشير حوالي 80 ٪ من المرضى إلى انخفاض في نوعية الحياة إلى درجة أكبر أو أقل.
تصل مدة الوظيفة الطبيعية للأنواع الحديثة من endoprostheses بعد عقد من الزمن بعد أن تصل التدخل الجراحي إلى 99 ٪ ، بعد خمسة عشر عامًا - تصل إلى 95 ٪ ، بعد عشرين عامًا - تصل إلى 90 ٪.
وفقًا لبعض التقارير ، فإن تشوه هشاشة العظام في مفصل الركبة يؤثر في كثير من الأحيان على النساء ، على الرغم من أن هذه المعلومات لم يتم تأكيدها رسميًا. [3]
الأسباب خشونة مفصل الركبة
ويرتبط الشكل الأساسي لالتهاب المفاصل العظمي المشوه بملابس أنسجة الغضروف كجزء من التغييرات الطبيعية المرتبطة بالعمر. يمكن أن تكون العوامل الإضافية المثيرة:
- وزن الجسم المفرط.
- الصدمة ، الكسور.
الشكل الثانوي للمرض يرجع إلى:
- الأنشطة الرياضية المفرطة في منطقة الركبة ؛
- النشاط البدني المفرط العام ؛
- الإصابات المؤلمة من الغضروف والأجهزة الرباط ، وكسور العظام ؛
- العمليات المعدية المزمنة التي تؤثر سلبا على الإرقاء ؛
- اضطرابات التمثيل الغذائي
- تعطل الغدد الصماء.
- نقصوديما ، عجز غذائي ؛
- بدانة؛
- الاستعداد الوراثي (الضعف الخلقي للهياكل المشتركة) ؛
- الدواليات ، أمراض الأوعية الدموية الأخرى للأطراف السفلية ؛
- أضرار الغضروف المفصلي
- أمراض المناعة الذاتية ؛
- الأمراض التي تؤثر سلبًا على تعصيب الأطراف السفلية (إصابات الرأس أو الحبل الشوكي) ؛
- أمراض الأنسجة الضامة الوراثية.
غالبًا ما يتم تشخيص التهاب المفاصل العظمي الثانوي لدى الرياضيين المحترفين - ولا سيما المتسابقين والمتزلجين والمتزلجين وراكبي الدراجات. [4]
عوامل الخطر
- في العديد من المرضى ، يتطور تشوه هشاشة العظام في مفصل الركبة بعد الصدمة (خاصة الصدمة المتكررة). إن إصابات الصدمة المثيرة هي إصابات الغضروف المفصلي ، والنزيف ، والشقوق والكسور ، وخلع الركبة.
- يتم تكرار عامل استفزاز مشابه وشائع جدًا في الركبة ، على سبيل المثال ، أثناء التدريب الرياضي ، العمل "الدائم" المستمر ، وما إلى ذلك.
- الوزن الزائد يؤدي إلى زيادة الحمل المحوري والتدمير التدريجي لمفصل الركبة.
- غالبًا ما تسبب الأمراض الالتهابية مثل التهاب المفاصل الروماتويدي والصدفية والتهاب المفاصل في غالبًا تطور الاضطرابات داخل المفصل التنكسية.
- آخر غير شائع "الجاني" لتطوير تشوه هشاشة العظام هو اضطرابات الغدد الصماء ، تقلبات حادة أو واضحة في التوازن الهرموني ، واضطرابات التمثيل الغذائي. هذه الإخفاقات تؤثر سلبًا على مسار عمليات الإصلاح في مفصل الركبة وتؤدي إلى تفاقم التغيرات المرضية.
طريقة تطور المرض
تشوه هشاشة العظام في مفصل الركبة هو أمراض شائعة مصحوبة بفشل العمليات التجديدية في الهياكل المشتركة. في المقابل ، يستلزم ذلك بداية مبكرة لشيخوخة أنسجة الغضاريف ، وضعفها وتخفيفه. يتم اكتشاف علامات تصلب العظم من العظم تحت الغضروف ، وتشكل الخراجات ونمو العظم.
يؤثر التهاب المفاصل العظمي الأولي للركبة في البداية أنسجة الغضروف الطبيعية التي لها ميل فطري نحو انخفاض التكيف الوظيفي.
يحدث التهاب المفاصل العظمي الثانوي نتيجة لتشوهات الغضروف الموجودة بالفعل. قد يكون السبب الرئيسي لهذا التطور هو الصدمة ، والتغيرات الالتهابية في أنسجة العظام والمفاصل ، والعمليات النخرية العظمية العظمية ، واضطرابات التمثيل الغذائي ، والخلل الهرموني.
يبدأ تطور التهاب المفاصل العظمي المشوه على خلفية التغيرات في غضروف الركبة ، والذي يوفر انزلاق الأسطح العظمية والمفصل. ينطوي الاضطراب الغذائي وفقدان المرونة على تغييرات ضروط في أنسجة الغضاريف ، وتخفيفها وامتصاصها. ونتيجة لذلك ، هناك تعرض تدريجي للأنسجة العظمية والفوقية ، انزلاق ضعيف ، وضيق الفجوات المفصلية ، ويتم إزعاج الميكانيكا الحيوية الطبيعية للمفصل. يفتقر غمد الزليلي إلى التغذية اللازمة ويتعرض لتهيج مستمر ، ويتطور التهاب الغشاء الغليغ التعويضي. كما تضيق الفجوة المفصلية ، يتناقص التعبير في الحجم ، والجدار الخلفي للانتفاخات المفصلية بسبب تراكم السوائل فيه ، يتم تشكيل ما يسمى كيس بيكر. علاوة على ذلك ، هناك بديل للأنسجة الغريبة الحساسة مع الأنسجة الضامة الخشنة ، والمفصل نفسه منحني. هناك نمو فرط في هياكل العظام المتعثرة ، وتشكيل النمو الهامشي ، وضعف الدورة الدموية في المفصل ، وتراكم منتجات التمثيل الغذائي غير المؤكسد. نتيجة لذلك ، يعاني الجهاز الحسي المحيطي ، هناك ألم مستمر ومكثف. بسبب التشوه المتزايد ، يتم إزعاج وظيفة العضلات المعنية ، وتحدث التشنجات واضطرابات نقص الختم ، والعرج. تواجه مفصل الركبة قيود المحرك ، وذلك حتى الصلابة والأنقلة (عدم الحمل الكامل للركبة).
الأعراض خشونة مفصل الركبة
بالتأكيد يتميز أي نوع من التهاب المفاصل العظمي المشوه بظهور الألم في مفصل الركبة. متلازمة الألم تجعل نفسها معروفة بتحميل المفاصل ويتم تخفيفها بشكل كبير بدونه (على سبيل المثال ، أثناء الراحة الليلية). يحدث الألم بسبب تكوين microcracks في العظم التربيقي ، والثوم الوريدي ، وزيادة الضغط داخل المفصل ، والتأثير الضار والمهيج للنباتات الزائدة الهامشية على الهياكل القريبة ، والتشنج من عضلات الركبة.
العلامات الأولى في شكل الألم هي في البداية مدة قصيرة. وهي مرتبطة بتورم الأنسجة ، وتراكم السوائل في تجويف المفصل ، وتطور التفاعل الالتهابي في الغشاء الزليلي. تحدث هذه الأحاسيس قصيرة الأجل بشكل دوري ، في وقت النشاط الحركي ، وتستمر بنوع "التشويش" في لحظة قرص عنصر الغضروف التالف بين أسطح المفصل.
تعتبر علامة مميزة لتشوه هشاشة العظام بمثابة ظهور للنقر في مفصل الركبة أثناء حركته. من بين أعراض أخرى:
- الحد من التنقل ، وعدم القدرة على القيام بحركات الانحناء والتمديد ؛
- زيادة الألم مع المشي المطول وتسلق السلالم.
- النقر والتجول في مفصل الركبة ؛
- تصلب الحركة.
- انخفاض مساحة المفصل ؛
- ظهور ونمو نمو العظم ؛
- تشنج العضلات المتعلقة ؛
- تشويه المفصل المستمر بسبب العمليات التنكسية في الهياكل تحت الغضروف.
بالإضافة إلى الركبتين ، يمكن أن يؤثر المرض على مفاصل العمود الفقري ، العمود الفقري ، الأصابع. يمكن الجمع بين هشاشة العظام تشوه الركبة مع أنواع أخرى من علم الأمراض. في هذه الحالة ، نتحدث عن التهاب المفاصل البولي ، حيث يوجد العديد من التغييرات ، بما في ذلك هشاشة العظم ، الفقار ، التهاب المفاصل ، التهاب الصباغ ، إلخ. [5]
إستمارات
اعتمادًا على الصورة السريرية والإشعاعية ، ينقسم المرض إلى الأنواع التالية:
- يتميز تشوه هشاشة العظام في مفصل الركبة من الدرجة الأولى بانخفاض معتدل في القدرة الحركية ، وهو تضييق ضمني طفيف لفجوة المفصل ، ومظهر النمو الهامشي البدائي. قد يشكو المريض من عدم الراحة و "الثقل" داخل الركبة ، والذي ينشأ أو يزداد سوءًا بعد التمرين.
- يرافق تشوه هشاشة العظام في مفصل الركبة من الدرجة الثانية تقييد التنقل ، وظهر أزمة المفاصل أثناء النشاط الحركي ، وضمور طفيف في العضلات ، والتضيق الواضح للفجوة المفصلية ، وتشكيلات عظمية كبيرة ، والتغيرات العظمية العظمية الفرعية العظمية. الألم واضح تمامًا ، ولكنه يميل إلى الضعف في الراحة.
- يتجلى تشوه هشاشة العظام في مفصل الركبة في الدرجة الثالثة عن طريق تشوه المفصل الواضح ، والقيود الحادة الحركية ، واختفاء الفجوة المفصل ، وانحناء العظام المكثف ، ومظهر النمو الهامشي الهائل ، والتكوينات المثالية تحت الجسدية ، وأجزاء الأنسجة. الألم موجود دائمًا تقريبًا ، بما في ذلك في حالة هادئة.
يميز بعض المؤلفين أيضًا درجة "الصفر" من هشاشة العظام ، والتي تتميز بغياب علامات الأشعة السينية لعلم الأمراض.
المضاعفات والنتائج
غالبًا ما يكون هشاشة العظام المطوّل والتقدمية في مفصل الركبة معقدًا بسبب مثل هذه الأمراض:
- التهاب الغشاء الدليلي الثانوي - التهاب الغشاء الزليلي ، والذي يرافقه تراكم سائل المفاصل ؛
- التسلل التلقائي - النزيف في تجويف مفصل الركبة ؛
- الاصطدام - عدم وجود الركبة بسبب العظام أو الغضروف أو الانصهار الليفي ؛
- تنخر العظم - نخر العظام البؤري ؛
- الخلع الخارجي للرضفة (chondromalacia وعدم استقرار الرضفة).
يجب أن يدرك المرضى أن تشوه هشاشة العظام ليس مجرد آلام في الركبة. في الواقع ، فإن المرض معقد ويمكن أن يؤدي إلى إعاقة بمرور الوقت. سوف يلاحظ معظم المرضى في غياب العلاج:
- انحناء الساق المصابة ، تقصير ؛
- فقدان القدرة على أداء الحركات الانحناء والتمديد ؛
- انتشار العملية المرضية إلى أجزاء أخرى من الجهاز العضلي الهيكلي (مفاصل الورك والكاحل ، العمود الفقري) ؛
- الإعاقة
- ألم مستمر في منطقة الركبة (كل من النهار والليل).
لتجنب تفاقم المشكلة ، من الضروري زيارة الطبيب في الوقت المناسب والالتزام بجميع مواعيده. في الفترة الأولية لعلم الأمراض ، في معظم الحالات ، يمكن السيطرة على العملية.
التشخيص خشونة مفصل الركبة
يشارك كل من أطباء الأسرة وأطباء الصدمة العظمية في تشخيص وعلاج التهاب المفاصل العظمي. أثناء الفحص والاستجواب ، يحدد المتخصص الأعراض النموذجية للعملية التنكسية التنكسية: وجع الج يصور ، تقييد الحركية ، والدواء ، والتشويه ، ووجود انصباب داخل المفصل.
عادة ما يتم تمثيل التشخيص الفعال عن طريق الفحص الإشعاعي لمفصل الركبة. إن علامات الأشعة السينية الأكثر شيوعًا لتهضل هشاشة العظام هي فجوة المفصل ضيقة ، ووجود النمو الهامشي والتصلب تحت الغضروف. يمكن التوصية التصوير المقطعي المحسوب عند الإشارة.
تساعد تشخيصات الموجات فوق الصوتية في اكتشاف تخفيف الغضروف ، واضطرابات الأجهزة العضلية الرباطية ، والأنسجة المحيطة بالحيوية ، والسوائل داخل المفصل الالتهابية.
يعد التصوير بالرنين المغناطيسي ذا قيمة خاصة من حيث التشخيص ، مما يساعد على اكتشاف الغضاريف ، الغضروف المفصلي ، التغيرات الزجاجية والرباط ، للتمييز بين هشاشة العظام المشوهة عن التهاب المفاصل والأورام وصدمة الركبة.
غالبًا ما يكون الثقب التشخيصي وتنظير المفصل في الركبة ضروريين.
تشمل الاختبارات اختبارات الدم العامة والكيميائية الحيوية ، وتحليل السائل الزليلي الذي تم الحصول عليه أثناء الثقب.
التشخيص المختبري الموصى به:
- تحليل الدم السريري العام (صيغة الكريات البيض ، معدل ترسيب كريات الدم الحمراء ، مع مجهر تشويه الدم) ؛
- C بروتين التفاعل C (مؤشر على تلف الأنسجة الالتهابية أو النخرية أو المؤلمة) ؛
- سائل زليلي لوجود بلورات في اللطخة.
- الكلاميديا ، gonococcus في السائل الزليلي.
تشخيص متباين
يجب التمييز بين جميع حالات تشوه هشاشة العظام في مفصل الركبة مع الأمراض الأخرى التي لها صورة سريرية مماثلة. وبالتالي ، من الضروري إجراء اختبار الدم السريري والكيميائي الحيوي ، تحديد مؤشر البروتين المتفاعل C.
بالإضافة إلى ذلك ، قد يحيل الطبيب المريض لاختبار السائل الزليلي - للكشف عن البلورات والعدوى.
يتم التشخيص التفاضلي مع مثل هذه الأمراض:
- التهاب المفصل الروماتويدي؛
- النقرس
- التهاب المفاصل الكلاميدي ، التهاب المفاصل ، التهاب المفاصل الصدفي ؛
- بتهور الفوز (التهاب المفاصل التفاعلي ، مرض بيشتيو ، وما إلى ذلك).
من الاتصال؟
علاج او معاملة خشونة مفصل الركبة
يتم علاج هشاشة العظام المشوه خطوة بخطوة ، بطريقة شاملة. بادئ ذي بدء ، من الضروري تخفيف الألم. للقيام بذلك ، يوصف المريض الأدوية المضادة للالتهابات غير الستيرويدية. يعتمد اختيار دواء معين على شدة متلازمة الألم ووجود أمراض مصاحبة.
بعد التخلص من الألم ، يمتد الطبيب إلى الانتعاش المحتمل لمفصل الركبة المصاب من خلال الأدوية والعلاج الطبيعي. [6]
قد يشمل العلاج الطبيعي تقنيات مثل:
- يتكون TR-Therapy - التلاميذ المستهدف - في نقل طاقة التردد الراديوي إلى منطقة الأنسجة المطلوبة باستخدام قضيب خاص. يمكن تنفيذ الإجراء في أوضاع مختلفة ، اعتمادًا على عمق توطين الأنسجة المصابة. بفضل هذه الطريقة ، القضاء على التورم ، وتحفيز الدورة الدموية اللمفاوية ، وتطبيع درجة الحرارة في التركيز المرضي ، وتحسين المحاذاة ، ويقلل من تشنج العضلات ، مما يساهم في الانتعاش المتسارع.
- التحفيز الكهربائي للأنسجة - يساعد على استعادة الدورة الدموية ، وإبطاء تدمير الغضروف. الإجراء فعال بشكل خاص في مرحلة 1-2 من هشاشة العظام.
- العلاج Kinesiother - يتضمن استخدام أجهزة محاكاة خاصة تساعد على القضاء على تشنج العضلات ، وتحسين التمثيل الغذائي وتنقل المفاصل ، واستعادة مرونة الأوتار والدوران الدقيق. خلال العلاج المشترك ، من المهم تجنب التحميل الزائد للركبة المصابة ، واستبعاد المشي المطول ، ورفع الأشياء الثقيلة ، والقفز والجري.
تشمل الطرق الشائعة الأخرى:
- علاج الليزر عالي الكثافة.
- العلاج المغناطيسي
- الفطريات (العلاج بالموجات فوق الصوتية) ؛
- Electrophoresis المخدرات (مع المسكنات ، الجلوكوكورتيكويدات) ؛
- Phonophoresis (مع الكورتيكوستيرويدات) ؛
- الحمامات العلاجية.
- علاج الصدمة.
- الوخز بالإبر. [7]
- العلاج بالتبريد.
يمكن وصف التدخل الجراحي بغض النظر عن مرحلة المرض ، إذا كان النهج المحافظ الشامل لا يجلب التأثير المتوقع.
الأدوية
يتم التعامل مع الألم وتفاعل الالتهاب مع الأدوية المضادة للالتهابات غير الستيرويدية مثل ديكلوفيناك ، الإندوميتاسين ، نايمز. في الألم الشديد ، يشار إلى الحقن داخل المفصل من الستيرويدات القشرية. من الممكن استخدام الميلوكسيكام ، lornoxicam ، وكذلك التطبيق الموضعي للمراهم والمواد الهلامية ذات التأثير المضاد للالتهابات.
في تشوه هشاشة العظام من الدرجة الأولية من التطور ، من المناسب أخذ المجرمين ، والتي تشمل كبريتات شوندروتين ، هيدروكلوريد الجلوكوزامين ، الميثيل سلفونيلميثان ، حمض الهيالورونيك أو النوع 2. العلاج مع الغضروفية على المدى الطويل ، من عدة أشهر وأكثر.
ديكلوفيناك |
مضاد للالتهابات ، مسكن ، عامل مضاد للمضاد ومضاد للحرارة. عادة ما يتم وصف 1 أمبول يوميا في عضوي ، أو في أقراص (جرعة يومية - 100-150 ملغ). الآثار الجانبية المحتملة: الصداع ، الدوار ، عسر الهوية ، زيادة مستوى الترانساميناز ، طفح جلدي. مع الاستخدام المطول ، قد تحدث مضاعفات الانخضاز. |
الإندوميتاسين |
دواء مضاد للالتهابات غير الستيرويدية ، مشتق من حمض الإندولي العالي. يتم تناوله شفهياً بعد الوجبة ، دون مضغ ، بالماء. الجرعة للبالغين هي 25 ملغ حتى ثلاث مرات في اليوم. يُسمح بزيادة الجرعة اليومية حتى 100 ملغ. قد يكون إدارة الدواء مصحوبًا بالغثيان وآلام البطن واضطرابات الجهاز الهضمي واليرقان. |
Nimesil (Nimesulide) |
يتم استخدامه للتخلص من الألم الحاد من قبل 1 حزمة (100 ملغ من النيميسريد) مرتين في اليوم بعد الوجبات. يجب أن يكون مسار الإدارة أقصر قدر الإمكان لتجنب تطوير المضاعفات من الجهاز الهضمي والكبد. |
ميلوكسيكام |
دواء مضاد للالتهابات غير الستيرويدية ، مسكن ، مضاد للحرارة. يتم أخذ الأجهزة اللوحية عن طريق الفم بعد الوجبات ، بناءً على جرعة يومية من 7.5-15 ملغ. متوسط مسار العلاج هو 5-7 أيام. في الأيام الأولى ، من الممكن أيضًا الحقن العضلي للميلوكسيكام ، اعتمادًا على شدة الألم وشدة الاستجابة الالتهابية. من بين الآثار الجانبية المحتملة: الغثيان ، ألم البطن ، انتفاخ البطن ، الإسهال. |
أراتلول |
تحضير كبريتات الصوديوم. يتم إعطاؤه في العضل ، وهو مسار من 25-35 حقن ، في جرعة من 100-200 ملغ (مع زيادة تدريجية في الجرعة). يمكن تكرار الدورة بعد استراحة لمدة 6 أشهر. تقتصر الآثار الجانبية على المظاهر الموضعية في مجال إدارة المخدرات. |
Teraflex |
تحضير الجلوكوزامين و chondroitin ، محفز لإصلاح الأنسجة. خذ 1 كبسولة ثلاث مرات في اليوم. يدوم مسار العلاج 3-6 أشهر. عادة ما تكون teraflex جيدة التحمل ، ونادراً ما يتم الإشارة إلى الاضطرابات الهضمية. |
العلاج الجراحي
الطريقة الجراحية الأكثر شيوعًا المستخدمة في تشوه هشاشة العظام في مفصل الركبة هي التورط الداخلي ، والذي ينطوي على استبدال المفصل المصاب بأطراف اصطناعية معدنية - تمثيلي بناء. يتم تنفيذ العملية في مثل هذه الحالات:
- إذا لم يكن هناك تشويه مفصل إجمالي ؛
- لا توجد تعبيرات "خاطئة" تشكلت ؛
- لا تقلصات أو ضمور عضلي.
لا يتم إجراء المرضى الذين يعانون من عمليات هشاشة العظام المكثفة ، حيث قد لا يكون بنية العظام الهشة قادرة على تحمل إدخال دبابيس معدنية ، مما يؤدي إلى كسور مرضية متعددة.
لتجنب المضاعفات ، ينبغي تحديد الحاجة إلى الاصطناعية في أقرب وقت ممكن. يجب إجراء العملية قبل ظهور موانع. تعتبر endoprosthetics أكثر فعالية عند تنفيذها على المرضى من 45 إلى 65 عامًا وتزن أقل من 70 كجم.
من بين العمليات الجراحية الأقل شيوعًا ولكن المحفوظة للأعضاء ، هما بضع العظم التصحيحي والتجاوز المفاصل الأكثر شيوعًا.
أثناء الالتفاف المفاصل ، يتم توصيل القناة النخاعية الفخذية بتجويف مفصل الركبة باستخدام تحويلة خاصة - أنبوب مجوف مصنوع من المعدن. نتيجة للتدخل ، يتم نقل المادة الدهنية النخاعية من الثلث السفلي من عظم الفخذ إلى مفصل الركبة ، مما يوفر التغذية والتزييت الإضافيين.
إذا تم تغيير محور الأطراف السفلية للمريض ولم تكن أحجام المحرك محدودة بشدة ، يتم إجراء فغر العظم التصحيحي. تتكون العملية من عبور الظنبوب ، وتصحيح محورها مع مزيد من التثبيت في الموضع اللازم بمساعدة الألواح الخاصة وسحابات المسمار. نتيجة للتدخل ، يتم تطبيع العمليات الميكانيكية الحيوية ، يتم تحسين الدورة الدموية والتمثيل الغذائي في التعبير.
الوقاية
سوف يقلل الامتثال لتوصيات معينة من الحمل على مفصل الركبة ويمنع تطور هشاشة العظام الموروثة:
- استخدم دعمًا (قصب) ، ضمادات خاصة وأجهزة أخرى معتمدة من الطبيب لإصابات في الركبة ؛
- إذا لزم الأمر ، استخدم تقويم العظام لتثبيت العظام ؛
- ارتداء أحذية مريحة ، إذا لزم الأمر ، استخدم النعال العظمية ، الإدراج ، الضواحي ، إلخ ؛
- الحفاظ على الوزن الطبيعي وتجنب السمنة.
- القيام بالنشاط البدني المعتدل ، وتجنب التطرف مثل نقص الديناميا أو ممارسة التمارين الرياضية المفرطة ؛
- تجنب الإصابة ، واستخدام معدات الحماية (وخاصة kneepads) ؛
- استشارة الأطباء في الوقت المناسب ، لا تعشق ذاتيا ؛
- الالتزام بنظام العمل والراحة ، تزويد جسمك بنوم صحي.
حتى مجرد عدم الراحة في منطقة الركبة ، ولكنه يزعجك بانتظام في منطقة الركبة هو سبب للتشاور مع الطبيب (أخصائي جراحة العظام ، الجراح). إذا تم بالفعل تشخيص شخص ما مع هشاشة العظام المشوه ، فمن المهم أن تفعل كل ما هو ممكن للحد من تقدم العملية المرضية.
توقعات
يتم تحديد التشخيص من خلال المرحلة وإهمال العملية المرضية ، وكذلك العمر والحالة الصحية العامة للمريض.
مع التقدم المطول للمرض ، قد يتطور التهاب الغشاء الدليلي التفاعلي الثانوي ، والتهاب التلقائي التلقائي ، وخروج العظم من اللقمة الفخذية ، والأناقة ، والخلع الخارجي للرغانة.
يمكن أن يؤدي تشوه هشاشة المفاصل في مفصل الركبة إلى أن يضعف بشكل خطير وظائف الطرف المصاب ، مما يؤدي إلى الإعاقة والإعاقة. من خلال العلاج ، غالبًا ما يكون من الممكن "كبح" متلازمة الألم وتحسين وظيفة الركبة. ولكن ، لسوء الحظ ، لا يمكن استعادة أنسجة الغضروف التالفة بالكامل في المرضى البالغين. في بعض الحالات ، قد يوصي الطبيب بخلط داخلي.

