خبير طبي في المقال
منشورات جديدة
أورام الجفن الخبيثة
آخر مراجعة: 05.07.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
في ستينيات وسبعينيات القرن العشرين، حُدد اتجاه سريري مستقل في طب العيون - أورام العين القمرية، والذي من المفترض أن يحل مشكلات تشخيص وعلاج أورام العضو البصري. تتميز أورام هذا التوطين بتعدد أشكال كبير ومسار سريري وبيولوجي فريد. يُعد تشخيصها صعبًا، إذ يتطلب تطبيقه مجموعة من أساليب البحث الآلية، التي يتقنها أطباء العيون. إلى جانب ذلك، من الضروري معرفة تطبيق التدابير التشخيصية المستخدمة في علم الأورام العام. تنشأ صعوبات كبيرة في علاج أورام العين وملحقاتها ومحجر العين، حيث يتركز عدد كبير من الهياكل التشريحية المهمة للرؤية في أحجام صغيرة من العين ومحجر العين، مما يُعقّد تطبيق التدابير العلاجية مع الحفاظ على الوظائف البصرية.
علم الأوبئة
يتراوح معدل الإصابة السنوي بأورام جهاز الرؤية، وفقًا لشكاوى المرضى، بين 100 و120 حالة لكل مليون نسمة. ويصل معدل الإصابة لدى الأطفال إلى 10-12% من المعدلات المُحددة للبالغين. وبالنظر إلى موقعها، تُميّز أورام ملحقات العين (الجفون والملتحمة) وداخل العين (المشيمية والشبكية) ومحجر العين. وتختلف هذه الأورام من حيث التكوين النسيجي، والمسار السريري، والتشخيص المهني، ومسار الحياة.
ومن بين الأورام الأولية، الأكثر شيوعا هي أورام ملحقات العين، وثاني أكثر شيوعا هي الأورام داخل العين، وثالث أكثر شيوعا هي أورام محجر العين.
تُشكل أورام جلد الجفن أكثر من 80% من جميع أورام الجهاز البصري. تتراوح أعمار المرضى بين سنة و80 عامًا فأكثر. وتسود الأورام ذات التكوين الظهاري (تصل إلى 67%).
الأسباب أورام الجفن الخبيثة
الأعراض أورام الجفن الخبيثة
سرطان الخلايا القاعدية في الجفون
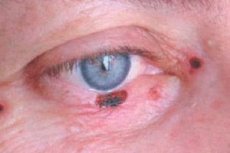
يُمثل سرطان الخلايا القاعدية للجفن ما بين 72% و90% من أورام الخلايا الظهارية الخبيثة. ويحدث ما يصل إلى 95% من حالات تطوره في سن 40-80 عامًا. ويُعتبر الجفن السفلي والزاوية الداخلية للجفنين الموضعَين الأكثر شيوعًا للورم. ويُميز بين أشكال السرطان العقدية، والتآكلية التقرحية، والتصلبية.
تعتمد العلامات السريرية على شكل الورم. في الشكل العقدي، تكون حدود الورم واضحة تمامًا؛ وينمو لسنوات، ومع ازدياد حجمه، يظهر انخفاض يشبه الحفرة في وسط العقدة، مغطى أحيانًا بقشرة جافة أو دموية، وبعد إزالتها ينكشف سطح رطب غير مؤلم؛ وتكون حواف القرحة متصلبةً.
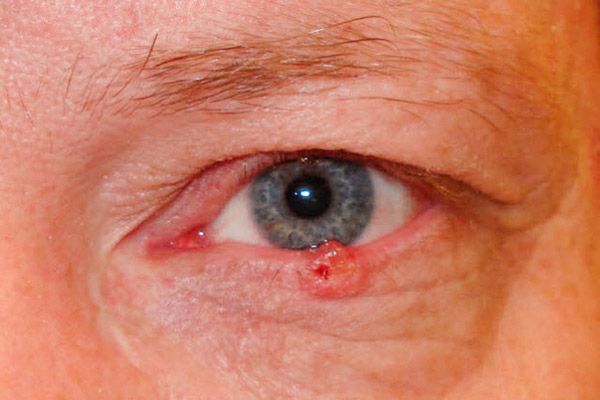
في الشكل التآكلي التقرحي، تظهر في البداية قرحة صغيرة، تكاد تكون غير مرئية، وغير مؤلمة، ذات حواف مرتفعة تشبه التلال. تتسع مساحة القرحة تدريجيًا، وتُغطى بقشرة جافة أو دموية، وتنزف بسهولة. بعد إزالة القشرة، يظهر عيب خشن، مع ظهور نتوءات متكتلة على طول الحواف. غالبًا ما تكون القرحة موضعية بالقرب من الحافة الهامشية للجفن، وتغطي سمكه بالكامل.
في المرحلة الأولية، يُظهر الشكل الشبيه بتصلب الجلد احمرارًا مع سطح نازف مغطى بقشور صفراء. مع نمو الورم، يُستبدل الجزء المركزي من السطح النازف بندبة بيضاء كثيفة نسبيًا، وتنتشر الحافة المتقدمة إلى الأنسجة السليمة.
 [ 17 ]
[ 17 ]
سرطان الخلايا الحرشفية في الجفون
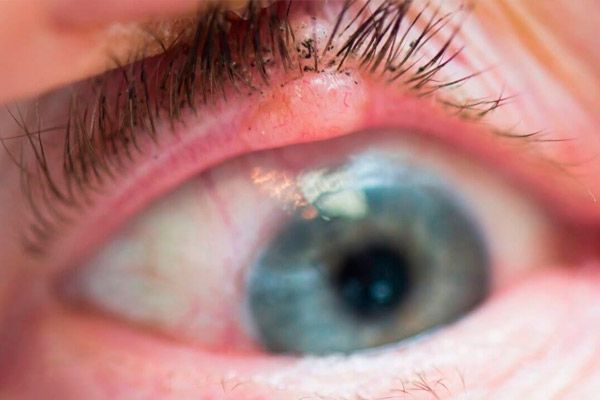
يُمثل سرطان الخلايا الحرشفية في الجفون ما بين 15% و18% من جميع أورام الجفون الخبيثة. ويُصيب بشكل رئيسي كبار السن ذوي البشرة الحساسة لأشعة الشمس.
تشمل العوامل المسببة جفاف الجلد المصطبغ، والمهق الجلدي العيني، وأمراض الجلد المزمنة في الجفون، والقرحة غير القابلة للشفاء على المدى الطويل، والتعرض المفرط للأشعة فوق البنفسجية.
في المرحلة الأولية، يتميز الورم باحمرار خفيف في الجلد، غالبًا في الجفن السفلي. تدريجيًا، يظهر ختم مع فرط التقرن على السطح في منطقة الاحمرار. يظهر التهاب الجلد حول الورم، ويتطور التهاب الملتحمة. يستمر نمو الورم لمدة سنة إلى سنتين. تدريجيًا، يتشكل انخفاض ذو سطح متقرح في مركز العقدة، وتزداد مساحته تدريجيًا. حواف القرحة كثيفة ومتكتلة. عندما يتمركز الورم على حافة الجفن، ينتشر بسرعة إلى محجر العين.
يُخطط لعلاج سرطان الجفن بعد الحصول على نتائج الفحص النسيجي للمادة المأخوذة أثناء خزعة الورم. يُمكن إجراء العلاج الجراحي إذا لم يتجاوز قطر الورم 10 مم. يُعزز استخدام معدات الجراحة الدقيقة أو الليزر أو مشرط الجراحة الإشعاعية فعالية العلاج. يُمكن إجراء العلاج الإشعاعي التلامسي (العلاج الإشعاعي الموضعي) أو التدمير بالتبريد. إذا كان الورم مُوضعًا بالقرب من الفراغ بين الهامش، يُمكن إجراء العلاج الإشعاعي الخارجي أو العلاج الضوئي الديناميكي فقط. إذا نما الورم إلى الملتحمة أو محجر العين، يُوصى باستئصاله تحت السمحاق.
مع العلاج في الوقت المناسب، يعيش 95% من المرضى أكثر من 5 سنوات.
سرطان الغدة الميبومية (غدة غضروف الجفن)
يُمثل سرطان غدة ميبوميوس (غدة غضروف الجفن) أقل من 1% من جميع أورام الجفن الخبيثة. عادةً ما يُشخَّص هذا الورم في العقد الخامس من العمر، ويكثر لدى النساء. يقع الورم تحت الجلد، عادةً في الجفن العلوي، على شكل عقدة صفراء تشبه البَرَدَة، تعاود الظهور بعد إزالتها أو تبدأ في النمو بقوة بعد العلاج الدوائي والعلاج الطبيعي.
بعد إزالة الكيس الدهني، من الضروري إجراء فحص نسيجي للكبسولة.
قد يظهر سرطان الغدة الدرقية على شكل التهاب الجفن والملتحمة والتهاب الغشاء المبطن للعين، وينمو بسرعة وينتشر إلى الغضروف والملتحمة الجفنية وتجاويفها والقنوات الدمعية وتجويف الأنف. ونظرًا لطبيعة نمو الورم العدوانية، لا يُنصح بالعلاج الجراحي. أما بالنسبة للأورام الصغيرة التي تقتصر على أنسجة الجفن، فيمكن استخدام الإشعاع الخارجي.
في حالة وجود نقائل في العقد اللمفاوية الإقليمية (النكفية، تحت الفك السفلي)، يجب تعريضها للإشعاع. يتطلب وجود علامات انتشار الورم إلى الملتحمة وتجاويفها استئصال محجر العين. يتميز الورم بخباثة شديدة. في غضون 2-10 سنوات بعد العلاج الإشعاعي أو الجراحي، تحدث انتكاسات لدى 90% من المرضى. أما في حالة النقائل البعيدة، فيموت 50-67% من المرضى في غضون 5 سنوات.
الورم الميلانيني في الجفون
لا يُمثل ورم الميلانوما في الجفن أكثر من 1% من جميع أورام الجفن الخبيثة. ويصل معدل الإصابة إلى ذروته بين سن 40 و70 عامًا. وتُصاب به النساء أكثر من الرجال. وقد حُددت عوامل الخطر التالية لتطور الورم الميلانيني: الشامات، وخاصةً الشامات الحدية، وسرطان الجلد، وفرط الحساسية الفردية للإشعاع الشمسي الشديد. ويُعتقد أن حروق الشمس أكثر خطورة في تطور الورم الميلانيني الجلدي مقارنةً بسرطان الخلايا القاعدية. وتشمل عوامل الخطر أيضًا التاريخ العائلي غير المُواتٍ، والعمر فوق 20 عامًا، ولون البشرة الأبيض. يتطور الورم من الخلايا الميلانينية المُتحولة داخل الأدمة.
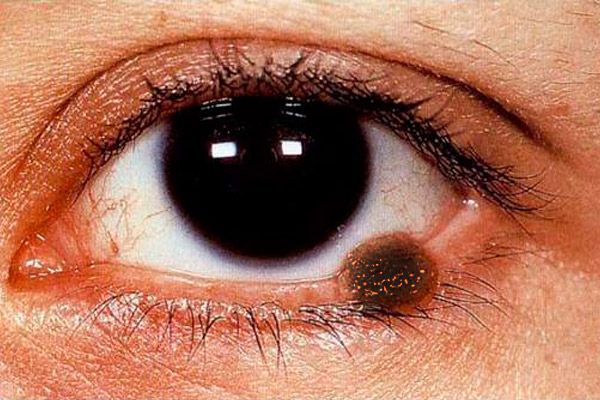
الصورة السريرية لورم الميلانوما في الجفون متعددة الأعراض. يمكن تمثيل ورم الميلانوما في الجفون بآفة مسطحة ذات حواف غير متساوية وغير واضحة بلون بني فاتح، وعلى السطح تصبغ أكثر كثافة.
يتميز الشكل العقدي من الورم الميلانيني (الذي يُلاحظ غالبًا عند توطينه على جلد الجفون) ببروز ملحوظ فوق سطح الجلد، وغياب نمط الجلد في هذه المنطقة، وظهور التصبغ بدرجة أكبر. يزداد حجم الورم بسرعة، ويتقرح سطحه بسهولة، ويُلاحظ نزيف تلقائي. حتى مع أدنى لمسة من منديل شاش أو قطعة قطن على سطح هذا الورم، تبقى صبغة داكنة عليه. يكون الجلد المحيط بالورم متورمًا نتيجة توسع الأوعية الدموية المحيطة بالبؤرة، وتظهر هالة من الصبغة المرشوشة. ينتشر الورم الميلانيني مبكرًا إلى الغشاء المخاطي للجفون، والدمعة الدمعية، والملتحمة وقبتها، إلى أنسجة محجر العين. ينتشر الورم إلى العقد الليمفاوية الإقليمية والجلد والكبد والرئتين.
يجب التخطيط لعلاج ورم الميلانوما الجفني فقط بعد فحص شامل للمريض للكشف عن النقائل. في حالة الأورام الميلانينية التي يقل قطرها الأقصى عن 10 مم مع عدم وجود نقائل، يمكن استئصالها جراحيًا باستخدام مشرط ليزر أو مشرط راديو أو سكين كهربائي مع تثبيت الورم بالتبريد الإلزامي. تتم إزالة الآفة تمامًا، مع التراجع بمقدار 3 مم على الأقل عن الحواف المرئية (تحت المجهر الجراحي). يُمنع استخدام التدمير بالتبريد في الأورام الميلانينية. لا تخضع الأورام العقدية التي يزيد قطرها عن 15 مم مع حافة من الأوعية المتوسعة للاستئصال الموضعي، حيث عادةً ما تُلاحظ النقائل بالفعل في هذه المرحلة. يُعد العلاج الإشعاعي باستخدام شعاع بروتون طبي ضيق بديلاً عن استئصال محجر العين. يجب أيضًا تعريض العقد الليمفاوية الإقليمية للإشعاع.
إن تشخيص الحالة مدى الحياة خطير للغاية ويعتمد على عمق انتشار الورم. في الشكل العقدي، يكون التشخيص أسوأ، إذ يحدث الغزو الرأسي للأنسجة من قِبل خلايا الورم مبكرًا. ويزداد سوءًا عندما ينتشر الورم الميلانيني إلى الحافة الضلعية للجفن، والفراغ بين الهامش، والملتحمة.
ما الذي يجب فحصه؟
كيف تفحص؟
من الاتصال؟

