خبير طبي في المقال
منشورات جديدة
داء السلائل الأنفي المزمن
آخر مراجعة: 29.06.2025

تتم مراجعة جميع محتويات iLive طبياً أو التحقق من حقيقة الأمر لضمان أكبر قدر ممكن من الدقة الواقعية.
لدينا إرشادات صارمة من مصادرنا ونربط فقط بمواقع الوسائط ذات السمعة الطيبة ، ومؤسسات البحوث الأكاديمية ، وطبياً ، كلما أمكن ذلك استعراض الأقران الدراسات. لاحظ أن الأرقام الموجودة بين قوسين ([1] و [2] وما إلى ذلك) هي روابط قابلة للنقر على هذه الدراسات.
إذا كنت تشعر أن أيًا من المحتوى لدينا غير دقيق أو قديم. خلاف ذلك مشكوك فيه ، يرجى تحديده واضغط على Ctrl + Enter.
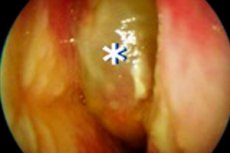
تشير العملية الالتهابية المصحوبة بتكوين سلائل في الأنف والجيوب الأنفية مع نمو متكرر إلى تطور التهاب الجيوب الأنفية المزمن المصحوب بسلائل أنفية (CRSwNP). تظهر السلائل مرارًا وتكرارًا، على الرغم من العلاج المحافظ والجراحي. تنتشر العملية المرضية إلى الطبقة الدائرية الدقيقة، وهي هياكل غدية إفرازية. تتكون السلائل بشكل رئيسي من أنسجة متورمة متسللة بالعدلات والحمضات. كما تشارك هياكل لمفاوية أخرى في التفاعل. إجراءات العلاج معقدة، وتهدف إلى تحسين نوعية حياة المرضى ومنع تكرار المرض.
علم الأوبئة
انتشار التهاب الجيوب الأنفية المزمن مع المظاهر السريرية الحالية هو 1-5٪. CRSwNP هو مرض يصيب منتصف العمر بمتوسط عمر بداية 42 عامًا وعمر نموذجي للتشخيص 40-60 عامًا. [ 1 ] وفقًا للإحصاءات، يوجد هذا المرض في 2-4٪ من سكان أوروبا، ولكن معدل حدوث المسار دون السريري للمرض أعلى بكثير ويقدر بنحو 30٪ من عامة السكان.
وجدت دراسة أجراها ستيفنز وزملاؤه عام ٢٠١٥ على مرضى مصابين بـ CRSwNP خضعوا لجراحة الجيوب الأنفية في مركز رعاية صحية ثالثية أن النساء المصابات بـ CRSwNP يعانين من مرض أكثر حدة من الرجال. [ ٢ ] لا تتوفر إحصاءات كافية حول معدل الإصابة في مرحلة الطفولة. من المعروف أن الأطفال دون سن العاشرة يعانون من التهاب الجيوب الأنفية المزمن البوليبي بشكل أقل بكثير من المراهقين والبالغين. ووفقًا لبعض المعلومات، لا تتجاوز نسبة الإصابة بالسلائل الأنفية ٠٫١٪ من الأطفال.
الإناث أقل شيوعًا. غالبًا ما يُكتشف المرض لدى الرجال في منتصف العمر.
الأعراض الأكثر شيوعا لهذا المرض والتي يذهب بها المرضى إلى الأطباء هي احتقان الأنف.
الأسباب داء السلائل الأنفي المزمن
التهاب الجيوب الأنفية المزمن بالبوليبات هو مرض متعدد العوامل لا يوجد له أصل موحد. ومع ذلك، هناك أمراض موضعية وجهازية، عندما تؤثر العملية المرضية فقط على الأنسجة المخاطية للجيوب الأنفية، أو تصاحبها أمراض مثل التليف الكيسي، والربو القصبي، ومتلازمة كارتاجنر، وعدم تحمل الأدوية المضادة للالتهابات غير الستيرويدية، وغيرها. لا يمكن استبعاد دور الاستعداد الوراثي في الإصابة بالتهاب الجيوب الأنفية بالبوليبات.
كان دور الحساسية في CRSwNP محور العديد من الدراسات. على الرغم من أن نسبة مرضى التهاب الأنف التحسسي والسلائل الأنفية مماثلة لنسبة عامة السكان (0.5-4.5%)، إلا أن 51-86% من مرضى CRSwNP لديهم حساسية تجاه مسبب حساسية هوائي واحد على الأقل. [ 3 ] لم تثبت أي دراسة حتى الآن وجود علاقة بين الحساسية تجاه مسبب حساسية هوائي واحد محدد وتطور CRSwNP، ولكن قد يتفاقم مرض الجيوب الأنفية خلال موسم مسببات الحساسية. [ 4 ]
تم تحديد العلاقة بين الربو وCRSwNP بمزيد من التفصيل. تُظهر الغالبية العظمى من مرضى الربو (حوالي 88%) بعض الأدلة الشعاعية على التهاب الجيوب الأنفية. وبشكل أكثر تحديدًا، يُقدر أن CRSwNP يحدث لدى 7% من جميع مرضى الربو، بينما يُبلغ عن الربو لدى 26-48% من مرضى CRSwNP. [ 5 ]
من الناحية النسيجية، تتكون سلائل تجويف الأنف من ظهارة مريضة، غالبًا ما تكون متحولة الشكل، تقع على غشاء قاعدي سميك، بالإضافة إلى سدى منتفخ يحتوي على جزء من الغدد والأوعية الدموية، ويفتقر إلى النهايات العصبية. يُمثل سدى السلائل النموذجي الخلايا الليفية التي تشكل قاعدة داعمة، والأكياس الكاذبة، وعناصر خلوية، معظمها الحمضات، متمركزة بالقرب من الغدد والأوعية الدموية، وكذلك تحت النسيج الظهاري المغطي.
يُفترض أنه في بداية تكوّن النمو، نتيجةً للعمليات المعدية المتكررة، يحدث تورم دائم في الأنسجة المخاطية، نتيجةً لاضطراب نقل السوائل داخل الخلايا. مع مرور الوقت، يتمزق الغشاء الظهاري القاعدي، ويتدلى، وتتشكل حبيبات.
عوامل الخطر
العوامل المؤثرة في تكوين العملية الالتهابية للأنسجة المخاطية وحدوث التهاب الجيوب الأنفية المزمن:
- العوامل الداخلية:
- الاستعداد الوراثي؛
- الجنس الذكر ومتوسط العمر؛
- وجود الربو القصبي؛
- عدم تحمل الأدوية المضادة للالتهابات غير الستيرويدية؛
- فشل استقلاب حمض الأراكيدونيك؛
- حالات نقص المناعة؛
- نقص فيتامين د؛
- الاضطرابات الأيضية والسمنة؛
- متلازمة انقطاع التنفس الانسدادي أثناء النوم؛
- الارتجاع المعدي المريئي؛
- التشوهات التشريحية في تجويف الأنف.
- العوامل الخارجية:
- الأمراض المعدية؛
- حامل البكتيريا (على سبيل المثال، المكورات العنقودية)؛
- العدوى الفيروسية وفيروس كورونا، بما في ذلك العدوى ذات الطبيعة العابرة؛
- الأمراض الفطرية؛
- المواد المسببة للحساسية (الأدوية، والنباتات، والصناعية، وما إلى ذلك)؛
- العوامل المهنية (الغرف المليئة بالغبار، التعرض للمواد الكيميائية، المعادن، العفن أو الصدأ، الاتصال المنتظم بالحيوانات أو السموم، وما إلى ذلك).
طريقة تطور المرض
في الوقت الحاضر، من المعروف الافتراضات التالية فيما يتعلق بتطور مرض التهاب الجيوب الأنفية المزمن:
- العملية الالتهابية اليوزينية. تلعب الخلايا اليوزينية دورًا رئيسيًا في تطور الاستجابة الالتهابية في التهاب الجيوب الأنفية البوليبي. من المعروف أن أنسجة البوليبي تشهد زيادة في وجود الإنترلوكين-5، والبروتين الكاتيوني اليوزيني، والإيوتاكسين، والألبومين. جميع هذه المكونات تُنشّط هجرة الخلايا اليوزينية، وتُطيل مدة موت الخلايا المبرمج، مما يؤدي إلى تطور رد فعل التهابي يوزيني. لا تزال الآلية الدقيقة التي تُحفّز هذه العملية غير معروفة.
- رد فعل تحسسي معتمد على IgE (نظرية نظرية ولم تُؤكَّد بعد). مرضى التهاب الجيوب الأنفية المزمن المُصاحب لداء البوليبات معرضون لحساسية حبوب اللقاح والتهاب الأنف التحسسي.
- يلعب الإنترلوكين (IL)-17A، وهو أحد السيتوكينات التي تنتجها خلايا Th17 بشكل أساسي، دورًا حاسمًا في تطور ردود الفعل التحسسية والالتهابات وأمراض المناعة الذاتية. [ 6 ]، [ 7 ]، [ 8 ]، [ 9 ]
- اضطراب استقلاب حمض الأراكيدونيك. تُثبِّط الساليسيلات إنزيم السيكلوأكسجيناز، مما يُنشِّط القناة الأيضية البديلة لحمض الأراكيدونيك، الذي يتحول إلى لوكوترينات بتأثير إنزيم 5-ليبوأكسجيناز. تلعب نواتج تحلل حمض الأراكيدونيك دور وسطاء التهابيين قويين: إذ لديها القدرة على تحفيز هجرة الخلايا الحمضية إلى الأنسجة المخاطية للجهاز التنفسي، حيث يُجبر تطور التفاعل الالتهابي.
- المشاركة البكتيرية. يخضع دور مسببات الأمراض البكتيرية في تطور التهاب الجيوب الأنفية المزمن الناتج عن السلائل حاليًا لدراسة نشطة. من المعروف أن كل مريض ثانٍ لديه IgE محدد للذيفان الخارجي للمكورات العنقودية الذهبية. من المرجح أن العوامل المعدية تشارك في الآلية المرضية، ولكن ليس كمسببات حساسية شائعة، بل كمستضدات قوية تدعم الاستجابة الالتهابية اليوزينية. يُفترض أن الذيفان المعوي للمكورات العنقودية الذهبية يسبب تكوين السلائل ونموها، وحتى التطور المشترك للربو القصبي. كما يُشير اكتشاف نمو "معدلات" محدد والتهاب الجيوب الأنفية القيحي الناتج عن السلائل إلى مشاركة البكتيريا.
- غزو فطري. تنتشر جزيئات الميسيليوم في كل مكان في الجهاز التنفسي، لذا فهي موجودة لدى الأشخاص الأصحاء والمرضى الذين لديهم استعداد للإصابة بالتهاب الجيوب الأنفية البوليبي. في المجموعة الثانية من الأفراد، تنشط الحمضات، وتهاجر تحت تأثير الخلايا اللمفاوية التائية إلى الإفرازات المخاطية الموجودة في الجيوب الأنفية. تهاجم الحمضات الجزيئات الفطرية، مطلقةً بروتينات سامة، مما يؤدي إلى تكوين مخاط سميك في تجويف الجيوب الأنفية، مما يؤدي إلى إتلاف الأنسجة المخاطية، وإثارة رد فعل التهابي، وبالتالي نمو البوليبات. من المفترض أن جزيئات الميسيليوم يمكن أن تُحفز وتدعم الالتهاب ونمو البوليبات في الجيوب الأنفية لدى الأشخاص الذين لديهم استعداد للإصابة بالمرض. ومع ذلك، لم يتم تأكيد هذه النظرية بشكل كافٍ بعد.
- التهابات الجهاز التنفسي الحادة. تشير الأدلة السريرية إلى أن الفيروسات غالبًا ما تُسهّل ظهور السلائل ونموها المكثف، حتى في حالات التحسن المستقر المفترض.
- الاستعداد الوراثي. ويؤكد هذه النظرية وجود صلة واضحة بين ظهور السلائل وأمراض وراثية مثل متلازمة كارتاجنر والتليف الكيسي. لم يتمكن العلماء حتى الآن من تحديد جين محدد مسؤول عن نشوء هذه المشكلة، ومثل هذه الأبحاث نادرة.
- أمراض الجيوب الأنفية نفسها (وجود تجويف جيب إضافي، أورام كيسية، وما إلى ذلك).
كسبب لالتهاب الجيوب الأنفية السلائلي الموضعي، يُعتقد أن عيوبًا تشريحية مختلفة (مثل انحراف الحاجز الأنفي، أو عدم انتظام بنية محارة الأنف، أو النتوء الخطافي) قادرة على التسبب في اضطراب في توصيل الهواء. عند تغيير اتجاه تدفق الهواء الرئيسي، يحدث تهيج منتظم للمناطق المقابلة من الأنسجة المخاطية. تساهم البكتيريا والفيروسات والمستضدات الموجودة في الهواء في تحول المناطق المتضررة، مما يُحفز عمليات تسلل خلوي، ويحدث تضخم وانسداد في تكوين العظم الغشائي.
بما أن التهاب الجيوب الأنفية المزمن متعدد الأسباب، فلا يُستبعد التأثير المرضي لجميع أنواع التشوهات البيولوجية، الخلقية أو المكتسبة، الموجودة في الجسم ككل، أو في أعضاء أو خلايا أو هياكل خلوية فرعية. وبالتالي، قد يُسهم خللٌ ما في الجهاز العصبي اللاإرادي، وخاصةً النشاط المفرط للجهاز العصبي السمبتاوي. قد لا يظهر الاستعداد للإصابة بالمرض إلا عند التعرض لأي عامل مُحفِّز: العدوى، مسببات الحساسية، التلف الميكانيكي، التلف الكيميائي، إلخ.
كمسار مستقل للتسبب في المرض، يُنظر إلى رد الفعل الالتهابي القيحي المزمن في الجيوب الزائدة. وهنا، يصبح التهاب الجيوب الأنفية المزمن الناتج عن السلائل مرضًا ثانويًا، ويتطور بشكل رئيسي في الجيوب الأنفية، حيث يوجد التهاب قيحي. أما العملية المنتشرة، فتصاحبها انتشار تدريجي إلى الأنسجة المخاطية لجميع الجيوب الأنفية العرضية. يشير هذا النوع من الأمراض إلى أشكال جهازية، ويرتبط باضطرابات في الدفاع المناعي وضعف في الاستجابة العامة للجسم.
الأعراض داء السلائل الأنفي المزمن
يتجلى التهاب الجيوب الأنفية المزمن الناتج عن داء السلائل الأنفية من خلال عرضين أو أكثر، أبرزها احتقان الأنف وصعوبة التنفس الأنفي. تشمل الأعراض الإضافية إفرازات أنفية، وألمًا في الوجه (شعورًا بالضغط في بروز الجيوب الأنفية المصابة)، وضعفًا في إدراك الرائحة يستمر لأكثر من 12 أسبوعًا. وكما هو واضح، فإن الأعراض المذكورة أعلاه غير محددة، وقد تحدث في التهاب الجيوب الأنفية المزمن دون وجود داء السلائل الأنفية. لذلك، من المهم إجراء التشخيص باستخدام التصوير المقطعي المحوسب للجيوب الأنفية و/أو التنظير الأنفي.
يشتكي المرضى المصابون بالتهاب الجيوب الأنفية السليلي بسبب تشوهات في الديناميكية الهوائية من مشاكل في التنفس الأنفي. أثناء الفحص، يُمكن اكتشاف ورم سليلي يسد أحد نصفي الأنف، أو انحراف الحاجز الأنفي مع بنية غير منتظمة للجيوب الأنفية. قد لا يكون هناك أي إفرازات.
تشمل أولى علامات التهاب الجيوب الأنفية الفطري المزمن المسمى بداء السلائل الأنفي الصداع. من الممكن إصابة الجيوب الأنفية من جانب واحد أو من الجانبين. تشبه تكوّنات السلائل الأنفية أحيانًا التحببات، وهو ما يُلاحظ أيضًا مع العملية البكتيرية. غالبًا ما يُلاحظ التهاب السمحاق.
لدى المرضى الذين يعانون من خلل في استقلاب حمض الأراكيدونيك، تختلف السلائل الأنفية في مظهرها، حيث تُشكل كتلة مخاطية صلبة (في حالة الالتهاب القيحي، تكون السلائل أكثر كثافة). تمتلئ الجيوب الأنفية الزائدة بإفرازات لزجة وسحبية، يصعب فصلها عن جدران الجيوب.
وكقاعدة عامة، تظهر الأعراض الأولى عندما تنمو الأورام وتترك الجيوب الأنفية. ويعاني المريض من احتقان أنفي حاد، لا يزول باستخدام مضيقات الأوعية. وفي المتوسط، يُعتقد أن مرضى CRSwNP يعانون من أعراض جيوب أنفية أكثر حدة من المرضى الذين يعانون من التهاب الجيوب الأنفية المزمن بدون سلائل أنفية (CRSsNP). [ 10 ]، [ 11 ] وفي دراسة لمجموعة من 126 مريضًا مصابًا بـ CRS، وجد بانجيري وزملاؤه أن احتقان الأنف وضعف حاسة الشم/فقدان حاسة الشم كانا أكثر ارتباطًا بشكل ملحوظ بـ CRSwNP، بينما كان ألم/ضغط الوجه أكثر شيوعًا لدى مرضى CRSsNP. [ 12 ] ووجدت دراسات إضافية أجريت على مرضى CRS في مراكز رعاية ثالثية مختارة أن مرضى CRSwNP كانوا أكثر عرضة للإبلاغ عن سيلان الأنف واحتقان الأنف الشديد وفقدان حاسة الشم/التذوق من مرضى CRSsNP. [ 13 ]، [ 14 ]
وتشمل الميزات المرضية الإضافية ما يلي:
- الصداع المتكرر؛
- ضعف أو فقدان الحساسية للروائح؛
- إفرازات مخاطية و/أو صديدية؛
- الإحساس بوجود جسم غريب في تجويف الأنف؛
- مشاكل في التنفس، وأحيانا مشاكل في البلع؛
- اضطراب النوم والتهيج.
يعاني المرضى المصابون بـ CRSwNP في المتوسط من إصابة الجيوب الأنفية على نطاق أوسع من المرضى المصابين بـ CRSsNP، كما تم تحديده من خلال نتائج التصوير المقطعي المحوسب الأسوأ وتنظير الجيوب الأنفية. [ 15 ] حتى بعد جراحة الجيوب الأنفية، قد يستمر المرضى المصابون بـ CRSwNP في الحصول على مقاييس موضوعية أسوأ لمرض الجيوب الأنفية من المرضى المصابين بـ CRSsNP الذين خضعوا أيضًا للجراحة. [ 16 ]
التهاب الجيوب الأنفية الحميد عند الأطفال
يُعد التهاب الجيوب الأنفية المزمن الناتج عن داء السلائل الأنفية لدى الأطفال الصغار (أقل من 10 سنوات) أقل شيوعًا بكثير منه لدى البالغين (لا يزيد عن 0.1% من إجمالي الأطفال). الآلية المرضية لسلائل الأنف لدى الأطفال غير مفهومة جيدًا. يُفترض أن الأورام تتشكل نتيجةً لعمليات التهابية مزمنة، وأمراض وراثية، مصحوبة بإصابات في الأنسجة المخاطية للجهاز التنفسي. غالبًا ما نتحدث عن التليف الكيسي، بالإضافة إلى متلازمات خلل الحركة الهدبي الأولي.
هناك علاقة بين التهاب الجيوب الأنفية السلائلي وأمراض الحساسية. ولذلك، يحدث هذا المزيج لدى الأطفال في أكثر من 30% من الحالات.
الصورة السريرية لالتهاب الجيوب الأنفية المزمن لدى الأطفال هي نفسها تقريبًا لدى البالغين. ومع ذلك، يشير الخبراء إلى أن السلائل لدى الأطفال تُسبب تدهورًا أكثر وضوحًا في نوعية الحياة، وتؤثر سلبًا على تشخيص الأمراض الأخرى المرتبطة بها.
تصبح الأعراض السائدة عند الأطفال هي احتقان الأنف، والذي يتزايد في كثير من الأحيان.
في مرحلة الطفولة، تُشخَّص السلائل الشرجية بشكل شائع بنسبة 70-75% من الحالات. أما الكتل الكبيرة المنفردة، فنادرًا ما تُشخَّص.
مراحل
من أجل تقييم درجة التهاب الجيوب الأنفية المزمن بشكل موضوعي، يتم استخدام مقياس لوند كينيدي للتدريج:
- 0 - لا توجد أورام حميدة مرئية؛
- 1- داء السلائل المقتصر على الممر الأنفي الأوسط؛
- 2- تمتد السلائل إلى ما وراء الحافة السفلية للصدفة الأنفية الوسطى إلى التجويف الأنفي.
ويتم أيضًا تقييم درجة تورم الغشاء المخاطي:
- 0 - لا يوجد تورم؛
- 1- وذمة صغيرة ومتوسطة؛
- 2- وجود تغيرات في أنسجة السليلة.
وجود إفرازات غير طبيعية:
- 0 - لا يوجد إفرازات؛
- 1- إفرازات مخاطية؛
- 2- إفرازات سميكة (كثيفة) و/أو قيحية.
إستمارات
بشكل عام، يُقسّم التهاب الجيوب الأنفية المزمن إلى التهاب الجيوب الأنفية الخالي من السلائل والتهاب الجيوب الأنفية السلائلي. حتى الآن، لا يوجد تصنيف مُتعارف عليه عالميًا لالتهاب الجيوب الأنفية السلائلي المزمن. لكن يُميّز الخبراء أنواعًا مُختلفة من المرض، اعتمادًا على السمات السريرية والنسيجية، بالإضافة إلى أسباب المرض.
اعتمادًا على التركيب النسيجي للأورام الحميدة، يتم التمييز بين:
- التهاب الجيوب الأنفية التحسسي (المعروف أيضًا باسم التهاب الجيوب الأنفية الوذمي، الحمضي)؛
- التهاب الجيوب الأنفية الكيسي، التليفي الالتهابي، العدلات؛
- التهاب الجيوب الأنفية الغدي؛
- التهاب الجيوب الأنفية مع خلل في النسيج الضام.
وفقًا لخصائص المسببات المرضية، يتم تصنيف المرض على النحو التالي:
- الاورام الحميدة الناتجة عن اضطرابات ديناميكية هوائية في الجيوب الأنفية والتجويف الأنفي؛
- التهاب الجيوب الأنفية القيحي الحميد يتطور على خلفية عملية التهابية قيحية مزمنة في الأنف والجيوب الأنفية؛
- داء البوليبات الفطري؛
- التهاب الجيوب الأنفية بسبب اضطرابات التمثيل الغذائي لحمض الأراكيدونيك؛
- الاورام الحميدة بسبب التليف الكيسي، متلازمة كارتاجنر.
يرى معظم الخبراء أن التهاب الجيوب الأنفية المزمن ليس وحدة تصنيفية واحدة، بل هو متلازمة تشمل عددًا من الحالات المرضية، بدءًا من الآفة المحلية لأي من الجيوب الأنفية، إلى الأمراض المنتشرة، والتي توجد على خلفية الربو القصبي، وعدم تحمل الأدوية المضادة للالتهابات غير الستيرويدية، والأمراض المحددة وراثيًا.
بالإضافة إلى ذلك تم تسليط الضوء على:
- الشكل الثنائي المنتشر لالتهاب الجيوب الأنفية المزمن (يتميز بتطور نمو الزوائد اللحمية في تجويف الأنف وفي جميع الجيوب الأنفية)؛
- الشكل الأحادي الجانب والمنفرد للمرض (على وجه الخصوص، التهاب الجيوب الأنفية الغربالي، التهاب الأنف والجيوب الأنفية الوتدي الشرجي).
المضاعفات والنتائج
المضاعفات الأكثر شيوعًا هي نزيف الأنف المتكرر، وسيلان الأنف المزمن، وتدهور حاسة الشم أو فقدانها. بالإضافة إلى ذلك، غالبًا ما تحدث عدوى ثانوية، مما يزيد من خطر الإصابة بالبكتيريا القيحية، مما يساهم في تطور عملية التهابية قيحية في تجويف الأنف. في الحالات المعقدة، لا يُستبعد تطور حالات إنتانية.
لا تُشكل الزوائد اللحمية بحد ذاتها خطرًا على حياة المريض، ولكنها تُفاقم حالته بشكل ملحوظ. تُصبح هذه الزوائد في تجويف الأنف والجيوب الأنفية بيئة مثالية لتكاثر ونمو مختلف الكائنات الدقيقة، مما يؤدي إلى التهابات بكتيرية متكررة، ونزيف في الأنف، والتهاب اللوزتين، والتهاب الأنف، والتهاب الجيوب الأنفية، والتهاب القصبة الهوائية، والتهاب الحنجرة، بالإضافة إلى أمراض أخرى قد تكون مسارها معقدًا.
تُعدّ الزوائد الأنفية خطيرةً بسبب وجود التهاب مزمن مستمر. تُعيق هذه الزوائد التنفسَ الطبيعي وإخراجَ الإفرازات المخاطية. ونتيجةً لذلك، تُسبب مشاكل مثل:
- انقطاع التنفس الانسدادي أثناء النوم (الانقطاعات وحبس النفس أثناء النوم)؛
- تكرار الإصابة بالربو القصبي؛
- التهابات متكررة في تجويف الأنف والجيوب الأنفية.
لتجنب العواقب السلبية، من الضروري استشارة الأطباء في الوقت المناسب، والخضوع لجميع المراحل اللازمة للتشخيص والعلاج.
التشخيص داء السلائل الأنفي المزمن
تبدأ الإجراءات التشخيصية بجمع الشكاوى والسوابق المرضية، بالإضافة إلى الفحص الموضوعي. تُستخدم المعلومات المُجمعة لتحديد أساليب التشخيص الإضافية.
يوضح المختص:
- وقت ظهور الأعراض الأولية (صعوبة التنفس من خلال الأنف، إفرازات غير طبيعية، ألم في الرأس، اضطرابات في حاسة الشم)؛
- إذا كان هناك تاريخ من التهاب الجيوب الأنفية؛
- هل تم إجراء أي تدخلات جراحية على أعضاء الأنف والأذن والحنجرة؟
- ما إذا كان المريض قد تناول أي علاج (وصفه طبيب آخر أو علاج ذاتي).
من الضروري معرفة احتمالية وجود استعداد وراثي للإصابة بداء السلائل، ومراجعة تاريخ الأمراض. وينبغي إيلاء اهتمام خاص لوجود أمراض وراثية، والربو القصبي، واضطرابات الغدد الصماء، والعادات السيئة.
بعد ذلك، يُجري الطبيب تنظيرًا أماميًا وخلفيًا للأنف، وتنظيرًا داخليًا لتجويف الأنف. يُولى الاهتمام لتشريح بنية الأنف، وحالة الأنسجة المخاطية، والمجمع العظمي. في التهاب الجيوب الأنفية السليلي، عادةً ما تُكتشف السلائل في الممر الأنفي أو خارجه، في تجويف الأنف و/أو البلعوم الأنفي. كما يُحدد تورم الغشاء المخاطي، ووجود إفرازات مخاطية أو قيحية. من المهم تحديد مرحلة تطور السلائل.
التحاليل النسيجية إلزامية. يُمثل النمو الزائد النموذجي للبوليبات نسيجًا ظهاريًا تالفًا، وغالبًا ما يكون متحولًا، متوضعًا على غشاء قاعدي مضغوط، بالإضافة إلى سدى متوذم مع عدد قليل من الغدد وشبكة وعائية ضئيلة، مع عدد محدود من النهايات العصبية. توجد في السدى الخلايا الليفية، التي يُبنى عليها الإطار الداعم، بالإضافة إلى عناصر خلوية وأكياس كاذبة. الخلايا الرئيسية الموجودة هي الخلايا المتعادلة والحمضية، المتوضعة بالقرب من الأوعية والغدد، أو أسفل النسيج الظهاري مباشرةً. [ 17 ]
يشمل التشخيص الآلي، في المقام الأول، الدراسات الإشعاعية، وخاصةً التصوير المقطعي المحوسب للجيوب الأنفية. يتيح التصوير المقطعي المحوسب تحديد شدة التفاعل الالتهابي، والكشف عن السمات التشريحية. إذا كان من المقرر إجراء عملية جراحية، فيجب أن يكون لدى الأخصائي معلومات شاملة عن منطقة التدخل، وذلك لمنع حدوث مضاعفات ما بعد الجراحة. باستخدام الأشعة السينية، يفحص الطبيب الجيوب الأنفية العلوية، والأمامية، والجيوب الإسفينية، والأجزاء الأمامية والخلفية من المتاهة الشبكية بدقة. تُقيّم الحالة بالنقاط على المقياس التالي:
- 0 - يوجد تهوية الجيوب الأنفية؛
- 1- يتم تقليل التهوية جزئيًا؛
- 2- يتم تقليل التهوية الكلية.
بالإضافة إلى ذلك، يتم تقييم حالة المجمع العظمي الصماوي على كلا الجانبين في نقاط:
- 0 - لا توجد تغييرات مرضية؛
- 2- المجمع العظمي الصماوي غير محدد.
الحد الأقصى للنتيجة الإجمالية الممكنة في المرضى الذين يعانون من التهاب الجيوب الأنفية المنتشر الكلي هو 24 نقطة.
تشخيص متباين
عند اكتشاف السلائل الأنفية عند الأطفال والمرضى المسنين، يجب الاهتمام بشكل خاص باستبعاد الحالات التالية:
- في مرحلة الطفولة - التليف الكيسي في حالة العملية المرضية الثنائية، الفتق الدماغي - في حالة العملية الأحادية الجانب؛
- في المرضى المسنين - الأورام الحميدة والخبيثة الأخرى، وهو أمر مهم بشكل خاص في الآفات أحادية الجانب أو التوطين غير النمطي.
يمثل التهاب الجيوب الأنفية الحميد والربو القصبي معًا أحد أكثر أنماط الأمراض تعقيدًا، ويواجهان صعوبات في تقديم توصيات بشأن الإدارة التشخيصية والعلاجية للمرضى.
يتم جمع تاريخ مفصل للحياة والمرض لدى جميع المرضى الذين يطلبون المساعدة الطبية، بالإضافة إلى التاريخ المرضي التحسسي الإلزامي.
في جميع الحالات يتم إجراء التشخيص التفريقي مع الأورام من الأنواع التالية:
- الورم الحليمي المقلوب هو ورم طلائي مع إمكانية التحول إلى ورم خبيث.
- سرطان الخلايا الحرشفية هو الورم الخبيث الأكثر شيوعا في الجيوب الأنفية.
- الورم الميلانيني هو ورم خبيث يتكون من الخلايا الصبغية في تجويف الأنف أو الجيوب الأنفية.
- الورم العصبي الحسي هو نوع نادر من الأورام التي تتطور من الظهارة العصبية الشمية.
- الورم الدموي المحيطي هو ورم وعائي يتطور في قاعدة الجمجمة.
- الورم الدبقي الأنفي هو ورم حميد نادر يصيب الأنسجة الدبقية. في 40% من الحالات، يكون ورمًا دبقيًا أنفيًا.
- الورم الليفي الوعائي الأنفي البلعومي الشبابي هو ورم وعائي حميد نادر يشبه السليلة.
في حالة العملية المرضية أحادية الجانب، من الضروري استبعاد جميع الأورام الحميدة والخبيثة المحتملة. أي ورم قادر على محاكاة التهاب الجيوب الأنفية المزمن أو التعايش معه. يجب إخضاع جميع أنسجة السلائل المُزالة أثناء التدخل الجراحي لفحص هيستومورفولوجي لاستبعاد احتمالية الخباثة والتنسج، مع اتباع علاج أكثر عقلانية.
من الاتصال؟
علاج او معاملة داء السلائل الأنفي المزمن
تشمل تدابير العلاج جراحةً خفيفة، ودوراتٍ مطولة من الجلوكوكورتيكوستيرويدات المُستنشقة، ودوراتٍ قصيرة من الكورتيكوستيرويدات الجهازية. ويُوصى باستخدام العلاج المضاد للفطريات والمضادات الحيوية لبعض المرضى.
تظل خيارات العلاج الطبي لمرضى CRSwNP محدودة. ووفقًا للإرشادات الأمريكية الحديثة، يُنصح باستخدام كل من الكورتيكوستيرويدات الموضعية وغسول الأنف الملحي كعلاج طبي أولي للمرضى. [ 18 ] يمكن للكورتيكوستيرويدات الأنفية أن تقلل من حجم السلائل الأنفية، وتقلل من أعراض الجيوب الأنفية، وتحسن نوعية حياة المرضى. [ 19 ]، [ 20 ] يمكن للكورتيكوستيرويدات الفموية أيضًا أن تقلل من حجم السلائل وتحسن الأعراض، ولكن يجب وصفها دائمًا بحذر نظرًا لارتباطها بآثار جانبية جهازية خطيرة. [ 21 ] قد تكون المضادات الحيوية مفيدة في علاج التفاقمات المعدية لـ CRSwNP، ولكن الفعالية السريرية المهمة (أي تقليل السلائل) غير موجودة في التجارب العشوائية الكبيرة.
يتضمن العلاج الدوائي استخدام المجموعات التالية من الأدوية وأنواع العلاج:
- تساعد الجلوكوكورتيكوستيرويدات الموضعية (الأنفية) على تقليل حجم السلائل، ومنع تكرار ظهورها مبكرًا بعد إزالتها جراحيًا. تقتصر الآثار الجانبية في معظم الحالات على الشعور بجفاف الأنف ونزيف الأنف. لا يؤثر هذا الدواء على حالة العدسة أو ضغط العين. غالبًا ما تُستخدم أدوية مثل موميتازون، فلوتيكازون، سيكليسونيد، وفي حالات أقل، بوديزونيد، بيكلوميثازون، بيتاميثازون، ديكساميثازون، تريامسينولون. الجرعة القياسية تتراوح بين ٢٠٠ و٨٠٠ ميكروغرام.
- يُنصح بزراعة غرسات الكورتيكوستيرويد في المتاهة الشبكية للمرضى الذين يعانون من التهاب الجيوب الأنفية المزمن المتكرر بعد جراحة الجيوب الأنفية. يُحسّن هذا الإجراء من سالكية الممرات الأنفية ويُطيل فترة التعافي. غالبًا ما تكون الغرسة ذاتية الامتصاص تُطلق فيوروات الموميتازون بجرعة 370 ميكروغرام. مدة مفعول الغرسة شهر واحد.
- تتضمن الدورات العلاجية قصيرة الأمد من أدوية الكورتيكوستيرويد (من أسبوع إلى ثلاثة أسابيع) تناول ميثيل بريدنيزولون عن طريق الفم بجرعة 1 ملغ لكل كيلوغرام من وزن الجسم، مع تقليل الجرعة تدريجيًا على مدى أسبوعين إلى ثلاثة أسابيع. يسمح هذا النهج بتقليل طبيعة الأعراض السريرية، وتحسين حالة الجيوب الأنفية. غالبًا ما يُدمج العلاج مع العلاج بالمضادات الحيوية أو الكورتيكوستيرويدات المستنشقة. مثال على العلاج: بريدنيزولون عن طريق الفم بجرعة 0.5-1 ملغ/كغ يوميًا، لمدة 10-15 يومًا. تُخفض الجرعة تدريجيًا، بدءًا من اليوم الثامن، بمقدار 5 ملغ يوميًا حتى التوقف التام عن تناول الدواء. في حالة التهاب الجيوب الأنفية المزمن الناتج عن داء السلائل، يُفضل إجراء دورة أو دورتين من هذا العلاج سنويًا.
- كما أن غسل تجويف الأنف بمحلول كلوريد الصوديوم الفسيولوجي أو محلول رينجر، غالبًا مع إضافة هيالورونات الصوديوم وإكسيليتول وزيلوجلوكان، يُظهر أيضًا تأثيرًا علاجيًا إيجابيًا.
- تُوصف جرعات قصيرة أو طويلة من المضادات الحيوية الجهازية (الآثار الجانبية: خلل في وظائف الأمعاء، فقدان الشهية) عند الحاجة. يُشار إلى أن الجرعات المنخفضة من الماكروليدات لها تأثير مُعدّل للمناعة، وتُوفر شفاءً مستقرًا بعد الجراحة. عند وصف جرعة مطولة، يجب مراعاة احتمالية سمية الماكروليدات للقلب.
- تُستخدم مضادات البكتيريا الموضعية لشطف تجويف الأنف. على سبيل المثال، يُضاهي محلول موبيروسين فعالية الأموكسيسيلين/كلافولانات الفموي، والذي استُخدم بنجاح ضد المكورات العنقودية الذهبية.
- تعتبر أدوية مضادات الهيستامين مناسبة لعلاج المرضى الذين يعانون من الحساسية المصاحبة.
يُمنع استخدام العلاج الطبيعي في حالات التهاب الجيوب الأنفية الكيسي والبولي.
العلاج البيولوجي لالتهاب الجيوب الأنفية الحميد
إذا تعذر السيطرة على مسار التهاب الجيوب الأنفية البوليبي المزمن، يُضاف العلاج البيولوجي بالأجسام المضادة وحيدة النسيلة إلى العلاج الرئيسي. بالنسبة للمرضى الذين يعانون من عملية مرضية ثنائية الجانب والذين خضعوا لجراحة الجيوب الأنفية، يُوصف علاج التهاب الجيوب الأنفية البوليبي بالأجسام المضادة وحيدة النسيلة عند استيفاء ثلاثة معايير، وإذا استوفيت أربعة معايير لدى المرضى الذين لم يخضعوا لجراحة أو إذا كانت الجراحة غير ممكنة:
معايير العلاج الحيوي |
مؤشرات المعايير |
المظاهر السريرية لعملية الالتهاب T2. الحاجة إلى العلاج بالكورتيكوستيرويد الجهازي أو وجود موانع لذلك. تأثير سلبي واضح على نوعية الحياة. تدهور ملحوظ في وظيفة الشم. تركيبة مع الربو القصبي. |
الخلايا الحمضية في الأنسجة أكبر من 10 في مجال الرؤية (x400)، أو الخلايا الحمضية في الدم أكبر من 250 كيلو لتر/ميكرولتر، أو إجمالي IgE أكبر من 100 وحدة دولية/مل. أكثر من دورتين في السنة، أو علاج بجرعات منخفضة لفترة طويلة. على مقياس SNOT-22 من 40 نقطة أو أكثر. فقدان حاسة الشم. الربو القصبي مع الحاجة إلى العلاج بالاستنشاق الكورتيكوستيرويدي بشكل منتظم. |
يجب تقييم نتائج العلاج الحيوي بعد أربعة أشهر وسنة من بدء العلاج. في حال عدم وجود استجابة إيجابية وفقًا للمعايير المذكورة أعلاه (واحد منها على الأقل)، يُوقف هذا العلاج.
معايير تقييم النتائج:
- تقلص حجم الاورام الحميدة؛
- تقليل الحاجة إلى الاستخدام الجهازي لأدوية الكورتيكوستيرويد؛
- تحسين وظيفة حاسة الشم؛
- تحسين نوعية الحياة بشكل عام؛
- تقليل تأثير الأمراض الخلفية.
يُعتبر العلاج الحيوي ممتازًا إذا كانت الاستجابة إيجابية لجميع المعايير المذكورة أعلاه، ويُعتبر العلاج متوسطًا إذا كانت الاستجابة إيجابية لثلاثة أو أربعة معايير. أما الاستجابة لمعيار أو معيارين فتُقيّم بأنها ضعيفة.
حتى الآن، استُخدمت أجسام مضادة وحيدة النسيلة متنوعة كعوامل علاجية، وخاصةً دوبيلوماب [ 22 ]، أوماليزوماب، ميبوليزوماب [ 23 ]، بينراليزوماب، ريسليزوماب. يُعد محلول دوبيكسنت، المُحتوي على دوبيلوماب تحت الجلد لعلاج التهاب الجيوب الأنفية البوليبي، الدواء المُفضل غالبًا. [ 24 ] الجرعة الأولية المُوصى بها للبالغين هي 300 ملغ كل أسبوعين. في حال تفويت جرعة، يجب إعطاء الحقنة في أسرع وقت ممكن، ثم الاستمرار في العلاج وفقًا للجرعة الموصوفة سابقًا.
دوبيلوماب |
٣٠٠ ملغ تحت الجلد مرة كل أسبوعين. بعد ١٢ شهرًا، يمكن زيادة وتيرة الإعطاء إلى مرة كل أربعة أسابيع. |
أوماليزوماب |
البدء بجرعة 75 إلى 600 ملغ تحت الجلد مرة واحدة كل 2 إلى 4 أسابيع. |
ميبوليزوماب |
100 ملغ تحت الجلد مرة واحدة شهريا. |
العلاج بالأعشاب
لا يُرحّب الطب الرسمي باستخدام العلاج الشعبي في حالات التهاب الجيوب الأنفية المزمن الناتج عن داء السلائل، والذي يرتبط بارتفاع خطر تفاقم المرض وزيادة كثافة نمو السلائل. لا يُسمح باستخدام العلاجات الشعبية إلا بعد استشارة الطبيب المعالج وبالتزامن مع العلاج الرئيسي الذي يصفه الأطباء.
وصفات العلاج بالنباتات الممكنة:
- اطحن بذور اليقطين (5 ملاعق كبيرة) مع 200 مل من زيت نبق البحر، واخلط جيدًا. تناول ملعقة صغيرة يوميًا قبل 15 دقيقة من الوجبة الأولى. مدة الاستخدام: 10 أيام، مع استراحة لمدة 5 أيام، حتى تتحسن الحالة بشكل ملحوظ. يُحفظ الدواء في الثلاجة.
- امزج كميات متساوية من البابونج ونبات بقلة الخطاطيف. صب ملعقة كبيرة من الخليط الناتج في 200 مل من الماء المغلي، واتركه تحت الغطاء لعدة ساعات. تناول ملعقة كبيرة من العلاج قبل كل وجبة بنصف ساعة. مدة العلاج 4 أسابيع، ثم يمكن تكراره بعد استراحة لمدة 10 أيام.
- ضع ملعقة كبيرة من ثمار العرعر في قدر، ثم أضف 200 مل من الماء المغلي واتركه على نار هادئة لمدة 10 دقائق. بعد ذلك، يُبرّد المحلول ويُصفّى ويُشرب 50 مل ثلاث مرات يوميًا بعد ساعة من تناول الطعام.
العلاج الجراحي
يتكون التدخل الجراحي من الجراحة التنظيرية الوظيفية لإزالة الزوائد اللحمية، وتصحيح العيوب التشريحية (انحراف الحاجز الأنفي، تضخم أغشية الأنف، وما إلى ذلك)، وفحص وتصحيح حجم تجويف الجيوب الأنفية، وفتح وإزالة خلايا متاهة الشبكة المتأثرة بالنمو المرضي.
تُزال الزوائد اللحمية وفقًا لمبادئ الجراحة طفيفة التوغل، مع الحد الأدنى من الضرر للأنسجة المخاطية. يُجرى جراحيًا للحاجز الأنفي مع الحفاظ على وظيفته الداعمة. في حال اكتشاف وصلة إضافية للجيب الفكي العلوي، يتم توصيلها بالجيب الرئيسي.
في حالة التهاب الجيوب الأنفية القيحي الناتج عن السلائل، يشمل التدخل استعادة الاتصال مع تجويف الأنف، وتهيئة الظروف لتبادل الهواء الطبيعي في الجيوب الأنفية، وإزالة الزوائد والقيح. في هذه الحالة، لا يُزال النسيج المخاطي للجيوب الأنفية، بغض النظر عن وجود وذمة. قبل الشروع في الجراحة، يفحص الطبيب الخصائص الميكروبيولوجية للعملية الالتهابية، ويحدد نوع العامل الممرض وحساسيته للأدوية المضادة للبكتيريا.
يُستخدم نهج مماثل لعلاج التهاب الجيوب الأنفية الفطري. في هذه الحالة، قد يلزم أحيانًا إجراء استئصال ميكروجايموروتومي من خلال الجدار الأمامي أو القناة الأنفية السفلية. الشرط الرئيسي للقضاء على الفطريات في الجيوب الأنفية هو استعادة التهوية.
في المرضى الذين يعانون من التليف الكيسي، يتم إزالة أورام متلازمة كارتاجنر بانتظام، لأنه في جميع الحالات يكون هناك نمو جديد للتكوينات.
الوقاية
لا توجد وقاية محددة من تطور التهاب الجيوب الأنفية المزمن الناتج عن داء السلائل الأنفي. يُنصح بتجنب عوامل الخطر، ومراجعة الطبيب بانتظام لإجراء فحوصات وقائية، وعلاج أي أمراض أنف وأذن وحنجرة في الوقت المناسب.
يجب على المرضى الذين يعانون من داء السلائل السابق بذل قصارى جهدهم لمنع تكرار نمو السلائل. تُخطط زيارات الطبيب وفقًا لجدول زمني فردي، وتشمل فحصًا دوريًا لتجويف الأنف، وإزالة الإفرازات والتراكمات، والعلاج الموضعي بالمطهرات. يُوصف العلاج الموضعي بالكورتيكوستيرويدات لفترات طويلة. في حال خضوع المريض لتدخل جراحي، يُنصح بزيارة الطبيب كل ثلاثة أشهر في المستقبل. في حال وجود آفات قيحية أو فطرية سابقة في الجيوب الأنفية، يُراجع الطبيب مرة واحدة على الأقل كل ستة أشهر.
إذا ترافق التهاب الجيوب الأنفية المزمن مع الربو القصبي أو عدم تحمل مضادات الالتهاب غير الستيرويدية، يُوصف إعطاء الكورتيكوستيرويدات عن طريق الأنف لفترة طويلة (عدة سنوات أو مدى الحياة). إذا لم يُوقف الدواء نمو الزوائد اللحمية، يُجرى تدخل جراحي متكرر، مما يمنع النمو المكثف للزوائد ويمنع التنفس الأنفي.
في ظل ظروف مواتية، قد يتم تعليق العلاج بالكورتيكوستيرويد مؤقتًا خلال فترة الصيف، مع استئنافه في أوائل الخريف، وهو ما يرتبط بارتفاع خطر بدء نمو الزوائد اللحمية مرة أخرى.
توقعات
الهدف الرئيسي من العلاج هو إطالة فترة عدم ظهور أعراض المرض وتحسين جودة حياة المريض. يضطر معظم المرضى إلى الخضوع لعمليات جراحية تنظيرية متكررة ومتعددة، وإعطاء كورتيكوستيرويدات موضعية عن طريق الأنف يوميًا (غالبًا مدى الحياة، على فترات منتظمة).
يخضع المرضى لمراقبة منتظمة من قبل طبيب أنف وأذن وحنجرة (كل شهرين إلى ثلاثة أشهر). ولا يعتمد تشخيص العلاج على التدخل الجراحي المُجرى ومؤهلات الطبيب المُعالج فحسب، بل يعتمد أيضًا على التزام المريض بالتوصيات الطبية.
من المهم إدراك أن إزالة الزوائد الأنفية لا تقضي على السبب الجذري لظهورها، لذا قد تظهر مرة أخرى بعد فترة زمنية معينة. لتقليل احتمالية تكرارها، من الضروري اتباع توصيات الطبيب، وبعد التدخل الجراحي، الخضوع لدورة علاج دوائي مطولة.
التهاب الجيوب الأنفية الحميد والجيش
إذا تم تشخيص المجند بالسلائل في الأنف والجيوب الأنفية، فيمكن تخصيص مثل هذه الفئات من الأهلية له:
- - صالح للخدمة العسكرية؛
- مقيد.
قد تُفرض قيود على الخدمة في حال ثبوت الإصابة بالتهاب الجيوب الأنفية المزمن رسميًا، بما في ذلك إجراء فحص بالأشعة المقطعية. بالإضافة إلى ذلك، يجب أن يكون المريض مسجلًا في سجل الصيدلية لمدة ستة أشهر على الأقل عند التسجيل.
إذا خضع المجند لعملية جراحية لإزالة الأورام، وفي نفس الوقت لم يحدث تكرار، ولا يوجد خطر على الصحة، يتم تعيين فئة "صالح للخدمة العسكرية".
إذا كان هناك دليل وثائقي على تكرار الأورام بشكل منتظم، ومشاكل الجهاز التنفسي، وإذا كانت هناك مضاعفات التهاب الجيوب الأنفية، فيمكننا التحدث عن القيود المفروضة على اللياقة البدنية، وفي حالات أقل شيوعًا - عن عدم اللياقة للخدمة.
في معظم الحالات، يصبح التهاب الجيوب الأنفية المزمن في المرحلة الحادة مؤشراً للتأجيل من التعبئة والخدمة الإلزامية.

